Бронхоспазм, симптомы у взрослых и детей
Содержание:
- Причины
- 3 Неотложная помощь
- Лекарственная терапия
- Причины бронхоспазма
- Запрещенные действия
- Медицинская помощь
- Препараты при бронхоспазме у взрослых
- 1 Особенности бронхоспазма у детей
- Лечение бронхоспазма
- Клиническая картина бронхоспазма
- Причины и признаки
- Медикаментозное лечение бронхоспазма
- Лечение бронхоспастического синдрома
Причины
Обращаем ваше внимание, если быть предельно осторожным, можно предупредить опасное состояние
Важно учитывать факторы, которые могут привести к спазму в бронхах:
- Пищевые, лекарственные, бытовые аллергены.
- Пыль, разные химикаты, дым, другие раздражители с резким ароматом.
- Дым от сигарет.
- Механическое раздражение дыхательного пути.
- Негативное воздействие некоторых препаратов.
- Интоксикация организма из-за бактериальной, вирусной инфекции, которая попала в бронхи.
- Сильнейшее отравление грибком, гельминтами.
- Неправильное использование ингаляционных анестетиков.
- Обострение хронического обструктивного бронхита, астмы.
- Стрессовая ситуация.
- Метеозависимость.
Больше всего склонны к спазму в бронхах люди, имеющие наследственную предрасположенность, которые часто страдают аллергией, атопическим дерматитом.
Особенно опасным бронхоспазм является для маленьких деток, они болеют ОРВИ, и реакция может быть непредсказуемой. Также состояние характерно для тех, кому приходится постоянно работать на заводе с неблагоприятной средой.
3 Неотложная помощь
Для снятия бронхиальной обструкции и восстановления функции дыхательных путей используют препараты группы бронхолитиков (бронходилататоров). Наиболее эффективным способом введения непосредственно в бронхи является ингаляционная (небулайзерная) терапия. Данный способ доставки препарата обеспечивает максимальную концентрацию лекарственного вещества и вызывающий максимальный бронхорасширяющий эффект без общего действия лекарства на организм. При данном способе доставки используется форма в виде раствора для ингаляций. В качестве препаратов первого выбора при оказании неотложной помощи при бронхоспазме выделяют:
- Сальбутамол (Вентолин) при ингаляционном введении. Обычно начальная доза составляет 2,5 мг, но на основании клинической картины и тяжести состояния возможно увеличение дозы до 5 мг. Данный препарат применяется 4 раза в сутки. При возникновении тяжелого бронхоспазма у взрослых пациентов могут применяться дозы до 40 мг в сутки. Эффективность действия данного препарата препарата у детей в возрасте до 18 месяцев не установлена.
- Тербуталин (Бриканил). Применяют в дозировке от 2,5 до 5 мг 3 раза в сутки, при повышенной чувствительности лечение начинают с минимальной дозы.
- Фенотерол. Режим дозирования: 10 капель (0,5 мл ) в большинстве случаев достаточная дозировка для быстрого снятия приступа. При повторном назначении препарат ингалируют — 10 капель (0,5 мл) до 4 раз в сутки, снижение индивидуальной дозы возможно в зависимости от динамики состояния. В тяжелых случаях, когда доза 20 капель(1 мл ) недостаточно эффективна, требуется повышение дозы до 20-25 капель (от 1 до 1,25 мл ). Действие препаратов данной группы начинается не позднее 5–10 минут после проведения ингаляции, действие сохраняется до 4–6 часов. Побочные эффекты препаратов этой группы минимальны. При частом неконтролируемом применении возможны парадоксальные реакции в виде снижении или отсутствия чувствительности к препарату.
- Препараты ипратропия бромида (Атровент). Режим дозирования: взрослым, пациентам пожилого возраста и детям старшего возраста (более 12 лет) назначают по 40 капель (2 мл ); при неэффективности терапии возможно повторное назначение препарата в данной дозировке. Интервал между введениями устанавливается в зависимости от тяжести состояния. Лечение детей проводят под медицинским наблюдением. Дети от 6 до 12 лет принимают 2 20 капель (1 мл ); дети до 6 лет — от 8 до 20 капель (от 0,4 до 1 мл) 3-4 раза в сутки. На основании эффективности проводимой терапии принимается решение о повторных назначениях препарата до улучшения состояния пациента. Применение Атровента возможно вместе с ингаляционными бета2 -адреноблокаторами. Эффект ингаляционной терапии препаратом Атровент отмечается спустя 15–20 минут после применения.
Данная группа препаратов более эффективна при бронхоспазме, возникшем на фоне респираторной инфекции.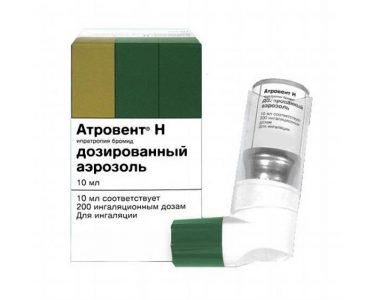
Высокой эффективностью обладает комбинированный препарат Беродуал. Дозировки: взрослым, детям старше 12 лет для снятия приступов бронхообструкции назначают по 20–80 капель (1–4 мл ) через небулайзер. При более длительном применении назначают от 1 до 2 мл (от 20 до 40 капель ) максимум до 4 раз в день. Детям 6–12 лет для снятия приступов назначают от 0,5 до 1 мл (от 10 до 20 капель ) один раз, при тяжелых приступах от 2 до 3 мл (от 40 до 60 капель ), при длительном применении от 0,5 до 1 мл (от 10 до 20 капель) 4 раза в день, при бронхоспазме средней выраженности 0,5 мл (10 капель ). Д о шестилетнего возраста (масса ребенка до 22 кг) доза подбирается индивидуально. Расчет дозировки происходит по формуле: 25 мкг ипратропия бромида и 50 мкг фенотерола гидробромида на 1 кг массы. Максимум до 10 капель (0,5 мл) до 3 раз в день. В тяжелых случаях требуется проведение оксигенотерапии, а иногда и аппаратных методов вентиляции легких (ИВЛ).
Лекарственная терапия
Жизненноважно знать, как снять бронхоспазм. Ведь несвоевременная помощь ставить под угрозу жизнь человека
Очень важна неотложная помощь при спазме бронхов, проводимая в домашних условиях, до приезда медицинских работников.
Для начала не требуются даже препараты, человеку сначала нужно успокоиться, вдохнуть свежий воздух. В любую погоду необходимо открыть окно. Даже если на улице мороз, а ребенок маленький, его нужно укутать в одеяло, и оставить на свежем воздухе. Когда у человека бронхиальный спазм, ему следует сделать ингаляции с применением бронхорасширяющих лекарств, дать препараты, стимулирующие отхождение мокроты. Это первая помощь при бронхоспазме, которую могут оказать родственники.
Обычно такие приступы долечиваются в стационаре. Специалисты знают, как снять спазм. Они наблюдают за состоянием человека, оценивая степень выраженности симптомов и надобности некоторых препаратов. Снять спазм бронхов в лечебном учреждении помогают:
- Бронхорасширяющие – лечение бронхоспазма у взрослых не проходит без применения этих препаратов. Они расслабляют мускулатуру бронхов, которая и приводит к резкому сужению просвета дыхательных путей. К таким препаратам относят Бронхолитин, Сальбутамол, Кленбутерол, Синглон и некотореы другие.
- Бронхолитики – это симптоматические лекарства, применяемые непосредственно во время приступа. Они резко расширяют просвет бронхов, влияя на мускулатуру бронхов. Такие средства от бронхоспазма выпускаются в форме аэрозольного ингалятора, который позволяет впрыскивать определенную дозу вещества.
- Глюкокортикостероиды – препараты на основе гормонов. Это лекарства, снимающие приступ за короткое время. Их используют в уколах или ректально в форме суппозиториев. К таким препаратам относятся Дексаметазон, Преднизолон, Ректодельт и другие. Лекарство на основе гормона быстро снимает отечность, расслабить мускулатуру.
- В стационаре применяются ультразвуковые ингаляции с добавлением спазмолитических, противовоспалительных, бронхорасширяющих медицинских средств. Часто используются Беродуал, Беклометазон, Флутиказон, Атровент и другие.
- Препараты для улучшения отхождения мокроты. Они улучшают работу бронхов, освобождают их от слизи, разжижают мокроту для лучшего ее отхождения от стенок бронхов. Распространенными являются препараты Амбробене, Флуимуцил, Аскорил, Амброксол. Такие лекарства применяются для лечения спазма бронхов только спустя 15-20 минут после приема бронхорасширяющих препаратов.
Причины бронхоспазма
Бронхоспастический синдром является полиэтиологической патологией. Первичный бронхоспазм как основное проявление бронхиальной астмы формируется на фоне гиперреактивности бронхов, появляющейся при наличии генетической предрасположенности (или без таковой) под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов или раздражителей. Вторичный спазм гладкой мускулатуры дыхательных путей может быть обусловлен следующими патологическими состояниями:
- Аллергические реакции. На повторное внедрение аллергена организм иногда отвечает резким сужением просвета воздухоносных путей. К появлению такой реакции часто приводит пероральный приём или парентеральное введение лекарственных средств, вакцин и сывороток. Реже бронхоспазм возникает из-за непереносимости определённых продуктов питания, при укусах насекомых.
- Инфекционно-воспалительные процессы. Включают острые и хронические бронхолёгочные заболевания бактериальной (в том числе туберкулёз) и вирусной природы. Синдром бронхиальной обструкции осложняет течение ХОБЛ, хронического бронхита и бронхоэктатической болезни, выявляется при микозах и гельминтозах лёгких, заболеваниях респираторного тракта, вызванных простейшими.
- Гемодинамические нарушения. Вторичное сужение бронхиального просвета часто сопровождает нарушения кровообращения в малом круге. Симптомы бронхоспастического состояния присутствуют при тромбоэмболии лёгочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
- Обтурация бронхов. Бронхоспазм нередко становится первым признаком обтурации участка воздухоносного пути. Может провоцироваться эндобронхиальным ростом опухоли, аспирацией инородного тела, закупоркой просвета органа вязкой мокротой при муковисцидозе, компрессией бронха извне увеличенными лимфоузлами и образованиями.
- Действие ирритантов и токсинов. Ирритативное действие на бронхи оказывает вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, термические ожоги дыхательных путей. Периоперационная бронхоконстрикция развивается в результате механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими препаратами.
У ряда пациентов наблюдается бронхоспастическое состояние неврогенного генеза, формирующееся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга. Вторичный бронхоспазм обнаруживается у больных, страдающих лёгочной формой различных аутоимунных процессов, при эндокринной патологии и некоторых редких заболеваниях дыхательной системы.
Запрещенные действия
Неправильно принятые меры по купированию приступа могут закончиться плачевно. Поэтому при возникновении симптомов приступа бронхоспазма категорически нельзя:
- Растирать больного мазями, кремами, ароматическими маслами.
- Ставить горчичники.
- Давать мед и противокашлевые травяные отвары.
- Давать препараты, подавляющие кашлевой рефлекс (Кодеин, Дионин, Декстрометорфан), седативные и антигистаминные лекарства.
- Пользоваться антиаллергическими ингаляторами (Интал, Тайлед).
| Препарат | Фото | Цена |
|---|---|---|
| Кодеин | уточняйте | |
| Интал | от 679 руб. | |
| Тайлед | уточняйте |
Нельзя открывать окно настежь в мороз, потому что холодный воздух способен усугубить симптомы приступа.
Медицинская помощь
Если бронхоспазм произошел впервые, необходимо срочно вызвать скорую помощь. После улучшения состояния больной обязательно должен попасть на прием к терапевту, который назначит диагностические мероприятия и направит на консультацию к узким специалистам – аллергологу, пульмонологу. Они дадут рекомендации, как снять бронхоспазм при его повторном появлении.
Скорая медицинская помощь требуется и при тяжелом приступе, когда кожные покровы приобрели выраженный цианоз, а больной потерял сознание. В этом случае возможна госпитализация, где в условиях стационара установят причины, вызвавшие спазм бронхов и проведут необходимую терапию. Также неотложная помощь врачей необходима, если в течение часа у взрослых и 15-30 минут у детей и подростков не удается снять острые симптомы бронхоспазма.
Мероприятия до приезда врачей заключаются в следующем:
- Снижении в воздухе концентрации аллергенов и других раздражителей. Необходимо обеспечить доступ свежего воздуха в помещение, открыв окна, либо, напротив, закупорив их.
- Промывании носа и полоскании горла водой.
- Применении назначенных специалистом лекарств.
- Обеспечении покоя больному: его необходимо усадить в удобную позу, избавить от сдавливающих элементов одежды (расстегнуть воротник, ослабить ремень).
Также важно, чтобы человек, особенно ребенок, дышал как можно спокойнее и ровнее, поскольку при паническом состоянии потребление кислорода организмом резко увеличивается. У пациентов, страдающих периодическим приступами, всегда под рукой должны быть лекарственные средства для купирования бронхоспазма
Это препараты, расслабляющие стенки бронхов и расширяющие их просвет. Кроме этого в домашней аптечке необходимо иметь препараты для устранения отека слизистой и облегчения отхождения мокроты
У пациентов, страдающих периодическим приступами, всегда под рукой должны быть лекарственные средства для купирования бронхоспазма. Это препараты, расслабляющие стенки бронхов и расширяющие их просвет. Кроме этого в домашней аптечке необходимо иметь препараты для устранения отека слизистой и облегчения отхождения мокроты.
- Бронхолитин, кленбутерол, сальбутамол, синглон – бронхорасширяющие препараты для перорального применения (сироп, таблетки).
- Беродуал, беротек, сальбутамол, астмопент, серетид – симпатомиметические бронхолитики для проведения ингаляций.
- Пульмикорт, беклазон – гормональные препараты в виде аэрозоля или ингаляционного раствора.
- Интал, налкром – антигистаминные препараты, содержащие кромоглициевую кислоту.
- Спирива, атровент – холинблокаторы в виде растворов для ингаляций.
Все лекарства от бронхоспазма должны назначаться специалистом, поэтому после впервые возникшего приступа необходимо получить квалифицированную помощь врача, который назначит оптимальные препараты для дальнейшего их использования.
Если первая помощь не принесла больному облегчения в течение часа, необходимо обратиться к врачу, так как процесс из локального может перейти в диффузный или тотальный бронхоспазм, лечение которого придется проводить под контролем специалистов с применением кислородотерапии.
Нюансы помощи ребенку при спазме бронхов
Бронхоспазматический приступ у ребенка купируется теми же способами, что и у взрослых пациентов. Однако при оказании первой помощи малышу, следует знать, какие манипуляции можно проводить, а что категорически запрещено. К недопустимым действиям относятся:
- Усиление аллергической реакции. Нельзя проводить растирания пахучими препаратами, ставить горчичники, давать мед, отвары лекарственных трав и другие продукты-аллергены.
- Применение успокаивающих средств, противокашлевых лекарств с кодеином и антигистаминных препаратов первого поколения (супрастин, тавегил, димедрол), которые снижают интенсивность отхождения мокроты.
- Снятие приступа ингаляторами Интал, Тайлед, оказывающими профилактическое действие при бронхиальной астме. Во время приступа необходимо применять бронхорасширяющие препараты.
Препараты при бронхоспазме у взрослых
Бронхоспазм у детей опасен тем, что может привести к летальному исходу. Ребенку становится тяжело дышать, у него может случиться приступ удушья. Чтобы этого не произошло, родители должны знать, как оказать малышу первую помощь:
- Посадить больного, расстегнуть ему одежду.
- Проветрить помещение, если причина бронхоспазма — не аллергия. В противном случае ребенка нужно вывести из пыльной комнаты, закрыть все окна в доме.
- Умыть, прополоскать больному рот, промыть нос.
- Дать лекарство, которое будет расширять бронхи (например, препарат «Эуфиллин» или «Эфедрин»).
- Напоить теплым чаем, компотом.
- Дать отхаркивающие препараты.
- Незамедлительно вызвать доктора.
Купирование (или устранение) бронхоспазма следует начинать сразу после его возникновения, не дожидаясь приезда врача. Это поможет снизить риск неблагоприятных последствий и улучшить состояние больного. В первую очередь, следует выполнить следующие действия в установленном порядке:
- Усадить больного поближе к свежему воздуху и устранить действие любых раздражающих веществ (аллергенов, сильных раздражающих запахов и т.д.);
- Освободить грудную клетку от одежды и любых стесняющих предметов (ремней, корсетов, подтяжек и других);
- При наличии под рукой любых ингаляционных препаратов от бронхоспазма, улучшающих проходимость дыхательных путей (Сальбутамол, Формотерол, Беродуал, Импратропия или Тиотропия бромид), необходимо сделать 2-3 ингаляции;
- Вызвать бригаду скорой медицинской помощи.
Перечисленные действия при бронхоспазме необходимо выполнять, независимо от причины, вызвавшей это острое состояние. Ее диагностика и лечение это дело докторов стационара или амбулаторной службы, в зависимости от состояния пациента. На момент обнаружения резкого сужения бронхов, главное – снять бронхоспазм и восстановить доступ кислорода к легким.
Создано 29 мая 2017 | Обновлено 30 мая 2017
Бронхоспазм – острое состояние, возникающее при сокращении мышц бронхов и сужении их просвета.
Во время бронхоспазма затрудняется поступление в организм кислорода, а углекислый газ практически не выводится. Если такое состояние протекает длительно, ткани органов испытывают кислородное голодание.
Поэтому чтобы успешно справиться с бронзоспазмом, важно срочно оказать медицинскую помощь больному. Бронхоспазм может развиться при:
Бронхоспазм может развиться при:
- бронхиальной астме;
- остром бронхите (особенно часто бронхоспазм возникает у детей до 7-ми лет);
- обострении ХОБЛ (хронической болезни легких обструктивного характера) у курильщиков и представителей вредных профессий;
- сильной аллергической реакции на вдыхание раздражающих веществ (это могут быть как пыль, табачный дым, так и пары бензина, испарения аммиака, промышленные выбросы в воздух);
- анафилактическом шоке;
- побочном действии некоторых лекарств, например, аспирина (встречается нечасто, в среднем у 1 пациента из 10000);
- чрезмерной физической нагрузке у больных астмой;
- попадании инородного тела в просвет бронха, что также нередко встречается у детей до 3-х лет.
- человек чувствует нехватку воздуха, ощущает тяжесть и заложенность в груди.
- больной делает быстрый вдох, а затем долго и мучительно выдыхает, при этом слышны свистящие хрипы.
- появляется мучительный кашель, часто непродуктивный, может отходить немного вязкой мокроты.
- под глазами и вокруг рта появляется синева, кожа бледная, на шее вздуваются вены, грудная клетка сильно расширена.
- больной напряжен, старается принять позу для облегчения дыхания: туловище наклонено вперед, руки упираются о твердую поверхность, голова втянута, плечи приподняты.
- Вызвать скорую помощь, если вы столкнулись с бронхоспазмом впервые, а также если человек (в особенности ребенок) — не астматик и приступ возник на фоне полного здоровья.
- Устранить аллерген, если известно, что он – причина бронхоспазма.
Обеспечить приток чистого воздуха (открыть окно, если нет аллергии на пыльцу), прополоскать горло и промыть нос водой.
- Не паниковать, успокоить больного, усадить его и ослабить тесную одежду на груди, снять галстук, ремень.
- Применить одно из средств, снимающее спазм мышц бронхов и расширяющее их просвет (они, как правило, имеются в наличии у больных астмой и были ранее назначены врачом):
— ингаляция через карманный ингалятор или небулайзер с бронхоспазмолитиками — бета2-адреномиметиками и/или м-холиноблокаторами — в возрастной дозировке – Вентолин, Беротек, Беродуал, Серетид, Атровент;
— ингаляция с глюкокортикостероидами при низкой эффективности бронхоспазмолитиков – Пульмикорт, Беклазон;
1 Особенности бронхоспазма у детей
По данным, опубликованным в национальной программе по бронхиальной астме в Российской Федерации, у каждого четвертого ребенка до 6-летнего возраста был хотя бы один эпизод бронхоспазма. Более чем у половины данное состояние имеет повторное или рецидивирующее течение. Наиболее часто возникновение бронхоспазма у детей обусловлено острой респираторной инфекцией. В детском возрасте причинами данного состояния часто могут быть аллергические заболевания (бронхиальная астма ) и такие наследственные болезни, как дефицит а1-антитрипсина, муковисцидоз, мукополисахаридоз, первичная цилиарная дискинезия.
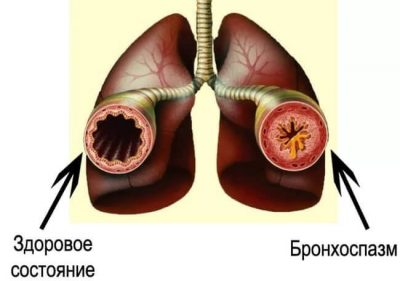
Основные симптомы бронхоспазма у детей:
- хрипящее, свистящее дыхание;
- сухой, приступообразный или малопродуктивный кашель.;
- отхождение вязкой мокроты;
- затруднение вдоха;
- раздувание крыльев носа;
- эмфизематозная (вздутая) грудная клетка;
- бледность/синюшность носогубного треугольника и кожных покровов;
- увеличение фазы выдоха (в тяжелых случаях и увеличение частоты дыхания );
- втяжение уступчивых мест диафрагмы и межреберных промежутков на вдохе;
- участие в дыхании дополнительной мускулатуры (мышцы шеи, межреберные мышцы);
- принятие детьми старшего возраста неожиданной позы.
Лечение бронхоспазма
Если приступ бронхоспазма появился впервые, то в ближайшее время отведите ребёнка на приём к пульмонологу или врачу-аллергологу. Также консультация врача-специалиста является необходимой для коррекции лечения, если у больного участились приступы бронхиальной астмы.
Купирование лёгких приступов бронхоспазма в центре «ЛОР-Астма» достигается комплексом мероприятий, как подавление действий провоцирующих аллергенов, десенсибилизация и гидратация, выведением из дыхательных путей воздействий дыма и пыли, а также, при острой необходимости — лечением при инфекциях группой антибиотиков.
При лечении бронхоспазма и бронхиальной астмы в центре «ЛОР-Астма» уникальными методами, которые способствуют нормализации функций дыхания и увеличению скорости прохождения воздушного потока в бронхолегочных путях, что непременно указывает на обратимость бронхоспазма.
Больной ребёнок и его родители при лечении бронхоспама в нашей клинике видят результат лечения после каждого сеанса процедур. Учитывая огромный накопленный опыт лечения такого рода заболеваний, при соблюдении рекомендаций врача, мы можем гарантировать превосходный результат после прохождения курса эффективного лечения. Об этом свидетельствует множество отзывов, которые вы можете прочитать на нашем сайте.
Вопросы пользователей на нашем сайте о бронхоспазме
Моей дочке 7 лет поставили диагноз бронхиальная астма в 5 лет получаем базисную терапию каждый месяц повторяется бронхоспазм. Мы из Казахстана как
с вами связаться.
Александр Пурясев,доктор медицинских наук, главный врач клиники:Люблино, Братиславская
г. Москва ул. Марьинский парк д. 39. Корп 2
Тел. (495) 509-22-11
Молодежная
г. Москва ул. Ельнинская, д. 15, корп. 3Тел. (499) 714-40-40
Дочке 3 года, Начиная с 2-х летнего возраста произошло 3 бронхоспазма, первый лечили как бронхит, второй попали в больницу с поллинозом и третий
произошел неделю назад. Хотим понять это реакция организма на вирус или все таки проявления астматического характера(как определить) Какие анализы могут дать ответ. Да, как только дочь начала сама ходить( бегать) начинала кашлять, потом это проходило само собой но до бронхоспазмов не доходило(с года до двух). Благодарю заранее за ответ. Как в домашних условиях узнать что бронхоспазм купирован, потому что ингаляции с беродуалом делаем уже 5 дней.
Александр Пурясев,доктор медицинских наук, главный врач клиники:Здравствуйте. Скорее всего, у Вас развивается бронхиальная астма. Для того чтобы поставить этот диагноз Вам нужно обратиться к пульмонологу (консультация, прослушивание лёгких), осмотр лор-органов, сдать общий анализ крови, IgE, рентген лёгких. Очень советую обратиться в нашу клинику потому, что:
Мы давно занимаемся этими проблемами, есть колоссальный опыт;
Эффективно лечим будь-то обструктивный бронхит, аллергический бронхит или бронхиальная астма;
У Вас маленький ребёнок, если астма всё-таки разовьётся, то к 25-30 годам уже будет инвалидом, а сейчас ещё не всё потеряно.
Ребёнок родился недоношеным 25 недель, сейчас находится на апарате искуственного дыхания и изредка появляется приступ бронхоспазма. Что делать и какие могут
быть последствия?
Александр Пурясев,доктор медицинских наук, главный врач клиники:Патологиями недоношенных детей я не занимаюсь. Вопрос адресуйте профильному врачу, который Вас ведёт.
Мужу 42. С 15 авг 2014 начался кашель. Врач прописал АЦЦ и левофлюксацин 7 дней, после чего начался бронхоспазм. После этого
назначили 3 дня уколы Фортума и ингаляцию пульмикортом. Бронхоспазм усилился. После пошли к аллергологу, прописал капельницу дексаметазон 8. Мг и эвфилин. На 3 день случился коллапс во время кашля. Анализ крове все в норме, кроме незначительных изменений WBC 13.56. NEUT 7.84. MONO 1.11. EO% 0.45. Рентген -рисунок бронхита. Легкие без изменений. Кардиограмма сердца в норме. Посоветуйте нам сто сделать? Спасибо Кристина
Александр Пурясев,доктор медицинских наук, главный врач клиники:Здравствуйте. Сложная ситуация, надо разбираться на приёме и осмотре. Очень важную информацию врачу даёт прослушивание лёгких.
Нам 1,9, на улице при ходьбе наступают приступы бронхоспазма. Как лечить?
Александр Пурясев,доктор медицинских наук, главный врач клиники:Бронхоспазм — слишком серьезный симптом, который может быть проявлением начала бронхиальной астмы. Поэтому требует более детального обследования и комплексного лечения. Учитывая специфику заболевания, лучше это сделать в узконаправленной клинике Лор-Астма.
Клиническая картина бронхоспазма
Приступ бронхоспазма в большинстве случаев развивается за несколько минут, но есть некоторые предшествующие симптомы. К ним относят резкую смену настроения, внезапное появление неконтролируемого приступа паники и страха смерти, чувство стеснения в грудной клетке. Эти симптомы особенно ярко проявляются у взрослых, дети еще не могут полностью объяснить свое состояние и потому могут беспокоиться и капризничать.
При развитии всей клинической картины бронхоспазма на первый план выступают следующие симптомы:
Бронхоспазм у детей развивается достаточно быстро, поэтому болеющий простудными или респираторными заболеваниями ребенок никогда не должен оставаться дома один без присмотра взрослого человека. Отсутствие врачебной помощи может привести к весьма нежелательным последствиям.
Устранить приступ народными средствами не всегда возможно, а иногда при неграмотных действиях подобный подход к лечению только усложняет протекание бронхоспазма и усиливает все симптомы. Поэтому оказывать помощь человеку с приступом резкой одышки необходимо грамотно.
Причины и признаки
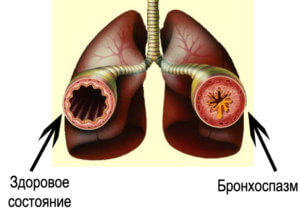
Бронхоспазм возникает как осложнение других болезней дыхательной системы
При бронхоспазме непроизвольно сокращаются бронхиальные мышцы, в результате чего образуется малый просвет между бронхиолами и бронхами. Такое состояние затрудняет поступление кислорода в легкие. На фоне этого кислород в недостаточном количестве поступает в кровь, а значит ко всем органам человека.
В начале развития аллергического или воспалительного процесса, бронхоспазм является защитной реакцией. Бронхи не расслабляются и отек нарастает, что вызывает гипоксию.
Часто бронхоспазм наблюдается у детей, однако может встречаться и у взрослых. Основные факторы, способствующие развитию бронхоспазма:
- Присутствие инородного тела в дыхательных путях.
- Бронхиальная астма.
- Большая физическая нагрузка.
- Инфекции дыхательных путей.
Также развитие бронхоспазма может быть обусловлено и другими причинами: приемом некоторых лекарственных препаратов, химическое отравление, ожог дыхательных путей, пассивным курением, неблагоприятными условиями. Бронхоспазм может развиваться на фоне бронхита, бронхиальной астмы, эмфиземы легких.
Клинические проявления бронхиального спазма ярко проявляются у детей, чем у взрослых. Признаками приступа бронхоспазма являются:
Больше информации о бронхите можно узнать из видео:
При скоплении большого количества углекислого газа в альвеолах кожные покровы могут изменять цвет. Обычно наблюдается посинение носогубного треугольника. Приступы часто начинаются ночью. Это тревожные симптомы, при которых обязательно следует обратиться к врачу.
Возможные осложнения
При продолжительном бронхоспазме развиваются необратимые процессы в легких. Мокрота скапливается в бронхиолах, что может привести к развитию вторичной инфекции.
При отсутствии адекватного и своевременного лечения возможно развитие деформирующего бронхита.
В более тяжелых случаях бронхоспастический синдром может стать причиной бронхосклероза, хронической обструктивной болезни легких и других патологий легких. Важно лечить бронхоспазм на ранней стадии, чтобы не допустить развития возможных осложнений
Медикаментозное лечение бронхоспазма

Если причиной приступа удушья стала аллергическая реакция, то необходимо, прежде всего, выявить аллерген и минимизировать контакт с ним. Для лечения аллергической астмы применяется несколько групп препаратов:
- адреномиметики короткого и длительного действия,
- блокаторы М-холинорецепторов,
- глюкокортикостероиды,
- антагонисты лейкотриенов,
- отхаркивающие.
В настоящее время получили широкое распространение препараты, воздействующие на бета-2-адренорецепторы. Они не оказывают кардиотоксического влияния и не повышают артериальное давление в отличие от неселективных адреностимуляторов. Лекарства этой группы назначают для снятия симптомов бронхоспазма. М-холинолитики применяются при нарушениях проходимости бронхов вследствие физических нагрузок.
В качестве базовой терапии многие больные бронхиальной астмой получают глюкокортикоиды. Гормоны оказывают противовоспалительное влияние и расслабляют бронхи. Лечение глюкокортикоидами должно проводиться при наличии строгих показаний по назначению врача, так как гормоны оказывают влияние на обмен веществ, иммунитет, функционирование внутренних органов. Их длительное применение может привести к развитию тяжелых побочных реакций.
Если спазм дыхательной мускулатуры вызван инфекционным заболеванием, его следует лечить с помощью антибиотиков.
Если бронхоспазм был вызван непереносимостью пищевых продуктов, то значительно улучшить состояние больного помогает лечебное голодание.
Лечение бронхоспастического синдрома
Неотложная помощь при приступе
Для того, чтобы снять бронхоспазм в домашних условиях, необходимо провести ряд таких мероприятий, как:
- Открыть окно для доступа свежего воздуха, если на улице не наблюдается цветение растений, вызвавшее аллергический бронхоспазм,
- Вызвать скорую помощь,
- Применить лекарственные препараты, если они уже были назначены врачом, например, ингаляции через небулайзер с беродуалом или пульмикортом при обструктивном бронхите или бронхиолите,
- Успокоить пациента, особенно ребенка, усадить в удобную позу, расстегнуть воротник, снять галстук,
- Объяснить, что дышать нужно стараться как можно ровнее и спокойнее, так как паника резко увеличивает потребление кислорода.
Если приступ у пациента развивается не в первый раз, у него всегда должны быть дома или в дорожной аптечке препараты для купирования бронхоспазма. К ним относятся лекарства, позволяющие расслабить стенку бронхов и расширить их просвет, а также устранить отек слизистой оболочки и облегчить отхождение мокроты:
- Симпатомиметические средства в ингаляционной форме – беротек, беродуал, сальбутамол, серетид, астмопент и др,
- Глюкокортикоидные гормоны в форме аэрозоля или раствора для ингаляций -беклазон, пульмикорт и др,
- Противоаллергические препараты, имеющие в составе кромоглициевую кислоту – интал, налкром,
- Холиноблокаторы в форме раствора для ингаляций – спирива, атровент.
Иногда в результате применения ингаляционных лекарственных средств, спазм бронхов может еще больше усугубиться, и тогда возникает парадоксальный бронхоспазм, развивающийся вследствие раздражения слизистой оболочки бронхов лекарственным веществом или аллергической реакции на определенные вещества в составе лекарства. Лечиться такой вид приступа должен в стационаре.
Лечение после купирования приступа
Дальнейшее лечение бронхоспазма заключается в назначении антибиотиков и противовирусных препаратов при респираторных инфекциях, противоаллергических препаратов, глюкокортикоидов (преднизолон, дексаметазон) и эуфиллина в таблетированной или инъекционной форме для внутривенных инфузий.
В заключение следует отметить, что бронхоспазм – далеко не безобидная патология, так как в тяжелых случаях может стать причиной смерти. Поэтому детям с ранее перенесенными обструктивными бронхитами, лицам с аллергической предрасположенностью и бронхиальной астмой необходимо тщательнее оберегать свое здоровье. Для этого нужно избегать возможного контакта с аллергенами, стараться не посещать скоплений большого количества людей в периоды эпидемий респираторных инфекций, и своевременно обращаться к врачу при малейших признаках простуды с целью возможной коррекции проводимого лечения.
uhonos.ru