Что такое ав-блокада? атриовентрикулярная блокада: причины, симптомы, диагностика и лечение
Содержание:
Лечение
Имплантация кардиостимулятора
Кардиостимулятор назначается при необратимой и долговременной бессимптомной брадикардии в результатае атриовентрикулярной блокады.
Фармакологическая терапия
Соображения, касающиеся введения антихолинергических агентов, включают следующее:
Вливание атропина и изопротеренола может улучшить АВ-проводимость в чрезвычайных ситуациях, в которых брадикардия вызвана АВ-блоком в АВ-узле
В отдельных случаях могут быть эффективны допамин и добутамин.
Неотложные мероприятия
• Прекратить прием всех препаратов, способствующих замедлению ритма.
• Лечить состояния, ведущие к развитию заболевания (острый ИМ, передозировку лекарствами, нарушения электролитного баланса).
Блокада 2-й степени типа Мобиц II и полная АВ-блокада
• Атропин (1 мг внутривенно) улучшит проведение в АВ-узле в тех случаях, когда причиной было повышение тонуса блуждающего нерва, но не будет эффективен при нарушениях проведения, связанных с патологией системы Гиса-Пуркинье. Эффект может сохраняться до 3 ч.
• Может потребоваться временная трансвенозная электрокардиостимуляция, особенно если QRS-комплексы широкие и сердечный ритм < 40 уд./мин. Временная электрокардиостимуляция требуется, если наблюдается низкий сердечный выброс со снижением тканевой перфузии или повторяющимися обмороками.
• При полной блокаде сердца с умеренной или невыраженной симптоматикой пациента следует наблюдать, прежде чем имплантировать постоянный электрокардиостимулятор, особенно если комплекс QRS узкий.
• Внутривенный изопреналин или симпатомиметические препараты редко улучшают проводимость, могут отмечаться повторные обмороки, в связи с чем может потребоваться временная электрокардиостимуляция.
Прогноз
Характер блокады определяет прогноз. АВ-узловые блоки, которые составляют подавляющее большинство блокад Мобитц I, имеют благоприятный прогноз, тогда как инфранодальная блокада, например, Мобитц I или Мобитц II, могут прогрессировать до полной блокады с худшим прогнозом. Однако блокада Мобитц I АВ может быть значительно симптоматичной. Когда блокада Мобитц I происходит во время острого инфаркта миокарда, смертность увеличивается. вагусно-опосредованная блокада, как правило, доброкачественная с точки зрения смертности, но может приводить к головокружениям и обморокам.
Мобитц I АВ-блокада второй степени не связана с повышенным риском тяжелых последствий или смерти в отсутствие органического заболевания сердца. Кроме того, нет риска прогрессирования блока Мобитц II или до полной блокады сердца. Однако риск прогрессирования к полному блоку сердца является значительным, когда уровень блока находится в особой системе проводимости Гис-Пуркинье.
Блокада Мобитц типа II несет риск прогрессирования до полной блокады сердца и, следовательно, связана с повышенным риском смертности. Кроме того, она связана с инфарктом миокарда и всеми его сопутствующими рисками. Блокада Мобитц II может производить синкопальные атаки Стокса-Адамса. Блокада Мобитц I, локализованная в системе Гис-Пуркинье, связана с теми же рисками, что и блоки типа II.
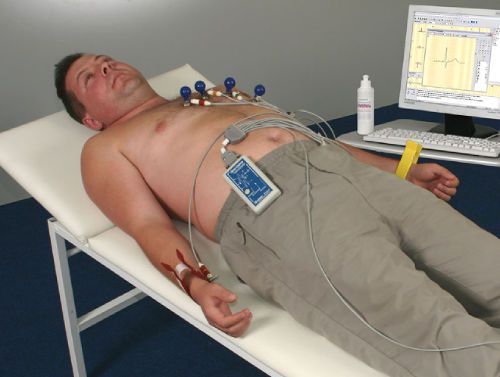
Как проводится ЭКГ
Для проведения электрокардиографического исследования существуют некоторые правила. Проводить ЭКГ можно в любом возрасте и при любой сопутствующей патологии. Противопоказаний процедура не имеет.
Осуществляется исследование с помощью аппарата кардиографа. В стационарах находятся большие аппараты, для врачей скорой помощи используются портативные переносные кардиографы. Устроен он следующим образом:
- основная часть, анализирующая поступающие электроимпульсы;
- записывающее устройство, отмечающее электрические импульсы в виде кривой на бумажной пленке;
- электроды, прикладываемые к передней поверхности грудной клетки и к конечностям.
Во время снятия кардиограммы пациент находится в положении лежа. Его предупреждают о необходимости снять все металлические украшения, часы и другие предметы из металла. Места, куда будут наложены электроды, смачивают водой. Это необходимо для лучшего соединения электрода с кожей и проведения импульса.
 Для наложения электродов существуют определенные точки на теле
Для наложения электродов существуют определенные точки на теле
Для наложения электродов имеются стандартные точки — на конечности накладывается по одному, а на переднюю поверхность грудной клетки — восемь электродов. С конечностей снимаются стандартные отведения, образующие треугольник Эйнтховена. С грудной клетки снимаются дополнительные грудные отведения, позволяющие более точно установить локализацию патологии. При экстренной необходимости снятия кардиограммы пользуются только стандартными отведениями с конечностей.
- На правую руку накладывается электрод с красной меткой.
- На левую руку — желтый.
- На левую ногу — зеленый.
- На правую ногу — черный, являющийся заземлением.
Способы лечения
При атриовентрикулярной блокаде I степени, протекающей без клинических проявлений, возможно только динамическое наблюдение.
При АВ-блокадах кардиального генеза (при инфаркте миокарда, миокардитах, кардиосклерозе и др.) проводится курс лечения β-адреностимуляторами (изопреналином, орципреналином), в дальнейшем показана имплантация кардиостимулятора.
Препаратами первой помощи для купирования приступов Морганьи-Адамса-Стокса являются изадрин (сублингвально), атропин (внутривенно или подкожно)
При явлениях застойной сердечной недостаточности назначают диуретики, сердечные гликозиды (с осторожностью), вазодилататоры
Радикальным методом лечения АВ-блокад является установка электрокардиостимулятора (ЭКС), восстанавливающего нормальный ритм и частоту сердечных сокращений. Показаниями к имплантации эндокардиального ЭКС служат наличие в анамнезе приступов Морганьи-Адамса-Стокса (даже однократного), частота желудочкового ритма менее 40 в минуту и периоды асистолии 3 и более секунд, АВ-блокада II степени (II типа по Мобитцу) или III степени, полная АВ-блокада, сопровождающаяся стенокардией, застойной сердечной недостаточностью, высокой артериальной гипертензией и т. д.
Для решения вопроса об операции необходима консультация кардиохирурга.
Лечение атриовентрикулярной блокады зависит от стадии и причин возникновения.
Первая степень недуга чаще всего не нуждается в лечении. Лишь в редких случаях устанавливается кардиостимулятор больным, страдающим атриовентрикулярной блокадой второй степени. Чаще ограничиваются медикаментозным лечением.
Большинству страдающих полной атриовентрикулярной блокадой приходится пользоваться электрокардиостимулятором (ЭКС) всю жизнь. Иногда, правда, встречаются случаи, когда пациент полностью выздоравливает.
При атриовентрикулярной блокаде лечение во многом зависит от ее степени. Терапия бывает консервативной и радикальной. При 1-й степени блокады достаточно наблюдения за больным и периодического исследования. В более тяжелых случаях проводится комплексное лечение. При частичной и полной АВ-блокаде лечение предполагает:
- устранение основной патологии (инфаркта, миокардита, кардиосклероза);
- отказ от токсичных лекарств (гликозидов, бета-блокаторов);
- ведение здорового образа жизни;
- прием препаратов, повышающих силу сердечных сокращений и улучшающих проводимость (бета-адреномиметиков);
- установку кардиостимулятора.
Если патология обусловлена заболеваниями сердца, то назначаются бета-адреномиметики. К ним относятся Допамин и Добутамин. В случае развития приступа Морганьи-Адамса-Стокса применяется Атропин в сочетании с лекарствами, усиливающими деятельность миокарда. При развитии сердечной недостаточности показаны препараты, расширяющие сосуды.
После оказания первой помощи больному устанавливается электрокардиостимулятор. Показаниями для внедрения в полость сердца аппарата являются:
- снижение частоты сокращения желудочков до 40 и меньше при длительных паузах;
- блокада 2-й степени по Мобитцу-2;
- блокада 3-й степени;
- приступы Морганьи-Адамса-Стокса.
После имплантации кардиостимулятора больные могут годами жить. Наиболее неблагоприятный прогноз наблюдается при врожденной форме нарушения проводимости. Всем больным при АВ-блокаде ЭКГ следует проводить регулярно. Профилактика сводится к предупреждению и своевременному лечению соматической патологии, соблюдению рекомендаций врача по лечению и исключению стрессов. Таким образом, блокада сердечной проводимости представляет опасность для любого человека.
Если блокады связаны с сердечными гликозидами, антиаритмическими средствами, то дозировку корректируют или полностью отказываются от использования этих препаратов.
В случае с кардиальными патологиями вроде инфаркта, миокардита, пользуются бета-адреностимуляторами. Также могут установить кардиостимулятор.
Чтобы купировать острый приступ, под кожу или в вену вводят Атропин. Застойные явления, сопровождающие недостаточность сердца, требуют применения диуретиков, сердечных гликозидов, вазодилататоров.
Чтобы устранить клинические проявления, если блокада протекает в хронической форме, необходимо применение Теофиллина, экстракта белладонны, Нифедипина.
Если медикаментозные средства не помогают добиться улучшения ситуации, больному имплантируют кардиостимулятор. Это устройство способствует восстановлению частоты и ритма сокращений сердца.
ЭКГ признаком полной атриовентрикулярной блокады является уширение и деформация комплекса QRS. При этом нужно срочно оказать больному помощь.
Ав блокада 3 степени экг признаки
Атриовентрикулярные блокады (AV-блокады)
AV-блокады характеризуются задержкой или прекрашением проведения импульсов из предсердий через AV узел, пучек Гиса и его ножки к желудочкам.
AV-блокады подразделяются на 2 большие группы: неполные и полные, а также преходящие и постоянные.
1. Частичная Av-блокада 1 степени.
Характеризуется замедлением прохождения импульса от предсердий к желудочкам. На ЭКГ это проявляется удлинением интервала PQ, который более 0.20 с. В большинстве случаев интервал PQ составляет 0.21-0.35 с. и является постоянным во всех комплексах. Так как распространение импульса по предсердиям не нарушено, зубец P и комплекс QRS не изменены. Расстояние Р — Р ( R — R ) одинаковы, если нет синусовой аритмии. При большом удлинении PQ зубей Р может наслаиваться на предыдущий желудочковый комплекс и быть плохо заметным. ( См. ЭКГ )
AV-блокада 1 степени является самым частым нарушением AV проводимости и регистрируется у 0ю5 — 2.0 % практически здоровых людей, особенно в пожилом возрасте, однако в осовном наблюдается при поражении мышцы сердца — кардиосклерозе, миокардите, пороках сердца, передозировке сердечных гликозидов.
2. Частичная AV-блокада II степени
При такой блокаде наблюдаются более глубокие нарушения проводимости и не все импульсы проводятся к желудочкам. Количество предсердны зубцов, при этом, превышает количество желудочковых комплексов.
Выделяются 4 типа AV-блокады II степени.
1. Частичная Av блокада II степени с периодами Венкебаха ( первый тип Мебитца). 2. Частичная блокала II степени 2 типа (второй тип Мебитца). 3. Частичная блокада II степени 2:1. 4. Прогрессирующая AV-блокада.
1. Частичная блокада II степени 1 типа (с периодами Венкебаха).
Связана с удлинением абсолютного и относительного рефрактерного периода в AV соединении. При такой блокаде проводимость в AV узле прогрессивно ухудшается от сокращения к сокращению до тех пор, пока AV соединение становится не в состоянии провести очередной импульс к желудочкам. Это приводит к периодическому выпадению сокращений желудочков. В овремя длительной паузы проводимость в узле восстанавливается, после чего весь цикл повторяется. На ЭКГ это проявляется прогрессирующим удлинением интервала PQ от комплекса к комплексу, затем регистрируется только зубец Р, а желудочковый комплекс QRS выпадает. В первом комплексе после выпадения интервал PQ наименьший, но затем цикл повторяется (период Венкебаха). Так как выпадение желудочковых комплексов закономерно, то наблюдается AV-блокада с соотношение 3:2, 4:3 и т.д. ( отмечают в числителе число предсердных комплексов, а в знаменателе число желудочковых комплексов). Во время выпадения желудочковых комплексов могут быть выскакивающие сокращения. ( См. ЭКГ )
Нередко такая блокада возникает при передозировке сердечных гликозидов, противоаритмических средвств, при инфаркте миокарда.
2. Частичная AV-блокада II степени 2 типа (второй тип Мебитца).
Для нее характерно периодическое выпадение желудочковых сокращений без цикла изменений интервала PQ, который может быть удлинен или нормальным. Выпадение желудочковых комплексов может быть регулярным ( каждое 3, или 4, или 5) или нерегулярным, хаотическим.Диагностика таких случаев иногда затрудняется наслоением выскакивающих вокращений, экстрасистол. ( См. ЭКГ )
AV-блокада Мебитца всегда указывает на глубокие нарушения мышцы сердца, она нередко переходит в полную блокаду.
3. Частичная блокада II степени 2:1.
При этом типе блокируется каждый второй импульс и регулярно выпадает каждое второе сокращение желудочков. На ЭКГ на каждые зубца Р приходится один желудочковый комплекс QRS. При отсутствии синусовой аритмии расстояние Р — Р одинаковы и расстояния QRS одинаковы, но вдвое большие. Развивается брадикардия. Такая блокада обычно бывает при тяжелых поражениях сердца. ( См. ЭКГ )
4. Прогрессирующая Av-блокада.
При такой блокаде AV проводимость нарушена так резко, что блокируются 2 и более желудочковых сокращения подряд (3:1, 4:1, 5:1), причем такое блокирование может следовать ритмично и неритмично. У больногомогут появлятсся приступы Адамса-Стокса_Морганьи. ( См. ЭКГ )
Полная поперечная блокада(AV- блокада III степени).
При этом отсутствует проведение импульсов через атриовентрикулярное соединение от предсердий к желудочкам. Предсердия возбуждаются из синусового узла, а желудочки из атриовентрикулярного узла или эктопических очагов автоматизма II или III порядка. Может развится выраженная брадикардия с неэффективной гемодинамикой. На ЭКГ наблюдается полная диссоциация между зубцами Р и комплексамиQRS. Полная блокада нередко сочетается с блокадой ножек пучка Гиса, экстрасистолией. ( См. ЭКГ )
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне: • ЭКГ; • Холтеровскоемониторирование ЭКГ; • Эхокардиография.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: При подозрении на органическую церебральную патологию или при синкопальных состояниях неясного генеза:
• общий анализ мочи; • микрореакция преципитации с антилипидным антигеном; • биохимический анализ крови (АлАТ, АсАТ, общий белок, билирубин, креатинин, мочевина, глюкоза); • коагулограмма; • ИФА на ВИЧ; • ИФА на маркёры вирусных гепатитов В, С; • группа крови, резус фактор; • обзорная рентгенография органов грудной клетки; • ФГДС; • дополнительные консультации профильных специалистов при наличии сопутствующей патологии (эндокринолог, пульмонолог); • консультация стоматолога, отоларинголога для исключения очагов хронической инфекции.
Минимальный перечень обследований, который необходимо провести при направлении на плановую госпитализацию: • общий анализ крови (6 параметров); • общий анализ мочи; • микрореакция преципитации с антилипидным антигеном; • биохимический анализ крови (АлАТ, АсАТ, общий белок, билирубин, креатинин, мочевина, глюкоза); • коагулограмма; • ИФА на ВИЧ; • ИФА на маркёры вирусных гепатитов В, С; • группа крови, резус фактор; • обзорная рентгенография органов грудной клетки; • ФГДС; • дополнительные консультации профильных специалистов при наличии сопутствующей патологии (эндокринолог, пульмонолог); • консультация стоматолога, отоларинголога для исключения очагов хронической инфекции.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне: • ЭКГ; • Холтеровское мониторирование ЭКГ; • Эхокардиография.
Дополнительные диагностические обследования, проводимые на стационарном уровне: • массаж каротидного синуса; • проба с физической нагрузкой; • фармакологические пробы с изопротеренолом, пропронололом, атропином; • ЭФИ (проводится у пациентов с наличием клинических симптомов, у которых причина симптомов неясна; у пациентов с бессимптомной блокадой ветви пучка Гиса, если планируется проведение фармакотерапии, которая может вызвать АВ блокаду);
При подозрении на органическую церебральную патологию или при синкопальных состояниях неясного генеза: • рентгенография черепа и шейного отдела позвоночника; • исследование глазного дна и полей зрения; • ЭЭГ; • 12/24 – часовая ЭЭГ (при подозрении на эпилептический генез пароксизмов); • эхоэнцефалоскопия (при подозрении на объемные процессы мозга и внутричерепную гипертензию); • компьютерная томография (при подозрении на объемные процессы мозга и внутричерепную гипертензию); • ультразвуковая допплерография (при подозрении на патологию экстра- и интракраниальных сосудов);
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: • измерение АД; • ЭКГ.
Диагностические критерии
Жалобы и анамнез – основные симптомы • Потеря сознания • Головокружение • Головные боли • Общая слабость • Установить наличие заболеваний, предрасполагающих к развитию АВ блокады
Физикальное обследование • Бледность кожных покровов • Потливость • Редкий пульс • Аускультативно — брадикардия, I тон сердца меняющейся интенсивности, систолический шум над грудиной или между верхушкой сердца и левым краем грудины • Гипотония
Лабораторные исследования: не проводятся.
Инструментальные исследованияЭКГ и суточное мониторирование ЭКГ (основные критерии):
При АВ блокаде: • Паузы ритма более 2.5 сек (интервал R-R) • Признаки АВ диссоциации (отсутствие проведения всех волн Р на желудочки, что ведет к полной диссоциации между волнами Р и комплексами QRS)
При СССУ: • Паузы ритма более 2.5 сек (интервал P-P) • Увеличение интервала Р-Р в 2 и более раз от нормального интервала Р-Р • Синусовая брадикардия • Отсутствие увеличения ЧСС при эмоционально/физической нагрузке (хронотропная недостаточность СПУ)
ЭхоКГ: • Гипокинез, акинез, дискинез стенок левого желудочка • Изменение анатомии стенок и полостей сердца, их соотношения, структуры клапанного аппарата, систолической и диастолической функции левого желудочка
ЭФИ (дополнительные критерии):
Причины возникновения и характеристика АВ-блокады 1 степени
АВ-блокада первой степени встречается довольно часть. По данным ВОЗ она наблюдается у 5% людей с нарушениями сердечной деятельности и у 0,6% детей.
Распространенность заболевания увеличивается с возрастом и связана с риском развития ИБС и других патологий сердца.
Характеристика
АВ-блокада — патологический (иногда — физиологический) признак, определяющий на ЭКГ и характеризующийся сбоем проводящей системы. Суть в замедлении проведения нервного импульса к желудочкам сердца от предсердий.
Разделяют три основные степени патологии, при первых двух блокада считается частичной, при третьей — полной.
Происходит нарушение работы атриовентрикулярного узла, пропускающего через себя электрические импульсы. Причиной может выступать ряд нарушений:
Функциональные: прием некоторых препаратов для улучшения работы сердца (бета-блокаторов, гликозидов) в течении длительного времени, нарушение иннервации сердца, сбои в работе парасимпатической НС;
Органические: воспалительные процессы или формирование рубцов в отдельных зонах миокарда, некротические изменения, ишемия или нарушение кровоснабжения кардиомиоцитов.
Патология I степени может развиваться у спортсменов. Она носит физиологический характер, а длина интервала PQ нормализуется после физических нагрузок.
https://youtube.com/watch?v=q9sn3wKBYUg
АВ-блокада первой степени
Патология характеризуется определенным признаком на ЭКГ: увеличением длины интервала PQ, от 200 мс и выше. При этом отсутствуют сбои нормального ритма сердца.
Существует несколько форм первой степени патологии, каждая из них обладает отличительными признаками:
- Узловая. Отличается единственным признаком — увеличением протяжности PQ интервала.
- Предсердная. Дополнительно характеризуется деформацией зубца Р.
- Дистальная. Увеличение интервала PQ сопровождается искажением комплекса QRS.
Симптомы и диагностика
Разделяют транзиторные блокады (которые быстро проходят) и постоянные. Первый тип сложно поддается диагностике и требует дополнительного исследования — холтеровского мониторирования.
Суть его заключается в подключении аппарата ЭКГ, который снимает показатели в течение 24-48 часов. Методика помогает сопоставить результаты субъективных ощущений пациента с изменениями на электрокардиограмме, оценивается степень блокады, выраженность дополнительных симптомов, сопоставляется со временем принятия лекарств.
Чаще всего первая степень блокады не сопровождается выраженными симптомами. Нередко может проявляться брадикардия. У отдельных пациентов отмечается беспричинная слабость и сильная утомляемость.
Лечение большинства типов АВ-блокад состоит в приеме лекарственных средств для улучшения сердечной проводимости сердечной. Также проводится терапия, направленная на устранение причины развития патологии. Тяжелая степень заболевания требует установки внешнего водителя ритма (электрокардиостимулятора).
Первая степень не требует специфического лечения. Показано наблюдение в динамике, периодическое назначение электрокардиографии и суточного мониторинга по Холтеру для отслеживания прогрессирования нарушения.
При формировании блокады вследствие применения медикаментозных препаратов (бета-блокаторов, лекарств для устранения аритмии), необходимо скорректировать дозу или полностью отказаться от приема.
Особенности патологии у детей
В детском возрасте встречаются преимущественно врожденные блокады, причиной которых становятся нарушения, возникающие у матери в период беременности (аутоиммунные заболевания, сахарный диабет). Влиять могут и внешние факторы: плохая экология, курение и т. д.
Пульс у младенцев оценивается иначе, чем у взрослых. Брадикардия диагностируется при ЧСС менее 100 ударов в минуту. Такое состояние требует особого внимания, поэтому даже АВ-блокада I степени в грудничковом возрасте — заметна.
Она сопровождается такими признаками:
- синюшность или побледнение поверхности кожи;
- отказ от груди;
- усиленное потоотделение;
- слабость и вялость.
Как и у взрослых, клинические проявления при такой разновидности патологии проявляются не всегда.
При физиологической природе изменений — прогноз благоприятный. Если причиной сбоя проводимости становится патология, может наблюдаться ее постепенное прогрессирование. При развитии дистальной блокады (располагающейся около пучка Гиса) риск формирования осложнений — выше.
В большинстве случаев патология не представляет серьезной опасности для жизнедеятельности, но требует наблюдения.
Возможные осложнения
AV блокада сердца 1 степени наименее опасна развитием осложнений. 2 и 3 степень заболевания приводят к более существенным изменениям состояния пациента. Основной проблемой является развитие патологий, связанных с регулярными нарушениями сердечной проводимости. Это приводит к развитию сердечной недостаточности и обострением ее хронических форм. Отсутствие синхронной работы сердца приводит к тому, что организм компенсирует сердечную недостаточность аритмиями и желудочковой тахикардией.
Наиболее опасна третья степень заболевания. Во время приступов может возникать гипоксия тканей головного мозга и других органов, что приводит к развитию серьезных патологий внутренних органов. Длительное отсутствие питания мозга может стать причиной гибели нейронов и смерти больного. Во время сильных приступов больному могут понадобиться реанимационные мероприятия для сохранения жизни.
Больному с 1 степенью заболевания врачи дают благоприятный прогноз
3 Брадикардия и синдром слабости синусового узла
Cиндром слабости синусового узла. Кардиостимулятор
Синдром слабости синусового узла представляет собой группу аномальных ритмов сердца, вызванных неисправностью синусового узла. Заболевания, включая саркоидоз, амилоидоз, гемохроматоз, инфаркт миокарда и прочие, сопровождающиеся развитием склеротических изменений в миокарде с повреждением синусового узла, могут привести к синдрому слабости синусового узла.
В одних случаях СССУ может не вызывать каких-либо симптомов, а в других проявляется комплексом признаков. Изначально появляется упорная брадикардия, которую сменяют приступы сердцебиения, затем снова сменяющиеся брадикардией. Так же для СССУ характерны аритмичная работа сердца, общая слабость, головокружения, ангинозные боли и обморочные состояния.
Усугубляет состояние прием антиаритмических и других лекарственных препаратов, вызывающих снижение частоты сердечных сокращений. Так как препараты, используемые для контроля тахикардии, могут усугубить брадикардию, перед назначением медикаментозной терапии имплантируется кардиостимулятор. Таким образом, тахикардия реагирует на медикаментозную терапию, а брадикардия контролируется кардиостимулятором.