Отит у ребенка
Содержание:
Лечение
Терапию гнойного отита можно проводить с использованием различных лекарственных средств. Самый распространенный способ лечения — назначение лекарственных препаратов.
Для достижения хорошего эффекта от проводимой терапии требуется использование целого комплекса различных средств. Цель приема данных препаратов — устранение всех неблагоприятных симптомов и улучшение слуха.
Устранение болезнетворных микроорганизмов из полости пораженных ушек является важной стратегической задачей терапии. Для этого применяются антибиотики, имеющие широкий спектр оказываемого действия
Вводиться антибактериальные средства могут по-разному. При среднетяжелом течении заболевания применяются лекарства в виде таблеток или суспенсий.
Тяжелые формы болезни требуют назначения уже антибиотиков в виде уколов. К наиболее часто назначаемым средствам относятся: «», «Аугментин», «Флемоксин», «Цефуроксим» и другие. Кратность, курсовые дозировки и длительность лечения определяются лечащим врачом.
Гнойный отит довольно часто возникает после затяжного насморка. Для нормализации носового дыхания в этой ситуации назначаются сосудосуживающие назальные капли или спреи. Они назначаются на 4-5 дней до 2-3 раз в сутки. Данные средства улучшают также давление в евстахиевой трубе, что приводит к уменьшению отека. К таким препаратам относятся: «», «», «Назол», «Отривин» и другие.
Для нормализации высокой температуры тела применяются различные жаропонижающие средства. В детской практике наиболее часто применяются препараты на основе парацетамола или ибупрофена.
Довольно часто для лечения гнойных форм отитов в домашних условиях используются различные ушные капли. Они помогают устранять болевой синдром, возникший в пораженном ушке, а также оказывают выраженное антисептическое действие.
Довольно часто для лечения гнойных форм отитов в домашних условиях используются различные ушные капли. Они помогают устранять болевой синдром, возникший в пораженном ушке, а также оказывают выраженное антисептическое действие.
Курсовое использование данных лекарственных средств оказывает также сильный противовоспалительный эффект. В качестве таких препаратов в детской практике используются: «», «Софрадекс», «».
Гнойные формы заболевания довольно часто встречаются у малышей, имеющих признаки иммунодефицита. Для восстановления оптимальной работы иммунной системы врачи назначают заболевшим малышам специфические лекарственные препараты.
«Виферон» и поливитаминные комплексы при курсовом применении позволят достигнуть стойкого положительного эффекта.
Многие из средств, которые применяются для лечения, нельзя использовать при наличии перфорации (патологического отверстия) в барабанной перепонке. Такое клиническое состояние может довольно часто встретиться при гнойном отите. Наиболее опасны в этом случае ушные капли, которые применяются местно.
В некоторых случаях проведение консервативной медикаментозной терапии не приводит к достижению эффекта. В данной ситуации может потребоваться уже проведение хирургического лечения. Такие операции позволяют снизить избыточное давление внутри полости уха, а также устранить выраженное воспаление. Проводят такое хирургическое лечение детские отоларингологи.
В некоторых случаях проведение консервативной медикаментозной терапии не приводит к достижению эффекта. В данной ситуации может потребоваться уже проведение хирургического лечения. Такие операции позволяют снизить избыточное давление внутри полости уха, а также устранить выраженное воспаление. Проводят такое хирургическое лечение детские отоларингологи.
После выполнения всей процедуры в пораженное ушко вводится марлевая турунда, смоченная в растворе дезинфицирующих средств. После проведенной операции врачи рекомендуют ребенку не мочить ушко в течение нескольких дней и выписывают ряд препаратов, которые помогают окончательно справиться с воспалением.
В лечении хронического гнойного отита важную роль играет физиолечение. Методы такой терапии позволяют устранять выраженное воспаление в области пораженного ушка, а также оказывают положительное действие на иммунитет.
Физиотерапевтические способы лечения применяются уже в периоде стихания острого периода болезни, когда гнойных выделений из ушка уже нет. Лазеротерапия, УВЧ — терапия и пневмомассаж барабанной перепонки — наиболее частые методы, которые применяются в лечении гнойных отитов у малышей разного возраста.
Подробнее о том, как лечить отит, вы можете узнать от доктора Комаровского в следующем видео.
Лечение
Лечение отита зависит от вида и сложности протекания болезни. При остром отите у ребенка выздоровления может составлять до трех недель. После лечения сохраняется снижение слуха, которое восстанавливается на протяжении 3-х месяцев.
- Лечение среднего отита. Как правило, оно проходит в домашних условиях. При терапии могут использоваться такие препараты: антибиотики, обезболивающие медикаменты, сосудосуживающие капли, фитотерапевтические процедуры. В особо сложных случаях назначается хирургическая перация.
- Лечение наружного отита. Оно проходит в условиях амбулатории. Пока гной из фурункула не выйдет наружу, для лечения применяются компрессы на спирту и антибактериальные средства. После того, как сформировался стержень, врач проводит вскрытие и последующим промыванием антибактериальным раствором. В последующем на больное место наносится антисептическая мазь и повязка. Повязку и мазь необходимо применять до полного заживления. Если отит вызвал повышение температуры и увеличение лимфатических узлов у ребенка, выписываются антибиотики.
Лекарства
Антибиотики при отите у детей. Препараты выписываются в случае, если причиной возникновения отита стала бактериальная инфекция. Их нужно использовать в таких случаях: двустороння локализация воспаления, выражена осложненная симптоматика, заболевание диагностировано у малыша возрастом до 1 года. Как правило, антибиотики вводятся в виде инъекций.
Местные препараты. Для лечения среднего отита назначаются ушные капли, которые обезболивают и устраняют возбудитель инфекции. При наличии гнойных выделений первым делом тщательно чистится канал, обрабатывается антибактериальными растворами
Доктор Комаровский при лечении отита у детей акцентирует внимание на том, что до того, как ушная раковина будет осмотрена врачом, применять ушные капли нельзя. Если барабанная перепонка повреждена, капли в среднее ухо и могут повредить слуховой нерв
Это может стать причиной тугоухости.
Капли для носа. При отитах у детей часто заложен нос. Чтобы облегчить носовое дыхание, следует использовать сосудосужающие капли. Они также нормализуют вентиляцию среднего уха, уменьшают отек слизистой.
Хирургическая операция. Она требуется достаточно редко. Но если гной не выходит самостоятельно, необходимо сделать надрез, через который он выйдет.
Рецепты народной медицины
- 5 листов лавра залейте 1 ст. кипятка, оберните теплым полотенцем и дайте постоять 3 часа. Пить настой необходимо 3 раза в день по полчаса до еды. В уши следует закапывать по 5-6 капель трижды в день.
- Лимонный сок. Отожмите сок одного лимона. Закапывайте уши по 2 раза в день. За один раз необходимо закапать по 5 капель. Средство очень быстро снимает болевые ощущения, воспаление проходит спустя несколько дней лечения.
Первая помощь при отите
Если по объективным причинам нет возможности сразу же показать ребенка врачу, необходимо оказать ему первую помощь. Первым делом – необходимо обезболить ухо. Для этого подойдут нестероидные противовоспалительные средства, которые снимут боль, снимут температуру и воспаление. Капли в уши можно закапывать только если нет повреждения барабанной перепонки. При наличии температуры необходимо дать малышу жаропонижающее средство.
Как правильно закапывать капли?
Грудничкам закапывают по 2 капли в каждое ухо. Детям 3-4 лет можно закапывать по 3-4 капли. Перед закапыванием флакон необходимо согреть до комнатной температуры. Можно перелить капли в теплую ложку, а потом набрать их пипеткой. Ребенка нужно уложить ухом кверху, слегка оттянуть ушную раковину, расправляя слуховой проход. Даже если поражено одно ухо, закапывать капли нужно все равно в оба уха. Если малыш сосет пустышку, ее нужно вынуть еще до закапывания капель.
Этиология (возбудители)
Спектр возбудителей отита чрезвычайно широк, но хронический процесс чаще всего дают золотистый стафилокк, энтеробактерии, синегнойная палочка. В последнее время значительно увеличился процент отитов, вызванных различными грибами, что может быть связано со снижением защитных сил организма, частым и неоправданным назначением антибиотиков, дисбактериозами у детей раннего возраста. Причем микозы (заболевания, вызванные грибами) возникают, как правило, вторично, после многократного приема антибиотиков широкого спектр действия, местного применения глюкокортикоидных препаратов; способствуют переходу острых заболевания в хронические, возникновению рецидивов и более тяжелому течению заболевания.
Почему возникает отит?
Строение уха ребенка и взрослого отличается. Наличие таких особенностей строения и определяет высокую заболеваемость отитом у малышей.

А вот хрящевая область покрыта полноценной кожей с многочисленными фолликулами, сальными и церуминозными железами. Сальные железы выделяют вязкий секрет, а церуминозные – жидкий, пигментированный, коричневого цвета. Оба секрета смешиваются с отшелушивающимися клетками кожи. В результате образуется ушная сера, которая выполняет защитную и водоотталкивающую функцию.
Микрофлора наружного уха представлена коринобактериями, микрококками, стафилококками, стрептококками, энтеробактерами, клебсиеллами и другими бактериями. Всех их можно отнести к представителям условно-патогенной микрофлоры. В обычных условиях они мирно уживаются с человеком, но при определенных обстоятельствах могут вызвать развитие болезни.
У малышей очень часто причиной воспаления наружного слухового прохода становится избыточная влажность, когда кожа утрачивает свою защитную функцию и начинают активно размножаться бактерии. Она может возникать из-за попадания большого количества воды при мытье ребенка или при плавании в бассейне, речке. Поэтому наружный отит называют еще «ухо купальщика».
Барабанная перепонка отделяет наружное ухо от среднего. Пространство, расположенное за ней, называется барабанной полостью. Она соединяется с носоглоткой тонким каналом – слуховой или евстахиевой трубой. С ее помощью в полости среднего уха поддерживается оптимальное давление, происходит воздухообмен и эвакуируется слизь. У младенцев и малышей до трех – пяти лет барабанная перепонка толстая, а евстахиева труба короче по сравнению с более старшими детьми и расположена горизонтально.
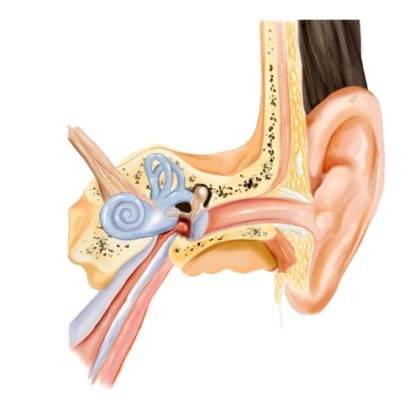
В носоглотке рядом с евстахиевой трубой расположена лимфоидная ткань – носоглоточные миндалины. Их разрастание (гипертрофия) может быть физиологическим у детей 1 – 3 лет, либо патологическим у частоболеющих малышей. Гипертрофированная лимфоидная ткань сдавливает евстахиеву трубу, нарушая вентиляцию и изменяя давление воздуха в среднем ухе. По этой причине возникает его воспаление.
Когда ребенок переносит любую респираторную инфекцию, почти всегда у него развивается острый ринофарингит – воспалительный процесс в носоглотке. Слизистая оболочка евстахиевых труб тоже вовлекается в воспаление. В таком случае их просвет будет сужаться и будет нарушаться функция вентиляции. В барабанной полости изменяется давление. Вследствие малых размеров и особенности расположения, слизь через слуховые трубы из носоглотки легко проникнет в полость среднего уха. Данные факторы вызывают развитие острого среднего отита.
Если грудной ребенок часто и обильно срыгивает, содержимое ротоглотки легко попадает в нос и через евстахиеву трубу — в барабанную полость. Данный фактор также предрасполагает к развитию воспаления среднего уха.
Если в полости среднего уха скапливается гной, он будет оказывать давление на барабанную перепонку до тех пор, пока она не разорвется. Тогда содержимое барабанной полости будет вытекать из слухового прохода. Прободение перепонки из-за ее значительной толщины происходит на поздних сроках болезни. А гнойное содержимое с большей вероятностью попадет во внутреннее ухо.
Некоторые дети рождаются с аномалией развития твердого неба, которая называется «волчья пасть» или расщелина твердого неба. У таких малышей средние отиты будут повторяться из-за неправильной работы слуховых труб.
Структуры внутреннего уха располагаются в височной кости и соединяются со средним ухом при помощи многочисленных отверстий – окошек. Ко внутреннему уху относят систему каналов полукружной формы и улитку. Все они отвечают за звукопроведение. В улитке находится орган равновесия — кортиев орган.
Внутренний отит или лабиринтит встречается очень редко. Он развивается если инфекция проникнет в полости височной кости из среднего уха. Возможно возникновение лабиринтита и в результате осложнения бактериального менингита.
Механизм развития
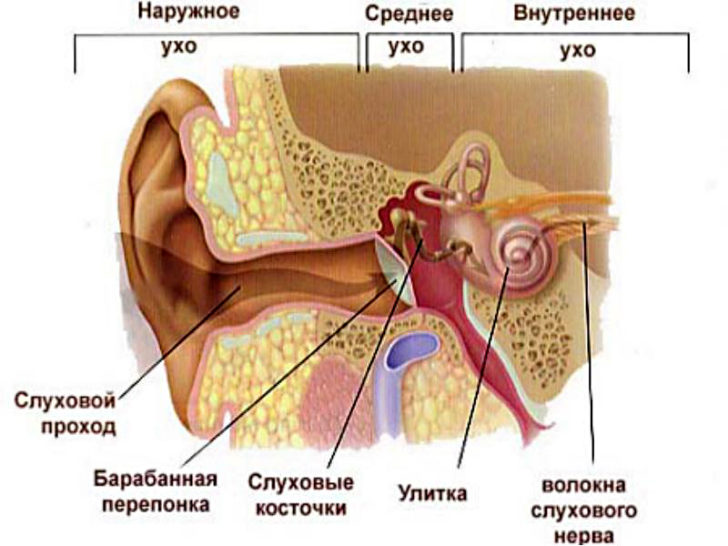
Человеческое ухо представляет собой сложную систему, которая состоит из:
- наружного уха – именно его раковину видно невооружённым взглядом и именно оно служит для защиты наружного слухового прохода от воздействия окружающей среды;
- барабанной перепонки – к ней ведёт наружный проход, она одновременно защищает ухо от попадания внутрь посторонних предметов и обеспечивает резонанс звука;
- барабанной полости и слуховых косточек – перепонка резонирует, полость наполняется звуковыми волнами, косточки передают колебания во внутреннее ухо;
- улитки и слухового нерва – улитка принимает поступившие колебания преобразует их в электромагнитный импульс, а нерв передаёт его непосредственно в мозг.
Всё вместе – три основных отдела. Наружный, средний и внутренний.
Инфекция, которая провоцирует проявления отита, проникает в них разными путями и вызывает разные симптомы. Зачастую также требует своеобразного лечения.
Соответственно, выделяют три варианта заболевания: наружный, средний и внутренний отит.
Что вызывает отит
Причины возникновения отита можно свести к одной: инфекционное поражение уха. Но это слишком общие слова – инфекция может прийти с разных сторон.
- В результате долгого воспалительного заболевания. Если в организме есть очаг, особенно если он расположен в дыхательных путях, инфекция рано или поздно доберётся до ушей. Это происходит, если слишком долго лечить фарингит, ларингит, тонзиллит или стоматологические проблемы.
- В результате вирусного заболевания. Вирус рано или поздно попадает в кровь и вместе с ней может добраться до ушей – так происходит во время гриппа, например.
- В результате травмы или хирургического вмешательства. Если ухо было задето при травме или в ходе лечения врач ошибся, есть шанс, что в него попадёт инфекция.
- Бытовым либо воздушно-капельным путём. Такое происходит при близком контакте с носителем либо с его вещами – именно поэтому нельзя пользоваться одной расчёской или одним полотенцем, например.
- С посторонним предметом. Для детей от 1 года это частый случай – малыш засовывает что-нибудь в ухо, сдирает эпителий и заносит инфекцию.
Однако, чтобы инфекция прижилась и появились признаки отита, ей нужно не только попасть в организм, но и суметь размножиться. Для этого должен быть снижен иммунитет – местный или общий, что происходит:
- При проблемах с гигиеной ушей. Если совсем их не чистить, кожа будет покрыта ушной серой, будет раздражена и легко станет мишенью для инфекции. Если чистить слишком часто, эпителий будет постоянно раздражён и лишён естественного защитного слоя.
- При проблемах с выработкой ушной серы – такое случается при системных хронических заболеваниях. Недостаток серы лишает кожу защиты, избыток закупоривает проход, раздражает слизистую и может привести к образованию пробки.
- При использовании неподходящих предметов для чистки. Поцарапать эпителий легко, а через царапинку инфекция легко проникнет в организм – потому не следует использовать острые предметы (карандаши, например).
- Перепад давления. Может привести к разрыву барабанной перепонки и в любом случае сказывается негативно. Бывает при погружении в глубокую воду либо при взлёте самолёта.
- Проблемы с образом жизни. Неправильное питание, недостаток физической активности, нарушения режима сна, вредные привычки снижают общий иммунитет.
- Хронические заболевания, синдромы иммунодефицита. Также ослабляют организм.
Авитаминоз, аллергия, переохлаждение, перегрев, постоянный стресс – всё это влияет на иммунитет и увеличивает вероятность, что у ребёнка разовьётся отит. От того, к какому типу он будет относиться, зависит симптоматика.
Наружное и внутреннее ухо: причины воспаления
Воспаление наружного уха проявляется при попытках почистить уши посторонними предметами, в ходе чего в них проникает инфекция. Отит может появиться при попадании бактерий в кровь через ранки и повреждения кожных покровов уха. Поэтому родителям нужно следить, чтобы малыш никогда не ковырял в слуховом проходе острым предметом.
Некоторые родители чересчур усердствуют, ежедневно проводя детям гигиену ушей и вычищая из них серу, что в корне неправильно. Сера — это естественный барьер от защиты от болезнетворных организмов, поэтому подобная излишняя чистоплотность открывает путь бактериям в дальние области уха.
Появление отита наружного может быть спровоцировано попаданием в ухо воды, в которой содержатся возбудители болезни, к примеру, во время купания в загрязнённых водоёмах.
Лабиринтит или внутренний отит в острой форме проявляется при отсутствии своевременного лечения острого течения отита среднего уха. Инфекция способна проникнуть во внутреннее ухо через оболочки мозга (при менингите) или с кровотоком, если болезнетворные микроорганизмы уже присутствуют в организме. Дети с таким диагнозом нуждаются в незамедлительной помощи врача-оториноларинголога. Если должное лечение воспалительного заболевания внутреннего уха не оказывается, прогноз для жизни и здоровья может быть неблагоприятным.
Лечение отита у детей
Поскольку возбудителем воспаления является инфекция бактериальной или грибковой природы то антибиотики при отите у детей являются основной частью лечения. Назначают антибиотики в форме суспензии или инъекций, курс лечения зависит от формы и характера заболевания. Дополнительно могут быть назначены препараты облегчающие состояние больного и снимающие симптомы. Так при лечении отита у ребенка хорошо снимают болевые ощущения анальгетики и использование сосудосужающих препаратов для носовой полости, которые способствуют оттоку крови от воспаленных участков в ухе. Их используют в первую очередь, так как снять боль при отите у ребенка означает улучшить его состояние, а значит, и ускорить процесс выздоровления.
Лечение катарального отита у детей, который не сопровождается выделениями гнойного характера, проводят с помощью аппаратного прогревания рефлектором, активизирующим в ухе защитные реакции, электрофорез, лазеротерапия. Так же полезны сухие компрессы, капли при отите у детей, водочные компрессы. Ребенку необходимо надевать шапочку даже в помещении, в первые дни лучше не купать, чтобы не усугубить ситуацию.
Гнойный отит у ребенка необходимо лечить с помощью антибактериальных препаратов не менее 5 дней. Для оттока гноя при неперфоративном гнойном отите проводят прокол барабанной перепонки, обеспечивающий отток гнойного выделения из полости наружу, после чего врач промывает среднее ухо и закапывает антибактериальные ушные капли. Лечение гнойного отита у детей занимает не менее двух недель, при этом улучшения отмечаются еще в первую неделю, что не служит поводом для отмены процедур.
Экссудативный отит, у ребенка вызванный притоком экссудата при полипах, аденоидах, гипертрофии миндалин подлежит лечению, которое заключается, прежде всего, в устранении первопричины. Как дополнительную терапию используют санацию носовых проходов. Лечение экссудативного отита у ребенка проводиться посредством применения процедур электрофореза лидазы, ультразвука, магнитотерапии. Для удаления экссудата из полости уха применяют продувание по Политцеру и пневмомассаж перепонок. При нефункционирующей слуховой трубе применяют шунтирование пластиковой трубкой для оттока экссудата и промываний.
Наружные отиты у детей требуют местного лечения и часто проводиться в домашних условиях. Применяют спиртовые компрессы, антибактериальные капли, совершается ежедневный туалет ушных раковин с помощью ватных жгутов смоченных в растворе фурацилина.
Лечение отита должно проводиться в стационаре или же под наблюдением врача. Нередко родители делают ошибки, полагаясь на собственный опыт и не зная, что разные формы этого заболевания лечатся абсолютно по-разному. Так при катаральной форме положительный эффект дает сухое тепло, компрессы на уши тогда как лечение гнойного отита у ребенка абсолютно противоположно и если применить прогревание это усилит воспаление и процесс нагноения.
Симптомы отита у детей
Большинство детей с острым средним отитом будут жаловаться на боль в ушах. Если ребенок еще маленький и не умеет говорить, об отите может свидетельствовать долгий ноющий плач, отказ ребенка от груди. Другие симптомы могут включать в себя:
- Раздражительность, капризность
- «вынужденное» положение (если боль с одной стороны, ребенок может прикладывать руку к уху или стараться лечь на больное ухо)
- Вялость, слабость
- нарушения сна
- лихорадка
- снижение или отсутствие аппетита
- рвота
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто могут присутствовать и другие симптомы, связанные с инфекцией, такие как насморк, слезотечение или кашель.
Остались вопросы?
Получите онлайн-консультацию у ведущих ЛОР-врачей Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Профилактика инфекции у детей
Когда родители борются с симптомами уже в который раз, они невольно начинают задумываться о том, как предотвратить частое повторение воспалений. Существует ряд профилактических действий, которые помогут забыть о проблеме раз и навсегда. Специалисты рекомендуют придерживаться следующих правил по уходу за малышом:
- следите за уровнем иммунитета детей;
- запишите чадо на спортивную секцию, танцы, приучите его к зарядке;
- закаляйтесь вместе с ним: не обязательно обливаться холодной водой, достаточно поддерживать температурный режим в помещении в рамках 18-21 градусов;
- регулярно проветривайте комнату малыша и следите за влажностью воздуха в ней;
- контролируйте, чтобы он выпивал достаточное количество воды в день для поддержания водного баланса;
- помогайте ему следить за гигиеной ушей и носа.
Если малыш еще очень маленький и не может мыть уши самостоятельно, за этим должны следить родители. После принятия ванны очищайте ушко при помощи небольшого кусочка ватки. Никогда не используйте в этих целях ватные палочки, ведь таким образом вы только сильнее затолкаете ушную серу внутрь.
Маленьким деткам нужно постоянно убирать ненужную слизь из носа. Для этих целей подойдут тампоны и аспираторы. Если ваш малыш уже может проделывать данную процедуру самостоятельно, научите его аккуратно сморкаться, чтобы прочищать носовые пазухи. Проконтролируйте, чтобы он не переусердствовал в своих стараниях.
Очень многие родители боятся купать детей во время протекания болезни. Но врачи единогласно настаивают на необходимости такой процедуры
Единственный момент, на который стоит обратить внимание, не мочите голову, ведь риск попадания воды в ухо при этом очень велик. Если же воспаление хроническое, голову мыть можно
Помните, каждое заболевание излечимо, если вовремя обратиться к врачу. Иногда домашние методы терапии и народные средства не дают никакого эффекта, а вы теряете драгоценное время. Если ваше чадо имеет воспаление уха, визит к врачу должен состояться немедленно, ведь речь идет не просто о здоровье малыша, но именно о возможности слышать. Несвоевременное или неправильное лечение может спровоцировать глухоту и даже полную потерю слуха.
https://youtube.com/watch?v=dHdl-LM30-Q
Автор статьи
Александра Бирюкова
Александра является постоянным экспертом портала PupsFull. Она пишет статьи о беременности, воспитании и обучении, уходе за ребенком и здоровье ребенка.
Вирусный и бактериальный
Наружный отит у детей – это всегда попадание инфекции, поэтому лечение зависит от природы возникновения данного процесса. А она может иметь вирусную и бактериальную основу.
Вирусный отит (буллезный) характеризуется острым воспалительным развитием, которое начинается спонтанно, имеет быстрое течение и ярко выраженную симптоматику. Наиболее часто возникает на фоне ОРВИ.
Выражается наличием кровяных пузырей на барабанной перепонке, на кожных покровах и около наружного слухового прохода.
Лечить такую форму самостоятельно не представляется возможным, поэтому нужно срочно обратиться к специалисту, который назначит процедуры для облегчения состояния. Показаны обезболивающие препараты, промывания носа и тепловые процедуры для ушек.
Кроме этого, при терапии используются такие методики:
- жаропонижающие средства (при высокой температуре): Ибупрофен, Парацетамол;
- капли для обезболивания (если нет повреждений на барабанной перегородке и вытекания гноя: Неомицин, Отинум, Отипакс;
- курс антибиотиков в разных формах для применения (от 5 до 7 дней): Амоксициллин, Анауран.
Дополнительно лечащий врач может назначить физиопроцедуры. В среднем лечение наружного отита у детей составляет 1-2 недели.
Бактериальный отит – это воспаление гнойного типа, протекающее в острой форме. Такое заболевание является подвидом диффузного наружного отита, однако отличается бактериальной природой возникновения. Инфекции при этом оказывают своё негативное влияние непосредственно на кожу слухового прохода. Происходит это при термических, химических или механических травмах. Возбудителями патологии в 80% случаях выступает стафилококк.
Лечение болезни начинается с подавления болевого синдрома с помощью обезболивающих средств или наложения согревающих компрессов. После проведения определённых исследований, назначают антибиотики, которые не имеют ототоксичных характеристик: Ципрофлоксацин и Офлоксацин. Также существуют препараты и для местного лечения: капли, мази, кремы.
Нехитрые правила
Как известно, предупредить болезнь гораздо легче, чем лечить ее. Снизить риск заболевания отитом у ребенка поможет соблюдение нескольких несложных правил. Если речь идет о самых маленьких, желательно как можно дольше обеспечивать им питание грудным молоком, поскольку оно является источником основных защитных сил маленького организма.
При кормлении лучше держать младенца ближе к вертикальному положению, во избежание заброса жидкости в ухо через слуховую трубу.
Разумное закаливание также повышает сопротивляемость организма.
Если малыш все-таки простудился, взрослым при его лечении необходимо помнить, что в положении лежа в носоглотке формируется застой, повышающий риск инфицирования среднего уха. Поэтому необходимо удалять патологическое содержимое из полости носа отсосом-грушей и периодически поворачивать кроху с одного бока на другой.
Следует избегать бесконтрольного применения антибиотиков.
В случае если аденоиды служат причиной воспаления среднего уха, они подлежат удалению.
Все дети с заболеваниями ушей должны наблюдаться у врача с начала и на всем протяжении болезни. Ни в коем случае нельзя самостоятельно, без осмотра и назначений врача, закапывать в уши лекарственные средства. При подозрении на развивающиеся осложнения ребенок подлежит немедленной госпитализации в стационар и интенсивному лечению, при котором не исключена срочная хирургическая помощь.
Не следует увлекаться самолечением, назначать лечение по рекомендации сотрудников аптеки или друзей, давать ребенку препараты, сведения о которых почерпнуты из рекламы, или чрезмерно уповать на всесилие народной медицины.
Назначение медикаментозной терапии должен производить лор-врач после осмотра и обследования.
Валентин Тюкин
детский лор-врач Московского областного научно-исследовательского клинического института (МОНИКИ)
Отит и его разновидности
Отит представляет собой заболевание, характеризующееся развитием патологического процесса в любом из отделов уха.
 Отит бывает наружным, средним и внутренним — всё зависит от локализации воспаления
Отит бывает наружным, средним и внутренним — всё зависит от локализации воспаления
Основная классификация проводится по месту возникновения и развития патологического процесса.
- Наружный отит поражает ушную раковину, наружный слуховой проход и барабанную перепонку. Так как наружное ухо наиболее тесно контактирует с окружающей средой, то и вероятность проникновения в этот отдел болезнетворных микроорганизмов достаточно высока. Тем не менее предусмотренный природой естественный механизм защиты, основанный на антимикробных свойствах ушной серы, позволяет избежать большинства инфекций.
Подвидами наружного отита являются:
- фурункул ушной раковины — появление на стенках наружного уха отёчного и гиперемированного (переполненного) бугорка с гнойным стержнем внутри;
- буллёзное (гриппозное) воспаление уха — появление волдырей на кожных покровах и барабанной перепонке;
- перихондрит — воспаление надхрящницы уха;
- грибковый отит — проявляется шелушением и зудом оболочек наружного отдела слухового органа.
- Средний отит затрагивает ткани, расположенные в барабанной полости, барабанную перепонку, сосцевидный отросток и евстахиеву трубу, и считается наиболее распространённым у малышей в возрасте до 3 лет, что связано с анатомическими особенностями детского организма (доступ в средний отдел открыт через евстахиеву трубу, которая соединяет ухо с носоглоткой. Классификация средних отитов:
- катаральный;
- гнойный;
- экссудативный;
- адгезивный.
- Внутренний отит (иногда его именуют «лабиринтит») — воспаление, поражающее улитку и окружающие её ткани. Развивается, как правило, в качестве осложнения среднего отита или в результате попадания в организм сложной инфекции. Эта форма заболевания характеризуется особой болезненностью и сложностью лечения, но, к счастью, встречается относительно редко.
- Панотит — воспаление нескольких отделов органа слуха одновременно (чаще среднего и внутреннего отделов).
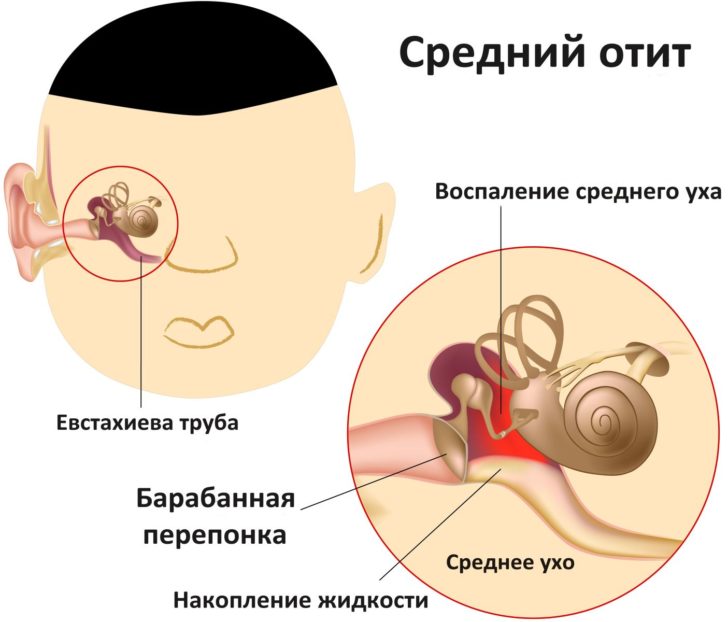 Отит среднего уха — наиболее распространённая разновидность заболевания у детей в возрасте до 3 лет
Отит среднего уха — наиболее распространённая разновидность заболевания у детей в возрасте до 3 лет
Кроме того, заболевание подразделяется в зависимости от продолжительности воспалительного процесса:
- острый — длится до трёх недель;
- подострый — от трёх недель до трёх месяцев;
- хронический — более чем три месяца.
Симптомы
Возникновение воспалительного процесса в ухе сопровождается чаще всего давящей, стреляющей или колющей болью разной интенсивности, которая усиливается в ночное время суток. Нередко болевые ощущения могут сочетаться с заложенностью в ушах или снижением слуха. В некоторых случаях отит проявляет себя тошнотой и рвотой, судорогами.
К симптомам наружного отита относят:
- возникновение болевых ощущений при надавливании на козелок;
- снижение слухового восприятия;
- отек и зуд в ухе;
- гнойные выделения из ушной раковины.
Симптомы среднего отита:
- покраснение кожи ушной раковины и слухового прохода;
- повышение температуры тела до высоких отметок;
- появление стреляющей боли в ухе.
Симптомы внутреннего отита:
- ухудшением общего состояния больного;
- тошнотой и рвотой;
- подергиванием глазного яблока.