Высокий инсулин при нормальном сахаре
Содержание:
Почему возникает резистентность к инсулину?
Установлено три фактора риска, которые способствуют развитию резистентности к инсулину: генетические, окружающей среды и образа жизни.
Предполагается, что у некоторых людей генетически выше вероятность развития резистентности к инсулину, например, при наличии диабета в семье. Но, скорее всего, наибольшее влияние оказывают изменения в питании, которые произошли в последние десятилетия.
Большая доступность дешевых, энергетически насыщенных продуктов питания и напитков привела к тому, что все население перешло на нездоровый образ жизни, характеризующийся потреблением продуктов с высоким содержанием сахара и других рафинированных углеводов. Они распадаются на большое количество глюкозы, которая не нужна для производства энергии при малоподвижном образе жизни. В результате лишние углеводы хранятся в клетках.
Высокие показатели
Если уровень гормонально-активного вещества повышен, появляются симптомы гипогликемического состояния. Большое количество инсулина провоцирует снижение сахара в кровеносном русле. Это чревато тем, что клетки организма не получают достаточного количества энергии. В первую очередь, это касается клеток головного мозга. Длительная гипогликемия вызывает необратимые серьезные последствия. Клетки начинают атрофироваться и погибать, что приводит к развитию энцефалопатии.
Причинами высокого уровня гормона в крови являются:
- наличие гормонсекретирующей опухоли (инсулиномы) поджелудочной железы;
- первичные проявления сахарного диабета 2 типа;
- хирургические вмешательства, сопровождающиеся удалением части тонкого кишечника или желудка (быстрое попадание пищи в кишечный тракт стимулирует постоянный выброс инсулина);
- патологии нервной системы;
- пищевые токсикоинфекции длительного характера;
- злоупотребление диетами;
- чрезмерная физическая активность.
Проявления
Родители замечают, что ребенок становится пассивным, отказывается от привычных игр, веселого времяпровождения. Появляется дрожь в пальцах рук и ног, подергивается нижняя губа (похоже на патологию нервной системы). Ребенок постоянно просит кушать, но при этом совершенно не набирает вес, наоборот, может еще больше худеть.
При осмотре врач определяет бледность кожных покровов, чрезмерную потливость. Родители могут замечать появление судорожных припадков.
Методы борьбы с состоянием
При проведении диагностики врач обязательно определяет, почему возникает гиперинсулинизм. Без устранения причин невозможно избавиться от проявлений патологии. Если этиологическим фактором стало образование доброкачественного или злокачественного характера, его нужно удалить, далее проводят химиотерапию.
Обязательное условие – соблюдение принципов диетотерапии. Ребенок должен получать достаточное количество белков, липидов и углеводов, уровень которых соответствует возрасту пациента.
Если случается гипогликемический приступ:
- обеспечение больного чем-то сладким (конфета, варенье, горячий сладкий чай);
- введение раствора глюкозы в вену;
- инъекция адреналина;
- введение глюкагона;
- транквилизаторы при судорожных припадках.
Симптомы, при наличии которых назначается анализ крови на инсулин
После того как появляется симптоматика нарушения поджелудочной железы, необходимо сделать анализ крови на наличие ее гормонов и обратиться к врачу. К признакам дисфункции органа относятся:
- Повышенное выделение мочи, вызванное попаданием в нее глюкозы. Углевод вызывает высокий уровень осмотического давления урины. Мочеиспускание повышено днем и ночью.
- Жажда. Человек постоянно хочет пить, так как вода из организма в большом количестве выводится с уриной.
- Голод. Из-за неспособности клеток поглощать и усваивать глюкозу, человек постоянно хочет есть.
- Худоба. Организм истощен, расходуются запасы белков и жиров вследствие отсутствия углеводного обмена.
- Изменение кожных поверхностей. Появляется жжение, зуд, шелушение, воспаление. Появившиеся раны долго не заживают.
- Ухудшается зрение.
- Повышается внутрисосудистое давление из-за сгущения крови.
- Запах изо рта ацетоном.
- Боль в животе вследствие воспаления железы.
- Симптомы интоксикации. Повышается температура тела, бледность, слабость, усталость после физических нагрузок. Это вызвано попаданием ферментов поджелудочной железы в кровь при ее воспалении.
- Нарушение пищеварения. Появляется рвота, диарея.
- Отставание развития при диабете 2 типа. Это обусловлено недостаточностью инсулина, вследствие чего соматотротип (гормон роста) не оказывает полного влияния на организм.
Подготовка к анализу крови на инсулин
Для того чтобы результаты исследования были достоверны, человек должен подготовиться к анализу, придерживаться следующих правил перед сдачей анализа:
- анализ сдают только натощак (последний прием пищи за 12 часов до теста);
- за неделю до теста исследования отменить все лекарственные средства (если человек пьет препарат, который отменить нельзя, предупреждает об этом врача);
- в рационе питания отменяют жирное, жаренное, соленое, острое;
- тест сдают до применения физиопроцедур и обследований (рентген, УЗИ).
Необходимо правильно сдавать анализ на инсулин, иначе тест считается недостоверным.
Низкий инсулин в крови
Низкий уровень инсулин бывает с самого рождения человека или вследствие болезней. У младенца заподозрить проблему можно по сильной жажде (частое сосание груди, бутылки), жесткости пеленок после мочеиспускания (моча содержит сахар, которые отсутствуют у здорового человека).
Причина снижения инсулина в крови:
- хронические инфекции, вирусы (ослабляют иммунитет, что вызывает метаболические нарушения);
- нестабильное эмоциональное состояние (стресс, депрессия);
- недостаточные или чрезмерные физические нагрузки;
- диабет 1 типа;
- поражение поджелудочной железы.
Для исключения серьезных осложнений проводят терапию. Делают инсулиновые инъекции, изменяют рацион питания (исключают углеводы в пище, вводят сахарозаменители). Это приводит к стабилизации уровня сахара в крови.
Высокий инсулин в крови
Увеличение в крови инсулина (гиперинсулинемия) встречается у людей, употребляющих много продуктов с повышенным содержанием сахара. В ответ на повышение глюкозы вырабатывается больше гормона инсулина. Такая форма называется алиментарной.
Гиперинсулинемия делится на 2 группы.
- Первичная образуется на фоне нормального количества глюкозы. Гормон глюкагон (контролирует инсулин) повышен, поэтому происходит гиперинсулинемия.
- Вторичная образуется на фоне повышенного содержания сахара. Одновременно повышаются кортикостероиды, гормон роста соматотропин, адренокортикотропный гормон.
Причины гиперинсулинемии:
- не проходящий стресс;
- чрезмерные физические нагрузки;
- ожирение, связанное с изменением метаболизма;
- опухоли поджелудочной железы, локализующиеся в области островков Лангерганса.
Для лечения сахарного диабета и других заболеваний поджелудочной железы врачи рекомендуют заниматься спортом, правильно питаться, употреблять белки, жиры и углеводы в нужном количестве. Пациентам назначают медикаменты, нормализующие ответную реакцию инсулина на увеличение сахара крови.
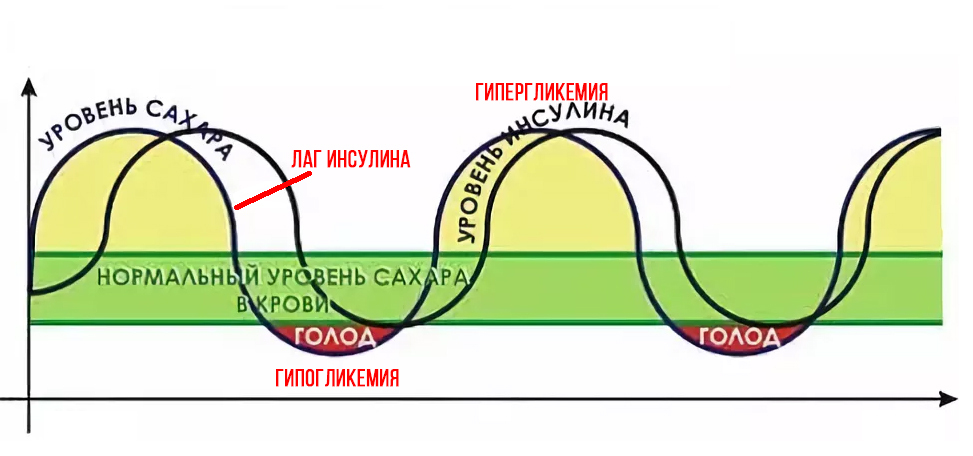
Связь с уровнем глюкозы
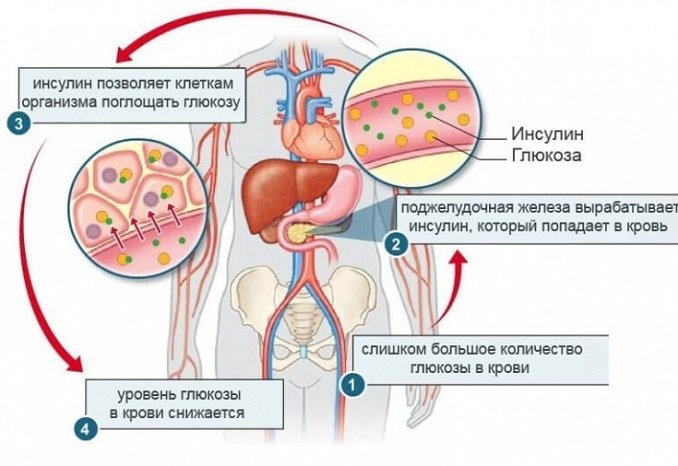
Когда глюкозы в крови очень много, гормон выполняет свои спасательные функции и способствует ее образованию в энергию. А вот если данного углевода в крови очень мало, то глюкагон, наоборот, блокирует синтез гликогена и активно перерабатывает сахар в энергию.
Поэтому, только при правильной работе секретирующего гормон органа можно поддерживать нормальный физиологический уровень глюкозы в крови.
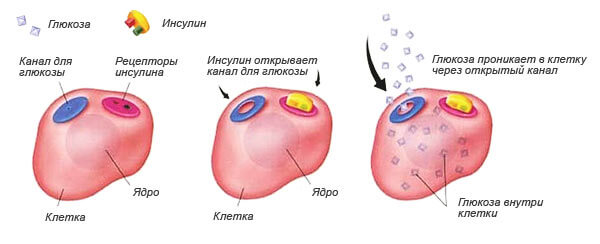
Если говорить о том, к чему еще приводит влияние на метаболизм инсулина, то здесь важно отметить, что именно он помогает глюкозе пройти в клетки и превратиться в важный клеточный энергетический запас. Если же его недостаточно, то глюкоза остается в крови
Данный гормон обеспечивает открытие каналов в клеточных мембранах для глюкозы, через которые она может попадать во все необходимые клеточные структуры
Если же его недостаточно, то глюкоза остается в крови. Данный гормон обеспечивает открытие каналов в клеточных мембранах для глюкозы, через которые она может попадать во все необходимые клеточные структуры.
Но бывают ситуации, когда гормона в организме очень мало или он не вырабатывается. В таком случае сахар концентрируется в крови и возникает инсулиновый дефицит.
Особенности выполнения анализа

Сегодня существует 2 основные метода оценки объема инсулина в крови. К ним относят голодный тест и анализ на толерантность к глюкозе. В первом случае берут кровь из вены, после чего проводят ее исследование в лаборатории.
При проведении второй процедуры нужно сдать кровь из пальца, причем делают это 3 раза:
- Вначале кровь сдают натощак и сразу выпивают 75 мг глюкозы;
- Второй раз исследование нужно провести через 1 час;
- Третий раз забор крови осуществляют еще через 1 час.
Для получения максимально достоверного значения нужно сделать оба теста. Это поможет оценить реакцию организма на глюкозу, которая поступает в кровь.
Чтобы исследование на уровень гормона дало точные результаты, к его проведению нужно правильно подготовиться. Для этого стоит придерживаться следующих рекомендаций:
- Сдавать кровь нужно натощак. Последний прием пищи должен быть не позже, чем за 8 часов до процедуры.
- За сутки до манипуляции нужно исключить активные физические нагрузки.
- За 12 часов исключить продукты с содержанием сахара.
- За 8 часов исключить пищу. В течение этого периода времени можно употреблять минеральную воду без газа.
- За пару дней до анализа лучше соблюдать диетический рацион. Он подразумевает полное исключение вредных продуктов.
- За 2 часа до исследования отказаться от курения.
- За 7 дней до процедуры исключить применение медикаментозных препаратов. Однако предварительно нужно получить консультацию врача.
Гормональные изменения в организме не оказывают воздействия на содержание инсулина в крови. Потому женщины могут сдавать анализ во время менструации.
Перед проведением процедуры обязательно стоит исключить применение оральных контрацептивов и бета-блокаторов. Также нельзя принимать глюкокортикостероидные гормоны. Исключить употребление этих лекарство рекомендуется за несколько суток до процедуры.
Профилактика и лечебная терапия
Лечение гиперисулинемии держится на трех китах: медикаментозная терапия, диета, физические упражнения. Определив причины повышенного инсулина, врач делает определенные назначения.
Медикаментозное лечение
В норме 70% углеводов идут на потребности клеток организма, 30% откладываются про запас. Но если организм страдает от того, что повышены показатели инсулина, то только 30% углеводов используются клетками, 70% идут на образование жировой ткани.
Клетки отключают рецепторы, перестают реагировать на гормон, поэтому в крови начинает накапливаться глюкоза – развивается инсулиннезависимый диабет 2 типа. Повышение уровня глюкозы в крови вызывает сильное обезвоживание, что приводит к глубокому нарушению метаболизма, иногда – к смертельному исходу.
Как понизить инсулин в крови до относительной нормы? При высоком инсулине назначаются препараты для снижения уровня этого гормона в крови. Для лечения избытка инсулина в крови необходимы лекарства, снижающие:
- давление, уменьшающие риск инфарктов и инсультов (антагонисты кальция, ингибиторы АПФ);
- метаболические компоненты, улучшающие показатели глюкозы, выводящие избыток холестерина из организма;
- аппетит (ферменты, расщепляющие жиры, ингибиторы серотонина).
Высокий инсулин при низком сахаре означает вероятность приступов гипогликемии, следовательно, стационара не избежать – только в больничных условиях больному можно ввести раствор глюкозы. Острая стадия гиперинсулинизма потребует введения глюкагона или адреналина. К домашним методам снижения инсулина можно отнести диету и физические нагрузки.
Диетическое питание
Как снизить инсулин в крови? Придерживаться диеты, назначенной врачом. Правильный рацион, грамотно подобранное питание при повышенном инсулине помогают уменьшить его уровень, предотвратить диабет или его последствия, скорректировать вес, снизить давление, улучшить показатели крови.
Если в крови повышен инсулин, меню на неделю должно разрабатываться очень тщательно, включать нежирные молочные продукты, злаковые, нежирное мясо, яйца, сырые или вареные овощи. Рекомендуются фрукты с небольшим количеством сахара и витамина С, которого много в яблоках, киви, смородине, вишнях.
Меню при диабете 2 типа должно стать постоянной, а не временной мерой, ведь только таким образом можно добиться положительных результатов в лечении. Питание должно быть дробным, небольшими порциями, но достаточным для насыщения и отсутствия чувства голода.
- контролировать количество углеводов пищи, правильно их распределять в течение дня.
- уменьшить размер порций, подсчитывать калорийность еды;
- снизить количество потребляемой соли, которая только вредит организму;
- отказаться от консервантов, консервов, фаст-фуда, других вредных для организма продуктов;
- забыть об алкогольных напитках, лимонадах, пить только натуральные соки, воду;
- использовать вместо сахара подсластители (в супермаркетах есть отделы для диабетиков).
Лечебная физкультура
Лечебная физкультура и сахарный диабет не противоречат друг другу. Физические упражнения не заменют лечение, но будут очень полезными и помогут человеку если не победить болезнь, то значительно улучшить состояние здоровья, быть в норме. Комплекс специальных упражнений должен быть согласован с врачом-эндокринологом.
Прежде чем начать заниматься физическими упражнениями, нужно обязательно сделать электрокардиограмму, чтобы оценить состояние сердца. При выполнении упражнений не забывать подсчитывать пульс, контролировать артериальное давление и уровень инсулина и глюкозы. Если показатели давления и пульса будут повышены, нужно прекратить занятия и обратиться к врачу. Физические упражнения:
- повышают чувствительность клеток к гормону;
- улучшают кровообращение, работу сердечно-сосудистой системы;
- снижают риск осложнений, защищают от инфарктов, инсультов.
Перед занятиями нужно обязательно съесть хотя бы парочку бутербродов, чтобы защитить себя от гипогликемии. Рекомендуется также снизить дозу таблеток от диабета и дозу инсулина. Желательно первые занятия физкультурой проводить под контролем медиков, чтобы можно было следить за состоянием здоровья, корректировать дозу, виды и продолжительность упражнений.
Клинические проявления
Встречается патология чаще в возрасте 26-55 лет. Более подвержены патологии женщины. Симптомы повышения в крови инсулина достаточно специфичны. Клинические проявления на фоне опухолей поджелудочной железы появляются натощак утром, после голодания. При функциональном повышении гормона – после поступления в организм углеводов. Изменение концентрации гормона может иметь острый или хронический характер. Симптомы хронического повышения инсулина:
- Постоянный голод. Избыточный инсулин вызывает падение уровня глюкозы в крови. Организм пытается компенсировать недостаток, провоцируя чувство голода.
- Общая слабость и утомляемость также свидетельствуют о снижении сахара крови.
- Активное потоотделение.
- Одышка в ответ на незначительную физическую нагрузку.
- Судороги в ногах, а также общие судороги, напоминающие эпилептический припадок.
- Кожный зуд.
- Головные боли, снижение памяти, нарушение речи.
Острое повышение напоминает клинику хронического, но симптомы разворачиваются с большой скоростью. Человек ощущает резкий голод, общую слабость, покрывается холодным потом. Кожа пациента бледная. Человек может пожаловаться на диплопию (двоение в глазах), чувство страха, наличие парестезий (ощущения ползания мурашек). В отношении психики близкие или врачи могут зафиксировать дезориентацию, психическое возбуждение, стать свидетелями немотивированных поступков. При отсутствии помощи человек может потерять сознание, иногда развиваются тонические или клонические судороги (по типу эпилептического припадка), в дальнейшем наступает кома и гипорефлексия (снижение рефлекторного ответа). Редко приступ повышения уровня инсулина начинается сразу с потери сознания.
В последнее время вместе с упоминанием повышения уровня гормона встречается термин «инсулинорезистентность». Что это значит и чем грозит такое состояние? Инсулинорезистентность тканей означает состояние, при котором клетка не может адекватно реагировать на инсулин. Организм «понимает» невосприимчивость клетки как нехватку инсулина и «производит» его еще. Возникает замкнутый патологический механизм. Привести к инсулинорезистентности могут ожирение, неправильный образ жизни, нарушение режима питания, неконтролируемый прием лекарственных препаратов, стрессовые ситуации, влияние неблагоприятных факторов внешней среды.
Симптомы инсулинорезистентности:
- Если инсулин повышен, метаболизм глюкозы в липиды происходит быстрее, следовательно, масса тела увеличивается.
- Повышение артериального давления.
- Сахарный диабет.
- Нарушение работы мышц.
- Ишемическая болезнь сердца.
- Болезнь Альцгеймера и прочие нейродегенеративные заболевания как результат бесконтрольного метаболизма глюкозы в клетках головного мозга.
Одних симптомов, чтобы выставить диагноз повышения концентрации активного вещества в крови, недостаточно. Для диагностики используют лабораторные тесты. Самым простым является определение уровня сахара в крови. Тест проводят натощак. Время последнего приема пищи – не менее 8 часов назад. Вторым способом является проведение глюкозотолерантного теста или определение концентрации сахара с нагрузкой.
Для проведения исследования дома продаются готовые тест-системы, но можно провести анализ в клинической лаборатории, взяв с собой необходимое количество сахара. Суть исследования: первый анализ крови проводят натощак – определяют тощаковую гликемию, то есть содержание сахара в крови. Далее человек выпивает 250 мл воды с растворенными в ней 75 г глюкозы. Через 2 часа повторно измеряют сахар крови. Важными диагностическими тестами являются определение иммунореактивного инсулина и С-пептида.
Показания для анализа
Чаще всего анализы на инсулин и проинсулин назначаются на втором этапе диагностики, после того как было обнаружено изменение концентрации глюкозы в крови.
Анализы на инсулин и проинсулин назначаются в следующих случаях:
- Диагностика диабета первого и второго типа при ожирении. Часто анализ на инсулин и проинсулин назначается людям с избыточной массой тела, так как они предрасположены к возникновению такого заболевания как сахарный диабет. В случае диабета первого типа наблюдается сниженная концентрация гормонов в крови из-за разрушения клеток поджелудочной железы, которые их секретируют. При диабете второго типа нарушается чувствительность тканей к гормонам при их нормальной концентрации в крови. Данный анализ назначается, в том числе, и для того чтобы дифференцировать один тип диабета от другого, то есть по результатам врач определяет, какой тип заболевания присутствует у пациента.
- Гипогликемия (снижение концентрации глюкозы в крови). Причиной данной клинической картины может явиться инсулинома (опухоль, происходящая из ß-клеток поджелудочной железы, которая стимулирует синтез гормонов в концентрациях, превышающих физиологические потребности организма). В результате избыточное количество инсулина ведет к резкому снижению уровня глюкозы в крови.
- Мониторинг эффективности лечения. Анализ необходим с целью выявления эффективности лечения, когда инсулинома была удалена, а также для отслеживания возможного рецидива опухоли. Также эти анализы регулярно сдают люди, страдающие сахарным диабетом, с целью контроля течения болезни.
- Скрининг успешности трансплантации островковых клеток поджелудочной железы (операция по пересадке клеток поджелудочной железы, которая необходима для компенсации недостающей функциональной активности органа) путем исследования способности трансплантата секретировать гормоны.
Интересный факт!
Анализ на инсулин и проинсулин также проводится для выявления инсулинорезистентности – то есть снижения чувствительности клеток к действию гормона инсулина.
Инсулинорезистентность характерна для следующих патологий:
- сахарный диабет 2 типа;
- предиабет (состояние, характеризуемое повышенным риском развития сахарного диабета);
- синдром поликистозных яичников (заболевание, при котором у пациенток наблюдаются нарушения в регуляции синтеза мужских половых гормонов и в процессе овуляции, выявляются множественные кисты яичников при ультразвуковом исследовании);
- метаболические расстройства;
- заболевания сердечно-сосудистой системы;
- черный акантоз (патология, при которой наблюдается избыточная пигментация и уплотнение кожи в области ее естественных складок, например, на шее, в паховой области).
Интересный факт!
Как можно снизить высокий инсулин?
Тактика лечения при высоком инсулине будет зависеть от причин, спровоцировавших его повышение. Снижение уровня гормона включает применение медикаментозной терапии, назначение специальной диеты и лечебной физкультуры.
Медикаментозное лечение
Медикаментозное лечение направлено на нормализацию полноценной работы поджелудочной железы и урегулирования инсулинового синтеза.
Препараты, применяемые для снижения уровня инсулина, предназначены также для:
- снижения уровня холестерина;
- стабилизации артериального давления;
- уменьшения аппетита.
При повышении инсулина на фоне пониженного сахара используют раствор глюкозы, введенный внутривенно. При острых формах гиперинсулинизма применяют глюкагон или адреналин.
Для урегулирования уровня инсулина, повышение которого спровоцировано развитием ранней стадии сахарного диабета, зачастую применяют:
- Сиофор – средство в виде таблеток, снижающее концентрацию глюкозы в крови. Действующим веществом препарата является метморфин. Медикамент принимают во время еды по 1 таблетке 2 раза в сутки. Через 10-15 дней возможно увеличение дозы препарата до 3-4 таблеток в течение 24 ч.
- Глюкофаж – препарат, стимулирующий синтез гликогена и повышающий чувствительность рецепторов к инсулину. Способствует снижению массы тела. Режим дозирования: по 1 таблетке 1 раз в день во время ужина. Корректировка дозы происходит на основании результатов об уровне глюкозы в крови, каждые 10-15 дней.
Для стабилизации артериального давления используют ингибиторы кальция.
Среди них выделяют следующие препараты:
- Нифедипин;
- Никардипин;
- Форидон;
- Дилтиазем.
Для снижения уровня холестерина применяют медикаменты группы статины и фибраты:
- Атомакс;
- Торвакард;
- Ливазо;
- Липостат.
Диетическое питание
Повышенный инсулин в крови требует от пациента соблюдения специальной диеты, действие которой направлено на урегулирование показателей гормона. Правильно подобранный рацион поможет не допустить развитие сахарного диабета, снизит вес и нормализует повышенное АД.
Диетическое питание включает:
- употребление умеренного количества сложных углеводов (100-150 г в день);
- отказ от жареной, жирной пищи, сладостей и фастфуда;
- отказ от газированных напитков и соков с высоким содержанием сахара;
- употребление нежирных сортов мяса и рыбы, кисломолочной продукции, сырых и тушеных овощей, злаковых, бобовых;
- дробное питание 5-6 раз в день;
- отказ от алкоголя;
- применение сахарозаменителей вместо сахара;
- соблюдение питьевого режима.
Лечебная физкультура
Лечебная физкультура (ЛФК) в составе комплексной терапии оказывает благотворное влияние на работу всего организма. Комплекс специальных упражнений разрабатывается индивидуально исходя от исходных данных и самочувствия пациента. Приступать к лечебной физической нагрузке можно только после консультации у эндокринолога, а также после оценки состояния сердечно-сосудистой системы.
Физические упражнения способствуют:
- повышению чувствительности клеток к инсулину;
- улучшению кровообращения;
- снижению риска осложнений и укреплению иммунной системы;
- стимуляции процессов тканевого обмена.
Комплекс упражнений ЛФК распределяет нагрузку на все группы мышц, а проведение упражнений происходит в замедленном темпе при достаточной амплитуде.
Во время физической активности важно следить за дыханием и пульсом и прекращать занятия при первых сигналах организма о развитии недомогания. Длительность занятий ЛФК составляет 15-35 мин
Процесс физической активности проводят под строгим наблюдением врача.
Народные рецепты
Рецепты народной медицины не способны устранить причины, вызвавшие повышение инсулина в крови, однако, помогают устранить симптомы нарушения, а также снизить показатели гормона.
Для устранения избытка инсулина применяют:
- Свекольный сок. 3 крупных свеклы потереть на мелкой терке и отжать сок из полученной массы. Для суточного потребления необходимо около 200 мл сока, разделенного на 4 приема.
- Картофельный сок. Из тертого сырого картофеля отжать 100 мл сока. Употреблять 2 раза в день по 50 мл за 2 часа перед употреблением пищи.
- Отвар из рыльцев кукурузы. 100 г рыльцев кукурузы измельчить с помощью миксера или кофемолки и залить 400 мл кипятка. Настаивать полученный раствор в течение суток в темном прохладном месте. Употреблять по 150 мл 1 раз в день.
- Отвар из лаврового листа. 5 шт. листьев лаврового листа измельчить в порошок и залить 1 стаканом кипятка. Настоять в течение 12 ч в прохладном месте. Употреблять по 50 мл 3 раза в сутки.
- Отвар из корня лопуха. 2 ст. л. измельченного корня лопуха залить 200 мл кипятка, настоять в течение 2-3 часов. Принимать по 1/3 стакана 3 раза в сутки после еды.