Ревматические заболевания
Содержание:
Обзор ревматических заболеваний
- Анкилозирующий спондилоартрит. Самый распространённый вид спондилоартрита, он поражает позвоночный столб. У молодёжи поражает сухожилия бедер, коленей и плеч, вызывая боли и ригидность (тугоподвижность).
- Фибромиалгия. Миллионы взрослых страдают от хронической усталости и болей, вызванных этим заболеванием, воздействующим на мускулатуру и сухожилия, соединенными с суставами, и являющейся причиной тугоподвижности и расстройства сна. Фибромиалгия в 9 раз чаще встречается у женщин, чем у мужчин.
- Подагра. Около 2,1 миллионов взрослых страдают от ревматического заболевания, характеризующегося образованием кристаллов мочевины в суставах — особенно больших пальцев ног — вызывая приступы боли и появление опухоли. Более распространена среди мужчин, чем среди женщин.
- Инфекционный артрит. Некоторые формы артрита возбуждаются вирусными и бактериальными инфекциями. Например, болезнь Лайма, развивающаяся от укуса клеща с определённой бактерией, которая вызывает воспаление, боль и ригидность суставов.
- Ювенильный идиопатический артрит. Распространенный вид артрита, возникающий в детстве, вызывает боли, опухоль и потерю подвижности суставов, может сопровождаться появлением жара и сыпи.
- Волчанка (туберкулез кожи). Формально именуется системной красной волчанкой (СКВ), также является аутоиммунной болезнью. Около 150 тысяч людей заражены волчанкой, воздействующей на здоровые клетки организма, разрушающей тем самым сухожилия и органы по всему телу . 90% заболевших волчанкой — женщины.
- Остеоартроз. Самый распространенный тип артрита. 27 миллионов взрослых США страдает от данного ревматического заболевания. Остеоартроз разрушает хрящи и кости, вызывая боль и недееспособность.
- Ревматическая полимиалгия. Это ревматическое заболевание весьма опасно для артерий (вызывает артериит гигантских клеток), а может привести к головной боли, воспалению, непреднамеренной потере веса и лихорадке. Люди с таким заболеванием страдают от утренней тугоподвижности, ломоты, боли в нижней части спины, бедрах, шеи и плечах. Симптомы возникают из-за повреждения сухожилий, мышц, связок и суставных тканей.
- Псориатический артрит. Такая форма артрита развивается у людей, страдающих от кожного заболевания — псориаза. Влияет на суставы пальцев на руках и ногах и проявляется на ногтях рук и ног.
- Реактивный артрит. Также известен как синдром Рейтера, еще одна форма спондилоартрита, возбуждается инфекцией в кишечнике, мочевом тракте или в других органах. У больных реактивным артритом возникает сыпь на коже, язвы в ротовой полости и проблемы со зрением.
- Ревматоидный артрит. Около 1,3 миллиона человек страдает от этого заболевания. Она разрушает синовиальные ткани — выстилающие ткани суставов — провоцируя появление боли, опухоли и ригидности по всему телу. В отличие от остальных ревматоидных заболеваний, ревматоидный артрит развивается симметрично, то есть если у вас поражена правая рука, то вскоре заболит и левая. Женщины на 66% чаще мужчин заболевают ревматоидным артритом.
- Склеродермия. Во время болезни тело начинает производить слишком много коллагена, волокнистого материала, являющегося основой структуры кожи и других органов. Склеродермия буквально означает » жесткая кожа», но также влияние оказывает на кровяные сосуды и суставы.
Другие типы включают в себя парвовирусный артрит и гонококковый артрит. Лечение болезней на ранней стадии с помощью антибиотиков предупреждает повреждение суставов.
Ревматические заболевания отличаются друг от друга в небольших, но важных нюансах, у всех у них есть общие правила: как только у вас диагностировали болезнь, сразу же начинайте лечение, назначенное врачом и вы избежите потери подвижности и предупредите болевые ощущения.
Даже если вы только подозреваете у себя ревматоидный артрит, сразу обращайтесь к врачу.
По теме: Как ревматоидный артрит влияет на общее состояние здоровья?
Тактика лечения
При острых суставных болях, возникающих на фоне нарушения работы сердечно-сосудистой системы пациент госпитализируется. В остальных случаях лечение проводится в домашних условиях. Антибиотикотерапия показана только при наличии в организме инфекционных очагов. Во время бакпосева выясняется чувствительность стрептококков к антибактериальным средствам, что становится основным критерием их выбора. Как правило, в лечебные схемы включаются препараты из группы пенициллинов в виде растворов для внутримышечного введения. Длительность терапевтического курса зависит от степени инфицирования тканей.
Инфекционные агенты.
Для устранения болей применяются противовоспалительные нестероидные препараты — Ибупрофен, Диклофенак, Целекоксиб, Кетопрофен, Кеторолак, Мелоксикам, Найз. Избавиться от слабовыраженной артралгии можно с помощью наружных средств Фастум, Нимесулид, Артрозилен, Финалгель.
Если боли интенсивные, не стихающие в течение длительного времени, то НПВС вводятся внутримышечно. Для лечения ревматизма также используются следующие препараты:
- глюкокортикостероиды Преднизолон, Гидрокортизон, Дипроспан, Дексаметазон для устранения острого воспаления и сильных болей;
- иммунодепрессанты Азатиоприн, Циклоспорин, Гидроксихлорохин для коррекции иммунного ответа.
После купирования воспалительного процесса пациентам назначаются согревающие мази — Капсикам, Финалгон, Апизартрон, Випросал. Они оказывают обезболивающее, противоотечное, улучшающее кровообращение действие. Для предупреждения рецидивов патологии осенью и весной рекомендован прием НПВС в сниженных дозировках и в комбинации с ингибиторами протонного насоса в течение месяца.
Прогноз на полное выздоровление благоприятный только при своевременно проведенном лечении, пока патологией не поражены органы сердечно-сосудистой системы. Поэтому необходимо обращаться за медицинской помощью при первых клинических проявлениях ревматизма.
Симптомы острой ревматической лихорадки
Первые симптомы ОРЛ появляются через 2-2,5 недели после перенесенной болезни, обычно после ангины или пиодермии. У человека ухудшается общее самочувствие, температура тела может повыситься до 38-40 градусов, суставы болят и напухают, кожные покровы краснеют. Пальпация болезненна, как и движение суставами. Обычно поражаются крупные суставы организма (коленные и локтевые), редко — суставы кистей и стоп. Воспаление суставов обычно наблюдается одновременно на двух конечностях.
Боль при этом мигрирующая, то есть может передвигаться из одних суставов в другие. Это проявления артрита, который длится не более 10 дней. Через некоторое время признаки артрита исчезают, чаще у детей, а у взрослых иногда артрит может перерасти в синдром Жакку, характеризующийся деформацией костей рук без нарушения функций суставов. В результате повторных атак, артрит поражает большее количество суставов, переходя в хроническую форму.
Одновременно с симптомами артрита развивается и ревмокардит (поражение сердца). Иногда симптомов не наблюдается, но чаще бывает аритмия, одышка, ноющие боли в сердце и отеки. Даже при легком течении ревмокардита затрагиваются сердечные клапаны, они сморщиваются и теряют свою эластичность. Это приводит к тому, что они либо не открываются полностью или неплотно смыкаются, и формируется клапанный порок.
Обычно ревмокардит наблюдается в молодом возрасте от 15 до 25 лет, и ревматическим пороком сердца в результате страдают почти 25% заболевших, особенно при отсутствии адекватного лечения. Кстати, на долю ОРЛ приходится примерно 80% приобретенных пороков сердца.
У многих наблюдается моносимптомное течение ОРЛ, с преобладанием симптоматики артрита или ревмокардита.
На коже симптомы острой ревматической лихорадки проявляются в виде кольцевидных высыпаний (эритема) и подкожных ревматических узелков. Эти узелки обычно имеют размер зернышка, и располагаются в периартикулярных тканях. Они абсолютно безболезненны, кожные покровы не изменены. Ревматические узелки часто образовываются над костными выступами в области суставов. Встречаются они исключительно у детей. Кольцевидная эритема – это заболевание, характерным симптомом которого является появление на теле розовых пятен диаметром примерно 5 сантиметров. Они спонтанно возникают и исчезают, и локализуются на груди, спине и внутренней поверхности конечностей.
Ревматическое поражение нервной системы, вызванное ОРЛ, чаще всего наблюдается у детей в малом возрасте, в результате чего ребенок ставится капризным, он быстро утомляется, изменяется почерк, походка. Малая хорея часто наблюдается у девочек через 1,5-2 месяца после стрептококковой инфекции. Хорея представляет собой непроизвольные подергивания конечностей и мускулатуры, которые исчезают во время сна.
У подростков, перенесших ангину, часто острая ревматическая лихорадка начинается постепенно, температура поднимается до субфебрильной, беспокоят боли в крупных суставах и умеренные признаки кардита. Рецидивы ОРЛ связаны с перенесенной стрептококковой инфекций, и обычно проявляются как ревмокардит.
Причиной возникновения острой ревматической лихорадки является бета-гемолитический стрептококк группы А, который поражает ослабленный организм. Именно после того, как человек переболел ангиной, скарлатиной или тонзиллитом, вызванной стрептококками, у него начинается ОРЛ
Обратите внимание, что острая ревматическая лихорадка — это заболевание неинфекционной природы, т.к. стрептококки не поражают суставы
Просто в результате инфицирования нарушается нормальная работа иммунной системы. Исследования доказывают, что некоторые белки стрептококка имеют много схожего с белками суставов, в результате чего иммунитет, «отвечая» на стрептококковый вызов, начинает атаковать собственные ткани, развивается воспаление.
Велик шанс получить острую ревматическую лихорадку у тех, чьи родственники страдают ревматизмом. Заболеванию подвержены дети от 7 до 16 лет, взрослые болеют гораздо реже. Кроме того, шанс инфицирования стрептококком повышается в плохих условиях жизни, при недостаточном питании и регулярном недоедании.
История ревматологии
- На заре нашей эры, в ее 1-ом веке среди лекарей, которые тогда врачевали, стало все чаще появляться слово «ревма», имеющее греческое происхождение, и означающее «текучее вещество». По мнению древних специалистов, она образовывалось в мозгу и распространялось по другим частям тела, что в итоге приводило к заболеванию в них.
- В середине 17-ого века, французский доктор Guillaume de Baillou ввел в медицинскую литературу новое понятие «ревматизм». По его мнению, артрит это проявление системных заболеваний.
- В 1928 году американский доктор R. Pemberton организовал в США первый комитет занимающийся лечением ревматизма, который еще дважды переименовывался, пока не стал Американским обществом ревматологов к 1988 году.
- Bernard Comroe принадлежит внедрение в медицинскую терминологию специалиста «ревматолога» в 1940 году.
- Доктор Adrienne Hollander в 1949 году издал свой ученик на тему артритов, где использовал слово «ревматология».
Народное лечение ревматизма
Важно! Перед использованием народных средств, обязательно проконсультируйтесь с лечащим врачом. Прополис
Сформируйте из прополиса лепешку, которую прикладывайте к больным местам во время сна. Средство желательно приматывать платком, чтобы оно оставалось теплым
Прополис. Сформируйте из прополиса лепешку, которую прикладывайте к больным местам во время сна. Средство желательно приматывать платком, чтобы оно оставалось теплым.
Компресс из прополиса. Также можно натереть прополис на терке, после чего залить его винным спиртом. Средств настоять 10 дней в темном месте, при этом ежедневно его взбалтывать. На 11 день полученную настойку в течении 10 часов охладить в холодильнике и процедить. Полученное средство использовать в качестве компрессов к больному месту. Сверху компрессы обматывают шерстяным платком, чтобы дополнительно выгревать место
Только средство нужно осторожно использовать, если в больной месте присутствует поврежденная кожа
Мазь из прополиса. Мазь из прополиса имеет отличные обезболивающие, регенеративные и противовоспалительные свойства. Чтобы ее приготовить, необходимо разогреть около 100 г вазелина, после чего остудить его до 50°С и добавить в него 10 г измельченного прополиса. Полученную смесь ставят на плиту и варят еще 10 минут под накрытой крышкой. Далее средство охлаждается, фильтруется через марлю, в 2 раза в день (утром и вечером) наносится на пораженные участки.
Сосновые иголки. Наполните полностью литровую банку майскими хвойными иголочками сосны, после чего залейте их обычным медицинским спиртом. Банку плотно закройте крышкой и поставьте средство настаиваться в теплое темное место на 3 недели, иногда взбалтывая ее. Через 3 недели процедите полученное средство через марлю и принимайте по 8 капель на кусочек сахара перед едой 3 раза в день, в течение 4-6 месяцев.
Березовые листья. Набейте березовыми листьями одежду, в которой Вы спите. Хорошо укройтесь, чтобы можно было пропотеть. Таким образом нужно спать, но если заснуть не сможете, тогда просто пропотейте в листьях 3-4 часа, и можете убрать их. Также отличным народным средством от ревматизма служат березовые ванны. Для этого нужно наполнить (на 30-50%) ванную березовыми листьями, дать им запариться, после чего принимать ванную в течении 1 часа.
Аконит (осторожно, аконит — ядовитое растение). Для приготовления настойки из аконита нужно 50 г растертого аконита джунгарского залить 500 г водки, после чего банку плотно закрыть крышкой и поставить настаиваться 2 недели в темное место, периодически взбалтывая средство
Далее средство процедите, и храните его в холодильнике. Настойкой, на ночь необходимо натирать больные места, после чего обернуть их фланелью и обвязать теплым платком. После снятия компресса обмойте места холодной водой.
Настойка из аконита. 2,5-3 г сухого измельченного корня аконита залейте 100 г водки. Средство поставить в темное место на 2 недели, периодически взбалтывая его. Далее средство процедить, и принимать 1 день во время приема пищи 1 каплю. Далее 10 дней добавлять по 1 капле 3 раза в день, также во время приема пищи. На 11 день принять 10 капель в течении 3 приемов пищи. С 12 дня отнимать по одной капле. Курс лечения проводить 3 раза, с перерывом 5 дней.
Отвар из аконита. 10 г корня аконита положите в кастрюлю и залейте в нее 500 г воды. Варите средство в течении 2х часов на медленном огне. Далее средство остудите, процедите, и натирайте им пораженные участки 3 раза в день.
Омега-3. Омега-3 имеет отличное противовоспалительные, восстановительные и обезболивающие свойства не только при ревматизме, но и артрите, артрозе и других заболеваниях опорно-двигательной и сердечно-сосудистой систем. Кроме того, Омега-3 является прекрасным средством против старения.
Для лечения ревматизма и его дальнейшей профилактики также рекомендуется:
— употреблять в пищу арбуз, чернику, бруснику, клюкву;
— пить сок из лимона (разбавленного с одой), клюквы с медом (липовым или гречишным);
— принимать ванны с отваром из сосновых почек, грязевые ванны, ванны с морской солью, ванны из отрубей;
— делать компрессы из очищенного свеженатертого картофеля и свежих пропаренных листьев осины и др.
Признаки ревматизма
| Ревматизм поражает не только суставы, но и сердце, легкие, печень |
Чаще всего признаки ревматизма появляются в течение месяца после перенесенной ангины или фарингита. Человек чувствует слабость, боль в суставах, у него поднимается температура. Иногда ревматизм подкрадывается бессимптомно — температура около 37,0 , умеренная слабость, сердце и суставы в норме. Проявляется ревматизм артритом суставов, чаще коленных, локтевых, на запястьях и стопах. Болевые ощущения могут пропасть даже без лечения, но ревматический артрит не проходит сам по себе. При ревматических заболеваниях нарушается частота пульса, есть перебои в ритме, боли в сердце, которые сопровождают такие симптомы: слабость, потливость, одышка, головная боль. Если ревматизм поражает нервную систему, возникает непроизвольное подергивание мышц наподобие нервного тика.
Кому нужна консультация ревматолога?
Нередко грань между предметами изучения ревматологии и ортопедии очень тонка. Ревматологи диагностируют и лечат системные, воспалительные, дегенеративные заболевания соединительной ткани и суставов. Поэтому в части поражения опорно-двигательного аппарата наука тесно переплетается с ортопедией.
Обратиться за помощью, не игнорируя появление симптомов, стоит при следующих из них:
- регулярное повышение температуры, в том числе без явных причин;
- боли в области суставов, их опухание, покраснение;
- отеки ног, слабость в конечностях;
- резкий болевой синдром и деформация суставов.
Некоторые заболевания больше свойственны мужчинам (например, подагра), другие встречаются у обоих полов и во всех возрастных категориях. Наиболее распространены ревматоидный артрит, ревматизм, васкулиты, системная красная волчанка и другие.
Что лечит ревматолог
Все ревматологические болезни врачи условно классифицируют на 6 групп:
- Системные заболевания, характеризующиеся поражением соединительных тканей.
- Патологии, развивающиеся вследствие патологического нарушения работы иммунной системы.
- Заболевания суставов костной основы позвоночника, черепа и груди.
- Патологии суставов верхних и нижних конечности.
- Кардиоваскулярные заболевания.
- Системные васкулиты.
К самым распространенным заболеваниям, которые лечит ревматолог, относятся следующие:
- Анкилозирующий спондилоартрит – хроническое системное поражение, локализующееся в крестцово-подвздошных сочленениях, суставах позвоночного столба и мягких тканях.
- Артроз – хроническая патология суставов, вызывающее деформацию сустав и ограничение подвижности.
- Бурсит – воспаление суставной сумки, возникающее при сильных нагрузках на сустав.
- Болезнь Адамантиадиса-Бехчета – болезнь, характеризующаяся иммунопатологическим воспаление суставов и поражение слизистых ротовой полости, органов зрения, кожных покровов и половых органов.
- Болезнь Либмана-Сакса – диффузная патология соединительной ткани, сопровождающаяся ее поражением и вовлекающая сосуды микроциркуляции.
- Гранулематоз с полиангиитом – аутоиммунное воспаление стенок сосудов, захватывающее капилляры, кровеносные сосуды, глаза, легкие, почки и другие органы.
- Дерматомиозит – тяжелое системное заболевание мышечных, соединительных и кожных тканей, сопровождающееся поражением внутренних органов, появлением эритем на коже, отека сосудов и мышечных дисфункций. При отсутствии лечения дерматомиозит приводит к кальцинозу и гнойным процессам.
- Клещевой боррелиоз – патология, возникающая при укусе клещей и проникновению в организм различных бактерий. Она может поражать органы зрения, сердечно-сосудистую систему, ткани суставов.
- Остеопороз – болезнь, затрагивающая костные ткани из-за дефицита кальция в организме. Вызывает повышенную ломкость костей, сутулость, боль в спине и перелом кости даже при незначительной нагрузке. У женщин остеопороз встречается чаще, чем у мужчин.
- Подагра – хроническая патология, возникающая вследствие нарушения обменных процессов, что приводит к отложению солевой мочевой кислоты в суставах.
- Приобретенные пороки сердца – группа заболеваний, развивающихся при функциональных или морфологических изменениях одного или нескольких клапанов сердца, провоцирующих нарушения работы сердца.
- Реактивный артрит – болезнь, развивающаяся при инфекционном поражении организма. Сопровождается воспалением связок и суставов, болевым синдромом и припухлостью пораженных мест.
- Ревматоидный артрит – системное заболевание, для которого характерно аутоиммунное развитие и течение, поражение мелких сосудов, приводящее к их деформации.
Рематоидный артрит – заболевание, лечением которого занимается врач-ревматолог
- Синдром Шарпа – смешанное заболевание, сочетающее в себе симптомы системной красной волчанки, системной склеродермии и дерматополимиозита. Если не начать лечение, оно может привести к перфорации толстой кишки, почечной недостаточности, инфаркту миокарда и инсульту.
- Синовит – патология, характеризующаяся воспалением синовиальной оболочки сустава. Постепенно в ней скапливается экссудат и развивается воспалительный процесс.
- Системная склеродермия – аутоиммунная болезнь соединительных тканей, развивающаяся при генерализованном фиброзе и вызывающая расстройства кровообращения.
- Спондилез – заболевание позвоночника, характеризующееся изнашиванием и старением анатомических структур позвоночника. Оно приводит к резкому ограничению подвижности сустава, болевому синдрому в пораженном суставе, онемению, слабости и хромоте.
- Фибромиалгия – хроническая патология, вызывающая постоянную боль в определенных точках на теле человека.
Инвалидность
Единого перечня заболеваний, при которых больному гарантированно будет установлена степень инвалидности, нет.
Врачебные комиссии определяют группу инвалидности, исходя из трех основных критериев:
- Способности к самостоятельному бытовому обслуживанию;
- Общего состояния здоровья и качества жизни;
- Трудоспособности и возможности трудоустройства.
В зависимости от тяжести течения ревматизма, способность к самообслуживанию, как и к самостоятельному движению, может резко упасть. Многие факторы труда способны вызвать обострение у пациентов, например, работа, связанная с физическими нагрузками или высокой двигательной активностью. Качество жизни определяется частотой рецидивов и тяжестью их протекания.
Исходя их этих критериев, медицинские комиссии назначают больным либо третью, либо вторую группу инвалидности. Существуют редкие случаи назначения первой группы.
- III группа назначается, если ярко выраженные функциональные нарушения отсутствуют, больной способен сам себя обслуживать, а проявления рецидивов случаются не более 3-х раз в год. Ограничения трудоспособности в этом случае минимальны и касаются только физических нагрузок и иммобилизации в периоды обострений.
- II группа может быть назначена, если у больного наличествуют яркие проявления ревматизма. Обострения частые (более 3-х раз в год), способность к самообслуживанию снижена в периоды обострений. Трудоустройство допустимо на места, где не требуется постоянная физическая активность, отсутствуют сырость и холод.
- I группа назначается в случае тяжелых функциональных нарушений. Обострения частые и носят затяжной характер. Даже в периоды ремиссии симптомы сохраняются и проявляются в форме болей в суставах и сердце. Трудоспособность существенно нарушена, периоды невозможности работать составляют от 3-х месяцев до полугода.
Ревматоидный артрит
Ревматоидный артрит относится к заболеваниям суставов, которые характеризуются прогрессирующим поражением суставов, что приводит к их деформации и утрате подвижности. Наиболее часто поражаются коленные суставы, что ведет к потере трудоспособности.
Ревматоидный артрит – это аутоиммунное заболевание, которым зачастую страдают люди среднего и пожилого возраста. При его протекании в организме человека образуются определенные антитела, работа которых направлена против собственных суставов. Возникновение недуга обусловлено генетической предрасположенностью, инфекциями и многими другими причинами. В процессе протекания воспаления образуется достаточно плотная грануляционная соединительная ткань, которая начинает расти и приводит к постепенному разрушению хрящевой ткани. В результате уменьшается привычная подвижность суставов. На более запущенных стадиях заболевание может привести к полной потере подвижности.
Ревматоидный артрит относится к заболеваниям, которые сопровождаются деформацией конечностей, что приводит к частичной или полной потере имеющейся опорно-двигательной функции. Больные утрачивают работоспособность и становятся инвалидами. Доктора выделяют несколько стадий заболевания ревматоидный артрит, которые имеют свои особенности
Очень важно своевременно провести диагностику и лечение, чтобы предотвратить опасные осложнения
Первая стадия патологии характеризуется синовитом, то есть выпотом в суставную полость, который может протекать в различных формах. На второй стадии происходят характерные изменения в суставах, утолщения синовиальной оболочки, а также разрастание соединительной ткани.
При протекании третьей стадии наблюдается сращение суставных частей между собой, что делает невозможным движение в пораженной области. Начало заболевания характеризуется возникновением отечности пальцев рук, что сочетается с воспалением и припухлостью. Вместе с отеком суставов происходит поражение стопы, что проявляется в виде болезненных ощущений под подушечками пальцев ног. По мере развития патология постепенно поражает все большее количество тканей, возникает отечность и болезненные ощущения в локтях, голеностопах, плечах.
При протекании ревматоидного артрита симптомы заболевания возникают не сразу: на первоначальной стадии пациент даже не подозревает о наличии болезни. Затем постепенно начинают проявляться такие признаки, как:
- скованность движений в утреннее время;
- периодические болезненные ощущения;
- лихорадка;
- образование ревматоидных узелков.
Помимо этого, поражение может затрагивать практически все органы — охват зависит от степени активности патологии. Однако это бывает очень редко. Достаточно тяжело протекает и доставляет множество неприятных симптомов ревматоидный артрит. Лечение заболевания обязательно должно быть комплексным. Оно включает в себя:
- противовоспалительные препараты;
- глюкокортикоиды;
- биологические агенты;
- базовые укрепляющие средства.
Противовоспалительные препараты помогают очень быстро купировать острый приступ и добиться наступления устойчивой ремиссии. При остром протекании заболевания курс терапии дополняется высокими дозировками глюкокортикоидов. Биологические средства помогают предотвратить некроз, который может спровоцировать поражение собственных тканей организма. При протекании ревматоидного артрита прогноз заболевания во многом зависит от степени тяжести патологического процесса, а также особенностей проведения лечения. В тяжелых и запущенных случаях болезнь может привести к инвалидности.
Современная ревматология: методы диагностики и лечения ревматических заболеваний
За последние десятилетия ревматология сделала большой шаг вперед. Методы лечения и диагностики ревматических заболеваний претерпели серьезнейшие изменения благодаря быстрому развитию физики, химии и биологии. Последние успехи в ревматологии тесно связаны с достижениями иммунологии, изучающей работу иммунной системы человека, так как в основе многих ревматических заболеваний лежат именно иммунные сбои. Современная иммунологическая диагностика, позволяющая обнаружить соответствующие определенной патологии антитела, является серьезным подспорьем при постановке диагноза для врача-ревматолога.
Новые эффективные препараты предлагает и фармакология. Особые, полученные генно-инженерным путем биологические препараты, поступившие в распоряжение врачей, позволяют, в отличие от традиционных цитостатиков и стероидов, прицельно воздействовать на основное патогенетическое звено заболевания, не затрагивая организм пациента в целом.
Тем не менее, в ряде случаев 100%-го выздоровления, к сожалению, не могут гарантировать даже самые современные методы лечения. До сих пор полностью не выявлена этиология некоторых ревматических заболеваний. Пока досконально изучен лишь стрептококк один из возбудителей ревматизма. Изучаются возможные влияния некоторых других вирусов и бактерий на иммунную систему организма. Это урогенные и кишечные инфекции, вирусы ОРВИ (ОРЗ) и ангины. Специалисты уточняют факторы риска.
Большое внимание уделяется также профилактике ревматологических заболеваний. Ведется борьба с ожирением, пациентам назначаются ЛФК и физические нагрузки, специалисты следят за их рациональным питанием
Быстрое развитие ревматологии позволяет надеяться на разрешение в ближайшем будущем большинства неясных вопросов этой науки.
СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА
Эпидемиология.
Частота СКВ колеблется от 4 до 250 случаев на 100 000 населения в год. В 70 % случаев болезнь начинается в возрасте 14—25 лет. Соотношение заболевших женщин и мужчин в среднем 9:1.
Этиология заболевания не установлена. Предполагается роль вирусов, на что указывает наличие у больных маркеров вирусной инфекции и антител к вирусам кори, краснухи, парагриппа. Вместе с тем выявленная у заболевших СКВ бактериальная сенсибилизация, наличие очагов хронической инфекции, частые ангины легли в основу концепции бактериального генеза болезни. Установлена также наследственная предрасположенность к СКВ. Широкая распространенность заболевания среди женщин детородно-i го возраста указывает на роль гормональных влияний в патогенезе страдания.
Патогенез.
В основе развития заболевания лежат полом регуляторных механизмов апоптоза и дефекты механизмов, обеспечивающих толерантность к собственным антигенам. Нарушение процессов выведения апоптозных тел сопровождается накоплением аутоантигенов на мембранах апоптоматозных телец, что может стимулировать аутоиммунизацию. Важнейшее значение имеет активация В-лимфоцитов с образованием аутоантител против собственной ядерной ДНК различных клеток, которая, таким образом, выступает в качестве аутоантигена. Антинуклеарные антитела (АНАТ), относящиеся к IgG, носят название волчаночного фактора. Кроме того, аутоантигенами могут быть полипептиды ядерных РНК, некоторые растворимые антигены цитоплазмы клеток, коллаген, мембранные антигены нейронов и клеток крови, включая эритроциты, лимфоциты, нейтрофилы.
Большинство висцеральных поражений при СКВ связано с циркуляцией и отложением иммунных комплексов в базальных мембранах сосудов микроциркуляции и соединительнотканной строме, где они вызывают иммунное воспаление.
Рис. 57. Системная красная волчанка. Волчаночная клетка (показано стрелкой).
Морфогенез.
Изменения при СКВ носят генерализованный характер с поражением многих органов. Микроскопическая картина имеет ряд особенностей, позволяющих поставить диагноз. Наиболее характерные изменения возникают в микрососудах в виде васкулитов и в соединительной ткани, где развиваются явления ее дезорганизации.
Кроме того, отмечается межуточное воспаление в строме всех органов с характерными для иммунного воспаления лимфомакрофагальными и плазмоцитарными инфильтратами. Все это является морфологическим выражением гиперчувствительности немедленного и замедленного типов. Во всех органах гибнут ядра клеток, и такие клетки фагоцитируются нейтрофильными лейкоцитами и макрофагами, приобретая характерный вид (рис. 57). Они называются волчаночными клетками(или LE-клетками). Очень характерно развитие вокруг кисточковых артерий селезенки соединительной ткани в виде колец — луковичный склероз. Кроме того, в органах иммунной системы, в интерстициальной ткани внутренних opганов, вокруг мелких сосудов отмечаются скопления лимфоцитов и плазматических клеток, продуцирующих антитела.
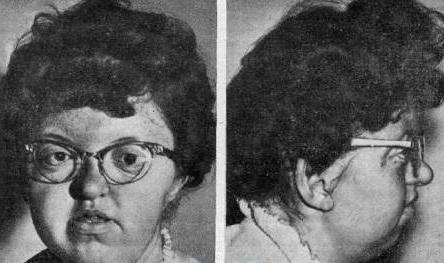
Особенно часто поражаются кожа и почки. На коже щек и скул появляются гиперемированные участки, соединенные полосой на переносице — так называемая фигура бабочки. В почках развивается иммунное воспаление — волчаночный нефрит, который завершается сморщиванием почек и уремией. У некоторых больных возникает абактериальный бородавчатый эндокардит клапанов сердца. Суставы также поражаются при СКВ, но не настолько сильно, чтобы развилась их деформация.
Причиной смерти больных СКВ наиболее часто является почечная недостаточность.
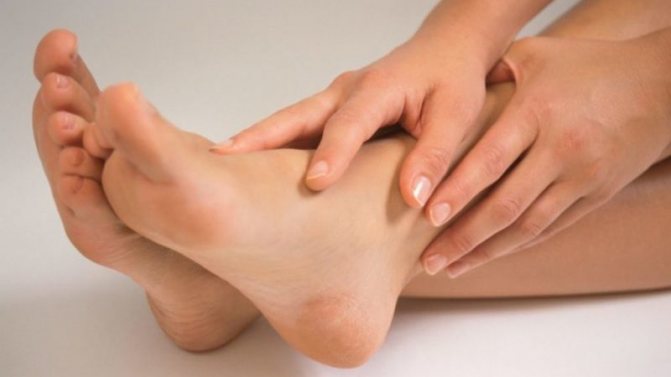
«Шпоры» пяточной кости
Заболевание характеризуется тем, что образуется шиповидный или крючкообразный нарост на пяточной кости у места прикрепления подошвенной связки. В некоторых случаях протекание его практически бессимптомное. Отмечается, что у 20 % больных «шпоры» двусторонние.
Некоторые доктора рассматривают подобное образование как формирование скелета, а другие считают его патологическим наростом, образующимся при наличии хронической травмы, ревматизма, плоскостопия и прочих воспалительных процессов.
Среди основных признаков можно выделить жгучую боль, которая напоминает ощущение присутствия гвоздя в пятке. При стоянии болезненные ощущения значительно усиливаются. Боль возникает при образовании периостита и воспаления подлежащей слизистой сумки. В некоторых случаях пяточная шпора сочетается с гиперкератозом. На рентгене можно обнаружить элементы пяточной кости.
Лечение проводится консервативным путем. В частности, больному показано проведение тепловых процедур, инъекции «Новокаина». При наличии устойчивой боли и неэффективности консервативной терапии показано хирургическое удаление новообразования.