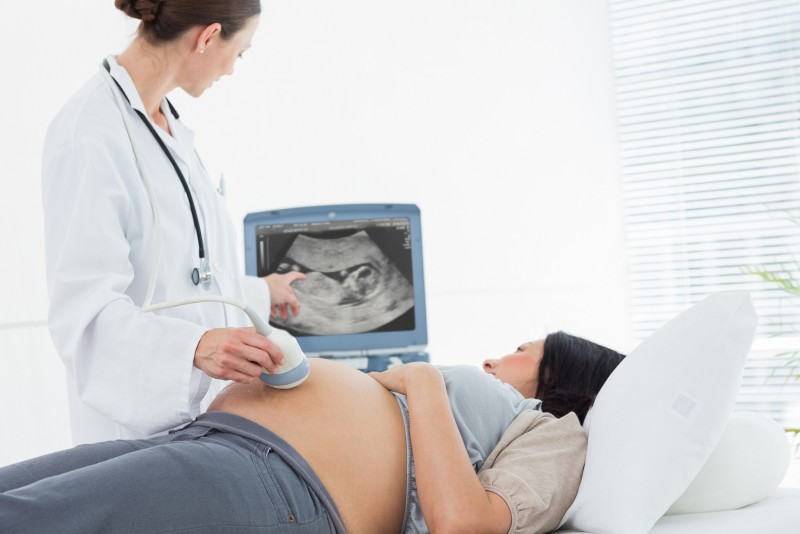
Скрининг-узи первого триместра: сроки и нормы
Содержание:
Правильная подготовка
Для получения достоверных и точных результатов исследования будущей мамочке следует обязательно тщательно подготовиться к проведению скрининга. Обычно все рекомендации даются женщине на очередном приеме ее акушером-гинекологом.
Базовая подготовка на ранних сроках у всех беременных, как правило, у всех одинаковая. Однако, могут существовать и небольшие различия. Обычно они связаны с наполнением мочевого пузыря. Большинству женщин употреблять много жидкости непосредственно до диагностической процедуры не следует. Особенно, если обследование будет проводиться трансвагинальным методом.
Однако, существует и ряд исключений. В этих случаях врачи рекомендуют за несколько часов до проведения УЗИ выпивать около 0,5 л жидкости. Наполненный водой мочевой пузырь оттесняет матку вперед, делая ее более доступной для визуализации. Такая специальная подготовка требуется не всем женщинам. Если она все же необходима, то доктор обязательно предупредит об этом будущую мамочку.
На ранних сроках беременности существенной подготовки не требуется. Обычно для получения точных результатов исследования врачи рекомендуют будущим мамочкам обязательно соблюдать специальную диету. В таком ограничиваются все жирные и жареные блюда.
Для будущих мамочек, страдающих сахарным диабетом, особенно с неконтролируемым течением, такие рекомендации выполнять нельзя. Пропуск очередного завтрака может привести к критическому снижению уровня сахара в крови, что является крайне нежелательным как для мамочки, так и для ее малыша.
Наполненный газами кишечник не даст возможности специалисту УЗИ провести полноценное исследование. В этом случае в ультразвуковом заключении, которое получит женщина после обследования, будет присутствовать фраза об эхонегативности.
Употреблять много белковых продуктов за 2-3 дня до проведения скринингового обследования не стоит. Такая еда, особенно в больших количествах, также способствует вздутию живота. Лучше, чтобы пища была максимально легкая, но калорийная и питательная. Для этого отлично подойдет нежирная птица или белая рыба с крупяным гарниром.
Для того чтобы минимизировать риск получения неточного результата исследования, следует ограничить выполнение любых физических занятий. Будущим мамочкам следует заменить их на прогулки на свежем воздухе в умеренном темпе. Они принесут пользу не только женскому организму, но и малышу, который находится в ее утробе.
Любые психоэмоциональные стрессы также способствуют нарушению обменных процессов в организме беременной женщины. Специалисты давно выявили один интересный факт: у мнительных и волнующихся по пустякам беременных во время проведения УЗИ малыш может отворачиваться от датчика или начинает активно двигаться. Для того чтобы полноценно исследовать плод, врачи настоятельно рекомендуют беременным женщинам не нервничать и не переживать.
Если во время вынашивания малыша будущая мама все-таки продолжает курить, то накануне проведения исследования следует существенно ограничить количество выкуренных сигарет. Врачи установили, что никотин и смолы, которые содержатся в табаке, вызывают гипоксическое состояние у плода. Также эти химические вещества приводят к нарушению маточно-плацентарного кровотока, что и будет выявлено на УЗИ.
Кому показан пренатальный скрининг
Биохимическую и ультразвуковую пренатальную диагностику рекомендуется проводить всем беременным женщинам. Полученные в результате скринингов данные позволяют выделить группы риска осложнений беременности и риска врожденных пороков у плода.
При этом отнесение женщины и плода по результатам пренатального скрининга к группе риска по какой-либо патологии вовсе не означает, что это осложнение неминуемо разовьется. Правильнее будет сказать, что вероятность развития определенного вида патологии у ребенка этой пациентки выше, чем у остальных.
Также в группы риска автоматически входят пациентки:
- в возрасте 35+ (и/ или если будущий отец старше 40 лет);
- имеющие в роду генетические аномалии развития плода;
- принимавшие препараты, способные негативно повлиять на развитие плода;
- подвергшиеся вредному облучению;
- перенесшие инфекционные или вирусные заболевания в первом триместре беременности;
- с отягощенным анамнезом (замершая беременность, мертворождение, невынашивание в прошлом).
Какие параметры учитывает биохимический пренатальный скрининг:
Двойной тест (скрининг первого триместра). Сдается на 10-13 неделе беременности (на более поздних сроках анализ не проводится, поскольку становится неинформативным).
В ходе исследования определяются:
- свободная b-субъединица хорионического гонадотропина человека (ХГЧ) — гормон, вырабатываемый на всем протяжении беременности и регулирующий множество важнейших процессов в развитии плода.
- РАРР-А (pregnancy associated plasma protein A) — плазменный протеин А, вырабатываемый плацентой. Его концентрация растет постепенно в течение беременности.
Просчитать риски хромосомных аномалий у плода позволяет специальное программное обеспечение. Причем учитываются не сами показатели концентрации ХГЧ и РАРР-А в крови беременной женщины — эти данные программа переводит в специальные величины, именуемые МоМ. А уже по МоМ вычисляется, насколько близок к норме или далек от нее искомый показатель в соответствии с данным сроком беременности. В норме значения МоМ варьируются от 0,5 до 2. Отклонения от этих величин могут указывать на генетические дефекты.
Хромосомные патологии регистрируются примерно у 0,6-1% новорожденных. Наиболее распространенными являются синдром Дауна (встречается у 1 ребенка на 600-700 новорожденных), синдром Эдвардса (1:6500), синдром Патау (1:7800), синдром Шерешевского-Тернера (1:3000).
Анализ крови всегда делается после ультразвукового исследования плода. Каждое из обследований дает свой объем информации о беременности и помогает врачу максимально верно объединить результаты в общую картину.
Тройной тест. Данная биохимическая диагностика проводится на 16-20 неделе беременности (оптимально на — 16-18 неделе).
Тройным тест называется из-за того, что в его ходе определяются три показателя:
- общий хорионический гонадотропин (ХГЧ);
- эстриол — гормон беременности, вырабатываемый плацентой. При нормально протекающей беременности его концентрация неуклонно растет;
- альфа-фетопротеин (АФП) — белок, вырабатываемый при беременности. Его концентрация возрастает по мере увеличения срока, затем постепенно уменьшается.
Иногда в исследование еще включают гормон ингибин А. Его уровень в норме также изменяется в ходе беременности — в сторону понижения концентрации к поздним срокам.
Информативность тройного теста такова, что позволяет в 80% выявить пороки развития нервной трубки (то есть позвоночника, спинного и головного мозга) и ряд генетических дефектов (синдромы Дауна, Эдвардса, Клайнфельтера).
Опираясь на все полученные данные, врач корректирует тактику ведения беременности, либо (при худшем сценарии) решается вопрос о возможности пролонгирования беременности.
Важно: не следует интерпретировать результаты пренатального скрининга самостоятельно, опираясь на советы «экспертов» из интернета. Только опытный специалист, получивший специальное образование, имеет право трактовать данные исследований, заниматься расшифровкой данных
Беременность — не то состояние, при котором возможны самодиагностика или самолечение!
В третьем триместре в пренатальный скрининг входит только УЗИ. Вся информативная ценность стандартных биохимических тестов к этому времени уже исчерпана.
Неинвазивный пренатальный тест ДНК.
Сегодня появился еще один метод определения хромосомных отклонений — неинвазивный пренатальный тест ДНК. Исследование информативно и безопасно как для женщины, так и для плода. А сдать кровь на анализ можно уже после 9 недель беременности. К сожалению, на сегодня этот тест еще мало распространен и весьма дорогостоящ.
Для чего проводится?
Введение скрининговых обследований в нашей стране произошло совсем недавно. Этому способствовали высокая материнская и младенческая смертность. Для того чтобы уменьшить эти статистические показатели, специалисты Минздрава разработали специальные рекомендации. Они предусматривают проведение УЗИ несколько раз за весь период беременности.
Каждую будущую мамочку непременно заинтересует вопрос о том, что же такое скрининг. В дословном переводе этот термин означает «просеивание». Во время проведения скрининга выявляются все беременные с патологическим течением беременности. Будущие мамочки, у которых были выявлены какие-либо нарушения, должны находиться на более тщательном наблюдении у врачей.
Во время проведения такого вида исследования врачи определяют как различные патологии развития у развивающегося в материнской утробе малыша, так и сопутствующие болезни внутренних половых органов у матери. Проводится это на одном исследовании.
Если во время проведения обследования были выявлены какие-либо отклонения, то будущей мамочке даются рекомендации обязательно посетить и скрининги.
С помощью такого обследования можно также определить и пол будущего малыша – это получится сделать, как правило, на 11- беременности. Опытные специалисты УЗИ могут увидеть пол ребенка и раньше, но при этом часто допускают ошибки.
Внутриутробное развитие малыша претерпевает ряд последовательных стадий. К концу первого триместра, когда происходит первое формирование его половых органов, и нужно проводить исследование на определение пола.


Ультразвуковое исследование, проводимое в этом периоде беременности, позволяет также рассчитать дату родов более точно. Обычно этот показатель рассчитывается в акушерских неделях. В этом случае существует определенная разница между гестационным и акушерским сроком. Для того, чтобы исключить путаницу, специалисты рекомендуют использовать термин «акушерский» срок беременности.

Первый триместр — не лучшее время для исключения всех генетических и хромосомных заболеваний у плода. Однако, стоит отметить, что и в этот период можно выявить некоторые признаки данных патологий. Для этого врачи и ученые разработали целый комплекс различных ультразвуковых критериев, которые используются для составления заключения. Они помогают докторам своевременно заподозрить наличие у малыша первых признаков генетических аномалий.

С помощью скринингового УЗИ можно выявить также определенные нарушения маточно-плацентарного кровотока. Этот метод позволит определить патологические сужения или другие аномалии питающих плод кровеносных сосудов. При необходимости может быть использован и вспомогательный метод, который называется допплерография. Он позволяет определять различные патологии кровотока более точно. Во время проведения первого ультразвукового скрининга специалисты могут выявить также и довольно патологии.
Для определения формирующихся патологий на этом сроке беременности иногда требуется проведение УЗИ экспертного уровня.
исследование — это необходимый клинический тест, позволяющий выявить опасные состояния, которые могут привести и к угрозе выкидыша. Специалисты с помощью специальных ультразвуковых датчиков смотрят и выявляют различные патологии, способствующие развитию гипоксии плода. Это состояние довольно хорошо видно при применении высоко разрешающих аппаратов.
Рассчитать срок беременности
Минусы и риски скрининговых исследований
Не всегда скрининг помогает выявить рак на ранних стадиях, и у многих тестов есть вероятность каких-либо осложнений
Важно знать, во-первых, есть ли у исследования доказанная эффективность в снижении смертности от рака, а во-вторых, осознавать возможные риски при его проведении
Например, в качестве скрининга рака толстой кишки проводят колоноскопию или сигмоидоскопию, но это серьезные и неприятные для пациента медицинские исследования, при которых, в частности, возможны повреждение слизистой оболочки кишечника и кровотечение.
При скрининге иногда получают ложноположительный результат, т.е. тест показывает, что рак есть, а после проведения дополнительных исследований опухоль не обнаруживают. При этом для подробного обследования назначают медицинские процедуры, которые приводят к вполне объяснимым переживаниям со стороны человека и его близких, нередко дорого стоят и сами по себе могут вызывать осложнения.
Возможен и ложноотрицательный результат, т.е. показатель теста нормальный, а между тем рак есть. При этом люди часто откладывают подробное обследование, даже при появлении симптомов.
В некоторых случаев обнаружение рака в результате скрининга не продлевает и не улучшает жизнь обследованного. Есть виды раков, которые крайне редко угрожают жизни пациента или почти не сопровождаются какими-то жалобами. Но если рак нашли в результате теста, его начинают лечить. Нет возможности установить точно — продлевает ли начатая в таких случаях терапия жизнь пациента или нет. Зато известно о повышенном количестве самоубийств среди подростков и взрослых в течение первого года после постановки онкологического диагноза. Да и при лечении рака вероятно развитие тяжелых побочных эффектов и серьезных психологических проблем. Так что в определенных случаях постановка точного диагноза и проводимое лечение не повышают вероятность излечения.
Принимать решение об участии в скрининговой программе лучше после анализа подробной информации как о самих тестах, так и о том, что их результат даст конкретному человеку. И нужно сопоставлять предполагаемую пользу от ранней диагностики опухоли и потенциальные риски гипердиагностики и перелечивания.
Биохимический анализ крови
В анализе венозной крови беременной лаборант выявляет количество содержащихся в ней гормона ХГЧ и белка плазмы РАРР-А. Из -за того, что оцениваются только два компонента крови, тест первого скрининга называется «двойным тестом». Результаты этого исследования, в отличие от данных УЗИ, которые женщине выдают сразу после прохождения, придется подождать от нескольких дней до нескольких недель – это зависит от того, насколько большая очередь выстроилась на исследование в аккредитованной медико-генетической лаборатории.
Какие цифры будут в результате анализов, можно только догадываться, поскольку отдельные лаборатории используют при расчетах собственные нормы. Для упрощения расшифровки принято говорить о норме РАРР-А и ХГЧ в МоМ – значении, кратном медиане. При здоровой беременности, когда и у ребенка, и у мамы все хорошо, оба значения «умещаются» в границы от 0,5 до 2,0 МоМ.
Колебания от этого диапазона в большую либо меньшую сторону порождают массу переживаний у беременных и немало возможных вариантов причин:
-
Повышение ХГЧ. «Перебор» по этому показателю может быть признаком синдрома Дауна у малыша, а также признаком того, что женщина вынашивает не одного ребенка. 2 плода вместе дают практические двойные увеличения нормы гормона. Повышенным ХГЧ может оказаться у женщины, которая страдает лишним весом, отеками, токсикозом, диабетом и гипертонией.
-
Понижение ХГЧ. Недостаточный уровень этого гормона, присущего только беременным, характерен для развития синдрома Эдвардса, а также способен указывать на вероятность выкидыша или на задержку в развитии малыша.
-
Понижение РАРР-А. Снижение плазменного белка в образце иногда говорит о развитии таких состояний, как синдромы Дауна, Патау, Эдвардса, Тернера. Также недостаточное количество этого вещества нередко говорит о гипотрофии малыша, о том, что кроха испытывает дефицит в полезных веществах и витаминах, нужных ему для нормального развития.
-
Повышение РАРР-А. Повышение белка в образце не имеет большой диагностической ценности в плане расчета возможного риска хромосомных нарушений. Этот показатель может оказаться выше нормы при двойне или тройне, а также при тенденции к крупному плоду.
Расшифровка результатов
Чтобы правильно расшифровать УЗИ, нужно знать нормальные показатели:
- КТР измеряется в миллиметрах. На 10 неделе показатель может варьировать от 33 до 41 мм, на 11 неделе — от 42 до 50 мм, на 12 неделе — от 51 до 60 мм, на 13 неделе — от 62 до 73 мм. Если этот показатель завышен, то, скорее всего беременной придется вынашивать и рожать крупного младенца. Когда показатели ниже нормы, то или срок гестации выставлен неверно, или у плода наблюдается генетическая патология, или он отстает в развитии из-за дефицита гормонов, заболеваний матери, в том числе и инфекционного характера;
- ТВП на 10 неделе она может варьировать от 1,5 до 2,2 мм, на 11 — от 1,6 до 2,4 мм, на 12 — от 1,6 до 2,5 мм, на 13 — от 1,7 до 2,7 мм. При генетических аномалиях, как правило, воротниковое пространство расширено.
- Носовая кость на 10—11 неделе она видна, но ее размер не определяется, на 12—13 недели она должна быть минимум 3 мм.
- ЧСС плода на 10 недели должна составлять от 161 до 179 ударов в минуту, на 11 недели она может варьировать от 153 до 177 удара, на 12 неделе — от 150 до 174 ударов, на 13 недели — от 147 до 171 удара.
- БПР: в 10 недель — 14 мм, в 11 — 17 мм, в 12 — 20 мм, в 13 — 26 мм. Если показатель выше нормы, то это может указывать на крупный плод, при этом другие значения также должны быть завышены. Также завышенные результаты могут быть при опухоли головного мозга (эта патология несовместима с жизнью), при водянке головного мозга, спровоцированной инфекций женщины (при адекватной антибиотикотерапии беременность возможно сохранить).
На основании полученных данных врач делает заключение, соответствует ли развитие плода норме.
Показания и ограничения первого ультразвукового скрининга
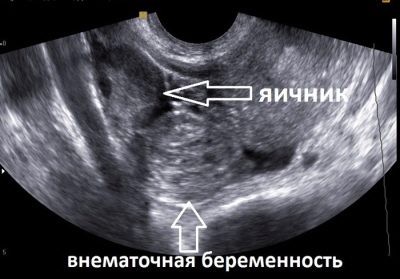
Проводят УЗИ в первом триместре для подтверждения внутриматочной беременности, определения количества плодов, их жизнеспособности, анатомии, а также уточнения сроков гестации. Аномальное строение повышает вероятность рождения ребенка с инвалидностью, синдромом Патау, Эдвардса, Тернера, Дауна. Отсутствие шевеления с сердцебиением указывает на замирание эмбриона. Во всех случаях женщину берут под наблюдение, делают повторное УЗИ.
К показаниям внепланового обследования относят в анамнезе женщины наличие выкидышей, внематочной имплантации эмбриона, кесарево сечения.
В 1 триместре экстренную сонографию делают при:
- влагалищном кровотечении любой интенсивности;
- болях в животе;
- подозрении замирания плода;
- других осложнениях гестации.
К противопоказаниям сонографии в 1 триместре относят ранний срок беременности до 6 недели гестации. Аппарат не видит эмбриона, есть риск срыва плодного яйца. Трансвагинальное обследование не проводят в случае признаков выкидыша.
Трансабдоминальное УЗИ нельзя делать при:
- повреждениях кожи внизу живота;
- ожирении;
- недержании мочи.
В 1 триместре по плану УЗИ проводится между 77 и 97 днем беременности: , , 13 недели гестации включительно. Это примерно через 3 месяца с первых суток последней менструации (в расчете учитывается фаза цикла до овуляции). На этом сроке возможно определить у ребенка размеры и анатомическое строение тела, мозга, внутренних органов, костей, функционирование сердца, двигательную способность.
Рекомендуем к просмотру видеоролик по теме:
Как правильно подготовиться?
Правильная подготовка необходима для получения достоверных результатов анализов. Перед сдачей биохимических анализов врачи назначают будущим мамочкам соблюдать гиполипидемическую диету. Она исключает употребление жирных и жареных продуктов. Также под запретом вся пища, богатая холестерином. Насыщенные жиры, которые поступают в кровоток вместе с пищей, могут вызвать получение недостоверных результатов.
Соблюдать гиполипидемическую диету перед проведением первого скрининга следует за 5-10 дней до исследования. Ужин накануне похода в лабораторию следует сделать максимально легким, но питательным и калорийным. Лучше, чтобы основой были белковые продукты. Дополнять их можно любым злаковым гарниром.
Кушать много овощей и фруктов за 2-3 дня до проведения скринингового УЗИ не следует. Они могут вызвать сильное газообразование. Это существенно затруднит проведение исследования. Раздутый газом кишечник часто вызывает феномен эхонегативности.
Если будущая мамочка во время вынашивания малыша все-таки продолжает курить, то перед походом в лабораторию лучше этого не делать. Никотин, который содержится в сигаретах, может привести к искажению результатов. Также исключаются любые напитки, которые содержат в своем составе алкоголь.
Идти в лабораторию следует натощак. Врачи рекомендуют сдавать анализы утром, сразу после пробуждения. Биохимические тесты, которые выполняются вечером, часто бывают недостоверными. Перед походом в лабораторию не следует завтракать. Последний прием пищи — это ужин.
До сдачи лабораторных анализов врачи разрешают выпить немного воды. Много пить перед проведением УЗИ на ранних сроках беременности не следует. Это может привести к сильному наполнению мочевого пузыря. Предварительное употребление жидкости может потребоваться только при проведении трансабдоминального УЗИ.
Сильные физические нагрузки перед проведением первого скрининга следует исключить. Будущим мамочкам следует помнить, что даже привычные бытовые занятия во время беременности могут привести к искажению результатов. Врачи отмечают, что обычная уборка квартиры накануне похода в лабораторию может привести к получению недостоверных итогов анализов.
Сильные психоэмоциональные стрессы перед проведением исследования следует также исключить. Нервничать или волноваться будущим мамочкам не следует не только перед первым скринингом, но и во всем периоде беременности.
«Против» № 2: биохимический анализ крови дает недостоверный результат скрининга
Многие мамы уверены, что невозможно по одному анализу сделать хоть сколько-нибудь достоверные выводы — слишком много факторов может повлиять на результат. И отчасти они действительно правы. Однако нужно повнимательнее изучить процесс проведения анализа, чтобы понять, на основании чего доктор делает заключение.
Биохимический анализ проводится для того, чтобы определить уровень содержания в крови специфических плацентарных белков. Во время первого скрининга делается «двойной тест» (то есть определяется уровень двух белков):
- РАРРА (pregnancy associated plasma protein или связанный с беременностью плазменный протеин А);
- свободной бета-субъединицы ХГЧ (хорионического гонадотропина человека).
Изменение уровня этих белков свидетельствует о риске различных хромосомных и некоторых нехромосомных нарушений. Однако выявление повышенного риска еще не является свидетельством того, что с малышом что-то не так. Такие показатели лишь являются поводом для более внимательного наблюдения за течением беременности и развитием ребенка. Как правило, если в результате скрининга первого триместра повышен риск по каким-либо показателям, будущей маме предлагают дождаться второго скрининга. В случае серьезных отклонений от показателей нормы женщину направляют на консультацию к генетику.
Проведение второго скрининга приходится на 18-21 неделю беременности. Это исследование включает в себя «тройной» или «четверной тест». Происходит все так же, как и в первом триместре — женщина снова сдает анализ крови. Только в этом случае результаты анализа используются для определения не двух, а трех (или, соответственно, четырех) показателей:
- свободной бета-субъединицы ХГЧ;
- альфа-фетопротеина;
- свободного эстриола;
- в случае четверного теста — еще и ингибина А.
Как и в первом скрининге, интерпретация результатов 2 скрининга основывается на отклонении показателей от среднестатистической нормы по тем или иным критериям. Все расчеты осуществляются при помощи специальной компьютерной программы, после чего тщательно анализируются врачом. Кроме того, при анализе результатов учитывается множество индивидуальных параметров (расовая принадлежность, наличие хронических заболеваний, количество плодов, масса тела, вредные привычки и т.д.), так как эти факторы могут влиять на значение исследуемых показателей.
Для того чтобы получить максимально достоверные результаты, обязательно соотносятся данные исследований первого и второго триместра в комплексе.
Если в результате исследований I и II триместра выявляются какие-то отклонения в развитии плода, женщине могут предложить пройти повторный скрининг или сразу направят на консультацию к генетику. При необходимости он может назначить дополнительные анализы для постановки более точного диагноза (например, исследование околоплодных вод, биопсию ворсин хориона). Однако в связи с тем, что эти исследования не совсем безопасны и могут стать причиной различных осложнений течения беременности (риск выкидыша, развитие группового или резус-конфликта, инфицирование плода и др.) их назначают только в случае высокого риска патологии. Тем не менее подобные осложнения встречаются не так часто — в 12% случаев. И, разумеется, все исследования совершаются только с согласия будущей мамы.
Таким образом, первые два аргумента «против», с точки зрения научной медицины, не являются убедительными, и скорее их стоит переформулировать так: пренатальные скрининги безопасны для будущей мамы и ее малыша, а все выводы делаются врачом с учетом целого комплекса индивидуальных факторов.
Расшифровка результатов
Интерпретировать только один анализ или УЗИ нельзя. Для установления диагноза требуется обязательная комплексная оценка всех полученных анализов и заключения ультразвукового исследования. Интерпретацию результатов проводит наблюдающий беременную женщину акушер-гинеколог. В сложных клинических случаях может даже потребоваться проведение врачебного консилиума.
Синдром Эдвардса сопровождается также снижением концентрации в крови. Также для этой патологии характерно отклонение от нормы хорионического гонадотропина. Встречается данное заболевание у малышей с частотой 1: 8000. В первом скрининге выявить сочетанные врожденные аномалии внутренних органов при этом достаточно сложно. Они выявляются у плода уже во время проведения 2 и 3 скрининга.
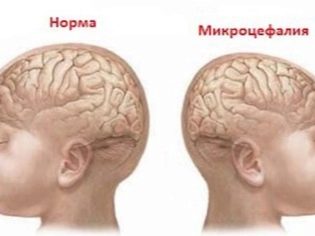
Основные показатели проведенного УЗИ помогают врачам выявлять различные патологические состояния у плода на самых ранних стадиях их формирования. Так, увеличение бипариетального размера может стать признаком формирующейся грыжи мозговой ткани или растущего новообразования. Как правило, такие патологии считаются несовместимыми с жизнью и являются показаниями к прерыванию беременности.
Гидроцефалия головного мозга у плода также проявляется увеличением бипариетального размера. Для оценки этого патологического состояния обязательно оценивается динамика. Для этого врачи назначают несколько повторных УЗИ, которые требуется провести в следующих триместрах беременности. Отрицательная динамика развития данного состояния может привести к необходимости прерывания беременности и срочному назначению медикаментозного лечения.
Опытные специалисты во время проведения первого скрининга также могут выявить различные дефекты строения нервной трубки. Это патологическое состояние врачи называют менингоэнцефалоцеле. Синдром Корне де Ланге — весьма редко встречаемая генетическая патология, которая является несовместимой с жизнью.
Пуповинная грыжа — еще один опасный врожденный порок развития, который сопровождается множественными нарушениями работы внутренних органов. Они при этом состоянии выпадают в область передней брюшной стенки плода. Данная патология является крайне неблагоприятной.
Отклонения от нормальных значений в биохимических анализах являются очень важными признаками развития генетических заболеваний. Снижение РАРР-А довольно часто проявляется при болезни Дауна. Эта патология, выявленная на этом сроке внутриутробного развития плода, может стать ярким признаком самопроизвольного выкидыша или спонтанного аборта.
Синдром Смита — Опитца является одним из опасных генетических заболеваний, которые можно заподозрить во время первого скрининга. Обусловлено оно сильными мутациями в генетическом аппарате. Характеризуется данная патология сочетанными нарушениями синтеза холестерина, патологий нервной системы, а также ортопедическими нарушениями. Встречается данная болезнь не так часто — с вероятностью 1: 25 000.
Повышение гонадотропина также является следствием формирующихся патологий в организме плода. Повышенный ХГЧ может быть также и при некоторых заболеваниях, которые проявляются у будущей мамочки во время ее беременности. Обычно к повышению гонадотропина приводят тяжелые формы сахарного диабета, а также сильный .
Сниженный ХГЧ довольно часто является признаком патологического течения беременности. Такое состояние может развиться также при плацентарной недостаточности. Эта патология может привести к сильной гипоксии плода. Для оценки риска формирования различных болезней врачи используют специальную программу, которая называется PRISCA.
Дополнительно
Важно знать, что на значения скрининга могут повлиять некоторые факторы. При оценке результата и расшифровке врач обязательно учитывает таковые
- При экстракорпоральном оплодотворении показатели крови могут быть изменены. При этом по УЗИ все укладывается в пределы нормы.
- Избыток или дефицит массы тела приводит к смещению значения гормонов в соответствующую сторону. Ультразвуковые признаки остаются нормальными.
- Многоплодная беременность редко приобретает стандартные показатели крови. На УЗИ у малышей значения остаются нормальными, но могут быть и занижены.
- У женщин после 35 лет риск может быть завышен в связи с индивидуальными особенностями.
Скрининг первого триместра беременности
Как уже было написано выше, проводят его не ранее одиннадцатой, но не позже тринадцатой недели. Именно в этот период заканчивается так называемый эмбриональный период развития плода, а начинается фетальный.
Это значит, что из эмбрион превращается в плод, уже начинают развиваться органы, как у полноценного человека. В этот период можно выявить патологии или отклонения.
Разумеется, только специалист правильно расшифрует результаты скрининга, но будущие мамы могут хотя бы в общих чертах узнать, чего ожидать и что могут означать некоторые показатели.
Кого направляют на скрининг I триместра?
Вы можете отказаться от скрининга, но врачи этого не советуют
Направляют всех беременных, однако от этой процедуры можно отказаться. Медики не рекомендуют отказываться, так как это халатное отношение к жизни малыша. Также обязательно должны проходить обследование следующие группы женщин:
- старше 35 лет;
- были неудачные попытки родить – замерший плод, выкидыш;
- те, кто трудится на производствах и могут контактировать с вредными веществами;
- родившие ребенка с отклонениями в прошлом;
- во время первых недель перенесшие инфекцию;
- принимающие запрещенные для первого триместра лекарства;
- страдающие от алкоголизма или наркомании;
- когда есть угроза выкидыша;
- если в роду числятся патологии.
Как выполняется исследование
Есть специальный медработник – сонолог, он проводит процедуру. На этом сроке есть два варианта – абдоминальное и трансвагианальное обследование. Отдают предпочтение второму, так как оно более достоверно.

Существуют аппараты для домашнего УЗИ
Женщину просят раздеться до пояса и лечь на кушетку, согнув ноги. Затем вводят тонкий датчик в презервативе во влагалище. Им будут двигать, чтобы полностью обследовать плод, это может принести дискомфорт, но не боль. После процедуры на белье могут появиться некоторые выделения, возможно, чуть кровянистые.
Это нормально, не стоит беспокоиться. УЗИ области живота не дает на этом сроке достоверных результатов, но если его выбирают, то женщину просят приподнять одежду, чтобы открыть живот. Далее придется подождать результаты – в государственных больницах до пяти дней. После этого надо сдать кровь на анализ.
Цена скрининга 1 триместра
Известно, что даже не все государственные учреждения готовы предоставить такую услугу бесплатно. Одна только биохимия крови превышает полторы тысячи рублей, а еще следует заплатить за саму процедуру УЗИ. Каждая клиника по-своему выставляет стоимость, но она вряд ли будет ниже двух тысяч рублей.