О чем говорит боль внизу живота у мужчин
Содержание:
Диагностика
Обследование пациента начинается с осмотра, сбора жалоб и анамнеза, пальпации. По результатам врач ставит предварительный диагноз, который уточняется дополнительными методами диагностики:
- общий анализ крови — укажет на наличие воспаления и инфекции;
- общий анализ мочи — обнаружит поражение почек;
- УЗИ — покажет изменения тканей и размеров внутренних органов;
- анализ жидкости из предстательной железы — обнаружит проблемы с простатой.
Полноценная и правильная диагностика — половина успеха в лечении заболевания. Поэтому обращаться нужно только в проверенные медицинские учреждения с квалифицированными врачами.
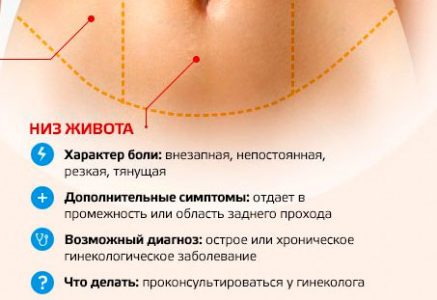
Нижняя часть живота
Внизу живота у мужчин могут наблюдаться тянущие боли. Почему это происходит и каковы причины боли? Ответ очевиден – это результат развития простатита.
Данное заболевание поражает огромное количество сильного пола по всему миру. Воспаляется простата, которая локализуется внизу от мочевого пузыря. Недуг может быть связан с инфекцией или без ее участия.
Неинфекционная группа:
- Резкое падение иммунной системы
- Простуда, связанная с переохлаждением
- Низкая физическая активность
- Пристрастия к вредным привычкам
- Отсутствие половой жизни длительный период времени
Все это провоцирует воспаление, поскольку застаивается секрет в железе.
При обнаружении инфекции:
- Различные половые инфекции
- Заболевания мочевыделительной системы, которые приобрели хроническую форму и имеют инфекционную природу образования
- Любые воспалительный процессы, которыми страдает пациент.
Эта болезнь может передаваться в кровеносной системе, лимфатической и мочеполовой. Боль ощущается в животе, особенно внизу.
Дополнительно она отдает в различные отделы и проявляется у всех по-разному. Бывает, что беспокоит в пояснице, в паху, в заднем проходе и спине.
Болезни в репродуктивной сфере
Если у мужчины начинает тянуть низ живота, то, возможно, причиной неприятных ощущений являются заболевания репродуктивной системы. В нынешнее время врачи выделяют две болезни, которые встречаются только у пациентов мужского пола.
Заболевание орхит
Воспалительный процесс, который поражает яички. Этот тип заболевания выступает в качестве осложнения болезней вирусного или инфекционного характера, гонореи, сифилиса или грибкового поражения.
К основным признакам патологии орхита относят:
- сильные боли в одном или двух яичках;
- болевой синдром тянущего характера в нижней части живота или крестцовой области;
- увеличение органа;
- повышение температурных значений до 39 градусов;
- общей ослабленности.
При отсутствии лечебных мероприятий повышается риск развития абсцесса, бесплодия или хронического течения заболевания.
Везикулит: признаки и риски
Под данной патологией принято понимать воспалительный процесс, который поражает семенные пузырьки. Главной функцией этого органа является синтезирование спермы и поддержание нужного количества сперматозоидов.
Везикулит сопровождается резкими и острыми болезненными ощущениями в области живота. Неприятное чувство возникает снизу, справа или слева. Все зависит от того, в каком месте проявилось воспаление.
К дополнительным признакам относят:
-
повышение температурных значений;
- общее недомогание;
- рези во время мочеиспускания;
- помутнение и изменение цвета мочи.
Поражение семенных пузырьков является опасным и довольно серьезным заболеванием. Если вовремя не обратиться к доктору, то возможно развитие абсцесса. Тогда помогут только хирургические манипуляции.
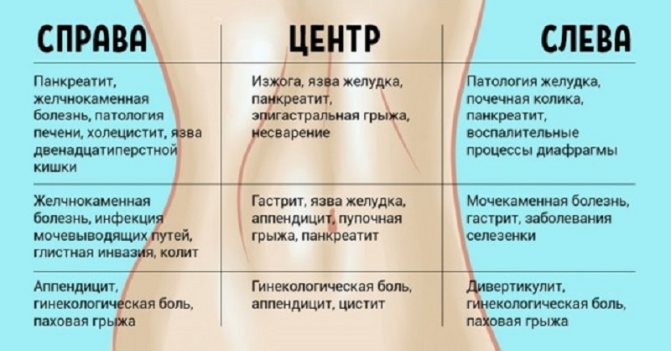
Когда болит низ живота слева
Причины болей в нижней части живота с левой стороны могут быть следующими:
-
Воспаление слизистой оболочки желудка и двенадцатиперстной кишки. Если у мужчины обострился гастрит или гастродуоденит, это обязательно отразиться болями в животе. Они локализуются в эпигастральной области, иррадиируют в левый бок. Самостоятельно заподозрить гастродуоденит сложно, необходимо обращаться за помощью к специалисту. Симптомы, которые могут навести на мысль о воспалении органов пищеварения: изжога, тошнота, боль при нажатии на центр живота в его верхней части.
-
Увеличение селезенки в размерах. Если селезенка увеличивается в размерах, это обязательно проявится болями в левом боку в нижней части живота, так как орган располагается под ребрами именно слева. Ее расширение может случиться на фоне воспаления органа, либо при спазме венозных сосудов.
-
Иные симптомы, которые помогают заподозрить острое увеличение селезенки в размерах: высокая температура тела, рвота, боль в нижней части живота с левой стороны.
-
Инфаркт селезенки. Если нарушается приток артериальной крови к селезенке, то возникает инфаркт органа. Это выражается резкими болями, которые простреливают от левого подреберья в нижнюю часть живота. При попытке совершить глубокий вдох, покашлять или подвигаться, боль усиливается. Температура тела повышается.
-
Абсцесс селезенки. Абсцесс – это гнойное поражение органа. Он развивается в том случае, когда в него попадают патогенные бактерии. Они способны проникнуть в селезенку по системному кровотоку.
Симптомами абсцесса органа являются:
-
Боль в левом подреберье. Она распространяется на грудь и на нижнюю часть живота.
-
Температура тела повышается.
-
Самочувствие быстро ухудшается.
-
Присоединяется слабость и тошнота.
-
-
Загиб селезенки. Это состояние характеризуется заворотом артерии, которая питает орган. Причиной может стать врожденная аномалия брыжеечных связок, либо травма селезенки. На заворот артерии указывают следующие симптомы: запор и усиленное газообразование, рвота, нарушение самочувствия. Боль берет свое начало в области левого подреберья и спускается в низ живота.
-
Лимфолейкоз или миелолейкоз в хронической форме. Боль при этих формах рака крови появляется в нижней части живота после приема пищи. Ее можно ощутить при пальпации данной области. По мере прогрессирования заболевания, боль становится все сильнее.
-
Болезнь Крона. Это заболевание характеризуется поражением кишечника, оно проявляется следующими симптомами:
-
Боль, которая мигрирует по всей брюшной полости.
-
Диарея и рвота.
-
Повышенная утомляемость.
-
Артралгия.
-
Отсутствие желания принимать пищу.
Особенно ярко эти симптомы проявляются в то время, когда болезнь обостряется. Во время ремиссии основная симптоматика не беспокоит человека.
-
-
Полипоз.Частые воспаления кишечника приводят к формированию полипов на его стенке. Эти новообразования пронизаны нервами, поэтому способны проявляться болезненными ощущениями, при прохождении по кишечнику пищевых масс. Полипы необходимо удалять, так как они способны малигнизировать.
-
Неспецифический язвенный колит (НЯК). При НЯК страдает толстый кишечник, который весь изнутри покрывается язвами. Причины развития патологии до настоящего момента времени не установлены.
Симптомы этой формы колита:
-
Высокая температура тела.
-
На ранних стадиях развития болезни боль локализуется именно с левой стороны живота, в нижней его части.
-
Вздутие живота.
-
Нарушение самочувствия.
-
Нестабильный стул.
-
-
Дивертикулит. При дивертикулите стенки кишечника покрываются выпячиваниями, напоминающими небольшие грыжи. Дивертикулит поражает людей пожилого возраста. Иногда болезнь никак себя не проявляет и ее удается обнаружить только при проведении рентгена с применением контрастного вещества, причем исследование может быть выполнено по абсолютно иному поводу.
При воспалении дивертикулов, наблюдаются боли в животе, развивается запор, повышается температура тела.
Аппендицит, при нетипичном расположении червеобразного отростка. Аппендицит всегда манифестирует с болей в верхней части живота, которые затем переходят в правый бок. Однако, когда отросток располагается в нетипичном для него месте, боли могут отдавать именно в левый бок. По мере усиления воспаления, боли нарастают. Характер болей пульсирующий, схваткообразный. Параллельно может наблюдаться тошнота и рвота, иногда развивается диарея. Температура тела чаще всего повышена.
Аппендицит
Аппендицит является одной из наиболее распространенных причин боли внизу живота у мужчин. Аппендикс или червеобразный отросток представляет собой небольшую тонкую трубку, отходящую от основной кишки там, где соединяются толстый и тонкий кишечник. Когда червеобразный отросток воспаляется, такое состояние называется аппендицитом. Воспаление аппендикса является частой причиной боли, локализованной в правом нижнем сегменте живота.
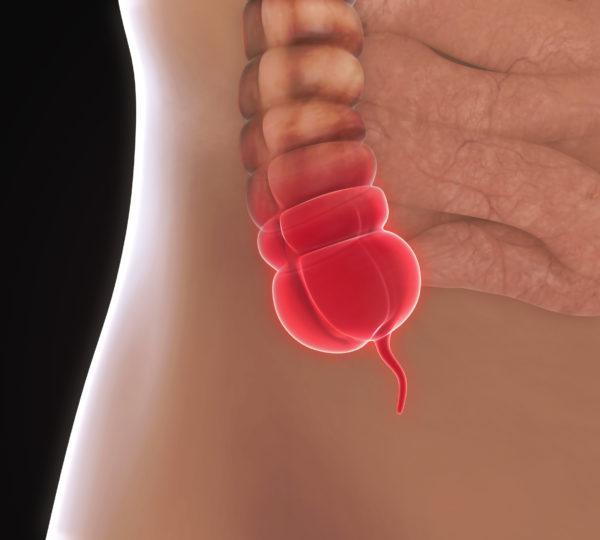
Аппендикс
Другие симптомы аппендицита могут включать:
- тошнота;
- рвота;
- лихорадка;
- диарея;
- запор;
- вздутие живота;
- плохой аппетит.
Такое состояние требует немедленной медицинской помощи. Поэтому, если вы испытываете перечисленные симптомы, то должны немедленно обратиться к врачу. После того как врач диагностирует заболевание, он либо отправит вас домой с планом лечения, либо вас примут в больницу для дальнейшего наблюдения.
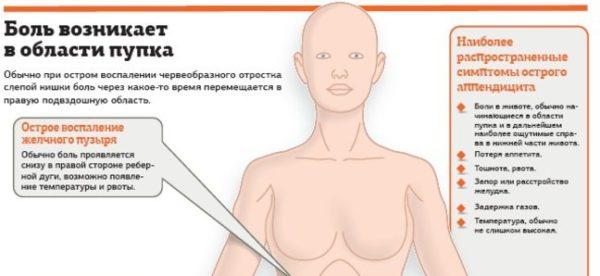
Симптомы аппендицита
Если вы испытываете симптомы аппендицита, вы не должны принимать клизмы или слабительные средства, так как они могут вызвать разрыв вашего аппендикса. Лучше избегать любых лекарств, если они не назначены вашим врачом в качестве части вашего плана лечения.
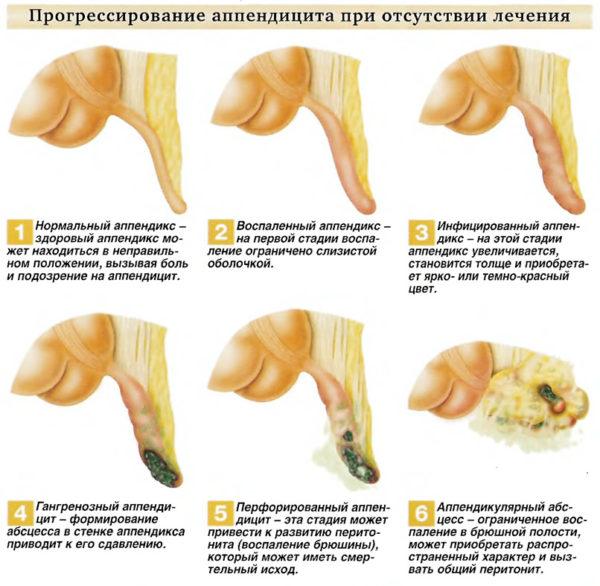
Прогрессирование аппендицита при отсутствии лечения
Диагностика
Диагностика включает сбор анамнеза, физикальные, инструментальные, лабораторные методы обследования:
- Сбор анамнеза. Грамотно собранный анамнез помогает избежать дополнительных процедур и назначений. Позволяет сделать первичные заключения о характере патологии. Включает два раздела: анамнез жизни,
- анамнез болезни.
Физикальные методы обследования включают: осмотр больного, пальпацию, перкуссию, ауксультацию:
- осмотр позволяет определить состояние кожи, лимфатических узлов, доступных слизистых оболочек,
методом пальпации оценивается состояние органов, их увеличение и занимаемое положение, например, почки , у здоровых людей орган не прощупывается, у больных – смещен или увеличен, методом пальпации диагностируется сперматоцеле, паховые и бедренные грыжи.
перкуссия – анализ акустических показателей, возникающих при постукивании, определяет расположение и состояние органов,
аускультация – прослушивание внутренних органов с помощью фонендоскопа.
Лабораторные исследования. Комплекс диагностических мер, основанных на анализе заборов тканей, крови, мочи пациента. К лабораторным методам относят:
- общий и биохимический анализ крови,
клинический анализ мочи – по цвету, запаху, плотности мочи определяют патологию, так, метод Зимницкого определяет коцентрационную функцию почек,
мазок из мочеиспускательного канала,
получение секрета предстательной железы.
Инструментальные исследования. Как инструментальные методы рассматриваются:
- УЗИ (сонография) с использование ультразвуковых сканеров, обладает рядом преимуществ: нет облучения, мобилен, доступен, не требует использования контрастных веществ, как вид УЗИ применяется метод Доплера.
рентгенологические исследования, позволяет с достоверностью установить патологию, при обследовании почек и мочевой системы применяется цистография, ангиография, уретрография.
эндоскопические мероприятия – введение в естественные полости организма специального прибора.
в качестве инструментальных методов используются также катетеризация, бужирование почек, стентирование.
Методы лечения
Лечение пациентов, которые жалуются на острую или тупую боль, проводится только после комплексной диагностики, благодаря которой специалистам удается дифференцировать патологию от других тяжких состояний, имеющих схожую симптоматику.
В том случае, когда человек обратится в медицинское учреждение с синдромом «острого живота», то врачи разработают специальный план действий, который поможет максимально быстро оказать ему помощь и сохранить жизнь. Такой группы больных категорически запрещается давать анальгетики и наркотические медикаменты для обезболивания, так как они способны стереть клиническую картину патологии. Также категорически запрещается поить или кормить таких пациентов, прикладывать к месту локализации болевого синдрома теплую грелку.
При образовывании болевых ощущений в нижней зоне живота для мужской аудитории схема терапии разрабатывается в индивидуальном порядке.
Специалисты могут выбор делать в пользу таких лечебных методик:
- Медикаментозной.
- Хирургической.
- Эндоскопической.
- Физиотерапевтической.
- Диетотерапии.
Медикаменты
Если у пациента наблюдаются сильнейшие боли средней интенсивности, то ему специалист может прописать спазмолитики.
Например, таблетки:
- «Метеоспазмила»;
- «Спазмомена»;
- «Но-Шпы»;
- «Папаверина»;
- «Дюспаталина»;
- «Бускопана».
Лекарственные средства, которые относятся к группе спазмолитиков, способны оказывать следующее фармакологическое воздействие:
- Устраняют сильнейшие боли.
- Расширяют сосуды.
- Снижают тонус в гладкой мускулатуре и во многих внутренних органах.
Некоторым людям специалисты прописывают для устранения болей нестероидные медикаменты.
Такой группы больных могут назначаться таблетки:
- «Нимесулида». Нужно пить два р. в сут. по 1-ой таблетке.
- «Ибупрофена». Следует пить три р. в сут. по 1-ой таблетке.
- «Диклофенака». Нужно пить два р. в сут. по 1-ой таблетке.
- «Дексалгина». Следует пить три р. в сут. по 1-ой таблетке.
Если причина образовывания болевых ощущений имеет инфекционную природу, то специалисты могут в процессе лечения пациента задействовать медикаменты из группы антибиотиков. Такие медикаменты способны быстро и достаточно эффективно подавлять рост патогенной микрофлоры и провоцировать их гибель.
Мужской аудитории могут быть прописаны следующие таблетки:
- «Сульбацина», «Амоксиклава», «Аугментина». Эти медикаменты относятся к группе аминопенициллионв ингибиторозащищенных.
- «Фосфомицина».
- «Нитрофурала», «Фуралтадона», «Фуразолидона».
- «Цефаклора», «Цефуроксима».
Все лекарственные средства, которые относятся к группе антибиотиков, пациенты должны принимать в той дозировке, которую им назначит лечащий врач. Стоит отметить, что если специалист пропишет медикамент на 7-мь или 10-ть суток, то больной ни в коем случае не должен раньше времени прекращать терапию.
При патологиях мочеполовой системы
Причиной, почему болит низ живота слева у мужчин, могут стать болезни мочеполовой системы. Они приводят к снижению трудоспособности, нарушениям репродуктивной функции и ухудшают качество жизни человека. В запущенных случаях могут стать причиной смерти мужчины.
Рассмотрим из них подробнее причины.
Везикулит
Это воспаление в семенных пузырьках, расположенных с двух сторон предстательной железы. Главной причиной заболевания являются различные инфекции. Спровоцировать его развитие могут
- застои крови при недостаточно подвижном образе жизни,
- переохлаждение,
- нерегулярная или слишком активная половая жизнь,
- неправильное питание и прочие факторы.
При везикулите мужчина периодически испытывает ноющие или тянущие боли в паху и промежности, которые иногда отдают в крестец и поясницу. Время полового акта сокращается. Сам процесс сопровождается болезненными ощущениями, может пропасть оргазм.
При острой форме температура тела человека внезапно поднимается выше 39 градусов, во время испражнения боль усиливается, а из мочеиспускательного канала выделяется слизь с кровью. Лечится везикулит медикаментозными препаратами и физиотерапевтическими методами.
Мочекаменная болезнь
Мочекаменная болезнь развивается из-за неправильного обмена веществ. К образованию камней может привести множество факторов, в том числе:
- недостаточное употребление воды,
- сидячий образ жизни,
- питание с большим количеством приправ к еде,
- хронические заболевания,
- генетическая особенности,
- патологии желудочно-кишечного тракта и прочие.
Камни в почках провоцируют у человека тянущие боли в пояснице. Во время передвижения они вызывают режущую боль внизу живота, отдающую в половой член и яичко. При этом возможно появление крови в моче.
Резкая боль в нижней части живота с левой или правой стороны после физического напряжения может говорить о наличии камней в мочевом пузыре, что грозит закупоркой уретры.
Для удаления камней используют лекарственные препараты, эндоскопические методы, применяют ультразвук или лазер. Для снятия болевого синдрома назначают физиотерапевтические мероприятия.
Перекрут яичка
Деферентит
Характеризуется воспалением семявыводящего протока при попадании инфекции в мошонку. Мужчина, страдающий острой формой заболевания, чувствует ноющую боль паху с пораженной стороны и пояснице при физических нагрузках. Его общее состояние ухудшается, он становится вялым и слабым. Вероятно сильное повышение температуры тела больного и рост давления.
Он может испытывать болевые ощущения в яичках, усиливающиеся при нажатии, и наблюдать их припухлость. Без правильного лечения это воспаление приводит к бесплодию и импотенции.
Чтобы избежать негативных последствий, врач
- выписывает больному антибиотики,
- назначает курсы физиотерапии.
Если же произошло воспаление яичка, которое не проходит под воздействием лекарственных препаратов, то его удаляют хирургическим путем.
Перекрут яичка
Перекрут яичка представляет собой заворот семенного канатика, в результате чего нарушается кровоснабжение тестикулы. Такая патология может возникнуть:
- из-за больших физических нагрузок,
- ношения узкого белья,
- в результате травмы мошонки и прочих факторов.
Главный признак перекрута — внезапная резкая боль в мошонке. Она отдается в паховую область, нижнебоковые отделы живота и промежность. Больное яичко при осмотре обнаруживается выше своего привычного места. У мужчины может возникать тошнота и рвота, головокружение, слабость, повышение давления и температуры тела.
Возможно увеличение размера мошонки, припухлость и изменение цвета кожи. Устраняется данная проблема только хирургическим путем.
Причин, из-за чего болит низ живота слева у мужчины, достаточно много. Проблема осложняется тем, что симптомы многих заболеваний похожи.
Поэтому, если мужчина почувствовал боль в паху, не стоит откладывать визит к врачу. Самостоятельно опознать точную причину неприятных ощущений очень сложно. Только после проведения тщательной диагностики и расшифровки всех результатов анализов врач решит, как следует лечить пациента. Он же назначит необходимые процедуры и препараты.
Проблемы с желудочно-кишечным трактом
Сигмоидит
Сигмоидит – воспаление сигмовидной кишки, причинами которого могут быть инфекционные патологии, язвенный колит, дивертикулез и другие заболевания. Иногда патологический процесс развивается из-за застоя каловых масс в результате образования опухоли и уменьшения просвета кишки.
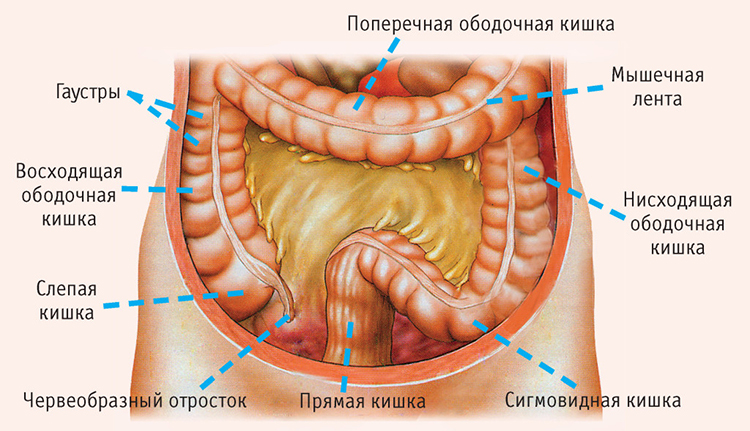
Кишечник человека – расположение сигмовидной кишки
Сигмовидный отдел является относительно подвижным, поэтому боль, появляющаяся при его воспалении, может иметь различную локализацию. Обычно она ощущается внизу живота слева, реже – в центральной части. Кроме того, наблюдается диарея, в испражнениях присутствуют примеси крови и гной. При длительном течении болезни происходит истощение организма.
Для лечения сигмоидита применяются антибиотики, НПВС, пробиотики, витамины. Если обнаружена опухоль, то ее удаляют хирургически.
Аппендицит
Оно может возникнуть в результате инфекционных заболеваний кишечника, травмы живота, а также закупорки просвета аппендикса твердыми каловыми массами либо непереваренными частичками пищи.
Острая сильная боль, интенсивность которой увеличивается при движении и снижается в горизонтальном положении, – главный симптом воспаления.
Как правило, локализуется она в паху справа, но расположение отростка у разных людей отличается, поэтому дискомфорт может ощущаться ближе к центру низа живота. Боль отдает в спину и анус.
 При аппендиците возникают тошнота, рвота, диарея, повышение температуры, общее недомогание.
При аппендиците возникают тошнота, рвота, диарея, повышение температуры, общее недомогание.
Пациента необходимо срочно доставить в медучреждение. В ожидании врача к низу живота можно приложить холод. Лечится воспаление отростка только путем его удаления.
Сигмоидит и аппендицит – типичные причины дискомфорта внизу живота у мужчин. Но в редких случаях он может стать результатом панкреатита или приступа желчнокаменной болезни.
Острая и сильная боль, сопровождающаяся высокой температурой и тошнотой, – повод обратиться к врачу без промедлений.
Характеристика неприятных ощущений
Характер ощущаемого дискомфорта – важная информация в процессе выявления заболеваний. Болезненные ощущения в нижней части живота могут быть:
- тупыми;
- ноющими;
- острыми;
- колющими;
- «кинжальными»;
- давящими;
- тянущими.
Боль слабой и средней интенсивности указывает на начало воспалительного процесса. Отсутствие лечения приводит к усилению болей, трансформации их в острые и схваткообразные. Это говорит об усугублении проблемы.
Явные сбои в работе органов, нарушение их кровоснабжения проявляются интенсивным болевым синдромом. Он возникает при обширном воспалении тканей, развитии гнойно-некротических процессов. Острые схваткообразные боли — следствие спазма полых органов, состоящих из гладкомышечной мускулатуры. Пульсирующим дискомфортом проявляются изменения давления внутри полостей и нарушение кровоснабжения тканей. Резкие, «кинжальные» боли – сигнал о повреждении капсульных органов или прободении стенок полостных структур. Разлитой интенсивный болевой синдром без определенной локализации – следствие развивающегося перитонита. Это состояние угрожает жизни человека.
Зная все аспекты клинической картины, врач быстрее проведет диагностику и назначит правильное лечение. Боли в нижней части живота могут сопровождаться:
- изменениями в общем состоянии организма (слабость, сонливость, повышенная утомляемость, раздражительность, головокружение, головные боли);
- нарушениями акта пищеварения (отсутствие аппетита, тошнота, рвота, вздутие или тяжесть в животе, когда появляются – до или после еды);
- изменением характера испражнений (когда был последний стул, его характер, примеси в кале и моче, насколько болезненны мочеиспускание и дефекация);
- другими переменами (изменение качества и регулярности половой жизни, ощущений во время полового акта и эякуляции, появление примесей в сперме);
- отраженными болями (куда отдает дискомфорт – в промежность, поясницу, бедро, пах, ногу, бок, центр живота).
Все собранные сведения мужчина должен озвучить при первой встрече с врачом. От этого зависит правильность установки диагноза.
Боли, связанные с органами пищеварения
Боли внизу живота у мужчин могут вызвать не только расположенные здесь петли тонкого и толстого кишечника, но и соседние органы путем распространения.
Болезнь Крона
Причина неизвестна, но изучен гранулематозный характер воспаления. Патология развивается в любом отделе кишечника, в желудке. Поражает стенку насквозь, вызывает язвы, трещины, рубцы, свищевые ходы между органами, нагноительные абсцессы. Имеет рецидивирующее течение.
Факторы риска:
- отягощенная наследственность;
- курение и алкоголизм;
- инфекционные болезни;
- падение иммунитета.
https://youtube.com/watch?v=y1tJVINLptM
Характеристика болевого синдрома: постоянный распирающий характер внизу живота при поражении нижних петель кишечника, усиливаются после еды, волнений. Кроме того, появляются: жидкий стул десять и более раз в день, метеоризм, потеря аппетита и похудение, тошнота и рвота, умеренное повышение температуры, слабость.
Синдром раздраженного кишечника
Считается функциональным расстройством. Причину связывают с особой реакцией организма на стрессы. Предрасполагающими считаются: несоблюдение режима приема пищи, частые длительные перерывы, недостаток клетчатки в продуктах, низкая двигательная активность, гормональные изменения, дисбактериоз.
Главный признак — сильнейшие спастические боли по ходу кишечника, расстройство стула проявляется поносами или длительным запором. Живот постоянно вздут. Пациентов беспокоит ощущение переполненного кишечника.
Аппендицит
Приступообразное заболевание, связанное с воспалением червеобразного отростка. Оно может быть вызвано:
- длительным запором;
- хроническими заболеваниями органов брюшной полости с рубцовыми спайками и формированием сращений отростка;
- некоторыми инфекционными заболеваниями (брюшной тиф, туберкулез);
- травмой живота;
- аномальным строением отростка;
- закупоркой выхода грубой пищей (семечки, орехи).
Боли возникают сначала в области желудка, сопровождаются повышением температуры, тошнотой, рвотой. Спустя 2–3 часа боль переходит в правую подвздошную область и усиливается. Наблюдается иррадиация в спину, анальное отверстие, кверху. У пациента возникает понос или запор. Мышцы живота локально напряжены.
Болезнь Крона и язвенный колит имеют разную локализацию поражения
Неспецифический язвенный колит
Неясное заболевание толстого кишечника, сопровождается повреждением слизистой оболочки. Предрасполагающими факторами считаются: наследственность, никотиновая интоксикация, воздействие антибактериальных средств, низкий иммунитет. Боли носят схваткообразный характер, усиливаются после еды.
У пациента наблюдаются:
- частый жидкий стул с примесью гноя, слизи и крови;
- кишечное кровотечение;
- повышается температура;
- падает аппетит и вес;
- растет слабость.
Дивертикулез
Для патологии характерно образование из кишечной стенки мешотчатых выпячиваний. Факторы риска: недостаток воды и клетчатки в питании, низкая физическая активность, лишний вес, склонность к запорам, аномалии развития, нарушенное кровообращение кишечника, потеря тонуса стенки в пожилом возрасте. Спастические боли внизу живота слева возникают при воспалении дивертикулов. Развивается клиническая картина кишечной непроходимости.
Паховая грыжа
Образуется в слабом участке сухожилия мышечной стенки. Здесь в грыжевые ворота выпячиваются кишечные петли. Заболевание провоцируется подъемом тяжести, ожирением, запорами, асцитом.
Выпадение петли тонкой кишки вызывает рост давления внутри брюшины
Сначала пациент испытывает покалывание в месте грыжевых ворот. Затем учится самостоятельно вправлять выпавший «мешок». Самое тяжелое осложнение — ущемление: участок кишечника выпадает, но грыжевое кольцо сокращается и не дает возможности возвратиться на место. Возникает резкая боль в области паха в месте грыжи, рвота, запор.
Рак толстой кишки
Образование чаще всего поражает сигмовидную и прямую кишку. Причинами можно считать любые перечисленные выше заболевания и нарушения питания
Важно то, что рак не проявляется на ранней стадии. При росте опухоли наблюдаются:
- постоянные тупые боли в левой подвздошной области и в боку;
- запоры;
- метеоризм;
- повышенная температура;
- ухудшение аппетита;
- потеря веса;
- побледнение пациента.
Патологии простаты
Злоупотребление алкоголем влияет на простату.
Простата – нежный, нужный и уязвимый орган. От качества его работы зависит нормальное функционирование репродуктивной системы мужчины.
Воспалительные заболевание этой железы называются простатитами. Инфекция попадает в простату из уретры, мочевого пузыря, кишечника.
Но сама по себе редко вызывает воспалительный процесс. Требуется стечение неблагоприятных обстоятельств. В группе риска находятся:
- мужчины, ведущие сидячий образ жизни;
- лица, ведущие излишне активную половую жизнь. Но и полное отсутствие оной неблагоприятно
- сказывается на простате;
- нарушение дефекации хронического характера;
- системное и длительное переохлаждение;
- злоупотребление алкоголем.
Болезнь может развиваться остро, но может носить вялотекущий хронический характер. Симптоматика заболевания:
- Проблемы с мочеиспусканием – боли во время процесса, вялая струя, частые позывы при малом объеме выделяющейся мочи.
- Повышение температуры при остром процессе. Без должного лечения может начаться септический шок со снижением температуры до 35 градусов.
- Боли внизу живота и районе ануса.
- Лечение длительное с профилактическими курсами. Прогноз при раннем начале терапии благоприятный. Но без лечения – крайне неблагоприятный.