Диабетическая стопа: что делать и как спасти ноги?
Содержание:
Диагностика
Медицинская оценка диабетического поражения стопы включает в себя тщательный сбор анамнеза, физическое обследование, лабораторные анализы, рентген и консультации с разными специалистами. Осмотр включает в себя изучение жизненно важных функций для пациента (пульс, температура, частота дыхания, кровяное давление). При язвах на конечностях обследование будет дополнительно включать зондирование раны для определения глубины и ее гистологическое исследование. Врач может принять решение о прохождении пациентом всех или нескольких из нижеперечисленных исследований:
- полный анализ крови для определения наличия и тяжести инфекции;
- анализы почек;
- тесты ферментов печени;
- рентгеновское исследование на проверку повреждения костей, присутствия в мягких тканях инородных тел, ущерба от инфекции;
- УЗИ с использованием эффекта Допплера для выявления нарушения кровотока в сосудах верхних и нижних конечностей;
- МРТ (магнитно-резонансная томография) для выявления признаков остеомиелита;
- оценка лодыжечно-плечевого индекса для изучения баланса систолического артериального давления между верхними и нижними конечностями и оценки степени атеросклероза;
- транскутанная оксиметрия для установления жизнеспособности тканей;
- ангиография для выявления локализации и степени стеноза или окклюзии артерий ног.
Диагностика
Своевременное определение синдрома позволит замедлить прогрессирование состояния, подобрав верное лечение, и предотвратить необходимость проведения ампутации нижней конечности. В первую очередь специалист собирает данные об основном заболевании и уточняет наличие жалоб. Далее проводится осмотр нижних конечностей: подошвенная и тыльная поверхность, промежутки между пальцами.
Специалист уточняет цвет кожи, ее температуру, наличие волосяного покрова. Оценивает тургор и эластичность кожи, пульсацию артерий, наличие отечности и трофических дефектов. Если врач не может прослушать пульс на периферических артериях, проводят допплерографию портативным аппаратом.
 Портативный допплерограф – аппарат, позволяющий прослушать наличие пульса на периферических артериях
Портативный допплерограф – аппарат, позволяющий прослушать наличие пульса на периферических артериях
При помощи невролога оценивается состояние чувствительности:
- тактильной – монофиламентом;
- болевой – молоточком с иглой на конце;
- вибрационной – камертоном;
- температурной – холодными и теплыми предметами.
Уточнить состояние внутренних элементов и костно-суставного аппарата позволяет рентгенография. Для лучшей визуализации используют две проекции съемки.
Пробы
Специфические способы определить наличие патологии:
- Проба Алексеева. Оценивает изменение температуры нижних конечностей после ходьбы. У пациентов, имеющих патологию кровообращения, показатели снижаются на 1-2оС через 400 м.
- Проба Марбурга. На фоне бледности подошвенной поверхности стопы хорошо видны синие пятна.
- Проба Ратшоу. Пациент лежит на твердой поверхности, поднимает обе ноги и скрещивает их. В течение нескольких минут появляется бледность стоп.
- Проба Казаческу. По передней поверхности вдоль всей ноги проводят тупым предметом. Нарушение кровоснабжения доказывает резкий обрыв гиперемии на коже.
Важно! Положительные пробы подтверждают наличие расстройств микроциркуляции и развитие осложнений основной болезни.
Обследование в стационаре
При подтверждении синдрома диабетической стопы пациента госпитализируют в эндокринологический стационар для коррекции состояния и назначения терапии. Обязательными методами исследования на этом этапе считаются:
- проведение осмотра и пальпации ног, уточнение чувствительности;
- при наличии трофических язв – бакпосев содержимого с антибиотикограммой;
- дуплексное сканирование артерий – ультразвуковое исследование, позволяющее уточнить состояние сосудов и циркуляции крови по ним;
- артериография нижних конечностей – рентгеноконтрастный метод, который осуществляется путем введения контрастного вещества и проведением дальнейших рентген-снимков;
- оксиметрия – уточнение наличия ишемии, ее степени;
- рентген, КТ, МРТ – осмотр состояния внутренних структур стопы;
- лабораторные исследования (общие анализы, кровь на сахар, биохимия, коагулограмма);
- осмотр невролога, нефролога, окулиста.
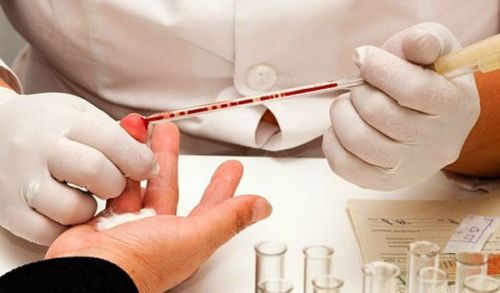 Анализ крови на глюкозу – обязательный метод диагностики, позволяющий установить степень компенсации сахарного диабета
Анализ крови на глюкозу – обязательный метод диагностики, позволяющий установить степень компенсации сахарного диабета
Симптомы диабетической стопы
В зависимости от преобладания той или иной причины синдром разделяют на нейропатическую и нейроишемическую формы. Каждая из форм диабетической стопы имеет свои симптомы. Рассмотрим их подробнее.
| Признак | Нейропатическая форма | Нейроишемическая форма |
| Внешний вид ног |
|
|
| Локализация язвы | Зона повышенной механической нагрузки | Зоны наихудшего кровоснабжения (пятка, лодыжки) |
| Количество жидкости на дне раны | Рана влажная | Рана почти сухая |
| Болезненность | Очень редко | Обычно выраженная |
| Кожа вокруг раны | Часто гиперкератоз | Тонкая, атрофичная |
| Факторы риска |
|
|
Нейропатическая форма
Нейропатическая форма диабетической стопы может протекать по типу нейропатической язвы, остеоартропатии и нейропатического отека. Нейропатическое поражение развивается на участках стопы, подверженных наибольшему давлению – между фалангами пальцев, на большом пальце и др. Здесь образуются мозоли, плотные участки гиперкератоза, под которыми формируется язва. При нейропатической язве кожные покровы теплые и сухие; на стопе обнаруживаются потертости, глубокие трещины, болезненные язвы с гиперемированными, отечными краями.
Остеоартропатия или сустав Шарко, как форма диабетической стопы, характеризуется деструкцией костно-суставного аппарата, что проявляется остеопорозом, спонтанными переломами, опуханием и деформацией суставов (чаще коленного). При нейропатическом отеке происходит скопление интерстициальной жидкости в подкожных тканях, что еще более усугубляет патологические изменения стоп.
Для различных видов нейропатической формы диабетической стопы типично сохранение пульсации на артериях, снижение рефлексов и чувствительности, безболезненные язвенно-некротические поражения тканей со значительным количеством экссудата, локализация язв в местах повышенной нагрузки (на пальцах, на подошве), специфические деформации стопы (крючкообразные, молоткообразные пальцы, выступающие головки костей).
Ишемическая форма
В дебюте ишемическая форма синдрома диабетической стопы проявляется болью в ногах при ходьбе, быстрой утомляемостью ног, перемежающейся хромотой, вслед за которыми развивается стойкий отек стопы. Стопа бледная и холодная на ощупь, пульсация на артериях стопы ослаблена или отсутствует. На фоне бледной кожи нередко видны участки гиперпигментации.
Типично наличие мозолей, длительно не заживающих трещин на пальцах, пятках, боковой поверхности I и V плюснефаланговых суставов, лодыжке. В дальнейшем на их месте развиваются болезненные язвы, дно которых покрыто струпом черно-коричневого цвета. Обильная экссудация нетипична (сухой некроз кожи).
В течении ишемической формы диабетической стопы различают 4 стадии: пациент с первой стадией может безболезненно пройти пешком около 1 км; со второй – около 200 м; с третьей – менее 200 м, в некоторых случаях боль возникает в покое; четвертая стадия характеризуется критической ишемией и некрозом пальцев стоп, приводящим к гангрене стопы или голени.
Лечение
Чтобы вылечить диабетическую стопу, необходима коррекция основного заболевания – сахарного диабета и связанного с ним нарушения углеводного обмена, а также специфическая терапия, включающая несколько пунктов:
- разгрузку поврежденной конечности – использование разгрузочных полубашмаков, ортопедической обуви и стелек, костылей и кресел-каталок;
- прием обезболивающих и антибактериальных лекарств;
- лечебную гимнастику для ног;
- обработку имеющихся ран и язв;
- лечение народными средствами;
- диету;
- оперативное вмешательство.
При наличии гнойно-некротического процесса назначаются антибиотики широкого спектра действия – Амоксиклав, Цефепим, Цефтриаксон, Ципрофлоксацин, Офлоксацин. В случае выраженного болевого синдрома, который сопутствует сильному повреждению сосудов, показаны обезболивающие средства.
Нужно отметить, что обычные препараты из группы нестероидных противовоспалительных средств (НПВС) при диабетической стопе неэффективны. Анальгин, Спазмалгон или Диклофенак в данном случае не помогут. Поэтому используются наркотические анальгетики, антидепрессанты и противосудорожные лекарства – Морфин, Трамадол, Амитриптиллин, Габапентин.
Уход за диабетической стопой
Чтобы свести к минимуму риск образования язв, необходимо правильно и систематически ухаживать за стопами. В первую очередь рекомендуется снизить нагрузку на нижние конечности – избегать продолжительного стояния и ходьбы, не поднимать тяжелые предметы и использовать разгрузочную и ортопедическую обувь.
Важнейшую роль играет гигиена – ежедневное мытье ног с мылом, предупреждающее инфекционные осложнения. Спровоцировать образование язвы может гиперкератоз — утолщение кожи на участках высокого механического давления. Для борьбы с таким явлением применяются различные кремы и мази с увлажняющим эффектом.
Благотворное действие оказывают медикаментозные средства местного действия, содержащие мочевину – крем-пенка Альпресан 3 и бальзам Бальзамед. Они предназначены специально для ежедневного ухода за чувствительной, сухой и поврежденной кожей стоп. Альпресан и Бальзамед ускоряют заживление тканей, устраняют сухость и шелушение кожи, уменьшают боль, предотвращают возникновение мозолей, трещин и натоптышей. Для заживления ран и язв могут использоваться также гель Солкосерил, мазь Актовегин и Ируксол.
В случае появления ран и ссадин их обрабатывают раствором Фурацилина, при нагноении – перекисью водорода. Для обработки ран можно применять Мирамистин и Хлоргексидин. Запрещается использовать йод, марганцовку и зеленку, а также средства с дубящим действием и не пропускающие кислород – например, мазь Вишневского.
Лечение диабетической стопы в домашних условиях
Средства на основе народных рецептов могут применяться как для нормализации уровня сахара в крови, так и с целью устранения местных симптомов при синдроме диабетической стопы. Однако такое лечение может быть только вспомогательным методом и использоваться с одобрения врача.
Черника издавна применяется знахарями и травниками при многих болезнях. Одним из ее свойств является способность снижать сахар в крови
Для приема внутрь можно приготовить отвар из листьев черники. 5-10 гр листьев залить стаканом горячей воды и прокипятить в течение 4-5 минут. После охлаждения отвар процедить и принимать по полстакана дважды в день перед едой.
Для компрессов используется масло гвоздики, которое продается в аптеках. Это средство обладает противовоспалительным, регенерирующим, анальгезирующим и противобактериальным действием. Чистый эфир использовать нельзя, его нужно предварительно разводить в растительном масле.
Компресс с гвоздичным маслом делают так: сначала подсолнечное (или оливковое) масло кипятят, затем капают в него эфирное масло. Пропорция – 2 чайные ложки растительного и 3-5 капель эфирного масла. В получившемся растворе смачивают марлю или бинт и прикладывают к пораженной стопе. Держать компресс нужно не больше получаса.
Отвар черемухи применяется для промывания ранок и трещин, а также поверхностных язв. Можно брать любые части растения – плоды, кору, листья или цветы, поскольку все они содержат фитонциды в виде синильной кислоты. Благодаря этому веществу предупреждается развитие инфекции в образовавшихся язвах.
1 ст л сырья заливают стаканом воды, доводят до кипения и держат на медленном огне 15-20 мин. После охлаждения и фильтрации обтирают отваром стопы в пораженных местах 1-2 раза в день.
Классификация
Различают несколько видов диабетической стопы, в зависимости от тех нарушений, которые происходят в организме больного.
- Ишемическая диабетическая стопа. При ишемической диабетической стопе нарушает кровоснабжение пациента. Кровь плохо циркулирует по сосудам ног, в результате чего стопа становится отёчной. Изменяется цвет кожи на ногах, а во время ходьбы пациент испытывает сильные боли. Язвы у такого больного имеют неровные края. Обычно язвы располагаются на пальцах ног, на прикосновение реагируют болезненно, но пульсация отсутствует. Вследствие нарушения кровообращения кожа на стопах у пациентов бледная, а на ощупь они холодные. Язвы не сопровождаются развитием мозолей.
- Нейропатическая диабетическая стопа. Такой вид стопы характеризуется нарушением нервных окончания ног пациента. Тактильная чувствительность ухудшается, кожа начинает трескаться и ссыхаться. Возможно развитие плоскостопие и сопутствующих ортопедических болезней. Язвы у такого больного имеют ровные края. Болезненных ощущений нет, а пульсация нормальная. Чаще всего такие язвы располагаются на подошвах стоп. У пациентов снижается чувствительность, а кровоток усиливается. Цвет видоизменяется в сторону красного, стопа горячая но ощупь.
- Смешанная форма. Характеризуется комбинацией признаков нейропатической и ишемической форм и проявляется поражением и нервов, и сосудов. Ведущие симптомы зависят от того, какое звено патогенеза выражено в большей степени. Эта форма заболевания особенно опасна, поскольку болевой синдром в данном случае выражен слабо или же отсутствует вообще – больные не всегда спешат обращаться за помощью («ведь не болит же») и приходят к врачу лишь тогда, когда язва достигла больших размеров и в тканях развились необратимые, не поддающиеся медикаментозному лечению изменения.
Сахарный диабет и проблемы ног
Профилактический совет №1
Жизнь с сахарным диабетом требует от Вас особого внимания к своему здоровью и заболеванию. Придерживайтесь указаний Вашего врача касательно питания, физических упражнений и приема лекарственных препаратов.
Сохраняйте уровни глюкозы крови в пределах рекомендуемого диапазона – это лучшее, что Вы можете сделать для того, чтобы контролировать свое заболевание и защитить свои ноги.
Сахарный диабет и проблемы ног. Профилактический совет №2
Тщательно осматривайте свои ноги на предмет наличия покраснений, волдырей, ран, натоптышей и других признаков раздражения. Ежедневные проверки особо важны в том случае, если у Вас нарушено кровообращение.
Сахарный диабет и проблемы ног. Профилактический совет №3
Следуйте следующим советам по правильному уходу за ногами:
Ежедневно мойте ноги с нераздражающим мылом и теплой водой.
Избегайте замачивания Ваших ног.
Полностью высушивайте ноги после купания, обращая особое внимание на области между пальцами.
Не наносите лосьон в районах между пальцами.
Спросите у врача, какой вид лосьона подходит Вашей коже.
Сахарный диабет и проблемы ног. Профилактический совет №4
После купания используйте пемзу или специальное устройство для сглаживания утолщенных областей кожи на ногах (натоптышей и мозолей).
Лучше всего тереть ими в одном направлении. Посоветуйтесь с Вашим врачом о правильном способе использования пемзы или терок для ног.
Сахарный диабет и проблемы ног. Профилактический совет №5
Следуйте следующим советам по уходу, чтобы предотвратить развитие вросших ногтей:
- Один раз на неделю тщательно осмотрите свои ногти на ногах.
- Обрезайте ногти на ногах прямо, используя маникюрные ножницы.
- Не округляйте ногти и не обрезайте их боковые части
- Округлите край ногтя с помощью пилочки после обрезания.
- Посоветуйтесь со своим врачом о том, как правильно ухаживать за ногтями на ногах.
Сахарный диабет и проблемы ног. Профилактический совет №6
Помочь защитить Ваши ноги могут правильно подобранная обувь, носки и чулки. Следуйте этим советам:
- Покупайте подходящие носки и чулки, которые имеют мягкую резинку.
- Одевайте носки в постели, если Вашим ногам холодно.
- Не одевайте сандалии и не ходите босиком, даже если Вы дома.
- Носите хорошо подобранную обувь.
Сахарный диабет и проблемы ног. Профилактический совет №7
Чтобы сохранить кровоток в ногах, следуйте этим советам:
- Если это возможно – поднимайте Ваши ноги вверх, когда сидите.
- Часто шевелите пальцами ног.
- Делайте частые перерывы, чтобы размять пальцы; поводите стопой в обе стороны.
- Не перекрещивайте ноги, особенно на долгое время.
Бросьте курить, если у Вас есть эта вредная привычка. Курение ухудшает проблемы с кровообращением.
Сахарный диабет и проблемы ног. Профилактический совет №9
Люди, имеющие сахарный диабет, должны посещать врача (желательно подолога) каждые 2-3 месяца, даже если не имеют никаких проблем с ногами. На каждом осмотре попросите врача тщательно осмотреть Ваши ноги. Ежегодное обследование ног должно включать:
- Осмотр верхней и нижней части стопы и областей между пальцами.
- Изучение воспаления и покраснения кожи.
- Оценка пульса на стопе и ее температуры.
- Оценка чувствительности на ноге.
Когда следует обратиться к врачу?
Свяжитесь со своим врачом, если Вы заметили любой из следующих признаков:
- Изменения цвета или температуры кожи.
- Отек стопы или лодыжки.
- Появление мозолей, натоптышей, вросших ногтей, инфицированных ногтей, сухую и потрескавшуюся кожу.
- Боль в ноге.
- Неприятный, стойкий или необычный запах от ног.
- Вросшие ногти или ногти, зараженные грибком.
- Влажные, открытые раны с выделениями, которые медленно заживают.
Что влияет на развитие патологии и как выглядит
При длительном течении сахарного диабета в крови постоянно содержится значительная концентрация глюкозы, которая негативно влияет на состояние сосудистой стенки и нервных волокон. Вследствие этого происходит нарушение питания тканей нижних конечностей. Возникающие изменения проявляются в нарушении структуры кожных покровов, связок и мышц, в результате чего формируется диабетическая стопа. Так выглядит стопа диабетика на фотографиях: https://disk.yandex.ru/a/5vnm_cwA3HMGKU
Если вовремя определить начавшиеся изменения стоп, то процесс можно замедлить или даже полностью остановить. Выделяют следующие признаки диабетической стопы и изменения в ней:
- Снижение чувствительности.
- Отеки ног.
- Повышенная утомляемость в нижних конечностях при ходьбе.
- Болевые ощущения в области голеней, беспокоящие в ночное время, в покое или при ходьбе.
- Повышение или понижение температуры нижних конечностей.
Отмечается изменение цвета кожных покровов на ногах, выражающееся в покраснении или посинении. Часто поражённая кожа остаётся бледной. Происходит уменьшение волосяного покрова на нижних конечностях. Возникает нарушение чувствительности, которое выражается в появлении чувства жжения, покалывания, зябкости. Характерны долгое незаживление мозолей, ранок, царапин, изменение цвета и формы ногтей и язвы стоп.
Эти изменения возникают в результате нарушения нервной проводимости в связи с повышенным содержанием сахара в крови.
Отеки стоп вызваны как повышенной проницаемостью стенок мелких сосудов, так и поражением почек при сахарном диабете. Белковые комплексы, которые интенсивно распадаются при этом заболевании, закупоривают стенки сосудов, а увеличение толщины сосудистой стенки усугубляет нарушение кровообращения. Эти изменения необратимы, поэтому современное лечение может только несколько уменьшить выраженность симптомов.
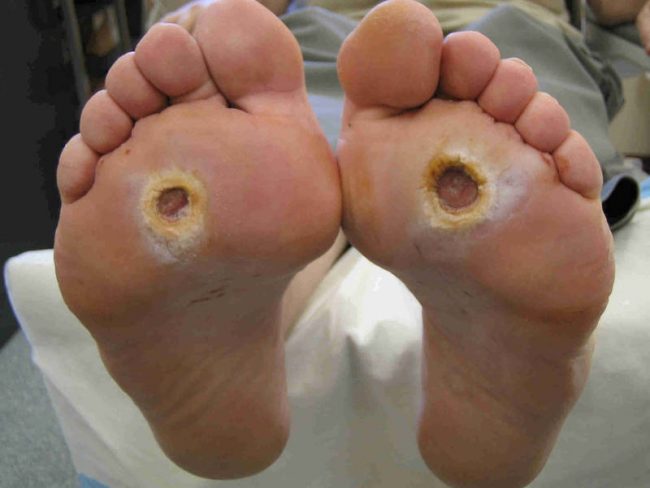
Любые царапины и ранки практически не вызывают никаких жалоб со стороны пациента и плохо заживают. В связи с этим процесс может усугубиться вплоть до развития гангрены. К отмиранию конечности часто приводят и язвы стоп. Кожа при диабетической стопе перестает потеть и возникает сильная сухость кожи. Кожные покровы при этой патологии начинают трескаться и приводить к образованию безболезненных язв, переходящих в гангрену. Язвы долго не заживают, окружены истонченной кожей и, как правило, довольно глубокие.
Изменение температуры тела в области стопы обычно связано либо с ухудшением кровообращения, либо с присоединением инфекции. Нарушение структуры ногтей связано с присоединением грибковой инфекции или ушибом, вызвавшим некроз.
Диабетическая стопа проявляет себя возникновением костных деформаций в виде молоткообразных пальцев или увеличенной косточки в области большого пальца. Эта патология связана с тем, что блокируется работа мышц в области нижних конечностей. В этом случае помогут ортопедическая обувь и специальные стельки.
Самым тяжелым осложнением является диабетическая гангрена. Это состояние возникает, когда помимо нарушения кровоснабжения и иннервации стопы присоединяется анаэробная инфекция. Патологический процесс развивается в короткие сроки и ведет к ампутации конечности. В тяжелых случаях у части пациентов развивается стопа шарко при сахарном диабете, которая поражает опорно-двигательный аппарат. Ее осложняют инфекционно-воспалительные процессы, которые наряду с изменением костно-мышечной системы приводят к инвалидизации больного.
Признаки и симптомы диабетической стопы
Любые изменения состояния стопы должны насторожить больного, т.к. именно они являются «первыми звоночками» развития синдрома диабетической стопы.
Первые признаки диабетической стопы:
- Поражения стоп, могущие повлечь за собой развитие язв:
- Вросший ноготь;
- Потемнение ногтя;
- Грибковое поражение ногтей или стоп;
- Натоптыши и мозоли;
- Порезы кожи при обрабатывании ногтей;
- Трещины пяток.
- Снижение чувствительности.
- Отечность ног.
- Снижение или повышение температуры стоп вследствие нарушения кровообращения них либо развития инфекции.
- Боли в голенях – при ходьбе, ночью либо в состоянии покоя.
- Появление ощущения усталости в ногах при ходьбе, трудности при ходьбе.
- Необычные ощущения в конечностях – жжение, зябкость, покалывания в стопах, ощущение «мурашек».
- Изменение цвета кожного покрова – красноватые, бледные, синюшные оттенки кожи на стопе.
- Долго заживающие повреждения на ногах – раны могут заживать в течение нескольких месяцев, а после их заживления остается темный след.
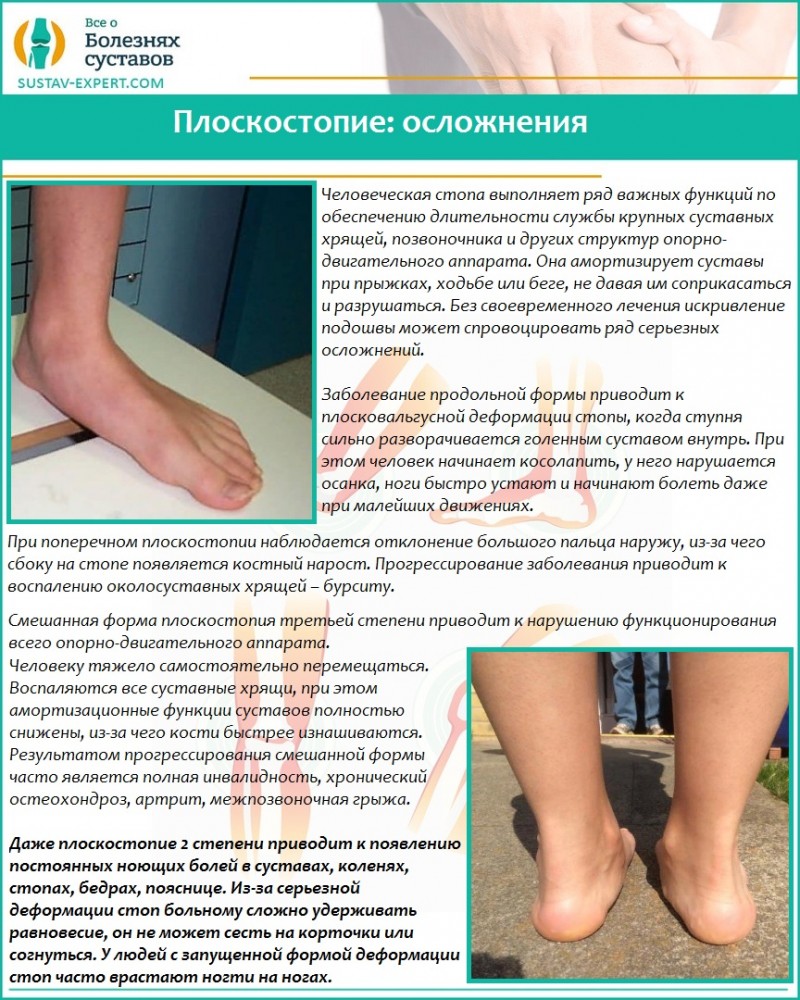
Поражаются нервы, притупляется чувствительность тканей, поэтому человек может слабо ощущать боль от трещин на подошвах, мелких язв на коже стопы
Симптомы заболевания могут различаться в зависимости от формы диабетической стопы и стадии ее развития.
| Признаки | Ишемическая форма | Нейропатическая форма | Смешанная форма |
| Внешние признаки на ногах | Стопы холодные (могут быть теплыми при развитии инфекции);
На голени выпадают волосы; Кожа становится красного оттенка; Подошва приобретает синюшный цвет. |
Стопы тёплые;
Артерии чувствуются при пальпации; Цвет кожных покровов нормальный или розоватого оттенка. |
Обладает смешанными признаками ишемической и нейропатической формы. Встречается в 85% случаев. |
| Место образования язвы | Область, в которой кровоснабжение хуже всего (лодыжки, пятка). | Область повышенной механической нагрузки. | |
| Влажность раны | Раны практически сухие. | Раны влажные. | |
| Состояние кожи | Кожа поврежденная, истонченная. | Кожа утолщена, заметно отшелушивание. | |
| Болезненность | Выраженная болезненность. | Редко проявляется болезненность. |
Диабетическая стопа проходит несколько стадий своего образования:
- Нулевая стадия. Происходит деформация стопы, появляются большие мозоли (без образования язв), кожные покровы бледнеют.
- Первая стадия. Появление язвы.
- Вторая стадия. Язва стопы начинает распространяться под кожные покровы, поражая мышцы и сухожилия.
- Третья стадия. Глубоко проникшее поражение деформирует костную ткань.
- Четвертая стадия. Развивается гангрена стопы.
- Пятая стадия. Гангреной охвачена вся стопа, поражение постепенно переходит на всю область нижней конечности.
На фотографиях видно, как выглядит стопа на разных стадиях развития заболевания.
Самой тяжелой формой заболевания является диабетическая гангрена, которая развивается в случае, когда к патологическим нарушениям кровообращения присоединяется аэробная инфекция. Такое состояние развивается стремительно и ведет чаще всего к необратимым последствиям – ампутации конечности, а в особо тяжелых случаях – к гибели больного.
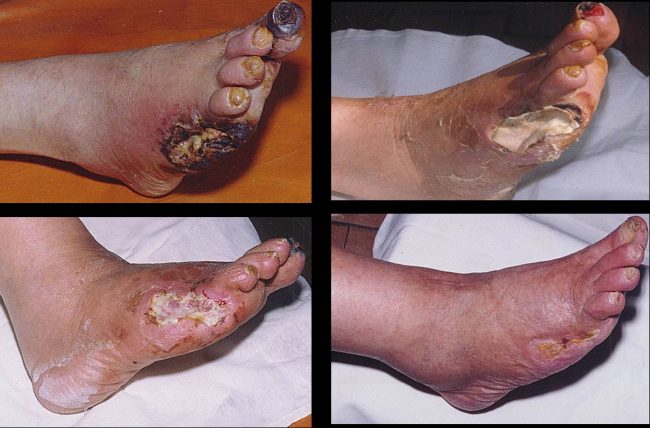
Образующиеся язвы с неровными краями очень болезненны. Стопы зачастую отекают и практически всегда являются холодными
Как лечить диабетическую стопу?
Лечение диабетической стопы может быть консервативным, оперативным, а также может осуществляться в домашних условиях
Очень важно, чтобы патология пролечивалась под контролем специалиста. Именно в таком случае синдром диабетической стопы не будет ассоциироваться с осложнениями, а лечение в домашних условиях окажется на 100% эффективным, как и последующая профилактика
Медикаментозная терапия
Лечение диабетической стопы с применением медицинских препаратов осуществляется в нескольких направлениях. Обычно это происходит в домашних условиях.
Настоятельно рекомендуется обратить внимание на то, что:
- для исключения воспалительной реакции при диабетной стопе используются антибиотики широкого спектра действия;
- боль позволяют нейтрализовать обезболивающие препараты: Ибупрофен, Анальгин;
- для оптимизации кровообращения назначается Нормовен или Пентоксифиллин;
- мази, антибактерицидные наименования назначаются индивидуально для каждого случая. Зависит это от формы и того, насколько стремительно прогрессирует заболевание.
Отдельного внимания заслуживают ортопедические стельки для диабетической стопы, позволяющие улучшить состояние ног, их кожного покрова. Однако они не являются единственным средством, позволяющим вылечить данный синдром
Поэтому очень важно, чтобы терапия была и оставалась комплексной
Супер видео! Смотрим все!
Коротко об оперативных вмешательствах
В том случае, если будет назначена операция, лечение будет заключаться в удалении незначительных участков отмерших тканей с ровными краями (некрэктомия). Возможно полноценное или частичное удаление пальца пораженного гангреной (резекция), 100% удаление стопы или определенной части ноги, например, до границ нормальной ткани (ампутация).
Кроме того, в определенных ситуациях требуется восстановление проходимости кровеносных сосудов (ангиопластика). Также в некоторых случаях удаляют не восстановленные сосуды, пускают кровь в обход их (эндартерэктомия). Применяется формирование дополнительных, обходных кровеносных путей (аутовенозное шунтирование) или создание поддерживающих конструкций-сеточек на сосуды (стентирование).
Лечение в домашних условиях
Лечение диабетической стопы в домашних условиях также может осуществляться. Но для этого должны соблюдаться некоторые условия: обязателен постоянный контроль специалиста, этап развития синдрома ни в коем случае не должен ассоциироваться с осложнениями. Именно в таком случае лечиться народными средствами будет действительно допустимо. Применяться могут следующие средства и составы:
листья репейника или лопуха (летом свежие, в зимнее время — высушенные) могут похвастаться ранозаживляющим эффектом. Их прикладывают к ноге, заранее промыв раствором марганцовки или Фурацилина. Для успешного лечения стопу смазывают незначительным слоем меда, сверху же прикладывают листья лопуха. Менять повязку рекомендуется один-два раза в течение суток или даже чаще;
листья репейника могут применяться внутрь (одна ч. л. на 250 мл кипятка), потому что они характеризуются мочегонным и лимфогонным влиянием;
заменой лопуха окажется гвоздичное масло, оказывающее анальгезирующий, антибактериальный и ранозаживляющий эффект. Для обеспечения терапии потребуется просто наносить незначительное количество на диабетическую стопу;
с целью ускорения заживления ран можно будет воспользоваться кефиром, сверху наносят порошок из высушенных иголочек сосны или можжевельника
Важно убедиться в отсутствии аллергии на какой-либо из представленных компонентов.
Ни в коем случае не следует забывать о том, что лечение народными средствами должно находиться под контролем специалиста.
Лечение
Консервативное
Диабетическая стопа, требующая проведения консервативной терапии
Терапия диабетической стопы включает базовые (обязательные для всех больных) и дополнительные (применяемые по показаниям) мероприятия
К базовым относятся:
- профилактика полинейропатии: контроль глюкозы, давления, гиперлипидемии;
- подиатрический уход за стопой;
- разгрузка стопы.
К дополнительным:
- антимикробная терапия (антибиотики широкого спектра действия, по результатам взятого материала из язв; дозировка индивидуальна);
- лечение болевого синдрома (обезболивающие препараты);
- лечение нейропатии;
- лечебная разгрузка и иммобилизация стопы;
- лечение ангиопатии путём улучшения кровотока;
- местное лечение язв и ран (местные антисептические и антибактериальные препараты).
Антибактериальная терапия инфицированной диабетической стопы
На начальном этапе лечения выбор схемы антибиотикотерапии включает оценку спектра возможных микроорганизмов-возбудителей инфекции и степени выраженности ишемии конечности, и, кроме того, определение пути введения препарата.
При инфекциях легкой степени и неосложненных инфекциях средней степени тяжести рекомендуется пероральное назначение антибиотиков, активных в отношении аэробных грамположительных кокков и характеризующихся высокой биодоступностью при приеме внутрь (цефалексин, клиндамицин, линкомицин, ко-тримоксазол).
Для лечения тяжелых инфекций, а также распространенных, хронических инфекций средней степени тяжести для эмпирической терапии используют антибиотики с широким спектром действия. Схема лечения должна включать в себя препараты, активные как в отношении грамположительных кокков (в том числе и метициллинорезиистентного золотистого стафилококка), так и грамотрицательных бактерий и облигатных анаэробов (левофлоксацин, ципрофлоксацин, клиндамицин, имипенем, цефтазидим в комбинации с метронидазолом). Путь введения антибиотика должен быть парентеральным, в особенности на начальном этапе лечения, с целью быстрого достижения эффективной концентрации препарата в зоне язвенного дефекта.
Оперативное
Запущенный случай диабетической стопы (гангрена пальцев), требующий хирургического вмешательства
Понятие хирургическое лечение диабетической стопы объединяет:
- вскрытие абсцессов, флегмон, некрэктомии;
- оперативные вмешательства с целью восстановления артериального кровоснабжения стопы — ангиопластика и стентирование артерий нижних конечностей, аутовенозное шунтирование, эндартерэктомия;
- ампутации и экономные резекции.
Новые методы лечения
В мире постоянно исследуются новые методики терапии синдром диабетической стопы. Главными целями исследований является получение более эффективных и быстрых методов заживление ран, которые появляются как результат заболевания. Новые методы значительно снижают необходимость ампутаций конечностей, которая так велика при этом заболевании.
В Германии уже изучены и внедрены в практику целый ряд методов лечения диабетической стопы. На основании различных клинических исследований и апробаций новые методы терапии оценены мировым медицинским сообществом как очень перспективные.
К ним относятся:
- Метод экстракорпоральной ударно-волновой терапии;
- Терапия факторами роста;
- Лечение с помощью применения стволовых клеток;
- Терапия методом плазменной струи;
- Био-механический способ;
Основные симптомы на начальной стадии
- Кожа ног становится грубой, сухой, шелушится и трескается – одно из первых проявлений, которое доставляет немало дискомфорта.
- Ноги начинают отекать.
- Ноги немеют, пальцы ног искривляются – это происходит из-за нарушения проводимости нервных окончаний.
- Покраснение кожи, при этом покрасневший участок горячий при ощупывании – верный признак начала инфекции.
- Хромота – основном появляется из-за повреждений суставов.
- Гнойные выделения из язв и ран, которые, как правило, появляются на запущенных стадиях.
- Утомляемость при ходьбе увеличивается в разы.
- Подошвы ступней, ногти подвергаются грибковым поражениям – при отсутствии лечения грибок неминуемо приведет к инфекционному заболеванию.
- Врастание ногтей, образование мозолей и трещин, небольших ранок в отсутствие лечения переходит в гнойные язвы, которые долго не заживают.
- Волосяной покров на ногах заметно редеет.
- Боли и дискомфорт при ходьбе.
Кроме вышеперечисленных симптомов больные отмечают чувство жгучей боли или онемения конечностей ночью. Кожа становится более толстой и грубой, стопа деформируется. Фото начальной стадии диабетической стопы наглядно демонстрируют насколько неприглядной и болезненной становится стопа в отсутствие лечения.