Самые эффективные препараты от хламидиоза у женщин и схема лечения
Содержание:
Общие принципы лечения хламидиоза
Основу лечения при хламидиозе у мужчин и женщин составляют антибиотики. Однако подойдут не любые препараты антибактериального действия, а только те, которые проникают внутрь клетки, т.к. именно там располагаются хламидии, способные размножаться (форма ретикулярного тельца). Поэтому для эффективного лечения хламидиоза используются препараты только 3 групп:
- тетрациклины,
- макролиды,
- фторхинолоны.
После того, как мы разобрались, какими лекарствами лечиться, второй принципиальный вопрос — это длительность лечения. Как долго надо принимать антибиотики? По этому поводу данные литературы противоречивы:
- В одних случаях рекомендуется однодневный курс препаратами последнего поколения из группы макролидов или семидневный прием, при котором используются препараты предшествующего поколения. Но ни в одной, ни в другой ситуации нет гарантии излечения, близкого к 100%.
- В других рекомендациях описывается 10-14-дневное лечение хламидиоза. Но и в этом случае процент излечения не превышает 60%.
- В некоторых рекомендациях советуется применение пульс-лечения. эта схема сводится к тому, что назначают антибиотики из разных групп на 1-1,5 недели, а затем делают перерыв на 2-3 недели. Перерывы нужны для того, чтобы те хламидии, которые в процессе лечения были в форме элементарных телец, успели проникнуть внутрь клетки, а повторный курс лечения позволит и их уничтожить.
Однако на сегодняшний день самой распространенная схема — это схема лечения хламидиоза с учетом осложнений:
- неосложненный хламидиоз рекомендуется лечить 14 дней;
- осложненный хламидиоз требует 21-дневного лечения.
Эти сроки не случайны. Они основываются на полном блокировании жизненных циклов хламидий. Один цикл длится 7 дней.
Патогенетическое лечение хламидиоза
Оно предполагает коррекцию имеющихся нарушений, которые провоцируют прогрессирование заболевания. Чаще всего такая терапия нужна в случаях хронического хламидиоза. В большинстве случаев у таких пациентов выявляются отклонения в иммунном статусе:
- снижается в 2-4 раза образование интерферона;
- уменьшается количество активированных Т-лимфоцитов.
Поэтому лечение хламидиоза подразумевает использование следующих групп:
- интерфероновые индукторы;
- препараты интерферона;
- иммуноактиваторы.
Для лечения хламидиоза также широко используется ферментная терапия. Почему она так популярна? Оказывается, антибиотики в условиях воспаления проявляют не лучшую внутриклеточную проницаемость. Чтобы решить эту проблему у мужчин и женщин, применяют ферментные лекарства. Они не только улучшают проницаемость клеточных мембран, но дополнительно проявляют следующие свойства, важные для эффективного лечения хламидиоза:
- блокируют механизмы прикрепления хламидий к поверхности клеток, которые запускают аутоиммунные реакции (их суть в том, что иммунные клетки повреждают ткани в организме человека);
- подавляют отечность слизистой оболочки;
- оказывают обезболивающее действие;
- ускоряют процессы восстановления тканей;
- потенциируют антибактериальное действие основных средств, т.к. повышают концентрацию антибиотиков в очаге воспаления на 20-40%.
Местное лечение хламидиоза
Это направление в комплексной терапии хламидийной инфекции повышает ее качество. Схема местного лечения в острый период хламидиоза подразумевается использование таких лекарств:
- препараты серебра,
- раствор Люголя,
- раствор мирамистина,
- хлоргексидин и другие.
Хламидиоз, который перешел в менее активную стадию — это показание для применения местных лекарств иного действия. В такой ситуации используют препараты, стимулирующие репаративные (восстановительные) процессы в тканях. Это:
- перфторан,
- антиоксиданты,
- солкосерил и другие.
Местные препараты наносят или вводят в очаги поражения. Обычно это инстилляции в мочеиспускательный канал, смазывание наружных половых органов и микроклизмы.
Урогенитальный хламидиоз: что это такое?
Хламидиоз у женщин
Урогенитальный хламидиоз — это инфекционное заболевание мочеполовых путей, которое вызывается уникальным существом — Chlamydia trachomatis. Уникальность хламидии настолько велика, что ее даже отнесли к особому семейству. Своеобразие заключается в уникальности ее жизненного цикла.
Можно сказать, что это «переходное звено» между бактериями и вирусами. Известно, что микробы (бактерии) могут существовать, и размножаться вне организма хозяина (в почве, воде, пищевых продуктах). Вирусы могут размножаться только в клетках организма, который им заражен.
Хламидия имеет все черты микроорганизма: она делится пополам, чувствительна к антибиотикам, имеет обычный наследственный материал – словом, обычный грамотрицательный микроорганизм. Но вот функционировать и размножаться она может только внутри клеток хозяина – больного человека, разрушая их.
Для этого хламидия «подключается к энергетической станции» клетки – хозяина, поскольку не имеет своих энергоресурсов. Дополнительное сходство с вирусами придает и «капризность» хламидии: ведь в лабораторных условиях она не может размножаться на питательных средах. Ей нужны живые клеточные культуры: ведь только в клетках есть «батарейки» — митохондрии, которые являются источниками энергии.
Хламидия – «творческая личность»: возбудитель имеет 15 разновидностей – серотипов, и кроме урогенитальной инфекции, она вызывает тяжелое поражение глаз – трахому, конъюнктивит. Также возбудитель способен вызывать венерическую лимфогранулему и др.
О заражении и путях передачи
Обычный путь заражения – это половой, и все формы полового контакта. Источником может быть как больной пациент, так и бессимптомный носитель. Также возможно заражение ребенка в родах, который проходит по инфицированным путям матери. Так возникают поражения конъюнктивы, фарингиты, поражение слуховых труб (евстахииты), а у каждого пятого малыша возникает даже хламидиозное воспаление легких.
Согласитесь, не каждая половая инфекция может это сделать. Кроме этого, хламидиозом можно заболеть и обычным, контактно – бытовым способом, например, при посещении сауны или бани. При нарушении правил гигиены можно занести инфекцию руками.
Для хламидиоза характерно семейное носительство. Бытовой путь заражения позволял долго сохраняться популяции хламидий среди совместно проживающих людей. При скрининговых обследованиях выявлено, что два – три поколения, включая бабушек, дедушек и внуков, имели малосимптомное, или скрытое носительство, а у детей были только эктрагенитальные формы, протекающие в виде поражения глаз.
Именно эти «тлеющие» очаги семейного хламидиоза и объясняют многие случаи его неудачного лечения, после которого и происходит рецидив заболевания.
Женщины заражаются хламидиозом чаще, чем мужчины. Для урогенитальной формы характерен длительный инкубационный период – от 2 недель и до месяца.
Как быстро уходят симптомы при лечении хламидиоза
Учитывая то, что максимальный курс антибиотиков обычно не превышает 14 дней, симптомы неосложненного хламидиоза исчезают уже спустя 7-8 дней.
Быстрее всего проходят боли, уже спустя 3-4 дня лечения вы почувствуете улучшение.
Выделения могут оставаться дольше.
Это связано с действием антибиотика.
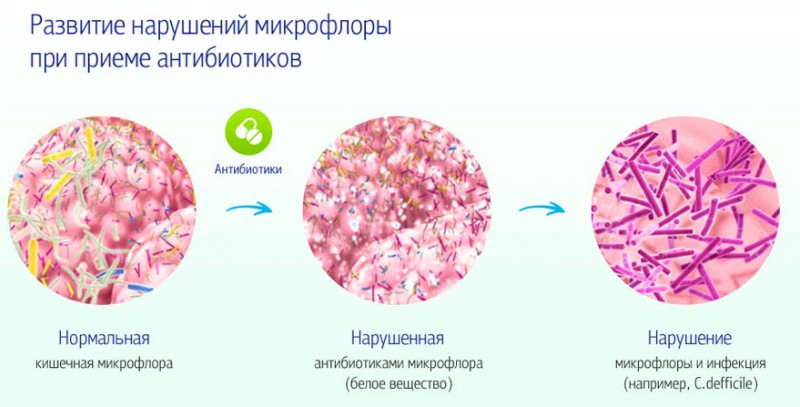
Он убивает не только патогенную флору, но может существенно уменьшить количество полезных молочнокислых бактерий, выполняющих защитную роль во влагалищной среде.
На восстановление нормального вагинального биоценоза может потребоваться до 2-3 месяцев.
Именно эта ситуация может быть ответом на вопрос, почему вновь появляются симптомы после лечения хламидиоза.
Если же после окончания терапии вернулись не только выделения, но и боли, есть вероятность того, что лечение оказалось неэффективным.
Не всегда хламидии оказываются чувствительными к назначенному антибиотику, что требует смены препарата и повторного курса лечения.
Как обнаружить
Обычные мазки и на онкоцитологию, которые проводятся в консультациях, не выявляют хламидии. По результатам можно только заподозрить активное воспаление и назначить дополнительное обследование. Диагностика хламидиоза у женщин предусматривает следующие исследования.
Полимеразная цепная реакция
При правильной сдаче анализа она является самым информативным методом. ПЦР показывает, есть ли активные хламидии на данный момент в исследуемом материале. Для наиболее достоверного исследования рекомендуется исследование ПЦР-real-time. Его главное отличие – высокая чувствительность, минимальная вероятность ложноположительных результатов на части оболочек или внутриклеточных структур хламидий.
Забор материала (соскоб ложечкой Фолькмана) проводится из уретры, цервикального канала, заднего свода влагалища. При необходимости исследованию могут подвергаться любые биологические жидкости человека – моча, слюна, соскоб с миндалин, задней стенки глотки. Рекомендации для получения достоверного результата анализа следующие:
- воздержаться от интимных отношений за 48 часов до анализа;
- не спринцеваться накануне;
- последние гигиенические мероприятия проводить накануне вечером;
- не принимать антибиотики за три недели до сдачи анализа;
- не мочиться за два-три часа до сдачи мазков.
Иногда в разных клиниках при исследовании на ПЦР хламидии получаются разные, порой противоречивые результаты. Дело может быть в следующем:
разная чувствительность реактивов – поэтому лучше выбирать «проверенные» центры;
ложноположительные результаты – метод ПЦР «принимает» за наличие хламидий даже обнаружение частичек их генетического материала, который мог остаться после курса лечения, поэтому важно выдерживать временной промежуток после лечения и отдавать предпочтение ПЦР-real-time;
повторное заражение – если не соблюдать рекомендации по предохранению от инфекции на протяжении лечения, можно опять заболеть.

Иммуноферментный анализ
Метод ИФА (иммуноферментного анализа) позволяет выявить не сами хламидии, а наличие антител к ним. Но по его результатам можно косвенно судить о наличии инфекции и активности воспаления. Методом ИФА определяются следующие виды иммуноглобулинов:
- Ig M – образуются в острую фазу воспаления, их наличие свидетельствует об активном хламидиозе;
- Ig A – формируются в подострый период инфекции;
- Ig G – циркулируют в крови на протяжении всей жизни, являются показателем перенесенной инфекции.
Правильно интерпретировать результат и определить необходимость лечения может только специалист. Примерные данные представлены в таблице.
Таблица – Как по анализам понять, есть ли хламидиоз
| Результат ПЦР | ИФА – Ig M | ИФА – Ig G | Нужно ли лечение |
|---|---|---|---|
| Обнаружены | Положительный | Отрицательный | — Активная инфекция; — лечение необходимо |
| Обнаружены | Положительный | Положительный | — Подострый период инфекции; — лечение необходимо |
| Обнаружены | Отрицательный | Положительный | — «Старая» инфекция; — лечение необходимо |
| Не обнаружены | Отрицательный | Положительный | — Когда-то перенесенный хламидиоз; — лечение не нужно |
| Не обнаружены | Отрицательный | Отрицательный | Инфекции нет и никогда не было |
Определение наличия хламидий по результатам ИФА-исследования чревато гипердиагностикой. Особенно если определяется титр только Ig G, который может обнаруживаться на протяжении всей жизни у женщины, которая когда-то перенесла инфекцию.
Иногда можно столкнуться с таким понятием, как «хламидиоз в крови». В данном случае имеется ввиду не обнаружение патогенов, а выявление антител к ним. «Хламидиоз в крови» – это немедицинское понятие, оно не отражает течения инфекционного процесса и по нему не может назначаться какое-либо лечение.
Посев
В рутинных методах обследования посев на хламидии не используется по причине того, что это крайне дорогой и трудоемкий процесс, сложно наладить его массовый скрининг. Однако по его результатам можно изучить чувствительность микробов к различным антибиотикам.
Превентивное лечение хламидиоза
Превентивным называют такое лечение хламидиоза, которое проводится исключительно по эпидемиологическим показаниям.
Оно назначается, несмотря на отсутствие:
- клинических симптомов инфекции урогенитального тракта;
- патологических изменений в мазке (его не берут вообще);
- подтвержденной хламидийной инфекции.
Показанием является незащищенный половой контакт с человеком, который страдает хламидиозом.
В этом случае вероятность передачи инфекции достаточно высокая.
Но на самом раннем этапе её развития патология достаточно быстро излечивается.
Обычно для превентивного лечения пациенту рекомендуют принять 1 капсулу азитромицина в дозе 0,25 г.
Через 2 недели человеку нужно явиться на контрольное обследование.
Оно проводится однократно.
Из уретры берут мазок, который исследуют методом ПЦР.
Если хламидия не обнаружена, это означает, что либо человеку повезло, и он не заразился, либо сработало превентивное лечение.
В любом случае бояться ему нечего.
Он считается здоровым, и дальнейшее наблюдение не требуется.
Этиология и патогенез и причины возникновения хламидиоза
Заражение обычно происходит половым путем. Неонатальная инфекция (конъюнктивит или пневмония) может возникать вторично вследствие прохождения через родовые пути инфицированной матери.
Согласно исследованию шведских ученых (2009) под руководством Ганса Охмана (Hans Öhman), тяжелое течение заболевания и повышенный риск бесплодия вследствие трубного фактора характерны для женщин с определенными полиморфизмами генов цитокинов. Кроме того, к инфицированию предрасполагает точечная мутация генов TOLL-подобных рецепторов TLR1 и TLR4 (исследование американских ученых, руководитель Бренди Тейлор (Brandie D. Taylor), опубликовано в The Journal of Infectious в 2012 году).
Рисунок 1. A. Элементарные тельца хламидий. n — эксцентрично расположенная область ДНК, с — гранулированная цитоплазма с 70S рибосомами.
Патофизиологический механизм хламидийной инфекции изучен не до конца. Тем не мене, известно, что хламидии поражают цилиндрический эпителий, и это особенно опасно для подростков и молодых женщин, поскольку в молодом возрасте стык между сквамозным и цилиндрическим эпителием располагается в районе эндоцервикса. Первая реакция эпителиальных клеток на инфицирование — нейтрофильная инфильтрация с последующим ростом числа лимфоцитов, макрофагов, плазматических клеток и эозинофилов. Воспалительный каскад инициирует высвобождение цитокинов и интерферонов инфицированной клеткой.Заражение вызывает гуморальный ответ, в ходе которого вырабатываются иммуноглобулины класса A, M и G. В иммунный ответ вовлекаются также основной белок наружной оболочки мембраны (MOMP) и белок теплового шока хламидий (cHSPs).
Хламидии имеют уникальный жизненный цикл, который приспособлен к внутриклеточной и внеклеточной среде. Во внеклеточной среде бактерии находятся в виде элементарных телец — метаболически неактивных инфекционных частиц, функционально близких к спорам (рис. 1А). Попав внутрь клетки, элементарное тельце предотвращает слияние фагосомы и лизоцима, после чего подвергается реорганизации с последующим формированием сетчатого (ретикулярного) тельца (рис. 1B).
Сетчатые тельца синтезируют собственные ДНК, РНК и белки, потребляя большое количество энергии в виде АТФ клетки-хозяина. После формирования достаточного количества сетчатых телец часть из них преобразуется в элементарные тельца, которые выходят во внеклеточное пространство и инфицируют здоровые клетки.
Специфические факторы риска хламидиоза
- наличие нескольких сексуальных партнеров или появление нового партнера;
- возраст 15–24 года (особенно младше 19 лет);
- неблагоприятные социально-экономические условия;
- пренебрежение презервативами;
- другое ЗППП в анамнезе или текущая коинфекция другим ЗППП.
Таблица 1.
Как лечить хламидиоз у женщин и у мужчин. Рекомендации по ведению больных с урогенитальным хламидиозом (Американское общество семейных врачей, 2012 год)
| Рекомендации | Уровень доказательности |
| Диагностика проводится методом амплификации нуклеиновых кислот (ПЦР) на основании образца мочи, мазка из уретры, цервикального канала, прямой кишки, влагалища | последовательные доказательства хорошего качества |
| Все беременные женщины, прошедшие курс лечения, проходят повторный анализ через 3–4 недели после окончания терапии | |
| Повторный скрининг небеременных женщин и мужчин рекомендуется проводить спустя три месяца по окончании терапии | мнение экспертов, данные практических врачей |
| Сексуальные партнеры больного хламидиозом должны пройти диагностику, если они вступали в половой контакт с инфицированным в течение 60 дней до момента установки диагноза или появления симптомов заболевания | |
| Пациентам, проходящим курс лечения, рекомендуется воздерживаться от сексуальных контактов в течение всего курса терапии и еще семь дней по его окончании | последовательные доказательства хорошего качества |
Таблица 2.
Схема лечения неосложненного урогенитального хламидиоза (лечение и препараты)
| CDC, 2010 год | Европейские рекомендации, 2010 год | |
| Препараты первой линии |
азитромицин 1 г однократно или доксициклин 100 мг 2 раза в день 7 дней |
|
|
Альтернативная терапия (при непереносимостиили неэффективности препаратов первой линии) |
эритромицин 500 мг 4 раза в день 7 дней, илилевофлоксацин 500 мг 1 раз в день 7 дней, илиофлоксацин 300 мг 2 раза в день (600 мг однократно) 7 дней |
джозамицин 500–1000 мг 2 раза в день 7 дней или курс другого макролида в соответствующей дозировке |
Лечение хламидиоза народными средствами
Часто при обнаружении у женщин хламидий, они не спешат к врачу, а начинают самостоятельно избавляться от инфекции.
Для устранения недуга используются средства для внутреннего и наружного применения.
Специалисты считают, что лечение таким способом неэффективно и даже представляет опасность в плане развития серьезных побочных эффектов.
Дело в том, что справиться с возбудителем могут только антибиотики.
Народные средства не обладают способностью уничтожать патогены, что спровоцирует переход заболевания в хронический процесс.
Причем, если больной не принимает аптечные препараты, а лечится только с помощью народных рецептов, то самолечение способно нанести больше вреда, чем пользы.
Поэтому есть смысл обратиться к врачу и пройти полноценный курс терапии, а народные средства можно использовать в качестве дополнения, но предварительно посоветовавшись со специалистом.
Культуральный метод
Выявление культур хламидий — самый точный и окончательный показатель хламидийной инфекции (специфичность 100 %). Но из‑за того, что хламидия — облигатный внутриклеточный патоген, культивирование его технически очень трудоемко, громоздко и дорого. Чувствительность методики колеблется от 52 до 92 % в зависимости от корректности забора материала и его состояния, и, как следствие, высок процент ложноотрицательных результатов. Неудивительно, что культуральный метод для диагностики хламидиоза используется редко.
Молекулярно-биологический метод (метод амплификации нуклеиновых кислот — МАНК)
МАНК — высокочувствительный тест для скрининга и диагностики хламидийной инфекции полового тракта со специфичностью более 99 %. Типичный пример метода — полимеразная цепная реакция (ПЦР), обнаруживающая ДНК и РНК бактериальных клеток. Анализ может быть выполнен на посеве с шейки матки, уретры, влагалища, глотки, прямой кишки, а также образце мочи и др.
Несмотря на высокую чувствительность, МАНК все‑таки имеет недостатки. И прежде всего, к ним относится достаточно высокая стоимость анализа. Кроме того, МАНК выявляет хламидийную ДНК и РНК независимо от жизнеспособности бактерии. Поэтому при проведении теста спустя три недели после успешного лечения существует вероятность получения ложноположительных результатов.
МАНК одобрен FDA (Американской ассоциацией по контролю за лекарственными препаратами и биодобавками) в качестве теста для обнаружения бессимптомной инфекции половых путей, вызванной C. trachomatis and N. gonorrhoeae.
Иммунологический метод (прямая иммунофлюоресценция — ПИФ)
Чувствительность ПИФ при диагностике C. trachomatis колеблется между 50 и 80 %, а специ-фичность достигает 99 %. ПИФ в основном используют для подтверждения результатов других тестов. Основной недостаток методики — невысокая чувствительность при незначительном количестве элементарных телец в материале. Кроме того, ПИФ проводится только на мазках из уретры или цервикального канала.
Серологические методы
Чувствительность, специфичность и прогностическая ценность серологических исследований для диагностики C. trachomatis недостаточно высока. IgM у взрослых пациентов с текущей хламидийной инфекцией вырабатываются довольно редко. Иммуноглобулины класса G продуцируются у большинства инфицированных, однако антитела надолго сохраняются в крови тех, кто перенес инфекцию в прошлом. Поэтому проводить тест на IgG к C. trachomatis также не имеет смысла. Статистически значимая корреляция существует лишь между активным хламидиозом и обнаружением в сыворотке IgA к C. trachomatis. Но несмотря на это серологические методы считаются в целом непригодными для диагностики активного хламидиоза.
Таблица 4.
Лекарственные препараты для лечения хламидийной инфекции, международные и торговые названия, формы выпуска
| Фармакологическая группа | Международное название | Торговое название | Форма выпуска |
| макролиды | азитромицин | Азитрал | капс. 250 мг, 500 мг |
| Зи-фактор | капс. 250 мг, табл. 500 мг | ||
| Сумамед | |||
| Хемомицин | |||
| эритромицин | Эритромицин | табл., покрытые кишечнорастворимой оболочкой, 100 мг | |
| джозамицин | Вильпрафен | табл., покр. оболочкой, 500 мг | |
| Вильпрафен солютаб | табл. диспергируемые 1000 мг | ||
| тетрациклины | доксициклин | Доксициклина гидрохлорид | апсулы 100 мг; лиоф. д/пригот. р-ра для в/в введения 100 мг |
| Юнидокс Солютаб | табл. диспергируемые 100 мг | ||
| фторхинолоны | офлоксацин | Заноцин | табл. 200 мг; р-р д/инф. 2 мг/мл |
| Заноцин ОД | табл. пролонгиров. действия 400 мг | ||
| Офлоксацин Зентива | табл. 200 мг; р-р д/инф. 2 мг/мл | ||
| Офлоксин | абл. 200 мг, 400 мг; р-р д/инф. 2 мг/мл | ||
| левофлоксацин | Глево | табл. 250 мг, 500 мг; р-р д/инф. 5 мг/мл | |
| Левофлоксацин-Тева | табл. 500 мг; р-р д/инф. 5 мг/мл | ||
| Таваник | табл. 250 мг, 500 мг; р-р д/инф. 5 мг/мл | ||
| цефалоспорины 2-го поколения | цефокситин | Цефокситин | пор. д/пригот. р-ра д/ин. 500 мг, 1000 мг |
| цефалоспорины 3-го поколения | цефтриаксон | Медаксон | пор. д/пригот. р-ра д/ин. 500 мг, 1000 мг |
| Роцефин | пор. д/пригот. р-ра д/ин. 250 мг, 500 мг, 1000 мг | ||
| Терцеф | пор. д/пригот. р-ра д/ин. 500 мг | ||
| синтетические антибактериальные средства | метронидазол | Клион | табл. 250 мг; р-р д/инф. 5 мг/мл |
| Метрогил | табл. 200 мг, 400 мг; р-р д/инф. 5 мг/мл | ||
| Трихопол | табл. 250 мг; р-р д/инф. 5 мг/мл | ||
| Эфлоран | табл. 400 мг; р-р д/инф. 5 мг/мл |
Профилактика хламидиоза
Как обычно, при профилактике инфекций, которые передаются половым путем, нужно тщательно выбирать партнеров, и пользоваться средствами контрацепции (презервативами). Также нужно проходить обследование на хламидиоз при планировании беременности, либо перед родами, для профилактики инфекции у новорожденных.
Особую трудность вызывают очаги семейного хламидиоза, в которых нужно проводить санитарно – просветительскую работу, лечить всех членов семьи, предупреждать о необходимости воздерживаться от половой близости в течение лечения, а также лечить детей.
Хламидиоз у женщин, симптомы и лечение которого мы рассмотрели, относят к своеобразным инфекциям. Об этом свидетельствует и неопределенная, «переходная» биология возбудителя, его способность вызывать пневмонию, поражение ЛОР – органов, и аутоиммунные процессы в виде болезни Рейтера. Но современные антибактериальные препараты способны предупредить развитие инфекции, а способы профилактики и правильное половое поведение могут сделать вас и ваших близких недосягаемыми для урогенитального хламидиоза.
Метки: женское здоровье ЗППП мочевыделительная система
Что такое хламидиоз
Инфекционное венерическое заболевание, которое вызывается бактериями Chlamydia trachomatis, называется хламидиозом. Недуг провоцируют мелкие бактерии, которые поражают клетки в организме человека. Долгое время хламидии могут существовать в L-форме, еще называемой «спячкой», и никак себя не проявлять. По статистике, носителей в мире насчитывается около 1 млрд. Такое широкое распространение связано с бессимптомным течением болезни.
Активное размножение бактерии начинается только после ослабления сил организма, когда иммунитет человека снижается. Существует около 15 видов хламидий, которые поражают лимфоузлы, глаза, но чаще встречается инфекция мочеполовых органов. Кроме нее, бактерия может вызывать:
- конъюнктивит;
- артриты;
- венерическую лимфогранулему;
- пневмонию;
- сердечно-сосудистые патологии.
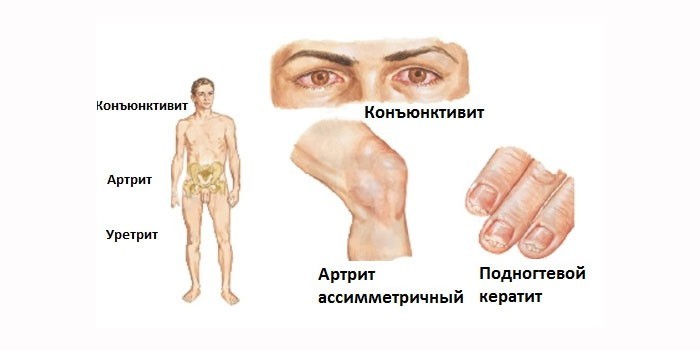
Чем опасно заболевание
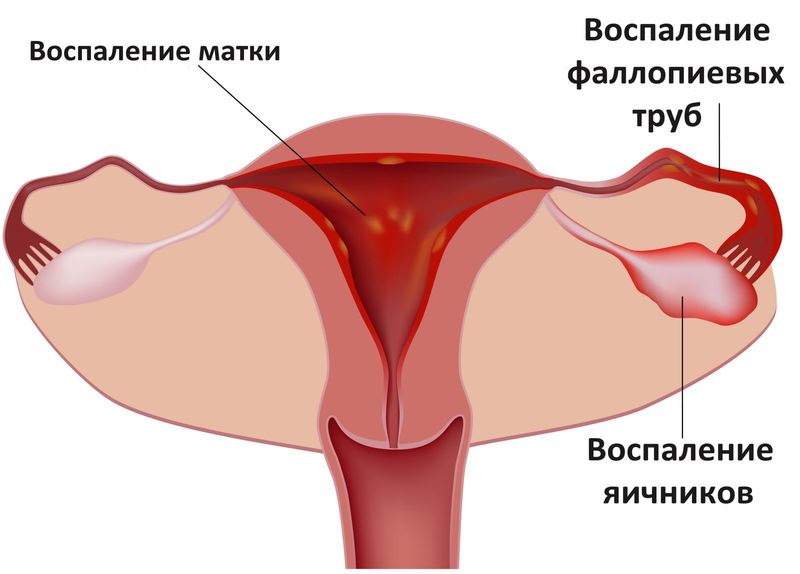
Осложнения хламидийной инфекции зависят от ее локализации в организме. У женщин заболевание вызывает:
- Сальпингоофорит – воспаление яичников и маточных труб, которое опасно развитием спаечной болезни и последующим устойчивым трубным бесплодием. Иногда возникают отдельно сальпингит и оофорит.
- Эндометрит – воспаление слизистой матки. Затрагиваются глубокие слои оболочки, что опасно для женщин выкидышами.
- Эндоцервицит – воспаление шейки матки. В худших случаях болезнь приводит к опухолевым процессам.
- Бартолинит – воспаление выводного протока большой преддверной железы влагалища, которое провоцирует развитие кисты.
У мужчин урогенитальный хламидиоз может приводить к нарушению эректильной функции и последующему бесплодию. Другие распространенные последствия:
- простатит – воспаление предстательной железы;
- эпидидимит – поражение хламидиями придатка яичка;
- уретрит – воспалительный процесс в мочеиспускательном канале.
Особенно опасна хламидийная инфекция для новорожденных. У них она чаще принимает врожденную форму, поскольку передается в процессе родов. Основные осложнения у ребенка:
- Хламидийная пневмония – одно из самых тяжелых воспалений легких, которое часто приводит к смерти.
- Энцефалопатия – поражение головного мозга, ведущее к судорогам и остановке дыхания.
- Хламидийный конъюнктивит – воспаление слизистой глаз.
- Генерализованная хламидийная инфекция, при которой поражены несколько органов: сердце, печень, легкие, пищеварительный тракт.
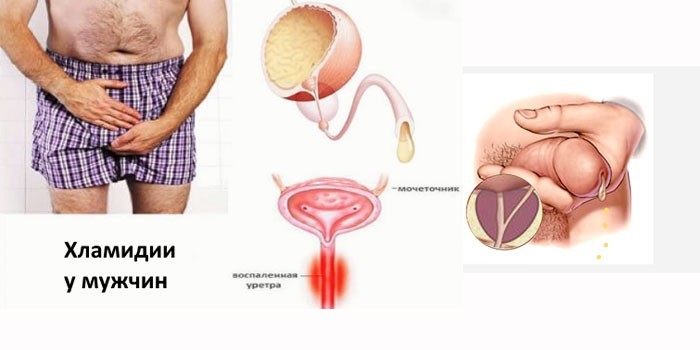
Как передается
Основной путь заражения хламидийной инфекцией – половой.
Бактерии передаются во время незащищенного сексуального контакта: вагинального или анального. Другие пути заражения:
- Контактно-бытовой. Хламидии не могут существовать вне организма человека, но в результате исследований было установлено, что бактерии сохраняют инфекционность на бытовых предметах до 2 суток.
- Вертикальный. Если женщина инфицирована во время беременности, то высок риск заражения бактериями ребенка.
Препараты
Схема лечения хламидий у женщин, мужчин, детей и беременных состоит из назначения нескольких групп препаратов. К ним относятся:
- Антибиотики – подходят для всех категорий пациентов при инфекциях как верхних, так и нижних отделов урогениталий.
- Антигрибковые средства – используются для подавления условно-патогенной флоры типа грибов рода Кандида.
- Иммуномодуляторы – необходимы для сохранения иммунной защиты и сокращения сроков лечения. Не используются в терапии беременных вследствие губительного влияния на плод.
- Гепатопротекторы – призваны защитить печень от патологического воздействия антибиотиков и других препаратов.
- Пробиотики – назначаются для восстановления кишечной микрофлоры, нарушенной применением антибактериальных средств.
- Антимикотики – применяются в комплексном лечении хламидиоза у женщин с целью предотвращения молочницы.
- Витаминные комплексы – восстанавливают и тонизируют организм, помогая бороться с хламидиями.
- Диета на 7 дней — результаты и отзывы. Меню эффективных диет на 7 дней
- Как избавиться от запаха ног
- Маринованная скумбрия в домашних условиях по вкусным рецептам с фото
Схема лечения хламидиоза у женщин предполагает применение местной терапии. Она способствует лучшему проникновению антибиотиков в ткани. Средства местного назначения представлены в форме мазей, клизм, свечей, ванночек и тампонов. Лечение хламидий у мужчин и женщин может дополняться физиотерапевтическими процедурами:
- ультразвуковая терапия;
- ионофорез, электрофорез;
- магнитотерапия.