Что такое регургитация 1 степени
Содержание:
Дополнительные вопросы
Люди часто интересуются этими вопросами.
Берут ли в армию с этим диагнозом?
Пролапс митрального клапана с регургитацией первой степени, не считается ограничением военной службы. На этой стадии состояние призывника стабильное и отсутствует клиническая симптоматика заболевания, поэтому с этим заболеванием берут в армию.
При второй стадии призывника могут направить лишь в войска связи или радиотехнические войска. Другая ситуация возникает, если пролапс второй степени диагностируется с увеличенной регургитацией. В этом случае, для получения отзыва от военной службы, необходимо чтобы была подтверждена сопутствующая сердечная недостаточность не ниже второго функционального класса. Диагноз сердечная недостаточность должен быть подвержен эхокардиографическим исследованием.
При третьей стадии нарушения в работе кровеносной системы будут еще более значительны. В случае диагностирования подобных серьезных осложнений в работе сердечно-сосудистой системы призывник признается негодным к военной службе.
Можно ли заниматься спортом при митральной регургитации?
В ответе на этот вопрос также имеет значение степень развития патологии:
- При первой степени отсутствуют ограничения на занятия спортом.
- При второй степени следует учитывать возможный риск потери сознания и подбирать рациональную физическую нагрузку во время упражнений. Разрешаются следующие виды спорта: гимнастика, плавание, умеренный бег и др.
- При третьей и четвертой степени любые занятия спортом будут запрещены, так как это опасно для жизни человека.
Консультация врача-кардиолога требуется при любой степени заболевания, когда говорят о профессиональном спорте.
Если регургитация выше второй степени наблюдается на фоне пролапса митрального клапана, то это будет абсолютным противопоказанием к усиленным спортивным тренировкам.
Что такое сердечные клапаны?
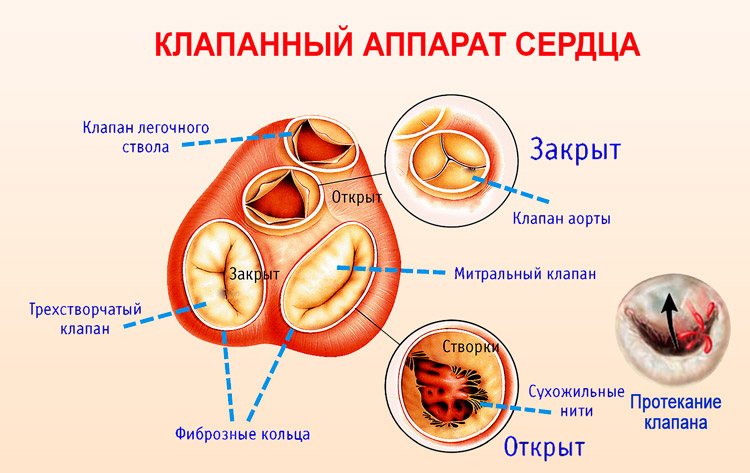
 Понять, что представляет собой регургитация, поможет анатомия сердечной мышцы. Это мышечный орган, в составе которого есть четыре взаимосвязанных отдела (по 2 предсердия и желудочка). Между ними находятся «ворота», открывающиеся в одну сторону при сокращении. Именно их и называют клапанным аппаратом. За счет его функций осуществляется кровоток в обоих кругах кровообращения.
Понять, что представляет собой регургитация, поможет анатомия сердечной мышцы. Это мышечный орган, в составе которого есть четыре взаимосвязанных отдела (по 2 предсердия и желудочка). Между ними находятся «ворота», открывающиеся в одну сторону при сокращении. Именно их и называют клапанным аппаратом. За счет его функций осуществляется кровоток в обоих кругах кровообращения.
Увидеть, какие клапаны находятся в сердце, можно в нижеприведенной таблице:
| Название | Описание |
|---|---|
| Митральный | Клапан локализован между левыми отделами сердца (желудочка и предсердия). В его состав входят 2 створки. На приклапанное пространство митральных ворот падает наибольшая нагрузка, поэтому вероятность регургитации здесь выше всего. |
| Трикуспидальный | Клапан состоит из трех створок и располагается между правыми отделами сердца. Повреждение данный ворот в большинстве своем вторичное. |
| Аортальный и легочный | Данные клапаны состоят из трех створок и локализованы на месте смыкания аорты и легочной артерии с сердечной мышцей. Первый сосуд соединен с левым желудочком, а второй с правым. |
Если клапанный аппарат хорошо функционирует, то кровь не возвращается обратно в предсердие, а должна перейти в желудочек полностью. Появление регургитации свидетельствует о наличии органического поражения сердца, связанного с различными факторами.
Симптомы митральной регургитации
Острая митральная регургитация вызывает такие же симптомы, как острая сердечная недостаточность и кардиогенный шок. Большинство больных с хронической митральной регургитацией сначала не имеют симптомов, и клинические проявления появляются постепенно, по мере увеличения левого предсердия, нарастания легочного давления и ремоделирования левого желудочка. Симптомы включают одышку, усталость (из-за сердечной недостаточности) и сердцебиение (часто из-за мерцательной аритмии). Иногда у больных развивается эндокардит (лихорадка, потеря в массы тела, эмболия).
Симптомы появляются, когда митральная регургитация становится умеренной или тяжелой. При осмотре и пальпации можно выявить интенсивную пульсацию в области проекции верхушки сердца и выраженные движения левой парастернальной области из-за увеличенного левого предсердия. Сокращения левого желудочка, которые усилены, увеличены и смещены вниз и влево, свидетельствуют о гипертрофии и дилатации левого желудочка. Разлитой прекардиальный подъем тканей грудной клетки встречается при тяжелой митральной регургитации вследствие увеличения левого предсердия, вызывающего смещение сердца кпереди. Шум регургитации (или дрожание) может ощущаться в тяжелых случаях.
При аускультации I сердечный тон (S1) может быть ослабленным или отсутствовать, если створки клапана ригидны (например, при сочетанном митральном стенозе и митральной регургитации на фоне ревматической болезни сердца), но обычно он есть, если створки мягкие. II сердечный тон (S2) может быть расщеплен, если не развилась тяжелая легочная артериальная гипертензия. III сердечный тон (S3), громкость которого на верхушке пропорциональна степени митральной регургитации, отражает выраженную дилатацию левого желудочка. IV сердечный тон (S4) характерен для недавнего разрыва хорд, когда левый желудочек не имел достаточно времени для дилатации.
Главный признак митральной регургитации – голосистолический (пансистолический) шум, который слышен лучше всего на верхушке сердца через стетоскоп с диафрагмой, когда больной лежит на левом боку. При умеренной митральной регургитации систолический шум имеет высокую частоту или дующий характер, но по мере увеличения потока он становится низко- или среднечастотным. Шум начинается с S1 в условиях, вызывающих несостоятельность створок в течение всей систолы (например, деструкция), но часто начинается после S (например, когда расширение камеры в систолу искажает аппарат клапана, а также когда ишемия миокарда или фиброз изменяют динамику). Если шум начинается после S2, он всегда продолжается до S3. Шум проводится вперед к левой подмышечной впадине; интенсивность может оставаться такой же или изменяться. Если интенсивность изменяется, шум имеет тенденцию к нарастанию в объеме к S2. Шум митральной регургитации усиливается при рукопожатии или приседании, потому что периферическое сопротивление сосудов нарастает, увеличивая регургитацию в левой предсердие. Интенсивность шумов уменьшается, когда больной стоит или при пробе Вальсальвы. Короткий неопределенный средний диастолический шум, возникающий из-за обильного митрального диастолического потока, может следовать сразу за S2 или казаться его продолжением.
Шум митральной регургитации можно спутать с трикуспидальной регургитацией, однако при последней шум увеличивается на вдохе.
, , , ,
Симптомы и стадии митральной регургитации
Выраженность регургитации зависит от ее степени. Ознакомиться с особенностями каждой стадии патологического процесса можно ниже:
- При регургитации митрального клапана 1 степени никаких явных симптомов еще нет возможности обнаружить. Выявляют ее во время аускультации (прослушивания) работы сердечной мышцы. В области верхушки органа отчетливо слышен шум. Ультразвуковое исследование (УЗИ) дает возможность разглядеть незначимое расхождение створок клапана и легкие сбои в гемодинамике.
- Для регургитации митрального клапана 2 степени характерно более выраженное проявление. Кровь уже доходит фактически до середины отдела. Процесс часто сопровождает клиническая картина, свойственная застою в легочных сосудах
- Третья степень патологического процесса проявляется при серьезных органических повреждениях сердца. Кровь возвращается в достаточно большом объеме и достигает задней стенки отдела. Постепенно повышается давление в легочных сосудах, ведущее к тяжелым сбоям в гемодинамике.
- Регургитация 4 степени легко выявляется по высокому давлению в легочных сосудах, одышке, аритмиям и признакам тяжелых сбоев в гемодинамике. Если случай крайне запущенный, то у больного возникают отеки, болевые ощущение в области груди и склонность к мерцательной форме сбоя сердцебиения.
Диагностирование
Несмотря на то, что регургитация митрального клапана довльно сложно диагностируется, опытный специалист может обнаружить недуг посредством простого метода – аускультация.
В этом случае наблюдаются следующие изменения:
- 1 тон прослушивается достаточно сложно или совсем не слышен;
- стадия расслабления сердца (11 тон) отличается увеличением периода;
- 111 тон слышен очень сильно. Чем сильнее тон, тем меньше вероятность умеренной митральной регургитации;
- Стадия наполнения сердечных желудочков (1V тон) специалист может хорошо и четко услышать в статоскоп только в том случае, если соединительная ткань желудочков сердца подверглась разрывам. В этом случае увеличение желудочка в объеме еще не происходит.
Если больной лежит на левом боку аускультативно отчетливо слышен шум немного выше места расположения сердца, также можно говорить и развитии недуга. Кроме прослушивания специалистами также используются такие методы диагностирования:
- Электрокардиограмма. При расшифровке результатов ЭКГ хорошо видно увеличение в объеме предсердий и желудочка сердца.
- Рентген. Этот метод является одним из самых простых. С его помощью можно определить лишь незначительную регургитацию.
- Эхокардиография. Использование этой методики дает возможность определить нарушение тока крови у пациента, установить точные факторы, которые спровоцировали заболевание сердца, а также измерить уровень давления артерий легких.
- Общий анализ крови и мочи.
- Ультразвуковое обследование. Его проводят посредством внедрения зонда через пищеварительную систему. Использование УЗИ сердца позволяет утверждать о том, что у больного развивается отек внутренней сердечной оболочки. Кроме этого, УЗИ точно покажет наличие или отсутствие у человека тромбов.
Доказано, что такое комплексное обследование, при котором специалистами используется не один, а несколько метолов обследования, покажет максимально точную картину патологий сердца и митрального клапана, а также укажет на факторы, которые спровоцировали заболевание.
Причины аортальной регургитации
Недостаточность KA разделяют на ревматическую и не ревматическую (сюда же относятся и дегенеративные формы РГ. У молодых
- приобретенными ревматическими пороками сердца и сочетается со стенозом аорты, пороком митрального клапана (митральная регургитация);
- врожденным двухстворчатым КА (в норме – трехстворчатый).
Помимо ревматического повреждения сердца, важную роль в формировании возвратной волны играет артериальная гипертензия с частыми гипертоническими кризами. Значительное повышение артериального давления способствует расширению корня аорты, способствуя развитию недостаточности КA.
Основные причины возникновения РГ разделяют на дисфункции КА и патологии ее корня.
К клапанным дисфункциям относят:
- врожденные дефекты KA (двухстворчатый или четырехстворчатый), сопровождающиеся неполным смыканием полулунных створок или пролапсом (пригибанием створок). У детей наиболее распространенной причиной врожденной тяжелой регургитации, считают тетраду Фалло , гиперплазию клапана ЛА (легочная артерия), значимые дефекты перегородок;
- приобретенные пороки ревматической природы, возникающие как осложнение перенесенной стрептококковой инфекции (стрептококковые тонзиллиты). К данной группе пороков, приводящих к AP, относят фиброз створок, их сморщивание, сращение или укорочение.
К приобретенным порокам, которые сопровождаются РГ, относят:
- расстройства гемодинамики после перенесенных инфекционных эндокардитов и вальвувитов (воспалительное поражение створок и эндокарда);
- кальциноз (в результате кальциноза возникают дегенеративные повреждения КА (часто сочетанные) и возникает регургитация митрального клапана и КА тяжелой степени;
- дегенерацию миксоматозного характера (миксоматозная дегенерация – это деформация створок, приводящая к их растяжению и утолщению, нарушая их полноценное смыкание и приводя к возникновению митральной РГ);
- повреждение створок из-за системных заболеваний, сопровождающихся поражением соединительной ткани и аутоиммунных патологий. У пациентов с системной красной волчанкой нарушение гемодинамики может возникать при развитии волчаночного эндокардита Либмана-Сакса. Также к формированию обратной волны крови может приводить поражение клапанного аппарата у пациентов с синдромом Марфана, ревматоидным артритом, псориатическим артритом, анкилозирующим спондилитом.
- травматические, токсические, медикаментозные поражения створок;
- сифилитический аортит;
- аортоартериит Такаясу.
К патологиям корня аорты, приводящим к РГ, относят:
- аневризмы ;
- расширение корня на фоне артериальной гипертензии;
- поражение сердечно-сосудистой системы при сифилитических аортитах;
- синдром Элерса-Данлоса (наследственное поражение соединительной ткани, обусловленное дефектным синтезом коллагена);
- дилатацию кольца КА у пациентов с синдромом Марфана;
- синдром Рейтера, развивающийся при гонококковой или хламидийной инфекции;
- тупые травмы грудной клетки.
Диагностика и лечение
У пациентов с хронической митральной регургитацией лечение направлено на предотвращение вторичных осложнений заболевания. Профилактика эндокардита указана на основе принятых рекомендаций. У пациентов с ревматическим клапанным заболеванием также должны быть реализованы рекомендации по профилактике рецидивной ревматической лихорадки
Поскольку многие пациенты с митральной регургитацией в конечном итоге нуждаются в хирургическом вмешательстве, а так как хирургическое вмешательство является более высоким риском при заболевании коронарной артерии, особенно важно оценить и лечить факторы риска развития коронарной артерии
Пролапс митрального клапана 2 степени диагностирует кардиолог, который слушает жалобы, задает уточняющие вопросы и при подозрении на патологию дает направление на дополнительные диагностические мероприятия:
- Эхография;
- Ультразвуковое обследование сердца.
Эти методы позволяют определить степень выраженности аномалии, интенсивность регургитации и другие нарушения сердечной деятельности.
Если возникает фибрилляция предсердий, указывается лечение антикоагуляцией, кардиоверсией или контролем скорости. Периодическая клиническая и эхокардиографическая оценка является ключом к оптимальному управлению хронической митральной регургитацией. Оперативное вмешательство при начале симптомов и раннее вмешательство для предотвращения систолической дисфункции левого желудочка или легочной гипертензии обеспечивают оптимальные клинические результаты. Частота эхокардиографии определяется причиной и тяжести митральной регургитации.
Пролапс митрального клапана 2 степени можно контролировать, занимаясь спортом: упражнения укрепляют сердце и замедляют прогрессирование заболевания.
Но перед началом следует проконсультироваться у кардиолога, чтобы он дал рекомендации и сообщил, какие упражнения выполнять не следует.
Пациенты с легкой регургитацией нуждаются в нечастых обследованиях, примерно каждые пять лет. Пациенты с умеренной митральной регургитацией и нормальным размером левого желудочка изучаются каждые 1-2 года. Однако, если регургитация тяжелая или если «умеренная» регургитация сопровождается дилатацией левого желудочка, то ежегодная эхокардиография является подходящей. Частота обследования должна быть увеличена, если есть временное изменение симптомов или физическое обследование, новая начальная фибрилляция предсердий или если последовательные исследования предполагают прогрессирующее расширение левого желудочка, сократительную дисфункцию или увеличение давления в легких.
Терапия направлена на блокирование боли и сопутствующего дискомфорта, восстановление нормального ритма и устранение патологических изменений в психическом состоянии.
Лечение пролапса осуществляется с применением следующих препаратов:
И наоборот, у пациента с умеренной или умеренной регургитацией интервал между эхокардиограммами может быть увеличен, если есть устойчивые результаты в течение двух-трех интервалов обследования. Нет конкретного подхода к самому процессу болезни у пациентов с первичной митральной регургитацией. Нет известных методов лечения, которые благоприятно изменяют ткань листочков при миксоматозном митральном клапане; аномалии листовок в этом генетическом расстройстве кажутся неотъемлемыми без каких-либо известных связанных клинических факторов или медицинского лечения.
-
Седативные средства.
Уменьшают тревожность, улучшают сон, снижают напряжение при стрессовых ситуациях. При невыраженных симптомах тревожности применяются лекарства на травяной основе: валериана, пустырник. -
Бета-адреноблокаторы.
Блокируют действие адреналина, восстанавливают нормальный пульс. -
Антикоагулянты.
Разжижают кровь, что положительно влияет на обменные процессы и снижает риск возникновения тромбов. -
Антидепрессанты, ноотропы.
Снижают выраженность астении и депрессии. -
Комплексы витаминов и минералов.
Устраняют дефицит веществ, улучшают сердечную деятельность и сосудистый тонус.
Классификация
В зависимости от объема противотока крови при нарушении работы митрального клапана выделяют несколько степеней патологии:
- Митральная регургитация 1 степени сопровождается противотоком, объемом не более чем 25%. Патологическое отклонение в начальной стадии может себя никак не проявлять, так как пациент не испытывает никаких жалоб. На ЭКГ не обнаруживается каких-либо нарушений в работе клапана. Выявить патологию 1 степени можно только при помощи допплерографии.
- Митральная регургитация 2 степени является более серьезной патологией. Объём противотока достигает 50%, что является причиной возникшей легочной гипертензии. Такое состояние может привести к вторичным изменениям сердечной мышцы. При ЭКГ обнаруживаются нарушения из-за появившегося расширения границ сердца. Необходимо медикаментозное лечение.
- При патологии 3 степени обратный ток крови из одной камеры в другую достигает 90%. Присоединяются вторичные изменения миокарда в виде гипертрофии левого желудочка. Происходит смещение границ сердца в левую сторону. Изменения четко проявляются на ЭКГ.
- Митральная регургитация 4 степени является тяжелой формой, которая может привести к полной утрате работоспособности. Лечение медикаментами не проявляет себя эффективно, требуется оперативное вмешательство.
По клиническому течению регургитация митрального клапана делится на острую и хроническую. В первом случае изменения носят внезапный характер. Хроническая форма сопровождается постепенным нарастанием регургитации клапана.
Виды болезни
Регургитация трикуспидального клапана может быть врожденным или приобретенным заболеванием. У ребенка явление регистрируется в первые несколько месяцев. Бывает так, что работа клапанов сама становится на место. Врожденную аномалию намного легче контролировать, особенно если имеет место профилактика обострения болезни.
Приобретенный вид регургитации развивается совместно с другими заболеваниями сердца или сосудов.
Исходя из причин, которые влекут за собой развитие аномалии, болезнь может быть первичной или вторичной:
- Первичный тип регургитации трикуспидального клапана связан с болезнями сердечной мышцы. Причина возникновения – гипертензия легочной формы. Это означает, что кровь по легочной артерии бежит под сильно высоким давлением.
- Вторичная форма связана непосредственно с клапаном, который имеет нарушение в работе.
Учитывая тот факт, что регургитация всегда напрямую связана с недостаточностью сердечного клапана, она может быть абсолютной и функциональной. Абсолютная регургитация появляется, когда поражены клапанные створки. Является врожденной формой заболевания. Функциональная форма возникает на фоне сильного растяжения стенок клапана, что является следствием заболеваний или патологических процессов в легочной кровеносной системе, или по причине поражений, возникающих на тканях сердца.
Иследования
- Осмотр: растяжение яремной вены при сердечной недостаточности, редко периферический цианоз.
- Пальпация: пульс нормальная или абсолютная аритмия при фибрилляции предсердий. Импульс сердца при эксцентрической гипертрофии левого желудочка смещен влево и приподнят. При тяжелой митральной недостаточности систолическое жужжание в левом боковом положении.
- Аускультация: первый звук сердца нормальный или ослабленный. Систолический шум с началом первого тона сердца: голосистолический, ленточный и высокочастотный с максимумом точки над вершиной и проводимостью в подмышечной впадине и спине. В случае выраженной митральной недостаточности, короткой интервальной диастолы во время желудочкового наполнения, при значительной объемной нагрузке, почти всегда присутствует третий тон сердца.
Неспецифические изменения ЭКГ в зависимости от продолжительности и степени выраженности митральной регургитации.
- Возможно Мерцательная аритмия.
- Признаки гипертрофии левого желудочка примерно у 30% пациентов.
- Признаки гипертрофии правого желудочка при прогрессирующей митральной регургитации с легочной гипертензией.
- Левые, возможно также правосторонние прекардиальные расстройства возбуждения.
Рентгенограмма грудной клетки
- При легкой митральной регургитации нет изменений в конфигурации сердца.
- Позже: расширение левого предсердия и левого желудочка с истекшей сердечной талией, возможно, кардиомегалия путем расширения тени сердца влево.
- Боковое изображение после рвоты пищевода: сужение ретрокардиального пространства на высотах предсердия и желудочка.
- Возможно Кальцификации структур митрального клапана.
- Легочные сосудистые изменения: легочная венозная гиперемия, линии Керли, интерстициальный отек в запущенных случаях, возможный плевральный выпот.
Эхокардиография
Эхокардиография является наиболее важным методом оценки степени тяжести и механизма митральной регургитации. Кроме того, эхокардиография может использоваться для демонстрации последствий для левого желудочка (функции и желудочка), левого предсердия и легочного кровообращения. В большинстве случаев диагностика с помощью трансторакальной эхокардиографии возможна, но также рекомендуется чреспищеводная эхокардиография (TEE), особенно с субоптимальным качеством изображения. Трехмерная эхокардиография предоставляет дополнительную информацию, которая помогает в выборе оптимальной терапевтической стратегии.
Таким образом, эхокардиография позволяет:
- Определение степени недостаточности (3 степени тяжести) на основе цветового доплеровского сигнала.
- Измерение предсердного размера.
- Оценка размера и функции обоих желудочков.
- Оценка вовлечения других сердечных клапанов.
- Оценка условий давления в малой циркуляции и в правом желудочке.
- Обнаружение возможных тромбов в левом предсердии (через TEE).
- Регистрация свидетельства причины митральной регургитации: например, пролапс митрального клапана, разрыв сухожилия, вегетация при бактериальном эндокардите, кальцификации.
Дальнейшие диагностические аспекты
Для некоторых пациентов может потребоваться дополнительная диагностика, например, с помощью МРТ или катетеризации левого сердца.
Симптомы
Митральная регургитация может быть ярко выражена в момент недостаточности клапана либо когда обнаружен пролапс митрального клапана. Во время сокращений мышцы левого желудочка некоторое количество крови может вернуться в левое предсердие через не полностью закрытый митральный клапан. В это же время левое предсердие наполняет кровь, которая притекает из легких.
Излишек крови в момент сокращения предсердий попадает в левый желудочек, вынужденный с удвоенной силой качать больший объем крови в аорту, из-за чего он может стать толще, а после расширится.
Определенный период времени дисфункция митрального клапана может остаться незамеченной для пациента, так как сердце по мере возможностей, возмещает ток крови благодаря расширению и изменению собственных полостей.
На данной стадии недуга лабораторные симптомы могут отсутствовать годами, а во время существенного объема возврата крови в предсердие, оно может стать шире, вены легких могут наполниться избытком крови и проявятся симптомы гипертензии легких.
К причинам данного заболевания, которое является по частоте 2 приобретенным сердечным пороком после изменений клапана аорты, относят:
- Ревматизм;
- Пролапс;
- Атеросклероз, отложение солей кальция;
- Определенные заболевания соединительной ткани, аутоиммунные процессы, обменные сбои;
- Ишемия.
Во время данной болезни единственный признак, зачастую, шум возле сердца, который выявляется при помощи выслушивания, больной не жалуется, а какие-либо проявления сбоев кровообращения не наблюдаются. ЭКГ дает возможность выявить несущественное расхождение створок с наименьшими сбоями в токе крови.
Причины
Митральная регургитация 1 степени имеет свойство проявляться как в хронической, так и в острой формах. Среди наиболее значимых факторов, которые могут спровоцировать заболевание, можно назвать следующие:
- эндокардит инфекционный;
- ревматизм;
- развитие физиологичеких патологий митрального клапана;
- врожденный порок сердца;
- острая форма инфаркта миокарда;
- травмирование грудной клетки;
- стенокардия;
- наличие у пациента хронических заболеваний сердца или легких.
Один или несколько провоцирующих факторов, приведенных выше, рано или поздно приводит к провисанию стенок митрального клапана.
Диагностирование митральной регургитации нередко сопровождается и сопутствующими недугами:
- нарушение функционирования и анатомии сосочковых мышц;
- процесс поражения эндодермиса сердца разного рода инфекциями;
- увеличение объема левого сердечного желудочка;
- ишемия сердца;
- развитие ревматоидных процессов.
Не исключена возможность обнаружения митральной регургитации у маленьких детей или же новорожденных.
В этом случае могут попутно проявляться такие процессы:
- миокардит;
- образование достаточно толстого слоя белка на внутренней стенке оболочки сердца или его приклапанной области;
- трикуспидальные врожденные пороки сердца;
- тромбирование;
- мерцательная сердечная аритмия.
Хотелось бы отметить, что диагностирование митральной регургитации 1 степени – процесс довольно сложный и кропотливый.
При развитии острой формы болезни, у пациентов можно попутно обнаружить отек легких, а также недостаточность желудочков сердца.
Постановка диагноза митральной регургитации 1 степени сопровождается довольно большим количеством сопутствующих недугов.
При несвоевременной постановке диагноза или в случае неправильно назначенного курса лечения, эти заболевания значительно усугубляют состояние больного.
Признаки заболевания
Аортальная регургитация 1 степени, это довольно распространенное заболевание, которое диагностируется у многих людей, невзирая на половую принадлежность и возрастную группу. Бытует мнение, что недуг не представляет опасности для жизни. Но так ли это?!
На рисунке ниже можно увидеть, как выглядит болезнь.
Заболевание клапана имеет две фазы – острая и хроническая. В первом случае признаки болезни аналогичны недостаточности сердца. Во втором, болезнь протекает без симптомов на протяжении долгих лет. При прогрессировании болезни степень тяжести состояния ухудшается, и появляются следующие признаки:
- Незначительная одышка при выполнении физических упражнений и нагрузках.
- Одышка, при которой человек комфортно себя чувствует только в положении сидя.
- Одышка в ночное время суток.
- Систематические мигрени.
- Учащенный ритм сердца.
- Болевой синдром в грудном отделе диагностируется у 7% пациентов.
- Симптомы эндокардита: снижение веса, лихорадочное состояние, анемия и т.д.
- Дисфункция желудочка левой камеры.
Симптоматическая картина напрямую зависят от тяжести заболевания. По мере того как хронический процесс прогрессирует давление в пульсе и во время систолы в артериях увеличивается. При регулярном обследовании доктор может фиксировать со временем, как толчок в желудочке нарастает и уходит вниз.
На рисунке выше дана наглядная информация о всех признаках проявления заболевания.
Что касается причин возникновения, то в данном случае провоцирующими факторами являются:
- Аномальное строение клапана, обусловленное врожденным дефектом. В медицине принято считать такое проявление индивидуальной особенностью. Лечение не проводится, т.к. отклонение не считается опасным.
- Различные травмы или перенесенные болезни, которые повлияли на изменение тканей. Если аортальная регургитация возникала после ангины или скарлатины, то пациент должен пройти дополнительную диагностику во избежание ревматизма сердечного органа.
- Воспалительный процесс в сухожильных клапанах, в т.ч. разрыв.
При хронической стадии заболевания, доктор во время пальпации может определить течение заболевания по систолическим признакам: дрожь в верхушке сердечного органа, в сонных артериях. Это обусловлено увеличенным ударным объемом и пониженным давлением в аорте во время диастолы. Для того чтобы в полной мере оценить тяжесть недуга, следует пройти ряд обследований и сдать соответствующие анализы.