Как в домашних условиях вылечить мочевой пузырь?
Содержание:
Рекомендации при воспалении мочевого пузыря
Чтобы лечение было эффективным нужно соблюдать ряд правил. При заболевании запрещены все прогревающие процедуры. Это ванна, использование грелки, посещение бани/сауны. Тепло увеличивает приток крови к органам малого таза, а также расширяет сосуды. Это усиливает воспалительный процесс, а также может спровоцировать спазм и приступ боли.
Также противопоказан и холод, так как переохлаждение способствуют снижению иммунитета. По этой же причине воздержитесь от купания в водоеме или бассейне. В острый период запрещены половые контакты, даже с презервативом. Во время менструации желательно пользоваться прокладками, и тщательно соблюдать личную гигиену. От тампонов и менструальных чаш во время обострения лучше отказаться. Также в период терапии нельзя придерживаться строгих диет для похудения.
Если поставлен диагноз цистит, то побыстрее побороть его поможет:
- Ежедневный теплый душ.
- Прием витаминов.
- Отсутствие стрессов.
- Дозированная физическая нагрузка.
- Отдых.
- Отказ от ношения тесного синтетического белья.
Также важно правильно одеваться. Не подвергать область поясницы и таза переохлаждению
Повреждения
При повреждении стенки мочевика содержимое органа изливается из раны фонтанчиком, что связано с наличием внутрибрюшного давления. Другие симптомы зависят от характера и тяжести травмы.
Непроизвольное выделение урины при кашле может говорить об опущении пузыря.
Опущение
При опущении пузыря возникают следующие симптомы:
- прерывание струи;
- непроизвольное выделение урины при стрессах, испуге, физических нагрузках, смехе и кашле;
- дискомфорт внизу живота;
- частые ложные позывы;
- чувство неполного опорожнения пузыря после посещения туалета;
- боли при половом акте;
- появление округлого новообразования во влагалище у женщин.
Травмы
При ушибе пузыря появляются следующие симптомы:
- нарушение выведения мочи (при попытке опорожнения мочевика возникают затруднения);
- появление кровянистых примесей в моче;
- частые позывы (при травмировании прилегающих к уретре участков);
- боли в нижней части живота средней степени выраженности, усиливающиеся при изменении положения тела;
- вздутие живота;
- напряженность брюшных мышц;
- отечность лобковой и паховой области;
- синюшность кожных покровов;
- тошнота.
При ушибе мочевого пузыря у человека может появиться тошнота.
Разрыв
Клиническая картина разрыва пузыря:
- боли, распространяющиеся по всему животу;
- выделение алой крови с мочой;
- невозможность самостоятельного опорожнения пузыря;
- болезненные ложные позывы;
- подтекание мочи из раны (характерно для внебрюшинных разрывов);
- снижение артериального давления, бледность кожных покровов;
- раздражение брюшины, возникающее при внутрибрюшинных травмах (содержимое лопнувшего пузыря выделяется в брюшную полость);
- задержка кала и газов;
- вздутие живота;
- напряженность брюшных мышц;
- припухлость нижней части живота и паха;
- синюшность кожи, вызванная подкожным кровоизлиянием;
- частые приступы рвоты;
- занятие пациентом вынужденного положения, снижающего интенсивность боли;
- повышение температуры тела.
Клиническая картина разрыва пузыря включает в себя вздутие живота.
Свищ
Если дырки имеют небольшие размеры, то моча периодически подтекает из влагалища у женщин. Мочеиспускание при этом не нарушается. Свищи, образующиеся в основании пузыря, имеют большую ширину, из-за чего весь объем урины вытекает во влагалище или кишечник. У женщин это заболевание сопровождается нарушением цикла, воспалением шейки матки. При наружных свищах наблюдаются:
- раздражение кожи;
- появление мокнущих язв;
- выделения с резким неприятным запахом;
- ухудшение психоэмоционального состояния.
Вздутие
Вздутие, сопровождающееся растяжением стенок органа, специфических проявлений не имеет. Распознать это патологическое состояние помогает припухлость внизу живота, возникновение которой объясняется накоплением большого количества жидкости в полости пузыря. Если задержка урины сопровождается инфицированием слизистых, пациент ощущает боль и жжение, усиливающиеся при посещении туалета.
Вздутие, сопровождающееся растяжением стенок мочевого пузыря, специфических проявлений не имеет.
Дивертикулез
Клиническая картина этого заболевания следующая:
- невозможность полноценного опорожнения пузыря;
- задержка урины;
- двухэтапное течение процесса выведения мочи;
- увеличение продолжительности акта молчеиспускания;
- появление кровянистых примесей в урине;
- выделение гноя из уретры;
- отсутствие позывов;
- жжение в нижней части живота, возникающее при присоединении инфекций.
Обструкция
При обструкции пузыря появляются следующие симптомы:
- болевой синдром, связанный с растяжением стенок органа и воспалением мочеточников;
- почечная колика, возникающая при острой задержке мочи. Неприятные ощущения имеют постоянный выраженный характер, они распространяются на низ живота, промежность и половые органы;
- слабые боли в области поясницы (возникают при обструкции мочеточниково-лоханочного соединения);
- боли в боку, усиливающиеся при мочеиспускании.
Обструкция мочевика вызывает неприятные ощущения в промежности.
Спайки
Спаечный процесс, охватывающий мочевик, способствует:
- нарушению выведения мочи;
- появлению острых болей, усиливающихся во время менструаций;
- возникновению приступов тошноты и рвоты;
- интоксикации организма, проявляющейся головными болями, сонливостью, общей слабостью;
- нарушению функций кишечника.
Методы УЗИ мочевого пузыря у женщин
Ультразвуковое исследование мочевого пузыря у женщин может проводиться несколькими способами, какой именно из них применить, зависит от показаний, предварительного диагноза и степени распространения болезни. Существует три основных метода УЗИ мочевого пузыря:
• Абдоминальный метод – это исследование органов малого таза через переднюю брюшную стенку живота. Такой метод назначается для выявления и подтверждения диагноза, для более досконального изучения патологии необходимы другие более точные методики. • Ректальный метод УЗИ проводится через прямую кишку с помощью специального датчика, представляющего собой узкую длинную трубку. Данный вид исследования является более точным и достоверным, потому что от мочевого пузыря датчик отделяет небольшое расстояние и тонкая стенка кишечника. Этот вид УЗИ назначают для выявления осложнений и серьёзных патологий, охватывающих не только мочевой пузырь, но и соседние органы. • Вагинальный метод – аналогичен предыдущему способу с той лишь разницей, что датчик вводится во влагалище женщины. При проведении ультразвукового исследования мочевого пузыря у женщин эта методика считается наиболее приоритетной, поскольку позволяет очень точно, качественно и достоверно исследовать мочевой пузырь и прилежащие органы и ткани.• Уретральная методика УЗИ является наиболее неприятной и дискомфортной, более того, при её проведении есть вероятность нарушить целостность слизистых путей мочеиспускательного канала. При проведении этого метода применяется местный наркоз, датчик вводится непосредственно в уретру. Такой метод применяют исключительно при наличии серьёзных показаний и подозрении на онкологические заболевания.
Показания к УЗИ диагностике мочевого пузыря
Диагностика патологий мочевого пузыря проводится в несколько этапов – лабораторные исследования и инструментальная диагностика. После изучения общего анализа и посева мочи, а также развернутого анализа крови, врач для уточнения диагноза может назначить УЗИ при наличии следующих симптомов:
• Боль, зуд, жжение и дискомфорт при мочеиспускании; • Боль в нижней области живота, локализующаяся в надлобковой зоне; • Частые позывы к мочеиспусканию, которые не приносят облегчения; • Появление в моче различных примесей – слизи, крови, гноя; • Подозрение на мочекаменную болезнь; • Любые отклонения от нормы в анализах мочи – повышенное содержание белка, лейкоцитов, бактерии, цилиндры и т.п.;• Подозрение на пузарчато-мочеточниковый рефлюкс.
При проведении УЗИ диагностики врач оценивает размер, контуры, форму и расположение мочевого пузыря, проверяет целостность и однородность тканей, выявляет патологические изменения, по которым в дальнейшем и устанавливается диагноз заболевания. При воспалительных процессах или наличии камней в мочевом пузыре, орган обычно увеличивается в размер и изменяется его эхогенная структура.
Профилактика
Болезни внутреннего органа легче предотвратить, нежели лечить. С этой целью применяется регулярная профилактика, включающая правильное питание и нормальный режим дня. Рекомендовано ежедневно выполнять несложные физические нагрузки и принимать витаминные комплексы, укрепляющие иммунную систему. Следует избегать переохлаждение органов малого таза. Негативно влияют на организм стрессы и переживания, поэтому следует себя оградить от них. Необходим следить за чистотой половых органов, чтобы инфекция не перешла на органы мочевыводящей системы.
Первое «почетное» место в урологии занимают болезни мочевого пузыря у женщин. Симптомы обычно ярко выраженные, пациентки жалуются на боли в животе, рези во время опорожнения и белые выделения. Из-за анатомического строения органа у представительниц слабого пола в несколько раз чаще наблюдаются аномалии и пороки пузыря, а также воспалительные процессы, полипы, свищи, опухоли и т.п.
Самым распространенным типично женским заболеванием является цистит. Частые переохлаждения, инфекции ЗППП, стрессы провоцируют болезни мочевого пузыря у женщин. Симптомы прявляются в виде частых походов в туалет, рези во время мочеиспускания, ощущения неполного опорожнения и невыносимых болевых ощущений во время движения. Многие девушки стесняются обращаться к гинекологу, затягивая проблему и усугубляя ситуацию.
Мужчинам в этом плане проще — у них редко встречаются подобные отклонения. А все дело в том, что мочевой пузырь у женщин намного короче, и, соответственно, вредным микроорганизмам намного проще проникать в него. Вдобавок к этому у девушек лимфатическая система напрямую связана с половыми органами, что увеличивает риск патологических реакций при любых воспалениях.
По медицинской статистике, каждая четвертая представительница прекрасного пола страдала от этого недуга в своей жизни, а у каждой 8-й наблюдается хроническая стадия цистита. Основными причинами появления малоприятного недуга являются инфекции: протей, стафилококк, грибок, синегнойная и кишечная палочка, трихомонады. Признаки болезни мочевого пузыря следующие:
-ложные позывы к опорожнению;
-учащенное и болезненное мочеиспускание;
-возможны признаки недержания;
-жжение, рези во время или в конце мочеиспускания.
Клиническая картина наблюдается примерно полторы недели, потом симптомы могут стихнуть и через какое-то время снова проявиться, если не начато соответствующее лечение. На протяжении всей жизни встречаются разные болезни мочевого пузыря у женщин. Симптомы практически при всех патологиях схожи. Еще одно заболевание, которое встречается преимущественно у слабого пола, – лейкоплакия. Оно характеризуется патологическими изменениями слизистой оболочки, которая выстилает пузырь.
До конца науке не известна этиология и особенности течения болезни. Возможными факторами ее развития принято считать хронические и вирусные инфекции мочевыделительной системы, а также гормональный дисбаланс. Признаки лейкоплакии схожи с клиникой хронического цистита, единственное отличие заключается в том, что у пациентов с данным недугом мочеиспускание практически не нарушается. Наблюдается чувство жжения внизу живота, тупые или ноющие боли в промежности, над лобком, во влагалище, паховой области и спазмы.
Перечисленные жалобы относят к синдрому хронической тазовой боли. Для определения причины требуется полная диагностика. Прежде всего, нужно сдать анализ мочи, крови и провести УЗИ. При малейших признаках лучше посетить врача, поскольку существуют серьезные и очень опасные болезни мочевого пузыря у женщин. Симптомы – это всего лишь проявления, сигнализирующие о неполадках в работе организма.
Как проводится диагностика
Диагностикой и лечением заболеваний мочевого пузыря занимается врач-уролог. Дополнительно могут понадобиться консультации других специалистов:
- нефролога;
- гинеколога;
- онколога;
- иммунолога.
Важную роль в диагностике патологий мочевика играют лабораторные тесты:
- общий анализ мочи. В ходе исследования оценивается цвет, прозрачность, консистенция урины.
- анализ мочи по Нечипоренко. Показывает, сколько форменных элементов содержится в 1 мл мочи. Если в мочевом пузыре возник инфекционный процесс, то будет повышен уровень лейкоцитов. При макрогематурии анализ покажет увеличенное число эритроцитов;
- бактериологичесий анализ мочи. Назначается при подозрении на инфекционные заболевания в мочевом пузыре. Выявляет вид патогенных микроорганизмов;
- общий анализ крови. Определяет уровень лейкоцитов, эритроцитов, тромбоцитов, гемоглобина в крови;
- биохимия крови. Предоставляет информацию о работе внутренних органов. Исследуемые показатели — креатинин, холестерин, мочевина;
- мазок из влагалища у женщин и мочеиспускательного канала у мужчин. Выполняется при подозрении на половые инфекции;
- пункция кист и раковых опухолей. Во время процедуры при помощи специальной иглы производится забор содержимого опухолей. Далее биологический материал исследуется в лаборатории под микроскопом.
Лабораторные методы исследования — важная часть диагностики заболеваний мочевого пузыря
А также для выявления заболеваний мочевого пузыря применяются инструментальные способы диагностики:
- ультразвуковое исследование. Метод позволяет определить форму органа, его параметры, степень сокращение детрузора. А также УЗИ может обнаружить почечные камни, кисты, злокачественные образования;
- компьютерная томография. Назначается в ситуациях, когда результаты УЗИ не дали необходимой информации для постановки точного диагноза. Во время исследования получают послойные снимки мочевого пузыря, что позволяет выявить даже скрытые патологии;
- экскреторная урография. Необходима для определения состояния сосудов мочевика. Первый этап процедуры — внутривенное введение обследуемому контрастного вещества. С током крови медикамент поступает в мочевой пузырь. После этого выполняется рентгенография органа. Контрастное вещество в несколько раз усиливает визуализацию артерий на снимке;
-
цистоскопия. Проводится при помощи медицинского приспособления — цистоскопа (гибкой трубки, оборудованной светодиодом и мини-камерой), который вводится в мочевой пузырь через уретру. Во время исследования изображение органа выводится на экран монитора. Диагностический способ незаменим при деформации мочевика, наличии в органе конкрементов, кист, раковых образований.
Дифференциальная диагностика
Дифференциальная диагностика необходима для того, чтобы поставить единственный верный диагноз. Многие заболевания имеют схожие клинические признаки. Опираясь на результаты лабораторных тестов и показатели инструментальных методов исследования, специалист выбирает из списка возможных заболеваний истинное.
Самые частые заболевания мочевого пузыря
Самые частые болезни мочевого пузыря – это его воспаление (цистит) и мочекаменная болезнь.
Кроме того, встречаются грыжа, туберкулез, сифилис, паразитарные заболевания мочевого пузыря. В мочевом пузыре могут развиваться доброкачественные и злокачественные новообразования. Отдельно выделяют состояние, называемое «гиперактивный мочевой пузырь».
Основной симптом цистита – это частое болезненное мочеиспускание малыми порциями. Иногда (довольно редко) в моче видна примесь свежей крови, появляющаяся в конце процесса мочеиспускания. Больного беспокоят режущие, иногда очень сильные боли внизу живота, в лобковой области, особенно при мочеиспускании. Отмечается недержание мочи, а также ощущение неполного опорожнения мочевого пузыря. Моча может приобретать неприятный запах. Иногда (довольно редко) страдает и общее состояние: может появиться повышение температуры тела, слабость, недомогание, снижение работоспособности.
Камни мочевого пузыря проявляются преимущественно острыми приступообразными болями, распространяющимися в паховую область и промежность. Часто возникает учащенное болезненное мочеиспускание.
Скользящая грыжа мочевого пузыря – это состояние, при котором стенка этого органа выпячивается через отверстие в мышечной стенке брюшной полости, преимущественно в комплексе с другими органами (сальник, кишечник). Чаще всего встречается паховая, пахово-мошоночная, бедренная грыжа. Заподозрить это состояние можно при наблюдении за грыжей: она изменяется в размерах в зависимости от степени наполнения мочевого пузыря. Характерно мочеиспускание в два приема. Иногда возникает задержка мочи или частое мочеиспускание.
Туберкулез мочевого пузыря является осложнением туберкулеза почек. Клиническая картина нехарактерна, преобладают симптомы цистита. При тяжелом поражении мочевого пузыря возникает странгурия – затрудненное мочеиспускание, сопровождающееся спастической болью. Сифилис мочевого пузыря также не имеет особенностей в клинике, для него характерно длительное упорное течение.
Паразитарные заболевания мочевого пузыря включают шистосомоз, эхинококкоз, трихомоноз и проявляются учащенным болезненным мочеиспусканием, часто с примесью крови в моче.
Такие же симптомы наблюдаются при лейкоплакии мочевого пузыря – состоянии, развивающемся вследствие хронического воспаления этого органа и проявляющемся ороговением поверхностных эпителиальных клеток, выстилающих слизистую оболочку.
Симптомы опухоли мочевого пузыря определяются прежде всего ее расположением и отношением к устьям мочеточников. Среди доброкачественных опухолей преобладают папилломы мочевого пузыря. Они обычно располагаются возле отверстий мочеиспускательного канала и мочеточников, проявляются кровотечением. Самая частая злокачественная опухоль – папиллярный рак, также проявляющийся прежде всего наличием крови в моче. На поздних стадиях присоединяются признаки, связанные с прорастанием опухоли в соседние органы, раковой кахексией, отдаленными метастазами.
Гиперактивность мочевого пузыря –это патологическое состояние, связанное преимущественно с нарушением иннервации этого органа. Проявляется оно неспособностью контролировать процесс мочеиспускания, в результате чего оно становится непроизвольным, чаще всего небольшими порциями, частым. В отличие от цистита, болезненность при этом нехарактерна.
Таким образом, вовремя обнаруженные симптомы могут помочь пациенту заподозрить у себя болезни мочевого пузыря и вовремя обратиться к специалисту, это ускорит выздоровление и облегчит больному состояние.
Методы лечения.
Методы лечения включают в себя:
- хирургическое лечение
- лучевую терапию
- химиотерапию
- симптоматическое лечение, направленное на лечение осложнения и облегчения состояния больного, улучшение его самочувствия
Хирургическое лечение
При 4 стадии хирургическое лечение не всегда возможно и не всегда представляется целесообразным. Объем операции очень велик. Наиболее активно применяется радикальная цистэктомия. Мочевой пузырь удаляется полностью. Часто вместе с ним удаляется окружающие его ткани и прилежащие органы (в частности, матка у женщин), подобное вмешательство носит название передней экзентерации. Операция такого объема переносится пациентами достаточно тяжело, и в дальнейшем влечет за собой инвалидизацию, связанную с отсутствием мочевого пузыря и невозможностью осуществлять отвод мочи естественным образом. Однако, альтернативного способа эффективно хирургически удалить опухоль на столь поздней стадии пока не найдено. В послеоперационном периоде пациента ждет длительное восстановление. Вопрос с отводом мочи решается в перспективе несколькими способами. Возможно наложение нефростомы с прикреплением специального накопительного устройства вне тела, крепящегося снаружи наподобие непроницаемого пакета, и опорожняющегося пациентом вручную. Также практикуются операции подшивания мочеточников к кишечнику, в этом случае моча выводится через анальное отверстие. Плюсом такого метода является отсутствие внешних устройств и трубок на теле, минусом — непривычность ощущений в кишечнике и повышение риска инфекционного поражения почек вследствие их соединения с кишкой через мочеточник.
Принимая решение о необходимости операции, хирург отталкивается от следующих критериев:
- не слишком ли высок риск операции для жизни?
- возможно ли полное удаление опухоли?
- есть ли шанс на длительную ремиссию или излечение в случае операции?
Взвесив все за и против, врач принимает решение и обсуждает его с пациентом, мягко объясняя свою позицию.
Дополнением к оперативному лечению могут являться лучевая терапия и химиотерапия. Они применяются как вместе, так и по отдельности, как до операции, так и после.
Лучевая терапия
Лучевая терапия активно применяется при лечении рака мочевого пузыря, в частности, его 4 стадии. Применение метода возможно как перед операцией, как подготовка к ней, или после операции, так и в качестве самостоятельной методики в тех случаях, когда оперативное лечение не показано.
Эффективность лучевой терапии основана на том, что облучение в первую очередь уничтожает быстро размножающиеся клетки, т.е. именно клетки раковой опухоли. Специалист выбирает дозу облучение, которая минимально вредит здоровым тканям, при этом разрушая раковые клетки опухоли.
Отдельно следует упомянуть брахитерапию — разновидность лучевой терапии, при которой источник радиации вводится непосредственно в ткани. При раке мочевого пузыря брахитерапию применяют интраоперационно (во время операции). Преимущества методики в ее локальном, прицельном воздействии, позволяющем снизить негативное влияние на здоровые ткани.
Химиотерапия
Принцип действия химиотерапии основан на том, что применяемые препараты, токсически влияющие на ткани, повреждают клетки опухоли, что приводит к их частичной гибели и существенному замедлению роста опухоли. К сожалению, здоровые ткани также подвергаются негативному воздействию (хотя и в гораздо меньшей мере, чем клетки опухоли), что ведет к появлению побочных эффектов в виде тошноты, расстройства стула, слабость, нарушения аппетита.
Целесообразность применения химиотерапии определяется гистологическим типом опухоли. Химиотерапия назначается как перед операцией или после нее, так и в качестве самостоятельного метода, или в сочетании с лучевой терапией.
Одним из перспективных современных методов лекарственной терапии при раке является иммунотерапия.
Выбор метода лечения осуществляется врачом с учетом перспектив, факторов риска, и, обязательно, с учетом мнения пациента при наличии возможности выбора между равнозначными методами. Каждый случай, особенно при поздних стадиях болезни, глубоко индивидуален и требует вдумчивого подхода.
Симптоматическое лечение
Симптоматическое лечение преследует цель снизить проявления заболевания, компенсировать его осложнения, и улучшить качество жизни пациента.
Важными задачами является борьба с анемией, купирование болей, профилактика инфекций
Также для качественного лечения опухоли и эффективного применения описанных выше методов, необходимо уделять внимание лечению хронических сопутствующих заболеваний (гипертонии, сахарного диабета, астмы и др.)
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.
Мочекаменная болезнь
Также довольно часто причиной недуга мочевого пузыря у женщин может стать попадание или образования в нем камней.
Ученые выяснили, что мочекаменная болезнь развивается вследствие генетических нарушений в обмене веществ и проявляется такими симптомами:
- Болевой синдром имеет ноющий приступообразный характер, который локализуется в области поясницы и отдает в вульварную зону (половые губы).
- Затрудненное и , струя мочи может прерываться, так как камни, находящиеся в мочевом пузыре, могут препятствовать ее нормальному оттоку.
- Моча может быть мутной или смешанной с кровью, так как острые конкременты повреждают стенки мочеточника.
- Ухудшение общего состояния, появление озноба, что свидетельствует о наличии инфекции в мочевыводящей системе.
Консервативное лечение направлено на борьбу с болевым синдромом, расщепление камней и выведение их вместе с мочой. Лекарственные препараты назначаются в зависимости от состава камней.
Если камни имеют фосфатную этиологию, то назначают мочегонные, противовоспалительные и дифосфонатные препараты. Также в этом случае рекомендуется лечение травами в домашних условиях в качестве вспомогательной терапии.
Когда камни имеют оксалатную этиологию, то назначают цитратные свечи, витамины и мочегонные средства.
При наличии уратных камней назначают препараты, которые замедляют процесс синтеза мочевины и изменяют мочевую кислотность, с целью растворения конкрементов и выведения из организма вместе с мочой. Если существует необходимость снять болевые ощущения, то показаны спазмолитики и анальгетики. При наличии бактериальной инфекции назначаются антибиотики.
Наиболее частыми операциями по являются такие:
- Трансуретральная цистолитолапаксия. Проводится под общим или местным наркозом. Специалист через уретру вводит трубку с камерой, которая фиксирует камни в мочевом пузыре. С помощью лазера конкременты расщепляются на мелкие части и вымываются из мочевого пузыря жидкостью.
- Подкожная надлобковая цистолитолапаксия. Операция проходит под общей анестезией. Хирург делает небольшой надрез внизу живота, а потом и в мочевом пузыре, и непосредственно через него уже извлекает камни.
- Открытая цистотомия. Процедура похожа по проведению на подкожную, но в этом случае делается большой разрез на животе и мочевом пузыре одновременно. Операция делается под общим наркозом и тогда, когда кроме удаления камней пациент нуждается еще в каком-то типе операции на мочевом пузыре.
Новообразования мочевого пузыря
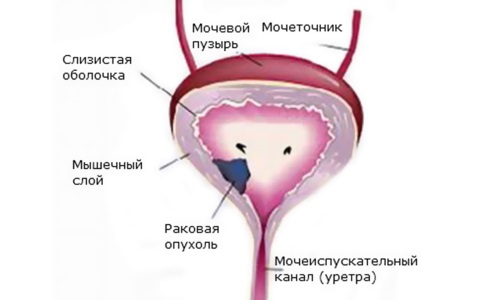
Киста мочевого пузыря — доброкачественное новообразование, имеющее врожденный характер. Средняя часть мочевого протока должна закрыться на 20-24 неделе внутриутробного развития. Если этого не случается, концы протока остаются спаянными, а средняя часть — открытой. Формируется кистозная полость, из-за которой в дальнейшем могут развиваться хронические заболевания. Порок диагностируется как у маленьких девочек, так и у взрослых женщин. Киста может быть обнаружена при пальпации нижней части живота. Новообразование располагается между пупком и лобком.
Киста длительное время развивается, никак не проявляет себя. При этой патологии мочевого пузыря симптомы могут появиться только во взрослом возрасте. По достижении кистой больших размеров начинается острый воспалительный процесс, сопровождающийся нагноением. Полость может содержать частички мекония, слизи, серозной жидкости. Их выход за пределы капсулы приводит к инфицированию окружающих тканей. В таком случае наблюдается значительное повышение температуры, острые боли, усиливающиеся при нахождении в положении стоя.
Острый воспалительный процесс приводит к появлению признаков интоксикации организма, покраснению и отеку кожных покровов лобковой области. Внизу живота обнаруживается объемное опухолевидное образование. При выходе содержимого кисты в мочевой пузырь моча приобретает мутный оттенок и неприятный запах. Выход жидкости в брюшную полость способствует развитию перитонита — опасного для жизни состояния.
Рак мочевого пузыря у женщин возникает достаточно редко. Болезнь не всегда обнаруживается на ранних стадиях, что способствует снижению шансов на выживание. Развитие злокачественной опухоли сопровождается появлением кровянистых примесей в моче. Могут отмечаться признаки раздражения стенок мочевого пузыря — учащенные позывы к мочеиспусканию, боли внизу живота, ложные позывы, затруднение выведения мочи. Симптомы рака мочевого пузыря схожи с проявлениями цистита и мочекаменной болезни. Выраженная клиническая картина наблюдается при расположении новообразования вблизи уретры.
Существует большое количество заболеваний мочевого пузыря, имеющих схожие симптомы. Поставить точный диагноз сможет только врач-уролог. Самолечение способно привести к усугублению тяжести течения патологического процесса.