Перенашивание беременности
Содержание:
Переношенная беременность: последствия
Внутриутробная гибель плода на таком позднем сроке — самое страшное, что может случиться вследствие кислородной недостаточности, вызванной истинным перенашиванием. К счастью, подобные трагедии случаются достаточно редко. Тем не менее, существуют и другие опасности, тоже весьма серьезные.
Черепные кости переношенного ребенка начинают затвердевать, утрачивают свою подвижность и гибкость, а это значит, что во время рождения естественным путем головочка малыша хуже сможет изменять свою форму, проходя по узким родовым путям. Это чревато различными родовыми травмами новорожденного и роженицы. Особенно в сочетании с тем, что переношенный ребенок рождается, как правило, крупным, с большим весом. Вероятна слабая родовая деятельность с необходимостью медикаментозной стимуляции, а также чаще возникают родовые кровотечения. Нередко переношенные дети в родах наглатываются околоплодных вод, в которых обычно уже содержится первородный кал малыша (меконий), что является признаком гипоксии плода.
На общем виде и самочувствии малыша затянувшаяся беременность тоже отразится. Принимающие роды врачи сразу узнают переношенного ребенка. Его кожица сухая и сморщенная (особенно на стопах и ладонях), шелушится, может иметь зеленоватый или желтоватый оттенок, на ней уже нет первородной смазки, швы и роднички на головке узкие, ноготки и волоски могут быть более длинными, чем обычно у новорожденных.
Вдобавок ко всему, истинное перенашивание расширяет перечень показаний к проведению операции кесарева сечения. Так, к хирургическим родам прибегнут, если перенашивание сочетается с тазовым предлежанием, крупным плодом, немолодым возрастом мамы.
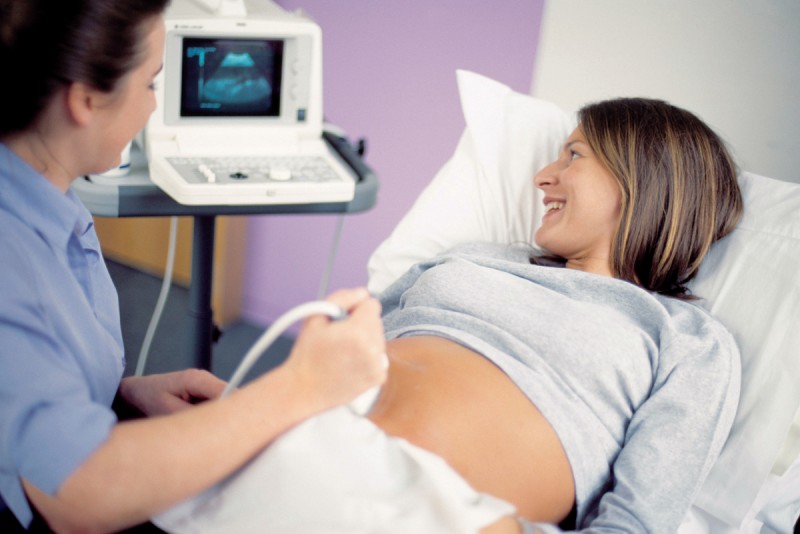
В целом, врачебная тактика в каждом отдельном случае будет отличаться. Но независимо от других обстоятельств, вначале гинеколог проведет цикл необходимых исследований беременной, которые позволят в точности установить, имеет место истинное или ложное перенашивание. Для этого женщине назначают вагинальный осмотр, УЗИ, допплерометрию, кардиотокографию. Обычно, если признаки родов отсутствуют на сроке 41-42 недель, то женщину кладут под наблюдение в стационар и начинают обследование.
По его результатам будет принято решение о дальнейших действиях. Если обнаружатся признаки внутриутробного страдания ребенка из-за перенашивания беременности, то роды будут проведены в экстренном порядке: либо путем кесарева сечения, либо при помощи стимуляции родовой деятельности. В противном случае, когда состояние плаценты и плода окажутся удовлетворительными, врачи займут наблюдательную позицию.
Следует обратиться к врачу, если на сроке выше 40 недель наблюдаются следующие признаки:
- окружность живота уменьшилась на 5-10 см;
- активность ребенка заметно снизилась, шевеления не ощущаются или бывают крайне редко;
- появилась выраженная сухость кожных покровов, которой не было раньше;
- отошли «грязные» воды (зеленые, коричневые).
Вам в любом случае не стоит ни о чем волноваться. Акушеры и гинекологи в подобных случаях действуют исключительно в интересах матери и ребенка. Какое бы решение ни было принято, нужно понимать: это решение в Вашей ситуации верное!
Специально для nashidetki.net- Екатерина Власенко
Причины перенашивания
Причины перенашивания беременности многообразны. Среди них особое значение имеют эндокринные нарушения — изменения в работе щитовидной железы, сахарный диабет и др., а также функциональные сдвиги в деятельности центральной нервной системы. Перенашиванию способствует измененное соотношение гормонов, в частности эстрогенов и прогестерона. У женщин, перенесших аборты или воспалительные заболевания органов малого таза, может снижаться сократительная активность матки, что тоже часто вызывает перенашивание беременности.
Исследователями было замечено, что у женщин, перенашивающих беременность, обычно бывает изменен характер менструальной функции. Так, наиболее часто у них наблюдаются раннее и позднее начало менструаций, неустановившийся менструальный цикл, нерегулярные менструации.
Перенашивание беременности также может быть связано с перенесенными женщиной психоэмоциональными потрясениями. Имеют значение перенапряжение, связанное с разнообразными эмоциональными нагрузками, а также недостаточная физическая нагрузка.
Ученые обратили внимание и на то, что перенашивание беременности часто бывает у женщин, страдающих заболеваниями печени, желудка и кишечника. Эти болезни могут являться предрасполагающими факторами, так как при поражении печени нарушаются процессы обмена эстрогенов (женских половых гормонов), что приводит к снижению возбудимости, инертности матки
У беременных, длительное время соблюдающих постельный режим в связи с сопутствующими заболеваниями, головка плода может своевременно не опуститься во вход в малый таз и не оказать раздражающего действия на рецепторный аппарат шейки матки.
Кроме перечисленных, существуют и другие факторы риска по перенашиванию беременности:
- различные нарушения функции яичников;
- привычное невынашивание беременности;
- угроза прерывания настоящей беременности и лечение гормонами;
- перенашивание предыдущей беременности;
- предшествующее рождение ребенка с массой тела более 4 кг;
- предыдущие беременности, закончившиеся мертворождениями;
- возраст первородящей более 30 лет;
- наличие сопутствующей патологии;
- поздний гестоз;
- тазовое предлежание плода;
- сидячий, малоподвижный образ жизни женщины до и во время беременности.
Что способствует перенашиванию
Переношенная беременность возникает вследствие воздействия множества факторов, но главной причиной выступает нарушенная нейрогуморальная регуляция в материнском организме, которая играет роль в формировании родовой доминанты. То есть имеются как функциональные расстройства в головном мозге, так и гормональный дисбаланс (гормоны, «подстегивающие» начало родовой деятельности: эстрогены и ХГЧ, прогестерон и плацентарный лактоген, гистамин и серотонин, простагландины и прочие).
Но в ряде случаев перенашивание беременности развивается не из-за состояния организма матери, а патологии плода и/или плаценты. В связи с этим все провоцирующие перенашивание факторы делятся на 2 группы: плодовые и материнские.
- Изменения в материнском организме
- психические травмы и стрессы;
- страх родов и боязнь потерять ребенка;
- травмы головного мозга в прошлом;
- эндокринная патология (болезни щитовидки, сахарный диабет, ожирение);
- болезни пищеварительного тракта и патология печени;
- инфантилизм;
- перенесенные грипп или ОРВИ в период вынашивания плода;
- детские инфекции в прошлом (корь, скарлатина и другие);
- нарушенная менструальная функция;
- половой и общий инфантилизм;
- опухоли матки;
- воспалительные процессы половых органов (цервицит, эндометрит или сальпингоофорит);
- дисфункция яичников;
- многочисленные аборты;
- роды крупным малышом в анамнезе;
- гиподинамия в период беременности;
- угроза прерывания текущей беременности и ее медикаментозная терапия;
- возраст (первые роды после 30 лет);
- наследственность (перенашивание беременности отмечалось у родственниц женщины);
- гестоз.
- Изменения в организме ребенка
- пороки развития головного мозга (анэнцефалия, водянка мозга, микроцефалия)
- сбои в развитии гипофизарно-надпочечниковой системе;
- патология почек плода (поликистоз);
- тазовое предлежание;
- гипоплазия надпочечников;
- болезнь Дауна.
Патогенез перенашивания
В механизме развития перенашивания важную роль играет плацента и изменения, в ней происходящие. Перенашивание может быть обусловлено запоздалым или диссоциированным созреванием плаценты, хронической плацентарной недостаточностью или сохранение плацентой иммунологической толерантности, которая препятствует возникновение иммунологических реакций, направленных на отторжение плода в положенный срок.
Возникающие трофические и дистрофические изменения в амнионе и децидуальной оболочке ведут к нарушению синтеза простагландинов, участвующих в родовом акте. Также возникают гормональные сбои в общей плодово-плацентарно-материнской системе. Изменяется соотношение гонадотропных гормонов, увеличивается содержание прогестерона, хорионического гонадотропина и катехоламинов, что подстегивает перенашивание.
Макроскопически масса плаценты увеличена, хотя толщина ее уменьшена. Сама плацента суховатая, а разграничение на дольки стерто. Также детское место прокрашивается зелеными водами (отхождение мекония вследствие гипоксии плода). По всей площади плаценты отмечаются белые инфаркты и кальцификаты, места жирового перерождения.
Меняются и околоплодные воды. Амниотическая жидкость теряет прозрачность и изменяет свой состав. В случае незначительного перенашивания воды приобретают опалесцирующий оттенок, становятся беловатыми из-за растворенных в них сыровидной смазки плода и кожного эпителия. При возникновении гипоксии малыша воды становятся зелеными или желтыми (отхождение мекония).
Изменяется фосфолипидный состав амниотической жидкости. Нарушается содержание лецитина и сфингомиелина, которые отвечают за образование сурфактанта (вещество, не дающее спадаться легким на вдохе) в легких ребенка. Вследствие нарушенного синтеза сурфактанта у перезрелого плода развивается синдром дыхательных расстройств и образуются гиалиновые мембраны в легких.
Уменьшение объема вод и изменение их физико-химических свойств снижает бактерицидность амниотической жидкости, возрастает количество бактерий, что способствует развитию внутриутробной пневмонии малыша.
Снижение объема околоплодных вод при переношенной беременности прямо пропорционально длительности перенашивания:
- в полную 41 неделю объем амниотической жидкости снижается на 100 – 200 мл и составляет 600 – 700 мл (нормальное количество вод 800 – 900 мл);
- в полные 42 недели объем вод уменьшается в 2 раза и составляет 350 – 400 мл;
- в полные 43 недели вод становится очень мало (200 – 300 мл) – развивается выраженное маловодие;
- при значительном перенашивании (44 и больше недель) воды практически исчезают, их объем составляет 40 – 60 мл.
В чем опасность перенашивания?
Истинное перенашивание беременности является серьезным осложнением, основная опасность которого – повышение риска перинатальной смерти плода в 1,5–2 раза. Вероятность гипоксии во время внутриутробного развития и родоразрешения резко возрастает. Последствиями могут стать тяжелые роды, ведущие к разрывам тканей у роженицы, дыхательные расстройства у плода, поражения ЦНС, приводящие к отставанию в развитии.
Последствия для женщины
Переношенная беременность может приводить к аномалиям родовой деятельности: слабым или избыточным сокращениям матки, дискоординации, проявляющейся в болезненных, нерезультативных схватках при закрытой шейке.
Запоздалые роды могут приводить к ряду осложнений:
- Лохиометра. Малая сократительная способность матки может быть причиной нарушения оттока послеродовых выделений, приводящей к болям в малом тазу, лихорадке.
- Разрывы: лонного сочленения (подвижного соединения лобковых костей), промежности, влагалища, вульвы, шейки матки из-за крупных размеров плода и малой подвижности костей его черепа.
- Маточные кровотечения.
- Инфицирование.
Последствия для ребенка
Внешним признаком плода при переношенной беременности является зеленый оттенок кожных покровов и ногтей, причина чего – наличие первородного кала в околоплодных водах. Кожа рыхлая, верхние слои размягченные и набухшие. Защитные функции эпидермиса снижены, поэтому нередки случаи развития инфекционных поражений кожи.
ЧИТАЕМ ТАКЖЕ: последствия зеленых вод при родах
Количество первородной смазки, защищающей малыша от внешних воздействий и облегчающей прохождение его по родовым путям, мало, или же ее нет вовсе. Этим объясняется состоянием кожи, ведь естественный барьер отсутствует, и излишняя жидкость проникает в кожу. Кости черепа у ребенка затвердевшие, подкожный жировой слой истончен.
Из-за снижения бактерицидности амниотической жидкости у переношенного ребенка возрастает риск развития такого последствия перенашивания, как внутриутробная пневмония. По причине изменения фосфолипидного состава вод происходит разрушение сурфактанта в легких, в результате чего увеличивается вероятность возникновения у плода дыхательных расстройств.
Аспирация первородным калом – состояние, вызванное попаданием мекония в легкие плода. После рождения у ребенка отмечаются: синюшность кожи и слизистых оболочек, тяжелое, частое, поверхностное дыхание, увеличенная грудная клетка. Синдром возникает вследствие нехватки кислорода в организме плода, приводящей к расслаблению сфинктера ануса и опорожнению кишечника.
Общая заболеваемость в течение первого года жизни у переношенного ребенка более чем в два раза превышает средние показатели. Высок риск развития рахита, малокровия и синдрома вегетативной дисфункции, который проявляется (иногда не сразу) в виде:
- нарушений функции пищеварения (расстройства стула, метеоризм, срыгивания);
- скачков частоты сердечных сокращений, болей в сердце;
- колебаний артериального давления;
- снижения концентрации и ухудшения памяти;
- нарушения терморегуляции;
- головокружений;
- утомляемости, капризности.
На фоне плохого плацентарного кровоснабжения и кислородного голодания могут развиваться патологии печени. Желтуха новорожденных у переношенных детей обычно выражена сильнее. Неврологические нарушения, вызванные гипоксией, проявляются в виде сниженного мышечного тонуса, судорог, проблем со слухом и зрением, пороков сердца, гиперактивности.
Из-за воздействия на организм малыша материнских гормонов нередко возникает половой криз. У мальчиков и девочек он проявляется в виде набухания молочных желез и выделения из них секрета, похожего на молозиво. У мальчиков может наблюдаться повышенная пигментация в районе мошонки и сосков. У девочек часто припухают половые губы, спустя несколько дней после рождения появляются слизистые или кровянистые выделения. Из-за закупоривания сальных желез возникает сыпь белого или светло-желтого цвета, напоминающая угревую.
Переношенный ребенок имеет высокую вероятность получения травмы в родах. Случаются переломы ручек и ножек, вывихи бедра, повреждения плеча, ключицы, плечевого сплетения. При травмировании костей черепа и головного мозга могут развиться внутричерепные кровоизлияния.
Какую беременность считают переношенной?
Когда беременность длится более 42 недель, ее можно считать как переношенной, так и пролонгированной. Ключевую роль здесь играет не гестационный срок, а состояние плода и плаценты. При пролонгированной беременности орган не имеет признаков старения, показатели плода в норме. Такая беременность не считается патологией и заканчивается рождением здорового малыша.

Истинное перенашивание не столь безвредно, оно сопровождается старением плаценты. Этот временный орган обеспечивает плод кислородом и необходимыми веществами, синтезирует гормоны, защищает его от токсинов и инфекций, а также участвует в выведении продуктов обмена. К 37 неделе плацента достигает зрелости и постепенно начинает стареть, ведь природой заложена ограниченная продолжительность жизни этого органа. Если беременность затянулась до срока в 41–42 недели, плацента стала заметно хуже справляться со своей функцией, состояние плода ухудшается, она характеризуется как переношенная.
Признаками перенашивания беременности являются: остановка набора веса или даже его потеря, уменьшение объема живота. Это объясняется уменьшением количества околоплодных вод. Если к 40 неделе их количество составляет около 1100 мл, к 42-недельному сроку остается лишь 700 мл. Меняется их качество и биохимический состав. Жидкость становится мутной, снижаются ее бактерицидные свойства. Она хуже фильтруется, ее объем уменьшается, что приводит к большой концентрации в ней продуктов жизнедеятельности.
Часто размеры плода при переношенной беременности увеличены. Его масса достигает 4 кг и более, объем головки на 1,5–2 см больше нормы, рост – на 2–3. Кости черепа становятся более плотными, их подвижность снижается. Костные швы и роднички срастаются.
Переношенная беременность характеризуется уплотнением матки, повышением ее дна, незрелостью шейки (закрытая, плотная, длина 3 см и более). Упругость и эластичность кожи беременной ухудшается, вместо молозива нередко начинается вырабатываться молоко. Вследствие нехватки кислорода наблюдается снижение или увеличение частоты сердечных сокращений плода. Из-за гипоксии ребенок становится более подвижным, проявляя признаки беспокойства.
Диагноз
Диагноз ставят на основании данных анамнеза, акушерского обследования, лабораторных и инструментальных методов исследования
Важно уточнить, имеет место истинное перенашивание беременности или пролонгирование беременности, ибо тактика ведения беременности и родов в том или другом случае должна быть различной.. Для истинного П
б., по данным ФКГ и ЭКГ плода, характерны следующие изменения сердечной деятельности: монотонность ритма, неравномерность тонов, большая длительность и высокий вольтаж комплекса QRS, расщепление верхушки зубца R, измененная реакция на функциональные пробы или ее отсутствие. При пролонгированной беременности отмечается нек-рое повышение вольтажа желудочкового комплекса QRS плода, увеличение его длительности по сравнению с этими показателями при доношенной беременности.
Для истинного П. б., по данным ФКГ и ЭКГ плода, характерны следующие изменения сердечной деятельности: монотонность ритма, неравномерность тонов, большая длительность и высокий вольтаж комплекса QRS, расщепление верхушки зубца R, измененная реакция на функциональные пробы или ее отсутствие. При пролонгированной беременности отмечается нек-рое повышение вольтажа желудочкового комплекса QRS плода, увеличение его длительности по сравнению с этими показателями при доношенной беременности.
При ультразвуковом исследовании (см. Ультразвуковая диагностика, в акушерстве и гинекологии) у женщин с истинным П. б. выявлено уменьшение толщины плаценты, относительное маловодие, более четкие контуры и утолщение костей черепа плода, прекращение увеличения бипариетального размера головки плода после 40 нед. беременности, крупные размеры плода. При пролонгированной беременности размеры плода более крупные, чем при доношенной, и отмечается увеличение бипариетального размера головки плода.
При амниоскопии (см.) характерным для истинного П. б. являются: малое количество мутных (опалесци-рующих) или окрашенных меконием околоплодных вод, небольшое количество (или отсутствие) хлопьев казеозной смазки, отмечается высокое содержание (более 50%) безъядерных жировых клеток. Характерны следующие биохим, показатели амниотической жидкости, полученной при амниоцентезе (см.): повышение активности лактатдегидрогеназы, концентрации молочной к-ты и общего белка, уменьшение активности термостабильного изофермента щелочной фосфатазы, снижение концентрации глюкозы.
При истинном П. б. изменено содержание гормонов: снижен уровень эстрогенов, в основном за счет эстриола (см.), который играет важную роль в подготовке шейки матки и нижнего сегмента к родам; уровень прогестерона (прегнандиола) повышен (см. Прогестерон), высокий прогестерон-эстрогенный индекс. Отмечено нек-рое снижение в клетках миометрия содержания гликогена, РНК, активности НАД-диафоразы, сукцинатдегидрогеназы и др.; при пролонгированной беременности ясно выраженных изменений в миометрии не выявлено.
На истинное П. б. указывают результаты цитологического исследования влагалищного мазка — отмечается третий и четвертый цитотип мазка (см. Влагалище).
Что такое переношенная беременность?
Точную дату родов определить не так легко, так как большинство женщин не знают дня зачатия. О сроке беременности судят по первому дню от начала последней менструации и по результатам УЗИ.
Средняя продолжительность нормальной беременности имеет довольно широкие границы: она составляет 40 недель или 280 дней, плюс-минус две недели.
Таким образом, роды на 38-42 неделях не считают преждевременными или поздними. Перенашивание наступает, если беременность продолжается более чем 42 недели и сопровождается определенными симптомами.
Симптомы
Внешний облик женщины изменяется: масса тела снижается более чем на 1 кг, окружность живота уменьшается на 5-10 см, что вызвано уменьшением количества околоплодных вод.
Из молочных желез может выделяться молоко вместо молозива. Тургор кожи снижается.
Объективное подтверждение переношенности получают после проведения ультразвукового и ряда других исследований.
Вы знаете, можно ли принимать Дюфастон на поздних сроках беременности? Спросим у доктора!
О том, можно ли пить какао при беременности, расскажет эта статья.
Признаки
Различают перенашивание мнимое (хронологическое, при неправильно поставленном сроке родов) и истинное (биологическое).
Таким образом, основным показателем переношенной беременности служит не фактический срок, а происходящие значительные изменения со стороны плода и плаценты.
Окончательный диагноз определяют по результатам УЗИ и кардиотокографии (КТГ), амниоскопии (исследования околоплодных вод).
При проведении диагностики оцениваются несколько параметров:
- степень старения плаценты (могут появится признаки фето-плацентарной недостаточности, что приводит к гипоксии плода);
- плотность костей черепа ребенка и состояние родничков;
- сердцебиение ребенка;
- количество и цвет околоплодных вод, наличие в них мекония (их становится меньше, они приобретают зеленоватый цвет);
- маточный и фето-плацентарный кровоток( при перенашивании он уменьшается).
Кроме УЗИ исследования будущую маму могут направить на прохождение специальных гормональных тестов для измерения таких параметров как уровень ХГЧ (не понизился ли?), эстриола и плацентарного лактогена, кортикостероидов и прогестерона.
Истинными признаками переношенной беременности становятся:
- незрелость шейки матки при большом сроке беременности;
- «зеленые воды», мутные от мекония и их недостаточность (маловодие служит предпосылкой к слабой родовой деятельности);
- так называемый «плоский пузырь», обтягивающий головку ребенка (отсутствие передних вод);
- старение плаценты и невозможность её полноценного функционирования;
- плотные черепные кости у ребенка (что осложняет потужный период).
Причины
Причины переношенной беременности на сегодня четко не определены, поскольку эта серьезная патология развивается исходя из сложных физиологических процессов.
Врачи выделяют две большие подгруппы:
- Изменения в организме беременной (эндокринные нарушения или наличие хронических заболеваний половой сферы, заболевания печени, а также серьёзные психоэмоциональные потрясения). Установлена и зависимость от возраста роженицы: чем позже женщина забеременела впервые, тем больше вероятность «перехаживания».
- Изменения в организме ребенка.
Кроме причин медицинского характера, существует и психологические. Если будущая мама боится родовых болей, или осторожничает из-за ранее возникшей угрозы прерывания, психологически не готова к родам, организм продолжает сохранять беременность, как бы откладывая роды на потом. В такой ситуации важна помощь и поддержка близких, не помешает и консультация психолога.
Вам известно, опасен ли кольпит при беременности? Ответ на вопрос ищите в этой статье.
О дозировке но-шпы при беременности можно узнать из этой статьи.
А здесь — все о причинах https://puziko.online/beremennost/slozhnosti-beremennost/obmorok.html обмороков во время беременности.
Степени переношенности
Признаки переношенности плода получил название синдрома Беллентайна–Рунге. Специалисты различают три степени.
I степень — кожа новорожденного сухая (практически без смазки), но нормального цвета. Его общее состояние удовлетворительное. Околоплодные воды светлые, но их мало.
II степень — сухость кожи малыша сильно выражена, стопы и ручки сморщены (как после бани) и шелушатся, отмечаются признаки гипотрофии плода, кости черепа плотные. Околоплодные воды мутные от мекония.
III степень — ребенок обычно крупный, выглядит как маленький старичок (из-за истощения подкожной жировой клетчатки и образования складок), ногти длинные, кожа, ногти и околоплодные воды имеют желтую окраску (свидетельство сильной нехватки кислорода).
Проведение исследования общего состояния будущей матери при перенашивании
 Для окончательного решения в отношении тактики ведения родов, необходимо провести полноценное обследование беременной на предмет готовности ее к родам. Прежде всего, необходим осмотр на гинекологическом кресле с определением зрелости шейки. При наличии незрелости шеечного канала, незначительном размягчении или плотности, ее длине до 30 мм, отклонении к крестцу и закрытом внутреннем зеве решается вопрос стимуляции ее созревания.
Для окончательного решения в отношении тактики ведения родов, необходимо провести полноценное обследование беременной на предмет готовности ее к родам. Прежде всего, необходим осмотр на гинекологическом кресле с определением зрелости шейки. При наличии незрелости шеечного канала, незначительном размягчении или плотности, ее длине до 30 мм, отклонении к крестцу и закрытом внутреннем зеве решается вопрос стимуляции ее созревания.
По результатам, полученным при КТГ дополненном УЗ-сканирвоанием плода, совместно с результатами исследований мочи и крови формируется заключение. Ежедневно замеряется пульс с кровяным давлением, динамика веса, беседа с женщиной о самочувствии, что помогает оценке с учетом полученных данных о сердцебиении крохи, оценивающегося либо врачом за счет стетоскопа и прослушивания через живот, либо за счет особого фетального монитора.
Важно
Если состояние удовлетворительное, может проводиться подготовка к естественным родам со стимуляцией, либо решается вопрос о дате проведения кесарева сечения (когда прогнозы неблагоприятные).
Причины переношенной беременности
Фоном для переношенной беременности могут служить многочисленные факторы, негативно отражающиеся на репродуктивной функции женщины. Переношенная беременность часто протекает у женщин с нарушением менструальной функции (ранней или поздней менархе, нерегулярными менструациями, альгодисменореей), половым инфантилизмом. Неблагополучно на течении беременности в будущем могут сказываться инфекции детского возраста — корь, скарлатина, паротит, краснуха и др., а также перенесенные во время настоящей беременности грипп или ОРВИ.
Среди причин переношенной беременности нередко отмечаются эндокринные заболевания женщины (нарушения в работе щитовидной железы, сахарный диабет и др.), заболевания ЖКТ, печени. Эти состояния могут нарушать гормональный обмен и обусловливать инертность матки, ее пониженную возбудимость. К изменениям в нервно-мышечной регуляции деятельности матки также могут приводить воспаления репродуктивных органов (аднекситы, эндометриты, цервициты), опухоли матки (миома, фиброма), дисфункция яичников, гестозы, искусственное прерывание беременности в анамнезе.
Переношенная беременность может быть обусловлена недостаточной физической активностью, длительным постельным режимом, испытанными женщиной психическими травмами и эмоциональными потрясениями. Кроме всего выше названного, перенашиванию беременности способствует медикаментозная терапия при угрозе выкидыша, предшествующие роды крупным плодом, первые роды в возрасте старше 30 лет, тазовое предлежание плода, патология предыдущей беременности. Не исключается, что переношенная беременность может быть вызвана заболеваниями плода, прежде всего, пороками развития ЦНС (гидроцефалией, анэнцефалией, микроцефалией), болезнью Дауна, поликистозом почек, патологией надпочечников и др.
Поскольку в наступлении, протекании беременности и развитии родовой деятельности задействованы сложные механизмы с участием центральной нервной системы, гормонов (эстрогенов, гестагенов, глюкокортикоидов, ХГЧ, ацетилхолина, катехоламинов, серотонина, гистамина), энзимов, электролитов, микроэлементов и витаминов, фактически любой сбой в системе нейроэндокринной регуляции может послужить толчком к переношенной беременности.
Какую беременность считают переношенной
По физиологическим нормам беременность длится 10 акушерских месяцев (280 дней), или 40 полных недель, но далеко не все дети рождаются точно в срок. Доношенной считают беременность, при которой малыш рождается на 38–40 неделе. Если роды происходят значительно позже, то врачи бьют тревогу. Переношенной считается беременность, которая длится более 42 недель, при этом плод появляется с признаками перезрелости. Сроки переношенной беременности – это условный показатель, который учитывается при оценке общей клинической картины.
По мнению врачей-гинекологов, роды на 40–42 неделе допустимо относить к нормальным, особенно если будущая мама и ребенок в утробе чувствуют себя удовлетворительно. Если все показатели в норме и при этом роды происходят на 41–42 неделе, то беременность принято называть пролонгированной (продленной). Только после 42 недель беременность считают переношенной, но, если малыш рождается здоровым, этот диагноз тщательно проверяется.
Различают два вида патологии:
- Истинная (биологическая) переношенная беременность – такой диагноз ставят, когда роды задерживаются на 2 и более недели от предполагаемой даты, у плода диагностируются признаки перезрелости.
- Мнимая (физиологическая) переношенная и пролонгированная беременность – несмотря на задержку родов на 10 и более дней, если плацента сохраняет свои функции и обеспечивает нормальное питание плоду, а ребенок рождается без признаков перезрелости – это не считается перенашиванием.
Клинические рекомендации при переношенной беременности – это тщательная диагностика и внимательное ведение беременности и родов.
Чтобы точнее вычислить предполагаемую дату родов, нужно учитывать продолжительность менструального цикла, у всех женщин она разная. При цикле более 28 дней вполне вероятна пролонгированная беременность и роды после 41 недели. Если цикл менее 28 дней, роды могут начаться в 36 недель.
Причины переношенной беременности
Почему перенашивают беременность? Считается, что истинное перенашивание провоцирует не единственная причина, а сочетание нескольких факторов, их полный перечень до сих пор не установлен.
Следует подробно остановиться на одной из самых распространенных и безобидных причин переношенной беременности – некорректном подсчете срока беременности. Прежде всего, неточности в подсчетах могут произойти по причине менструальной дисфункции: если изначально менструации не отличились регулярностью, наиболее вероятную дату овуляции посчитать сложнее, чем при нормальном цикле.
Также ошибки в расчетах происходят при поздней первичной явке беременной, задержке нормального роста плода, наличии в маточной полости миоматозных узлов. Каким бы ни был высчитанный срок беременности, главным критерием правильного ее развития считается симметричность увеличения срока и развития плода.
Если в процессе обследования признаков «перезрелости» у плода не обнаружено, констатируется наличие ложного перенашивания, то есть пролонгированной беременности.
Биологическое, истинное, перенашивание имеет несколько причин, основной из них считается дисфункция отделов головного мозга, отвечающего за правильную регуляцию течения беременности. Также немаловажная роль в увеличении сроков вынашивания принадлежит:
— Гормональной дисфункции. Залог успешного развития и завершения беременности определяют несколько важных гормонов: прогестерон, хориальный гонадотропин, эстрогены, простагландины и прочие. В случае их некорректной секреции беременность также развивается некорректно.
— Патологиям плода: синдром Дауна, сложные пороки развития головного мозга, почек.
— Нарушениям функционирования плаценты, когда она не способна правильно обеспечивать развивающийся организм необходимым кислородом и питательными веществами.
— Патологиям матери: психологические травмы, перенесенные инфекции (особенно вирусные), неблагополучная наследственность, внегенитальные патологии, многочисленные аборты.
Вторая переношенная беременность никогда не считается случайностью и требует подробного обследования.