Клапанный пневмоторакс: симптомы и неотложная помощь
Содержание:
Этиология заболевания
К основным причинам клапанного пневмоторакса относятся механические повреждения грудной клетки, что приводят к нарушению целостности кожного покрова и мышц, относятся:
- перелом ребер;
- последствия от аварии;
- огнестрельные и ножевые ранения;
- механическое воздействие на грудную клетку, например, сильное сдавливание;
- падение с большой высоты;
- повреждение бронхиального дерева после проникновения инородного объекта;
- ошибка при хирургическом вмешательстве.
Как правило, клапанный пневмоторакс осложняется скоплением в грудной полости крови – гемотораксом. Данное состояние нередко возникает спонтанно, активируют процесс различные хронические болезни, например:
- туберкулез;
- эмфизема – представляет собой увеличение альвеол с дальнейшим разрушением и наличием в легких большого объема газов;
- абсцесс легкого – гнойное поражение области органа и формирование полости, которую окружает фиброзная ткань;
- пневмокониоз – профессиональное неизлечимое заболевание, характеризуется образованием соединительной ткани на месте легочной паренхимы, другое название – фиброз;
- синдром Бурхаве – спонтанный разрыв пищевода;
- муковисцидоз – опасное наследственное заболевание, поражающее органы дыхательной системы.
Спонтанный клапанный пневмоторакс может возникнуть в результате сильного кашля, длительного погружения на большую глубину и повышенной физической активности.
Помощь пациентам при открытом пневмотораксе
Первая помощь при открытом пневмотораксе заключается в предотвращении поступления воздуха в грудную клетку. Для того чтобы остановить этот процесс, на область травмы накладывают окклюзионную повязку – герметичная повязка, не допускающая проникновения воздуха.
Для ее наложения нужны стерильные салфетки, бинт, воздухонепроницаемый материал (клеенка, целлофан), антисептический раствор.
Правила эффективного наложения окклюзионной повязки:
- Пострадавшего усадить лицом к себе, успокоить и объяснить ваши дальнейшие действия.
- Надеть перчатки, провести визуальный осмотр места травмы, определить, где воздух проникает в плевральную полость.
- Кожу обработать антисептиком.
- Положить стерильные салфетки и зафиксировать их с помощью лейкопластыря или бинта.
- Сверху место травмы накрыть клеенкой или полиэтиленовой пленкой.
- Завершить бинтование.
Для предупреждения развития болевого шока делают подкожные или внутримышечные инъекции обезболивающих препаратов. Для поддержания сердца – адреналин, атропин. Для восполнения кровопотери подключают капельницу со специальными инфузионными растворами для восполнения ОЦК (объем циркулирующей крови). Для обеспечения проходимости дыхательных путей пострадавшему делают оксигенотерапию (подача кислорода) или искусственную вентиляцию легких.
Пострадавшего срочно госпитализируют в вертикальном положении (сидя).
В условиях стационара первая помощь при пневмотораксе направлена на выведение воздуха из грудной клетки.
- обеспечивает асептику (стерильность) раны;
- способствует быстрому заживлению;
- предупреждает развитие инфекционных осложнений.
Затем приступают к декомпрессии плевральной полости – устранение воздушной подушки. Для этого проводят дренирование по Бюлау.
Если легкое механически повреждено и нарушена его анатомическая целостность, пациенту делают операцию – торакотомию. Это хирургическое вскрытие грудной клетки с целью детального обследования органов грудной полости. Если легкое повреждено, делают резекцию или ушивание раны.
Ушивание раны
Ушивание раны легкого – это хирургическая операция по восстановлению целостности и функциональности легкого. Для ее проведения представляются некоторые трудности, связанные с наложением швов на легочную паренхиму. Слабый соединительнотканный каркас приводит к тому, что после прокола иглой раневой канал вокруг шовной нити увеличивается в диаметре, наполняется воздухом и кровью. Дополнительные повреждения наносятся при попытке завязать узел. Нить врезается в легочную ткань, травматизируя.
Цель операции – обеспечить герметичность и физиологическое постоянство легкого. Для этого шов накладывают глубоко. Лучше, если швы накладываются еще на сжатый и спавшийся орган. Для этого используют атравматичную иглу и шелковую нить.
Резекция легкого
Травматическое повреждение паренхимы приводит к ее увеличению и разрушению. Чтобы остановить этот процесс, требуется оперативное вмешательство. Резекция легкого – это иссечение и удаление части органа. Часть легкого удаляют по долям (лобэктомия) или сегментам (сегментэктомия). Можно удалять сразу несколько долей или сегментов.
Операция может привести к осложнениям, хоти они возникают не часто. Во время проведения хирургического вмешательства есть риск развития сильного кровотечения, связанного с плотной кровеносной сетью в паренхиме легкого.
Послеоперационные осложнения:
- пневмония;
- ателектаз – сжатие стенок органа;
- дыхательная и сердечная недостаточность как следствие декомпенсации организма и его приспособления к новым условиям.
Лечение
Пневмоторакс, особенно напряженный – неотложное состояние, требующее немедленной квалифицированной медицинской помощи. Чтобы спасти больного, нужно вызвать «скорую» как можно раньше.

Скорее звоните в неотложку: цена промедления – человеческая жизнь
Затем следует оказать доступную вам доврачебную помощь:
- Постарайтесь остановить кровотечение.
- Наложите тугую герметичную повязку на место ранения. Можно использовать подручные средства (одежду, белье), а для надежности укрепить пленкой или клеенкой – для большей герметизации.
- Создайте травмированному комфортные условия. Постарайтесь аккуратно придать ему положение с возвышенным головным концом – для облегчения дыхания.
- Обеспечьте доступ свежего воздуха.
- Если человек находится без сознания, поднесите к носу нашатырь или другое сильно пахнущее средство.
- При болях дайте любой анальгетик, имеющийся под рукой.
Герметичная повязка остановит дальнейшее поступление воздуха
Признаки открытого и закрытого пневмоторакса
Открытый пневмоторакс – это состояние, при котором плевральная полость напрямую сообщается с внешней средой. Внутри полости создается такое же давление, как и в атмосфере, воздух давит на легкое, в результате чего орган спадается и перестает функционировать. Прекращается газообмен, снижается уровень кислорода в крови. Открытый пневмоторакс (наполнение плевральной полости кровью).
Пути попадания воздуха в плевральную полость – механическая открытая травма грудной клетки, закрытое повреждение легкого с нарушением целостности органа (разрыв тканей), эмфизема с многочисленными образованиями булл (воздушные пузыри, которые лопаются при сильном кашле).
Выраженная гипоксия (нехватка кислорода) приводит сначала к бледности, а потом цианозу (посинению) кожных покровов, особенно лица, выступает липкий пот. Может развиться подкожная эмфизема – скопление газов в подкожной клетчатке в области груди.
Открытый пневмоторакс более опасен. При постоянном увеличении объема воздуха в плевральной полости происходит давление на сердце и магистральные кровеносные сосуды. В результате они смещаются в сторону, сдавливаются, резко падает артериальное давление. Это угрожающее жизни состояние, которое требует экстренной медицинской помощи.
Пневмоторакс: что это?
Пневмоторакс – это избыточное накопление воздуха между плевральными листками, приводящее к кратковременному или длительному расстройству дыхательной функции легких и сердечно-сосудистой недостаточности.
При пневмотораксе воздух может проникать между листками висцеральной и париетальной плевры через любой дефект на поверхности легкого или в грудной клетке. Проникающий в полость плевры воздух вызывает повышение внутриплеврального давления (в норме оно ниже, чем атмосферное) и приводит к спадению части или целого легкого (частичному или полному коллапсу легкого).
Больной пневмотораксом испытывает резкую боль
в груди, дышит часто и поверхностно, с одышкой. Ощущает «нехватку воздуха». Проявляется бледность или синюшность кожных покровов, в частности лица.
В международном классификаторе болезней МКБ 10 пневмоторакс находится: J93.
Механизм развития пневмотораксов
Данное заболевание имеет несколько форм и для каждой формы характерны свои этиологические факторы.
- Для первичного спонтанного пневмоторакса основной причиной является разрыв субплевральных эмфизематозных булл. Их находят почти у всех пациентов с данным видом патологии. Фактором риска развития булл является курение. Разрыв буллы может произойти неожиданно, под воздействием провоцирующего фактора, например, при смехе, сильном кашле, изменении давления в грудной клетке.
-
Для вторичного спонтанного вида характерно наличие выраженных заболеваний легких:
- бронхиальная астма;
- ХОБЛ;
- муковисцидоз;
- рак легких;
- пневмонии.
-
Причиной травматического пневмоторакса являются травмы:
- открытые – огнестрельные, ножевые проникающие ранения;
- закрытые – повреждения, полученные при падении или отломками ребер при переломе.
-
Ятрогенный пневмоторакс связан с врачебными манипуляциями:
- биопсия плевры;
- пунктирование центральной вены;
- введение катетера в центральные вены;
- баротравма при проведении ИВЛ.
 В норме давление в грудной клетке ниже атмосферного. За счет этого легкие находятся в полностью расправленном состоянии. Под воздействием вышеназванных причин происходит попадание воздуха в грудную полость, вследствие этого происходит сдавление и коллапс легкого.
В норме давление в грудной клетке ниже атмосферного. За счет этого легкие находятся в полностью расправленном состоянии. Под воздействием вышеназванных причин происходит попадание воздуха в грудную полость, вследствие этого происходит сдавление и коллапс легкого.
Большое количество воздуха способствует пережатию и смещению сосудов и органов, находящихся в средостении в противоположную сторону.
Клинические проявления
Клиника при пневмотораксе может сильно различаться. Выделяют типичную для данного состояния картину и стертую. Это определяется количеством проникшего внутрь воздуха. Жалобы:
- боли различного характера в области груди;
- резко возникшая одышка;
- возможен кашель.
При осмотре и физикальном исследовании:
- сознание пациента возбужденное, в будущем угнетение вплоть до комы (при напряженном);
- тахикардия (ЧСС выше 135 ударов – возможно, развивается напряженный пневмоторакс);
- вынужденное сидячее положение;
- цианоз;
- артериальная гипотония;
- снижение подвижности легкого на стороне повреждения, увеличение расстояния между ребрами и выбухание межреберных промежутков
- коробочный звук над пораженным легким при перкуссии;
- ослабление голосового дрожания;
- при аускультации дыхательные шумы отсутствуют либо плохо слышимы;
- повышение альвеолярно-артериального градиента и острый респираторный алкалоз при измерении газового состава крови.
https://youtube.com/watch?v=x9mGTSQVutU
Диагностика
Постановка диагноза пневмоторакса основана на данных опроса и симптоматики. Из инструментальных методов обследования «золотым стандартом» является рентгенография грудной клетки в сидячем положении или стоя. Для диагносцирования пневмоторакса с маленьким количеством воздуха, используется рентгеноскопия или рентгенография на выдохе.
 Рентгенологически пневмоторакс проявляет себя как просветление легочной ткани у края легочного поля, без видимого легочного рисунка, с четкими границами, представленными висцеральной плеврой. Может наблюдаться смещение диафрагмы книзу, структур средостения в здоровую сторону (при левостороннем пневмотораксе соответственно вправо), а легкие коллабированы.
Рентгенологически пневмоторакс проявляет себя как просветление легочной ткани у края легочного поля, без видимого легочного рисунка, с четкими границами, представленными висцеральной плеврой. Может наблюдаться смещение диафрагмы книзу, структур средостения в здоровую сторону (при левостороннем пневмотораксе соответственно вправо), а легкие коллабированы.
Для постановки окончательного диагноза необходимо получение воздуха из грудной клетки при торакоцентезе. Для дифференциации с иными заболеваниями грудной клетки (кисты, ателектаз легкого, гемоторакс, грыжи пищевода и другие) могут использоваться такие методы исследования как:
- КТ легких;
- Бронхография;
- ангиопульмонография легких;
- диагностическая торакоскопия.
Для диагностики изменений в работе сердца в результате давления на перикард, проводят электрокардиографию.
К осложнениям пневмоторакса можно отнести такие заболевания как:
- плевральные кровотечения;
- эмпиема плевры;
- серозно-фиброзный пневмоплеврит;
- подкожная эмфизема.
Симптомы
- Сознание – вначале возбуждение, затем угнетение вплоть до комы;
- дыхание – одышка, ощущение нехватки воздуха, учащение дыхания;
- сердце – тахикардия, повышение давление, которое впоследствии сменяется его снижением
- грудная клетка – увеличивается в размерах со стороны поражения, при постукивании издает коробочный звук. При аускультации травмированной стороны в легких не выслушивается дыхания. Часто наблюдается сильная боль.
- кожа – бледная, а в дальнейшем с синюшным оттенком. При скоплении воздуха в подкожной клетчатке возникает быстро прогрессирующее утолщение шеи и лица, а сама кожа при пальпации издает звук, напоминающий скрип снега.
Помощь пациентам при закрытом пневмотораксе
чтобы контролировать процесс и не допустить усугубления ситуации, пациент должен периодически проходить контрольные рентгеновские исследования
При более обширном закрытом пневмотораксе пациентам назначают медикаментозное лечение или операцию. Пострадавшего доставляют в стационар, в торакальное или травматологическое отделение.
Первая медицинская помощь до госпитализации заключается в обеспечении эффективного обезболивания, непрерывной подачи увлажненного кислорода, остановке падения артериального давления.
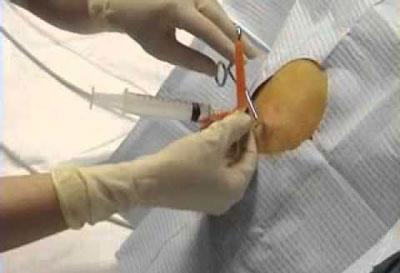
При крайне тяжелом состоянии пострадавшего и при выраженных симптомах напряженного пневмоторакса (резкое падение артериального давления и острая нехватка кислорода, риск остановки сердца) следует немедленно сделать прокол иглой во 2-3 межреберье по срединно-ключичной линии. Для контроля выхода воздуха к концу иглы присоединяют пластиковую трубку от одноразовой системы, на конце монтируют обратный клапан из пальца резиновой перчатки. Трубку помещают во флакон с антисептиком (фурацилином). При правильно проведенной манипуляции в растворе будут появляться пузырьки газа. Иглу фиксируют лейкопластырем к коже и в таком состоянии человека транспортируют в больницу.
При поступлении в отделение неотложная помощь при закрытом пневмотораксе предусматривает дренирование плевральной полости посредством пункции. Эта манипуляция направлена на одномоментную эвакуацию воздуха из грудной клетки.
Бюлау дренаж
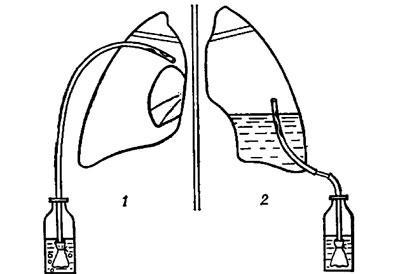
Путем прокола в область предполагаемого скопления газов вводят дренажную систему с обратным клапаном на конце
Техника выполнения манипуляции:
- Обработка места прокола антисептиком.
- Местное обезболивание новокаином или лидокаином.
- Прокол делается перпендикулярно грудной клетке.
- Игла вводится медленно. Признак попадания в полость – чувство проваливания и резкая интенсивная боль.
- Через иглу устанавливают проводник (тонкая леска), и по нему уже проводят дренажный катетер с фиксацией на коже.
- К трубке монтируют аспирационную установку (отсосы водоструйные, электрические).
- Присоединяют три ампулы, которые создают эффект сообщающихся сосудов. Одну емкость присоединяют к дренажу, в которую будет поступать содержимое плевральной полости (газ, жидкость), две другие ампулы нужны для обеспечения отрицательного давления в системе.
Этот метод имеет свои недостатки. Воздух выходит медленно. Если в полости есть фибрин (сгустки крови) или гной, это может забить трубки. Также возможно образование в системе воздушной подушки, что остановит выход газов. Длительное нахождение дренажа создает риск развития воспаления и флегмоны грудной клетки.
Главные признаки состояния
Не пропустить сигналы о том, что у человека идет развитие пневмоторакса действительно важно! Ведь в случае такой ситуации счет может идти на минуты. О присутствии рассматриваемого состояния могут говорить следующие проявления:
О присутствии рассматриваемого состояния могут говорить следующие проявления:
- Острая резкая и очень сильная боль за грудиной.
- Отдышка.
- Возникновение сухого глубокого кашля.
Обычно человек, у которого развилась опасная патология, принимает характерное сидячее положение. Как правило, невозможность лечь и принять любое другое положение указывает на присутствие именно этой проблемы.
Сопутствующими симптомами можно назвать изменение цвета лица (посинение, нездоровая краснота), обильное потоотделение, головокружение, потеря сознания. При некоторых разновидностях пневмоторакса шея и грудина человека принимают неестественные формы (раздуваются, распухают). Венозная артерия в области шеи выдувается. Зрачки больного расширены. Человек может ощущать панику и неконтролируемый страх смерти. Слишком сильное потоотделение, тремор конечностей, неестественная бледность кожных покровов может свидетельствовать о развитии шока.
Лечение
Леч. мероприятия зависят от вида П. Выжидательная консервативная терапия (покой, симптоматические, обезболивающие средства) применяется только при небольших П. (воздух занимает менее 25% объема плевральной полости). Для ускорения расправления легкого прибегают к активной аспирации воздуха из плевральной полости. Воздух при закрытом П. любой этиологии удаляют во время плевральной пункции (см.). При травматическом открытом П. показана неотложная операция, заключающаяся в ревизии места повреждения легкого, остановке кровотечения, послойном ушивании раны грудной стенки и дренировании плевральной полости. Введение дренажа с активной или, если это по каким-либо причинам невозможно, с пассивной аспирацией воздуха (по Бюлау) является неотложным и эффективным методом устранения напряженного (клапанного) травматического П. (см. Аспирационное дренирование, Бюлау дренаж, Грудь, Дренирование).
Лечение спонтанного П. в зависимости от показаний может быть как консервативным, так и оперативным. Подавляющее число больных, у к-рых он возник впервые, излечивается путем аспирации воздуха из плевральной полости с помощью плевральных пункций или дренирования. Дренажная трубка вводится через троакар лучше всего во втором межреберье спереди или в третьем — в подмышечной области. Для определения характера патологии, наличия плевролегочного сообщения и его вида перед этой манипуляцией производится торакоскопия. Удаление воздуха через дренаж осуществляется с помощью вакуумной системы. Введение в плевральную полость различных веществ (тальк, 40% р-р глюкозы, йодинол и др.) с целью вызвать асептическое воспаление и облитерацию плевральной полости (плевродез) применяется редко, т. к. не гарантирует от рецидива П. и сопровождается осложнениями (пневмоплеврит, обширный фиброторакс, упорные боли). Больным туберкулезом, у к-рых инфицирование плевральной полости наиболее вероятно, наряду с аспирацией воздуха плевральную полость орошают р-рами противотуберкулезных средств (см.). Иногда, несмотря на аспирацию, расправить легкое не удается из-за продолжающегося поступления воздуха через плевролегочные свищи. В этом случае весьма эффективным оказался метод временной окклюзии бронхов соответствующей доли полубиологическими или синтетическими материалами (поролоновой губкой и др.) в течение 5—12 дней.
Оперативное лечение предпринимается у 5 — 15% больных в основном при осложненном спонтанном П., невозможности расправления легкого из-за крупных или множественных плевролегочных свищей, существования в нем больших полостных образований или частых рецидивах. Во время торакотомии (см.) устраняется патол, плевролегочное сообщение, возникшее в поверхностных слоях легкого, путем иссечения (эктомии) или ушивания (пликации) булл и субплевральных пузырей. Если этого оказывается недостаточно для герметизации легкого, производят экономные, обычно атипичные, резекции. В единичных случаях прибегают к лобэктомии (см.). Надежно предотвращает рецидив плеврэктомия (см.), после к-рой легкое прочно срастается с грудной стенкой. Большинство хирургов предпочитает производить ее одновременно с перечисленными выше вмешательствами. В послеоперационном периоде обязательно активное расправление легкого путем дренирования плевральной полости и постоянной аспирации воздуха и экссудата. При хроническом П., «ригидном легком» и сформировавшихся бронхопульмональных свищах показаны сложные восстановительные операции типа плеврэктомии или декортикации легкого (см.) с ликвидацией бронхоплеврального сообщения и при необходимости резекцией пораженной части легкого.
В условиях интубационного наркоза с нейровегетативной блокадой и искусственной вентиляцией легких операционный П., даже двусторонний, не ведет к выраженным нарушениям гемодинамики и газообмена и не утяжеляет проведение оперативных вмешательств. К концу операции после расправления легких и дренирования плевральной полости воздух из нее удаляют и П. ликвидируется.
Пневмоторакс симптомы
Проявления клинических симптомов у пациента и степень их тяжести зависит от типа пневмоторакса, объема воздуха в плевральной полости и компенсаторных возможностей организма. Наличие или отсутствие признаков сердечно-сосудистой и дыхательной недостаточности зависит от степени коллабирования легкого и сдавления органов средостения.
В классическом виде пневмоторакс является внезапным неотложным состоянием, для которого характерен внезапный дебют клинического симптомокомплекса и бурное нарастание симптомов. Первым признаком пневмоторакса является резкая колющая боль в грудной клетке, часто не имеющая четкой локализации и иррадиирущая в плечевой пояс, шею и верхнюю половину брюшной полости. Некоторые больные не ощущает выраженного болевого синдрома, а предъявляют жалобы на острую нехватку воздуха и затрудненное дыхание, в связи с чем, нарастает частота и глубина дыхательных движений.
С целью уменьшения болевого синдрома и выраженности одышки больной вынужден занять положение «лежа на больном боку» и ограничивать глубину дыхательных движений, что является патогномоничным симптомом пневмоторакса. Если имеет место открытый тип пневмоторакса, то через рану в грудной клетке происходит выделение пенистой крови, которая выходит с шумом.
Степень проявления симптомов пневмоторакса напрямую зависит от выраженности спадения легкого, так классический симптомокомплекс развивается при коллапсе легкого (в 40-ка %). При небольшом количестве свободного газа в плевральной полости наблюдается вялотекущее латентное течение с невыраженным болевым синдромом, что в значительной степени негативно влияет на своевременную диагностику заболевания.
При первичном объективном обследовании пациента выявляется выраженная бледность слизистых оболочек и кожных покровов, цианоз верхней половины туловища и головы. Пораженная половина грудной клетки визуально отстает в акте дыхания по сравнению с другой половиной, а также отмечается выбухание межреберных пространств на стороне предполагаемого пневмоторакса.
Травматический пневмоторакс часто сопровождается распространением воздуха в межмышечные и подкожные пространства грудной клетки и шеи, в связи с чем, появляются признаки подкожной эмфиземы (увеличение в объеме мягких тканей, ощущение хруста при пальпации).
Тщательно выполненная перкуссия и аускультация легких в 100% случаев позволяет достоверно установить диагноз «пневмоторакс». Так, во время перкуссии, над пораженной половиной грудной клетки определяется пустой коробочный звук, так как проводимость звука над воздухом очень хорошая, в то время как аускультативно везикулярное дыхание полностью отсутствует или резко ослаблено.
Подозрение на пневмоторакс является абсолютным обоснованием для назначения больному рентгенографии органов грудной полости, так как данный метод обследования считается лучшим в диагностике наличия воздуха в плевральных полостях. Обязательным является выполнение рентгенограммы в положении стоя и латеропозиции. Скиалогическими признаками пневмоторакса является наличие свободного газа в плевральной полости, уменьшение в объеме легкого на стороне поражения, а в случае напряженного пневмоторакса определяется смещение структур средостения в здоровую сторону.
При ограниченном объеме воздуха в плевральной полости необходимо выполнить компьютерную томографию, которая позволяет диагностировать не только ограниченный пневмоторакс, но и причину его возникновения (туберкулезная каверна, эмфизематозные буллы, заболевания легких, сопровождающиеся патологией интерстиция).
Следует учитывать, что в течение суток после развития пневмоторакса возможно присоединение реакции плевры в виде плеврита, который проявляется в виде повышения температуры тела, болезненности в грудной клетке при дыхании и движениях. Впоследствии нарастают явления дыхательной недостаточности, вследствие развития спаечного процесса в плевральных полостях, затрудняющего расправление легочной ткани.
Лечение пневмоторакса
В легких случаях, когда не происходит нарушения механизма дыхания, пневмоторакс не нуждается в особом лечении. При всех остальных случаях прибегают к оперативному вмешательству, делают плевральную пункцию и дренирование, а также выписывают препараты при выраженном болевом синдроме.
Дренирование плевральной полости
Основной целью является устранение смещения средостения, которое вызывает гемодинамические расстройства, расправление легкого и удаление из плевральной полости крови, воздуха или жидкости.
Вводить дренаж нужно всегда по верхнему краю нижележащего ребра и следить за выделением воздуха из плевральной полости с водным клапаном дренажной системы – пережимать нельзя, так как из него выходят пузырьки воздуха.
Химический плевродез
Относится к торакальной хирургии и довольно часто используется при лечении пневмоторакса. Для этого в плевральную полость устанавливают дренаж, через который вводят специально приготовленный раствор. Данный раствор включает в себя хлоргексидин в концентрации не менее 0,05% и спирт этиловый в концентрации не менее 70 объемных процентов.
После введения дренаж перекрывают не менее чем на 1 час. Затем производят подключение к активной аспирации с давлением от 20 мм водного столба. Способ позволяет обеспечить безопасную и надежную облитерацию плевральной полости за счет введения данного состава.
Известен способ облитерации плевральной полости с помощью плеврэктомии. Ее выполняют на протяжении от II до VII межреберья. Рассекают плевру вдоль ребра электрокоагуляционным крючком или ножницами, после чего отделяют от подлежащих тканей и удаляют.
Также используется метод химического плевродеза с использованием цитостатика Блеомицетина. Его суть заключается в том, что после торакоцентеза с активной аспирацией экссудата до полного осушения плевральной полости в последнюю вводили 45 мг Блеомицетина в 50 мл 0,9-процентного раствора NaCl.
Аспирация содержимого плевральной полости
При «сухой» аспирации возможны модификации режима процедуры. Аспиратор работает в двух режимах. Первый является постоянным уровнем разрежения, настраиваемым по необходимости до определенного значения при различных клинических ситуациях. Второй режим с более высоким уровнем разрежения начинает работать при изменении давления между дистальным и проксимальным участками дренажной трубки, в которой соответственно установлены два датчика давления, например, более чем на 20 мм вод. ст. (данный параметр является настраиваемым).
Это способствует устранению обтурации дренажа и улучшению его функции в дальнейшем. Также при данном способе описанный аспиратор способен самостоятельно вести подсчёт частоты дыхательных движений и подавать сигнал (в том числе звуковой) медицинскому персоналу при значительных ее изменениях.
Недостатком данного метода является отсутствие ассоциации с актом дыхания, что может вызвать ошибочное определение аварийной ситуации при подсасывании легкого на полном расправлении во время вдоха.
Кислородотерапия
Пациентам с пневмотораксом назначают кислородотерапию даже с нормальным составом артериальной крови, так как эта процедура способна ускорить разрешение пневмоторакса в 4-6 раз. Кислородотерапия приводит к денитрогенизации крови, что повышает абсорбцию азота из плевральной полости и ускоряет разрешение пневмоторакса.
Кислородотерапию назначают при напряженном пневмотораксе даже больным без фоновой патологии легких. У больных ХОБЛ и другими хроническими заболеваниями легких при назначении кислорода необходим контроль газов крови, так как возможно нарастание гиперкапнии.
Лапароскопия
Внедрение современных лапароскопических методов хирургического лечения обуславливает осложнения, нехарактерные для открытых оперативных доступов. В данном случае таковыми являются периоперационный пневмоторакс и плеврит. В настоящее время тактика ликвидации пневмоторакса при лапароскопии не однозначна. Предложенный способ устранения периоперационного пневмоторакса позволяет его ликвидировать и уменьшить число послеоперационных реактивных плевритов с 14% от числа случившихся пневмотораксов до 1%.
Восстановительный период
Восстановительный период может длиться достаточно долго и состоит он обычно из следующих мероприятий:
- дыхательная гимнастика;
- ЛФК;
- специальные гимнастические упражнения.
Хирурги восстанавливают герметичность и дыхательную функцию, но восстановить дыхание нужно самостоятельно.
Первая неотложная помощь
Отметим, что спонтанный пневмоторакс требует оказания немедленной помощи медицинской службой. Поэтому стоит немедленно обратиться к ним и вызвать соответствующую бригаду.
Для этого следует помнить основные телефоны, которыми следует пользоваться во время таких ситуаций:
- 112 – короткий номер для связи с сотрудниками оперативной службы;
- 0911 – с любого мобильного телефона вызывает бригаду оперативных работников;
- 01 – пожарная служба и спасатели.
Далее, спонтанный пневмоторакс требует немедленного прекращения кровотечения и возобновления поступления воздуха в плевральную область. Для этого следует наложить тугую герметическую повязку. Как правило, она не будет стерильной, поскольку для нее будут использованы подручные материалы. Помните, что напряженный пневмоторакс следует заделывать самой чистой стороной повязки. Поверх нее лучше всего наложить полиэтиленовую пленка или клеенку, таким образом, получаем увеличение герметизации в несколько раз.
Спонтанный пневмоторакс получается за счет нанесения травмы организму человека, поэтому для облегчения дыхания следует положить больного на возвышенность. Все действия должны совершаться очень аккуратно, так как могут причинить боль потерпевшему.