Предлежание плаценты — симптомы и лечение
Содержание:
1.Источники развития сердца. Строение оболочек сердца в предсердиях и желудочках. Васкуляризация. Иннервация. Регенерация.
Сердце
развивается из двух источников: эндокард
образуется из мезенхимы и вначале имеет
вид двух сосудов — мезенхимных трубок,
которые в дальнейшем сливаются с
образованием эндокарда. Миокард и
мезотелий эпикарда развиваются из
миоэпикардиальной пластинки — части
висцерального листка спланхнотома.
Клетки этой пластинки дифференцируются
в двух направлениях: зачаток миокарда
и зачаток мезотелия эпикарда. Зачаток
занимает внутреннее положение, его
клетки превращаются в кардиомиобласты,
способные к делению. В дальнейшем они
постепенно дифференцируются в
кардиомиоциты трех типов: сократительные,
проводящие и секреторные. Из зачатка
мезотелия (мезотелиобластов) развивается
мезотелий эпикарда. Из мезенхимы
образуется рыхлая волокнистая
неоформленная соединительная ткань
собственной пластинки эпикарда. Две
части — мезодермальная (миокарда и
эпикард) и мезенхимная (эндокард)соединяются
вместе, образуя сердце, состоящее из
трех оболочек.
Сердце
— это своеобразный насос ритмического
действия. Сердце является центральным
органом крово- и лимфообращения. В
строении его имеются черты как слоистого
органа (имеет три оболочки), так и
паренхиматозного органа: в миокарде
можно выделить строму и паренхиму.
Эндокард
состоит из
четырех слоев: эндотелиального,
субэндотелиального, мышечно-эластического,
наружного соединительнотканного.
Эпителиальный слой лежит на базальной
мембране и представлен однослойным
плоским эпителием. Субэндотелиальный
слой образован рыхлой волокнистой
неоформленной соединительной тканью.
Эти два слоя являются аналогом внутренней
оболочки кровеносного сосуда.
Мышечно-эластический слой образован
гладкими миоцитами и сетью эластических
волокон, аналог средней оболочки
сосудов. Наружный соединительнотканный
слой образован рыхлой волокнистой
неоформленной соединительной тканью
и является аналогом наружной оболочки
сосуда. Он связывает эндокард с миокардом
и продолжается в его строму.
Эндокард
образует дубликатуры — клапаны сердца
— плотные пластинки волокнистой
соединительной ткани с небольшим
содержанием клеток, покрытые эндотелием.
Предсердная сторона клапана гладкая,
тогда как желудочковая — неровная,
имеет выросты, к которым прикрепляются
сухожильные нити. Кровеносные сосуды
в эндокарде находятся только в наружном
соединительнотканном слое, поэтому
его питание осуществляется в основном
путем диффузии веществ из крови,
находящейся как в полости сердца, так
и в сосудах наружного слоя.
Миокард
является самой мощной оболочкой сердца,
он образован сердечной мышечной тканью,
элементами которой являются клетки
кардиомиоциты. Совокупность кардиомиоцитов
можно рассматривать как паренхиму
миокарда. Строма представлена прослойками
рыхлой волокнистой неоформленной
соединительной тканью, которые в норме
выражены слабо.
Эпикард
— наружная оболочка сердца, он является
висцеральным листком перикарда —
сердечной сумки. Эпикард состоит из
двух листков: внутреннего слоя,
представленного рыхлой волокнистой
неоформленной соединительной тканью,
и наружного — однослойного плоского
эпителия (мезотелий).
Кровоснабжение
сердца
осуществляется за счет венечных артерий,
берущих начало от дуги аорты. Венечные
артерии имеют сильно развитый эластический
каркас с выраженными наружной и
внутренней эластическими мембранами.
Венечные артерии сильно разветвляются
до капилляров во всех оболочках, а также
в сосочковых мышцах и сухожильных нитях
клапанов. Сосуды содержатся и в основании
клапанов сердца. Из капилляров кровь
собирается в коронарные вены, которые
изливают кровь или в правое предсердие,
или в венозный синус. Еще более интенсивное
кровоснабжение имеет проводящая
система, где плотность капилляров на
единицу площади выше, чем в миокарде.
Сердце
получает как симпатическую, так и
парасимпатическую иннервацию.
Стимуляция
симпатического отдела вегетативной
нервной системы вызывает увеличение
силы, частоты сердечных сокращений и
скорости проведения возбуждения по
сердечной мышце, а также расширение
венечных сосудов и увеличение
кровоснабжения сердца. Стимуляция
парасимпатической нервной системы
вызывает эффекты, противоположные
эффектам симпатической
Как растет плацента. Степени зрелости плаценты
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
До 30 недель нормой является нулевая степень зрелости плаценты.
Как работает плацента
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
Предлежание плаценты
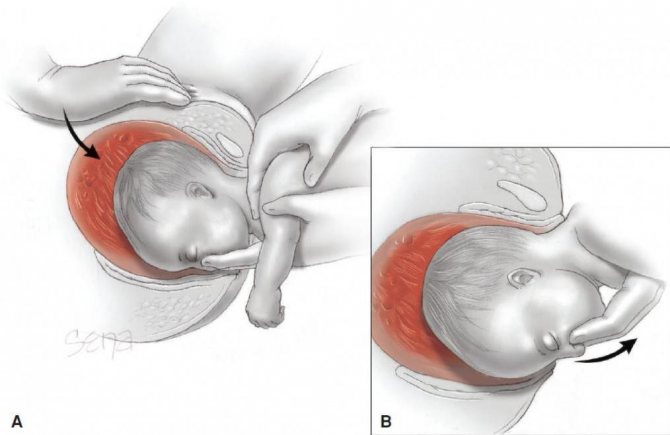
Еще одно серьезное осложнение беременности, связанное с расположением плаценты в нижних отделах матки. Вообще когда в начале беременности фиксируют такое место крепления плаценты, это еще ни о чем не говорит: размеры матки сильно меняются, ее стенки растягиваются, так что во второй половине беременности плацента вместе со стенками поднимается вверх. Однако иногда она частично или полностью перекрывает область внутреннего зева и, соответственно, мешает ребенку родиться естественным путем.
Состояние плаценты оценивают при помощи ультразвукового обследования; оно дает множество полезной информации о размере, толщине, внутренней структуре и месте крепления плаценты. На основании результатов УЗИ-обследования врач принимает те или иные решения относительно ведения беременности.
3.02.2014
Автор Екатерина Ершова
Также в разделе
| Рак эндометрия В последние десятилетия заболеваемость раком тела матки неуклонно возрастает, что, по-видимому, связано с увеличением продолжительности жизни женщин и их… | |
| Менструальный цикл. Менструации Менструальный цикл — циклически повторяющиеся изменения в организме женщины, особенно в звеньях репродуктивной системы, внешним проявлением которых служат… | |
| Рак молочной железы Рак молочной железы является наиболее частым злокачественным заболеванием у женщин, составляя около 32% женского рака. Рак молочной железы является вторым по… | |
|
Дисфункциональные маточные кровотечения пременопаузального периода Дисфункциональные маточные кровотечения в возрасте от 45 до 55 лет называются климактерическими кровотечениями. Клиника. Как правило, больные предъявляют… |
|
|
Бесплодие: урок, который приходится учить слишком поздно Женщины часто откладывают рождение ребенка «на потом» — и вдруг понимают, что зачатие уже невозможно
Девочек учат, как избежать нежелательной… |
|
| Истинная эрозия шейки матки Истинная эрозия представляет собой дефект многослойного плоского эпителия на влагалищной порции шейки матки. Считается, что истинная эрозия возникает в… | |
| Эрозия. Прижигать нельзя подождать В списке болезней, подход к которым принципиально отличается в отечественной и зарубежной медицине, помимо всего прочего, значится эрозия шейки матки…. | |
| Дисфункциональные маточные кровотечения Дисфункциональные маточные кровотечения в пубертатном (ювенильном) периоде называются ювенильными маточными кровотечениями. Их частота составляет 20% и более… | |
| Инфекции мочеполовой системы у женщин Одними из наиболее частых инфекций нижних отделов мочеполовой системы, с которыми может встретиться акушер-гинеколог, являются инфекции мочевыводящих путей…. | |
| Гонорея у женщин Гонорея — инфекционное заболевание, вызываемое гонококком (Neisseria gonorrhoeae), с преимущественным поражением мочеполовых органов. Перенесенная гонорея нередко… |
Лечение
Несмотря на то что последствия могут быть довольно серьезными, женщине не следует впадать в панику: преждевременное старение плаценты всегда более благоприятно, чем ее патологическая незрелость. При раннем выявлении патологии врачи могут помочь малышу и его маме. Лечение обычно проводится в условиях стационара.
Выбор тактики действий зависит от срока. Если преждевременное созревание плаценты выявлено на 31-35 неделе беременности, то врачи стараются сделать все возможное, чтобы сохранить ее и продлить, ведь малыш на этом сроке еще не готов появиться на свет. За женщиной в стационаре наблюдают, оказывают необходимую терапию, ежедневно делают КТГ, чтобы узнать, не изменилось ли состояние и самочувствие малыша. Раз в несколько дней делают УЗИ, чтобы контролировать процессы, протекающие в плацентарных структурах.
Если срок беременности больше 36 недель, то с большой долей вероятности врачи примут решение о досрочном родоразрешении: стимуляции родов или проведении кесарева сечения. Хотя, если степень отклонения от нормы невелика, могут положить на сохранение и постараться еще хотя бы две недели поддерживать малыша внутри материнской утробы медикаментозно, чтобы он успел набрать вес.

В стандартной схеме лечения присутствуют препараты-спазмолитики («Папаверн», «»), чтобы снизить сократительную способность гладкой мускулатуры матки. Для улучшения кровотока в системе «мать-плацента-плод» применяют «Курантил», «» как в таблетках, так и в виде внутривенных капельных введений. Для восполнения дефицита питания малыша применяют витаминные препараты. При подозрении на женщине рекомендуют кислородные коктейли.
Если причиной преждевременного созревания «детского места» стали инфекционные заболевания, параллельно со стандартной схемой женщине назначается соответствующее лечение противовирусными или антибактериальными препаратами. При позднем токсикозе назначают мочегонные препараты, чтобы уменьшить отечность, и средства для снижения артериального давления, если у будущей мамы гипертония.

Кровообращение плода
Перед рождением плода кровь от плаценты, примерно на 80% насыщенная кислородом, возвращается к плоду через пуповинную вену. Основная масса этой крови проходит через венозный пролив в нижнюю полую вену, минуя печень. Небольшая часть крови поступает в синусоиды печени и смешивается с кровью воротной системы кровообращения.
Сфинктерный механизм в венозном протоке регулирует поступление пуповинной крови в синусоиды печени. Если при сокращениях матки венозный приток растет, этот сфинктер закрывается, что предотвращает перегрузки сердца плода.
После короткого пути через нижнюю полую вену, где плацентарная кровь смешивается с деоксигенованой кровью, возвращающейся из нижних конечностей таза и почек, она попадает в правое предсердие. Из правого предсердия кровь попадает в овальное отверстие благодаря действию клапана нижней полой вены, и основная масса крови переходит в левое предсердие. Небольшая часть крови остается в правом предсердии благодаря задержанию ее нижним краем вторичной перегородки — раздельным гребнем. Здесь эта кровь смешивается с десатурированной кровью, которая возвращается от головы и верхних конечностей через верхнюю полую вену.
Из левого предсердия кровь, которая смешивается с небольшим количеством десатурированной крови из легких, попадает в левый желудочек и восходящую аорту. Поскольку венечные и сонные артерии являются первыми ветвями восходящей аорты, миокард и мозг поставляются хорошо оксигенированной кровью. Десатурованная кровь из верхней полой вены через правый желудочек попадает в легочный ствол.
Вследствие того, что сопротивление в легочных сосудах во время внутриутробной жизни высокое, основная масса крови проходит непосредственно в артериальный проток и нисходящую аорту, где она смешивается с кровью с проксимальной аорты. Из нисходящей аорты кровь направляется к плаценте двумя пуповинной артериями. Насыщение крови кислородом в пупочных артериях составляет около 58%. На пути от плаценты в органы плода кровь в пуповинной вене постепенно теряет высокую насыщенность кислородом через смешивания с десатурированной кровью. Смешивание крови может происходить в нескольких местах:
1) в печени (слияние с кровью, возвращающейся из воротной системы);
2) в нижней полой вене (с кровью от нижних конечностей, таза и почек);
3) в правом предсердии (с кровью от головы верхних конечностей);
4) смешивание с кровью от легких;
5) смешивание в месте вхождения артериального протока в нисходящую аорту.
Изменения кровообращения плода при рождении вызываются прекращением плацентарного кровотока и началом дыхания. В это время артериальный (Боталов) проток закрывается благодаря мышечным сокращениям ее стенки и количество крови, проходящей через легкие, растет. Это приводит к увеличению давления в левом предсердии. В это время давление в правом предсердии уменьшается вследствие прекращения плацентарного кровотока. Тогда первичная перегородка накладывается на вторичную, и овальное отверстие закрывается функционально. В сосудистой системе плода после рождения происходят выраженные изменения:
1. Закрытие пупочных артерий благодаря мышечным сокращением их стенок, термическим и механическим раздражителям, изменениям в насыщении кислородом. Полная анатомическая облитерация может продолжаться 2-3 мес. Дистальные части пупочных артерий образуют медиальные пупочные связки, а проксимальные части остаются открытыми и образуют верхние пузыре артерии.
2. Закрытие пуповинной вены и венозного протока происходит сразу после закрытия пупочных артерий. Кровь из плаценты еще некоторое время после рождения может поступать к плоду. После облитерации пуповинная вена образует круглую связку печени в нижнем крае серповидной связки. Венозный пролив проходит от круглой связки к нижней полой вены, также облитерируется и формирует венозную связь.
3. Закрытие артериального протока вследствие сокращения мышечной стенки наступает почти сразу после рождения и регулируется брадикинином и веществом, которое высвобождается в легких во время начального вдохе. Полная анатомическая облитерация длится 1-3 мес. Облитерированный артериальный проток образует артериальную связку.
Патологии
К сожалению, аномалии в развитии и формировании плаценты встречаются в акушерской практике достаточно часто. Такие состояния существенно ухудшают прогноз течения беременности. Возникающие дефекты в строении плаценты способствуют и ухудшению кровотока, который необходим для полноценного внутриутробного развития малыша.
В настоящее время известно довольно много различных патологий плаценты. Одним из наиболее опасных из них является сильное приращение плацентарной ткани к маточной стенке. Казалось бы, чем сильнее плацента «врастает» в эндометрий, тем надежнее должна быть фиксация, но на самом деле это не совсем так.
Сильное приращение плаценты к маточной стенке опасно развитием проблем с ее отделением при родах. В такой ситуации рождение ребенка, как правило, протекает нормально, а рождение последа задерживается. Такая клиническая ситуация может быть опасна развитием массивного маточного кровотечения.
При сильном приращении плацентарной ткани к стенке матки требуется проведение хирургического гинекологического вмешательства. В этой ситуации врачи целенаправленно отделяют плаценту от маточных стенок.
Довольно часто на матке образуются рубцы. Происходит это обычно в тех случаях, когда на ней были проведены различные хирургические операции – кесарево сечение, иссечение поврежденных тканей и другие. К образованию рубцов ведет сильное разрастание соединительной ткани.
Врастание плаценты в рубец на матке является довольно опасной патологией. В этом случае во время естественных родов могут возникнуть опасные осложнения. Для того чтобы их избежать, врачи довольно часто вынуждены прибегать к выполнению хирургического родовспоможения – кесарева сечения.
Сильное опущение плаценты до уровня внутреннего маточного зева опасно развитием ее предлежания. Эта патология ухудшает прогноз вынашивания беременности. При предлежании плаценты угроза развития опасных инфекционных заболеваний и преждевременных родов довольно высока. Для того чтобы максимально сохранить и пролонгировать беременность, будущая мама должна строго выполнять составленные для нее врачами рекомендации.
Отслойка плаценты – еще одна опасная патология, которая встречается в акушерской практике. Характеризуется она отслоением плацентарной ткани в силу определенных причин от стенок матки. При этом, как правило, развивается кровотечение. Если отслойка плаценты происходит на довольно большом участке, то такая ситуация является крайне опасной для жизни плода. Массивная отслойка плацентарной ткани, сопровождающаяся возникновением функциональных нарушений в детском организме, может стать показанием для проведения экстренного кесарева сечения.
Еще одной опасной патологией является отек плаценты. К развитию этого состояния могут приводить самые разнообразные причины, в том числе бактериальные и вирусные инфекции. Длительный отек плаценты может привести к развитию фетоплацентарной недостаточности, гипоксии плода, а также спровоцировать преждевременные роды. При выявлении данной патологии врачи проводят комплексное лечение.
В плаценте находится довольно много кровеносных сосудов. Окружающая их плацентарная ткань довольно рыхлая, нежная. Сильные механические воздействия могут способствовать тому, что в ней появляются небольшие микроповреждения и даже разрывы. Как правило, клинически такие незначительные травмы долгое время никак не проявляются.
Если же разрывы в плацентарной ткани довольно существенные, то это будет способствовать нарушению ее функционирования. В таком случае может нарушиться и общее состояние плода. Нарушение кровоснабжения может повлиять на учащение сердцебиения малыша, а также нарастание в его крови кислородного дефицита.
Обнаружить дефекты и небольшие кровоизлияния в плаценте можно только при помощи современных ультразвуковых обследований. Незначительные повреждения, как правило, определятся уже ретроспективно – после родов во время визуального осмотра плаценты.
О том, что такое плацента, смотрите в следующем видео Ларисы Свиридовой.
Тип
Плацентарная ткань человека имеет ряд особенностей, отличающих ее от плаценты других млекопитающих. Человеческая плацента относится к гемохориальному типу. Этот вид плацентарной ткани характеризуется возможностью циркуляции материнской крови вокруг ворсинок, в которых находятся плодные капилляры.
Такое строение плаценты заинтересовало многих ученых. Уже в начале XX века советские ученые провели ряд научных исследований и сделали интересные разработки, основанные на свойствах плацентарной ткани. Так, профессор В. П. Филатов разработал особые фармацевтические препараты, которые содержат в своем химическом составе экстракт или взвесь плаценты.
В настоящее время наука сильно продвинулась. Ученые научились активно работать с плацентой. Из нее выделяют стволовые клетки, которые имеют ряд важных функций. Существуют даже банки пуповинной крови, где они хранятся. Для хранения стволовых клеток требуется определенные условия и ответственное соблюдение ряда строгих санитарно-гигиенических правил.

На протяжении многих лет ученые считали, что гемохориальная плацента человека является стерильным органом. Однако многочисленные научные исследования отвергли это. Даже в здоровой плаценте после родов обнаруживаются некоторые микроорганизмы, многие из которых обитают в ротовой полости у беременной женщины.
Плацента при доношенной беременности
В конце беременности плацента имеет дискообразную форму, диаметром 15-25 см, толщиной около 3 см, массой 500-600 г. Во время третьего периода родов она отрывается от стенки матки и примерно через 30 мин после рождения ребенка выталкивается из полости матки. Если рассмотреть плаценту после рождения, с материнской стороны можно различить 15-20 слегка выступающих участков — котиледонов, укрытых тонким слоем основной отпадноц оболочки. Борозды между котиледонами образованы децидуальными септами. Значительная часть децидуальной оболочки временно остается в матке и выталкивается с последующей маточным кровотечением.
Плодовая поверхность плаценты покрыта хорионической пластинкой. Многочисленные крупные артерии и вены (хорионические сосуды) сходятся к пупочному канатику. Хорион покрыт амнионом. Прикрепление пупочного канатика является преимущественно эксцентричным, может иметь место краевое и оболочечное прикрепления.
Изменения плаценты в конце беременности обусловлены уменьшением обмена между двумя системами кровообращения и включают:
1) увеличение количества фиброзной ткани в ворсинках;
2) утолщение базальных мембран в капиллярах плода;
3) облитерацию малых капилляров ворсинок;
4) откладывание фибриноида на поверхности ворсинок в зоне соединения и на хорионической пластинке. Усиленное образование фибриноида может вызвать инфаркты лакун и котиледонов плаценты (котиледон приобретает белый цвет).
Клинические корреляции
Аномалии плаценты. В норме плацента имплантируется на передней или задней стенке матки. Под предлежанием плаценты понимают ее аномальную имплантацию над внутренним зевом шейки матки:
1) полное предлежание плаценты — плацента полностью перекрывает внутренний зев;
2) частичное предлежание плаценты — плацента частично перекрывает внутренний зев;
3) краевое предлежание плаценты — край плаценты достигает края внутреннего зева;
4) низкое прикрепление плаценты (низкая плацентация) — плацента размещается в нижнем маточном сегменте, но не достигает края внутреннего зева.
Аномалии прикрепления плаценты включают следующие состояния: приросшая плацента — патологическая инвазия плаценты в поверхностный слой миометрия с полным или частичной отсутствием базальной децидуальной оболочки; вросшая плацента — патологическая инвазия плаценты во всю толщу миометрия; проросшая плацента — патологическая инвазия плаценты со сквозным проникновением в миометрий и периметрий, иногда с проникновением в близлежащие структуры.
Приросшая плацента приводит к невозможности отделения плаценты от стенки матки при рождении плода, что может привести к массивному кровотечению, шоку и смерти матери. Другие аномалии плаценты включают более редкие состояния:
1) валоподобная плацента — оболочки удваиваются позади ее края, образуя плотное кольцо вокруг периферии плаценты;
2) плацента в форме покрывала;
3) резервная плацента — дополнительная доля плаценты, которая имплантируется на некотором расстоянии от остальной плаценты;
4) предлежание сосудов пупочного канатика — оболочечное прикрепление пупочного канатика, когда сосуды плода проходят над внутренним зевом.