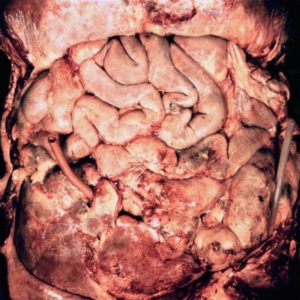
Перфорация язвы
Содержание:
Способы лечения перфорации язвы
Прободная язва желудка лечится исключительно операбельным путем. Какой способ выберет хирург зависит от возрастной категории больного, стадии перфорации, сопутствующих заболеваний, тяжести, размера отверстия, его местоположения и степени абсцесса.
Операцию проводят под общим наркозом (эндотрахеальным), в редких случаях применяют местный. При тяжелом состоянии применяют инфузии с сосудосуживающими препаратами и ингаляции кислородом.
В очень редких случаях (когда больной настойчиво отказывается от хирургических методов лечения, при отсутствии хирурга или необходимого оборудования) проводят консервативное лечение (метод Тейлора). Эффективность такой терапии будет достаточной только в случае незамедлительного лечения после перфорации язвы желудка. Используя местную анестезию 1% раствора тетракаина в желудок вводится зонд, освобождают брюшную полость от излившегося содержимого. Затем подключают его к аппарату аспирации на несколько дней. На живот кладут холодный компресс. Далее в течение семи дней проводят антибиотикотерапию, прием обезболивающих, спазмолитиков, терапию против хеликобактер бактерий и детоксикацию. Питание осуществляют парентеральным способом (через кровь) ввиду невозможности принятия пищи обычным способом. Методом инфузий поддерживают водно-электролитный баланс.
Лечение прободной язвы народными методами недопустимо, это приводит к необратимым последствиям, тяжелым осложнениям и летальному исходу.
Методики оперативного лечения:
- простое ушивание;
- иссечение с дренацией желудка;
- резекция;
- ушивание с селективной проксимальной ваготомией;
- иссечение со стволовой ваготомией;
- стволовую ваготомию с пилоропластикой;
- стволовую ваготомию с гемигастрэктомией.
Ушивание
Метод простого ушивания используют:
- если пациент пожилого возраста имеет высокий риск развития послеоперационных осложнений;
- при сопутствующих патологиях;
- если пациент молодого возраста и у него отсутствует язвенный анамнез;
- временной промежуток от начала заболевания менее шести часов.
В ушивании прободной язвы желудка используют двухрядный шов.
Вскрывают брюшную полость вертикальным разрезом, удаляют содержимое желудка, которое излилось за его пределы. Осматривают место прободения и накладывают два ряда серозно-мышечного шва саморассасывающимися нитями. Швы не накладывают на поврежденные участки, захватывают только здоровую ткань.
В простом ушивании перфорации язвы используют лапароскопический метод. Обязательно проводят постоянную аспирацию желудка и брюшной полости зондом.
Обязательные условия:
- после перфорации прошло менее 8 часов;
- размер отверстия менее одного сантиметра;
- отсутствие осложнений и кровотечения;
- высокая квалификация хирурга;
- наличие необходимого оборудования.
В лапароскопическом методе существует большое количество преимуществ:
- уменьшение послеоперационных болей;
- более короткий период реабилитации;
- меньшее количество повреждений и швов.
Резекция перфорированной язвы желудка
Данный метод применяют при хронической язве, множественных отверстиях, кровотечении и пилородуоденальном стенозе. Операция возможна при высокой квалификации хирурга и отсутствии разлитого фибринозно-гнойного перитонита. Обязательными условиями являются: возраст пациента меньше 60 лет, промежуток времени от прободения менее 6 часов.
Иссечение прободной язвы
Метод применяют при больших кровоточащих площадях, каллезных язвах (долго незаживающие с четкими контурами), тяжелом состоянии больного, перед ушиванием. Также необходимость возникает при подозрении на опухоль или на возможность перерождения в нее (малигнизации). Вероятность определяют взятием на изучение участков язвенной ткани. При больших отверстиях удаляют часть желудка, ставится группа инвалидности.
Ушивание с применением ваготомии
Ваготомия – это рассечение ствола или блуждающего нерва. Смысл операции в понижении кислотности для ускорения заживления швов. Ваготомия может быть селективной, стволовой и проксимальной селективной. Наиболее безопасной является последняя по причине иссечения только ветви нерва, ответственного за выделение секрета. Если не проводить ваготомию, в послеоперационном периоде необходимо длительное медикаментозное лечение для снижения кислотности.
Ваготомию проводят механическим или химическим способом.
Применение пилоропастики
Данная операция применяется для увеличения входа в двенадцатиперстную кишку при прободении в нижней части желудка. Метод необходим для сохранения проходимости привратника. Обязательным дополнительным вмешательством выступает ваготомия.
Диагностика перфоративной язвы:
А) инструментальной диагностика:
а) обзорная рентгенография брюшной полости (рис. 3.4.2);
б) при отсутствии свободного газа в брюшной полости и наличии клинических данных перфоративной язвы — воздушная гастрография (проба Неймарка):
— При положении больного на левом боку в его желудок вводят зонд;
— через зонд в желудок вводят шприцем Жане 500 мл воздуха;
— после введения воздуха больному делают эт торно обзорную рентгенограмму брюшной пуст жаркого (при навности газа под куполом диафрагмы подтверждают перфорацию);
в) фиброгастродуоденоскопия (обеспечивает визуал цию язвы и является разновидностью пробы Неймарка);
г) лапароскопия.
Б) Лабораторные данные:
а) в начальной стадии характерных изменений нет;
б) при развитии перитонита — воспалительные изменения в крови.
9. Дифференциальная диагностика:
А) С неотложными хирургическими заболеваниями органов брюшной полости:
— перфорация тонкой и толстой кишок;
— острый холецистит;
— острый панкреатит;
— острый аппендицит;
— острая непроходимость кишечника;
— тромбоз сосудов брыжейки;
— аневризма брюшного отдела аорты.
Б) С хроническими заболеваниями органов брюшной полости:
— язвенная болезнь ДПК, осложненная пенетрацией.
В) С терапевтическими заболеваниями:
— инфаркт миокарда;
— базальная пневмония;
— плеврит.
Г) С неотложными урологическими заболеваниями:
— почечная колика.
Скрытый период
Продолжительность второго периода, как правило, составляет 6–12 часов. Среди симптомов выделяют следующие:
- лицо приобретает нормальный цвет;
- пульс, давление и температура приходят в норму;
- поверхностное дыхание, сухость и обложенность языка отсутствуют;
- болевые ощущения стихают (при протекании содержимого желудка по правому боковому каналу боли остаются, но становятся менее интенсивными и приобретают локализованный характер).
Как правило, именно в этот период пациенты уверены, что болезнь отступила, и неохотно дают себя осмотреть, медлят перед тем, как согласиться на оперативное вмешательство.
Диагностика
Обследование при подозрении на прободную язву комплексное и должно осуществляться в максимально короткие сроки. Специалисты, в компетенции которых диагностика патологии — гастроэнтеролог и хирург
Трудности диагностики вызваны схожестью симптоматики прободной язвы и прочих острых патологий брюшной полости, поэтому важно провести дифференциацию с:
- приступом аппендицита;
- холециститом в стадии рецидива;
- приступом острой почечной, печеночной колики;
- расслоением аневризмы в аорте брюшины;
- панкреатитом в острой фазе;
- инфарктом миокарда;
- тромбозом;
- пневмонией нижних отделов легких;
- плевритом;
- пневмотораксом.
При наличии в анамнезе язвы желудка и ДПК задача упрощается. Ведущая цель обследования — определение наличия жидкости и газов в брюшине, выявление язвенных дефектов и сквозных прободных отверстий. Комплекс диагностических мероприятий, обязательных к проведению:
- первичный осмотр с пальпированием брюшной стенки;
- общий анализ крови как показатель интенсивности воспалительного процесса, при прободении язвы показания СОЭ, палочкоядерных нейтрофилов, лейкоцитов достигают абсолютного максимума сверх нормы;
- обзорная рентгенография необходима для выявления наличия свободного газа в брюшной полости; достоверность метода свыше 80%;
- КТ органов брюшины позволяет визуально установить не только скопление газов, но и наличие жидкости, гипертрофию желудочных связок и непосредственно язву; информативность КТ более 98%;
- эндоскопическое исследование показано для уточнения диагноза, если есть сомнения после прочих диагностических процедур; эндоскопия помогает установить точную локализацию язвенных дефектов;
- эхография органов брюшины, как точный и доступный метод, позволяет выявить скопление газов, жидкости и гипертрофию желудочных стенок;
- эзофагогастродуоденоскопия показана для подтверждения диагноза при отсутствии газа в брюшинном пространстве и невозможности проведения рентгенографии; ЭГДС визуализирует расположение и размеры прободных дефектов, наличие кровоизлияний, помогает подобрать оптимальную тактику при последующем лечении;
- лапароскопия проводится для качественного и количественного анализа выпота в брюшине; но имеет массу противопоказаний — избыточный вес, наличие спаечного процесса, низкая свертываемость крови, объемная грыжа на передней стенке брюшины, тяжелое состояние пациента;
- ЭКГ необходима для оценки функционирования сердечно-сосудистой системы, выявления дисфункций в ритмике.
Лечение
Перфорация язвы в свободную брюшную полость является абсолютным показанием к экстренной операции. Чем раньше установлен диагноз и проведена операция, тем больше шансов на выздоровление.
В догоспитальный период категорически противопоказано введение наркотических препаратов. Их действие может затушевать клинические проявления перфорации и тем самым дезориентировать хирурга.
Основной целью оперативного лечения перфоративной язвы является спасение жизни больного. В зависимости от тяжести состояния больного, стадии перитонита (см.), длительности язвенной болезни (см.) и условий для проведения операции применяют ушивание язвы, иссечение язвы с пилоропластикой в сочетании с ваготомией и резекцию желудка.
Ушивание перфоративной язвы выполняют при общем перитоните (см.), высокой степени операционного риска (тяжелые сопутствующие заболевания, преклонный возраст больного), перфорации стрессовых и лекарственных язв. Отверстие ушивают в поперечном направлении по отношению к продольной оси желудка или двенадцатиперстной кишки отдельными серозно-мышечными швами, вводя иглу вне зоны инфильтрата. Края язвы по возможности экономно иссекают. Линию швов прикрывают прядью большого сальника, которую фиксируют несколькими швами. Ушивание язв не излечивает от язвенной болезни. В большинстве случаев (до 70%) наступает рецидив заболевания.
Более продолжительные и сложные операции, чем ушивание язв, рекомендуется проводить при достаточной квалификации хирурга, необходимого инструментария и возможности применения интенсивной терапии.
Ваготомия с иссечением перфоративной язвы и пилоропластикой показана при локализации язвы на передней стенке луковицы двенадцатиперстной кишки или пилорического отдела желудка при отсутствии большого инфильтрата и резкой деформации выходного отдела желудка. Отверстие ушивается в поперечном направлении. При экстренной операции предпочтение отдают стволовой ваготомии с пилоропластикой: язву экономно иссекают, разрез продлевают на привратник и антральный отдел желудка (длиной до 6—7 см). Затем производят пилоропластику по Гейнеке—Микуличу. Ваготомия с дренирующей желудок операцией является малотравматичным вмешательством, снижающим желудочную секрецию и дающим стойкое излечение в большинстве случаев (90% и более).
Селективную проксимальную ваготомию с ушиванием перфоративной язвы или пилоропластикой допустимо производить в специализированных стационарах, где хирурги хорошо владеют техникой селективной проксимальной ваготомии. Пилороантрумэктомию с ваготомией выполняют при язвах, когда обнаруживают перфорацию язвы двенадцатиперстной кишки, хроническую язву желудка или хроническую язву двенадцатиперстной кишки и перфорацию язвы желудка.
Экономная резекция желудка показана в случае прободения хронической язвы желудка при отсутствии перитонита (см.) и операционного риска. Заключительным этапом операции по поводу перфоративной язвы должен быть тщательный туалет брюшной полости: аспирация экссудата и гастродуоденального содержимого, промывание растворами антисептиков (см. Перитонит). При прикрытой перфорации язвы в течение первых двух суток показана срочная операция. Спустя двое суток с момента прикрытия при удовлетворительном состоянии больного и стихании местных воспалительных явлений можно рассчитывать на хорошее отграничение от свободной брюшной полости. При этом от операции целесообразно воздержаться и лечить больного консервативно.
Консервативное лечение проводят в крайних случаях, когда нет условий для выполнения операции. При этом проводят постоянное отсасывание желудочного содержимого через зонд, назначают лекарственные препараты, снижающие секрецию желудочного сока, вводят большие дозы антибиотиков широкого спектра действия в течение 7—10 дней, осуществляют коррекцию водно-электролитного баланса, внутривенное питание. Перед удалением зонда больному дают водорастворимое контрастное вещество и рентгенологически определяют наличие или отсутствие затекания его за контуры желудка или двенадцатиперстной кишки.
Просмотров: 50
Причины возникновения болезни
В большинстве случаев причиной перфорации становится осложнение хронической или острой язвы. То есть, прободение (перфорация) возникает при доведении хронической язвы до такого состояния, когда будут разъедены все слои стенки органа насквозь. Либо доведение до аналогичного состояния острой язвы.
Ни малую роль играют сезонные обострения. Так, обострения язвенных болезней весной и осенью, соответственно, приводят и к увеличению случаев прободения язв в эти периоды.
До 20% случаев причиной прободения язвы становится бессимптомное развитие болезни или без явных симптомов. При таком течении болезни язва может обнаружиться уже по факту прободения.
Спровоцировать прободение могут следующие негативные факторы:
- усиление агрессии на язвенное образование со стороны желудочного сока (увеличение кислотности);
- внезапное повышение внутриутробного давления;
- несоблюдение диеты, употребление вредной пищи и напитков;
- Употребление алкоголя, курение;
- ущербный режим питания;
- химическое отравление;
- нестероидные противовоспалительные препараты (аспирин, ибупрофен, кетонал и др.), некоторые химиотерапевтические препараты, кортикостероиды, антикоагулянты;
- сильный эмоциональный стресс;
- щбострение основного заболевания;
- наследственная склонность к болезни;
- инфицирование бактерией Хеликобактер пилори;
- переедание при наличии язвы;
- активные физические нагрузки в период обострения язвенной болезни. А также, значительные физические нагрузки сразу после приема пищи.
Разрушающее влияние может быть как прямым – непосредственное физическое или химическое воздействие пищи, напитков и других веществ на слизистую ЖКТ. Так и косвенным, когда к ослаблению защиты стенок желудка и 12-перстной кишки приводят нарушения выработки гормонов и других веществ в организме.
Есть факторы, которые сочетают одновременно несколько вредных воздействий. Это, к примеру, курение. Прямой ущерб слизистой наносится при попадании слюны с растворенными в ней вредными веществами дыма и частичного попадания самого дыма в желудок. И вредное влияние элементов дыма попавших в организм через легкие в кровь.
Эти же негативные факторы являются изначальными причинами возникновения дефектов слизистых оболочек ЖКТ. Подробно об этом описано в статье «От чего возникает язва желудка: основные причины и провоцирующие факторы«. Описанные в ней различные негативные факторы, также могут спровоцировать прободение уже существующих язв.
Клинические проявления перфоративной язвы:
А) Основные симптомы перфоративной язвы (триада Мондора):
— внезапно возникающий резкий («кинжальный») боль в верхнем отделе живота;
— язвенный анамнез или характерные «желудочные» жалобы;
— дошкоподибне напряжение мышц передней брюшной стенки.
Б) Второстепенные симптомы перфоративной язвы:
— общесоматические нарушения (затрудненное дыхание, брадикардия с переходом в тахикардию, снижение артериального давления);
— функциональные нарушения (одноразовое рвота, жажда, сухость во рту, общая слабость, задержка дефекации);
— объективные проявления (вынужденное положение в постели — лежа на спине с подтянутыми к животу бедрами, бледность кожных покровов, холодный липкий пот, положительные патогномоничные симптомы).
В) Анамнез заболевания:
— наличие язвы в анамнезе — у 80-90% больных;
— «Немые» язвы — у 10-15% больных;
— наличие продромальных симптомов (боль, тошнота, рвота).
Г) Клинические проявления зависят от стадии заболевания:
— стадия шока (до 6:00 с начала перфорации);
— стадия мнимого благополучия (6-12 часов с начала перфорации);
— стадия перитонита (свыше 12:00 с начала перфорации).
а) Клинические проявления в стадии шока:
• Жалобы больного:
— внезапно возникающий резкая боль в животе, сравним с «ударом кинжала»;
— боль носит постоянный характер;
— локализуется сначала в эпигастрии, затем распространяется по всему животу;
— чаще боль распространяется по правому боковому каналу брюшной полости;
— боль может иррадиировать в правое или левое плечо, лопатку;
• Объективные проявления (при осмотре):
— состояние тяжелое;
— вынужденное положение больного — лежа на спине или на боку с приведенными к животу бедрами, резкое усиление боли при движениях;
— страдальческий выражение лица;
— бледность кожных покровов;
— холодный пот на лице, холодные конечности;
— дыхание частое, поверхностное, невозможность глубокого вдоха;
— живот втянут, передняя брюшная стенка не участвует в акте дыхания;
— Чугуева симптом — оказывается поперечная складка кожи на уровне пупка.
• Физикальные данные:
— при пальпации: напряжение мышц передней брюшной стенки — «дошкоподибний живот» (у пожилых может отсутствовать резкая болезненность);
— при перкуссии:
— Спижарного симптом — исчезновение печеночной тупости при перкуссии;
— Де Кервена симптом — притупление перкуторного звука в отлогих отделах живота;
— при аускультации: усиление перистальтических шумов.
• Положительные перитонеальные симптомы:
— Щеткина-Блюмберга симптом — усиление боли при резком вычитании руки от брюшной стенки после ее нажатия;
— Воскресенского симптом (симптом «рубашки») — ощущение усиления боли в правой подвздошной области при быстром проведении правой ладонью по передней брюшной стенке правого подреберья вниз по натянутой левой рукой хирурга рубашке больного.
б) Стадия мнимого благополучия:
— улучшение объективного состояния;
— нормализация артериального давления;
— отсутствие резкой боли и появление постоянного тупой боли в животе;
— исчезновения одышки и болезненности при дыхательных движениях;
— умеренное вздутие живота и напряжение передней брюшной стенки;
— слабые положительные симптомы раздражения брюшины;
— уменьшение звучности перистальтических шумов;
— притупление перкуторного звука в отлогих местах живота.
в) Стадия перитонита:
— ухудшение общего состояния вследствие распространенности перитонита, выразительности интоксикации (токсическая или терминальная стадия перитонита);
— интенсивный разлитая боль по всему животу, частая рвота, срыгивание желудочным содержимым, резкая слабость;
— снижение артериального давления, тахикардия, аритмия, одышка;
— живот вздут, напряжен, болезненный на всем протяжении;
— отсутствие перистальтики, невидходження газов, задержка дефекации;
— черты лица заострены, бледность кожи;
— положительные симптомы раздражения брюшины по всей брюшной стенке.
Диагностика язвы
Если у пациента наблюдаются вышеперечисленные симптомы, нельзя медлить с вызовом врача. Основываясь на жалобах, его госпитализируют в стационар. Потом назначается обследование, которое подразумевает:
- сбор анамнеза. Доктору нужно обязательно знать о наличии хронических патологий;
- осматривание и пальпирование брюшной полости;
- рентгенографию. По снимку можно увидеть попавший воздух в тонкую и толстую кишку;
- колоноскопию, эндоскопию. Назначаются в том случае, если рентгенография не показывает никаких результатов. Подразумевает введение трубки через прямую и сигмовидную кишку;
- электрокардиографию. Позволяет оценить работу сердечной мышцы и выявить нарушения в ее функциональности;
- ультразвуковую диагностику. При помощи данного метода удается осмотреть всю брюшную полость и определить место разрыва;
- диагностическую лапароскопию. Выполняется при сильном поражении желудочных стенок. Имеет несколько ограничений в виде избыточной массы тела, плохой свертываемости крови, наличия грыж, тяжелого состояния больного.
Также берется кровь, кал и моча на анализ. После обследования ставится точный диагноз и продумывается тактика лечения.
Симптомы прободной язвы
В клинической картине прободной язвы можно выделить специфичные симптомы, которые составляют триаду Мондора — боль, доскообразный живот и язвенный анамнез.
Боль в животе носит острый, внезапный характер, напоминающий удар ножа или кинжала, локализуется сначала в одном месте в верхнем отделе живота, околопупочной области или под ребрами справа. До появления «кинжальной» боли у большинства пациентов в течение нескольких дней до этого наблюдается обострение язвенной болезни, усиление ночных или голодных болей, изжоги.
Доскообразный живот характеризуется сильным напряжением брюшных мышц в связи с попаданием желудочного содержимого на обильно снабженную рецепторами брюшину — тонкую серозную оболочку, выстилающую внутренние органы. Живот не принимает участия в акте дыхания, а пациент занимает вынужденную позу, способную немного облегчить боль — лежа на боку, приведя колени к животу.Наличие язвы в истории болезни пациента с острыми болями в животе всегда должны насторожить врача в отношении перфорации стенки желудка.
В первые часы заболевания развивается наиболее выраженная клиническая картина, получившая название первичного шока. Пациент бледен, артериальное давление снижено, боли в животе достигают своего максимума.
Через 4-6 часов спустя болевой синдром становится менее интенсивным, напряжение мышц живота уменьшается. Связано такое кажущееся облегчение состояния с тем, что рецепторы на брюшине становятся интактными к раздражителям, а нервная система начинает вырабатывать нейромедиаторы, облегчающие переносимость болевых раздражителей. Тем не менее, в эту вторую стадию перфоративной язвы, или в период мнимого благополучия, длящийся до 12 часов от начала заболевания, быстро развивается инфицирование брюшной полости и возникает перитонит — третья стадия процесса.
Острый период в течении прободной язвы занимает не более 4 суток, так как после этого развиваются необратимые изменения в брюшной полости, наступает терминальный период и смерть.
Причины прободной язвы желудка
Прободение язвы – осложнение язвенной болезни, которая возникает под влиянием бактерии Helicobacter Pylori (хеликобактерии, хеликобактер пилори). Продукты жизнедеятельности бактерии нарушают баланс между защитными механизмами организма и агрессивной средой внутри желудка, из-за чего на поверхности слизистой появляется язва.
Долго существующая на одном месте язва постепенно «разъедает» стенку органа, становясь все глубже, пока не «продырявит» её полностью. Такое состояние развивается, по разным данным, у 2–10 % пациентов с язвой желудка .
Многие практикующие врачи считают, что прободение язвы – это свидетельство крайне безответственного отношения человека к своему здоровью, потому что в наше время – когда известны все причины язвы желудка и разработаны эффективные методы её лечения – нужно ещё умудриться довести ситуацию до такого смертельного осложнения.
По статистике, прободение становится первым симптомом язвы в 12% случаев . Такие «немые» язвы бывают у молодых мужчин.