Лечение стеноза привратника желудка и язвы сфинктера
Содержание:
Симптомы и стадии
Симптомы стеноза привратника желудка зависят от степени сужения. Существуют 3 стадии:
- Компенсированный стеноз. Сужение незначительное, поэтому самочувствие пациента ухудшается несильно. После еды он может ощущать тяжесть, появляется изжога, отрыжка кислым, а при переедании — рвота. Данная стадия может длиться несколько лет.
- Субкомпенсированный стеноз. Сужение существенное, поэтому даже малая порция съеденной еды вызывает ощущение тяжести и переполненности живота. Появляется боль, отрыжка тухлым. Для данной стадии характерна частая и обильная рвота. На рентгенологическом обследовании можно обнаружить уменьшение перистальтики, растягивание желудка. Пациент теряет вес. Стадия субкомпенсации может длиться несколько лет.
- Декомпенсированный стеноз. Проявляется серьезным нарушением эвакуаторной функции ЖКТ. Возникают такие проявления – тяжесть в желудке, обильная рвота, сильная жажда, истощение. В рвотных массах присутствуют остатки вчерашней или позавчерашней пищи, их запах очень зловонный. Выражены признаки обезвоживания, а именно бледность и дряблость кожного покрова, слабость. При помощи обследования можно обнаружить сильное растяжение желудочных тканей. В желудке содержится непереваренная пища.
Диагностика
Врач изучает жалобы больного, проводит визуальный осмотр. Диагноз ставится на основании инструментальных методик обследования:
- Рентген. На снимке видны размеры желудка, сужение просвета, снижение перистальтики и ухудшение эвакуаторной функции.
- Эзофагогастродуоденоскопия. Оценивается степень сужения просвета между желудком и двенадцатиперстной кишкой.
- Электрогастроэнтерография. Позволяет оценить моторную функцию, определяется частота сокращений до и после употребления пищи.
- УЗИ. Данное обследование эффективно на поздних стадиях, когда желудок значительно увеличен.
Лечение
Заболевание лечится оперативно. Только на начальной стадии, когда просвет не сильно сужен, можно обойтись без операции. В таком случае лечить стеноз выходного отдела желудка необходимо при помощи специальной диеты, аналогичной, что и при язве желудка:
- Нужно есть часто, но дробно, до 5-6 раз в день.
- Еда должна быть теплой, не горячей или холодной. Нужно есть только домашнюю пищу, фаст-фуд и питание в кафе исключены.
- Предпочтение стоит отдавать жидким блюдам, кашам. Свежие фрукты и овощи лучше не есть. Их нужно отваривать или запекать.
- Исключается жирная, жареная и острая еда, копчености и соленья.
- Вместо кофе или какао стоит пить травяные чаи.
Если придерживаться диеты, можно исключить появление неприятной симптоматики.
Для уменьшения симптомов стеноза и ускорения эвакуации пищи в кишечник подойдут народные средства, например, сок клюквы и алоэ. Эти ингредиенты нужно смешать в равных частях, чтобы получилось 200 мл. Затем добавить 400 мл воды и 1 ст. л. меда. Курс лечения – 7 дней. Употреблять по 1 ст. л. после еды.
Лечение стеноза привратника желудка при помощи медикаментов проводится для устранения основного заболевания, которое привело к стенозу, а также для подготовки к операции
До оперативного вмешательства важно восстановить водно-электролитный баланс, набрать вес. Операция проводится путем эндоскопии
Суженный привратник расширяется при помощи баллона.
Профилактика
Основой профилактики является лечение язвы, а также предотвращение появления онкологии. Профилактические меры:
- Придерживаться здорового питания, исключить продукты, содержащие вредные добавки, красители и консерванты. Пища должна быть натуральной.
- Отказаться от вредных привычек.
- Соблюдать режим питания, не допускать больших перерывов между приемами пищи.
- Избегать стрессов.
Если существуют проблемы с пищеварительным трактом, то хотя бы раз в год стоит проходить профилактическое обследование. Прогноз при своевременном лечении стеноза благоприятный. Пациентам удается избежать тяжелых последствий.
Диагностика
Симптомы пилороспазма схожи с проявлениями других заболеваний пищеварительной системы, поэтому требуется проведение дифференциальной диагностики. После того как врач провел опрос пациента или его родителей, назначается:
- осмотр и пальпация, во время которых можно определить наличие болевого синдрома;
- УЗИ желудка и других органов ЖКТ;
- рентгенологическое обследование желудка с введением контрастного вещества: если контрастное вещество быстро проникает в кишечник, пилороспазм имеет начальную форму, если нет – запущенную;
- фиброэзогастрокопия – с помощью эндоскопа исследуется полость желудка изнутри.
Проведением диагностики и постановкой диагноза занимается врач-гастроэнтеролог.
Задача врача при проведении дифференциальной диагностики – отличить пилороспазм или пилоростеноз. Сделать это может быть непросто, так как симптомы на последних стадиях пилороспазма и начальных стадиях пилоростеноза похожи.
В таблице ниже приведены отличительные особенности каждого диагноза, на которые обращают внимание при обследовании:
Пилоростеноз часто диагностируют у новорожденных. Он требует срочное хирургическое вмешательство, благодаря которому ребенок может нормально развиваться.
Диагностика
Диагностируют стеноз выходного отдела желудка с помощью измерения кислотности в органе, проведения процедур ФГДС либо УЗИ.
При следующей стадии исследуемый желудок увеличен, даже натощак в нем присутствует жидкость, существенно ослаблена перистальтика. Зона около двенадцатиперстной кишки заметно сужена. Спустя половину суток контрастное вещество еще имеется в желудке, его полная эвакуация происходит спустя 24 часа.
При запущенной стадии орган резко растянут, имеет много содержимого натощак из-за резкого ослабления перистальтики. Контрастная масса задерживается в желудке более суток.
При эндоскопическом исследовании в начальной стадии заметна язвенная деформация и резкое сужение сфинктера. Позже желудок растягивается, рубцовая ткань еще больше сужает пилородуоденальную зону. В запущенной стадии заметна атрофия слизистой, а сам желудок в разы увеличивается.
Стеноз выходного отдела желудка можно выявить при помощи:
- исследования рентгеном. Он поможет определить, увеличен ли размер органа, насколько снижена его перистальтическая активность или сужено ли отверстие между желудком и двенадцатипёрстной кишкой. Также с помощью рентгена можно выявить, какое время требуется для эвакуации пищи в двенадцатипёрстную кишку;
- эзофагогастродуоденоскопия. Она покажет, на какой стадии находится процесс сужения и деформации отверстия между желудком и двенадцатипёрстной кишкой, а также то, насколько расширен орган;
- наблюдение за моторной функцией. Оно осуществляется при помощи электрогастроэнтерографии, что даёт врачам возможность точно узнать тонус, активность, характер и частоту перистальтических движений во время приёма еды и натощак;
- УЗИ.
основывается на язвенном анамнезе, характерной клинической картине и подтвержденном рентгенологически нарушении эвакуации, которая не улучшается после атропинизации.
При гастрогенной тетании необходимо дифференцировать со столбняком, паратиреоидной недостаточностью, уремией вследствие почечной недостаточности, менинго-энцефалитом. Трудность диагностики заключается в том, что больные с тяжелой формой гастрогенной тетании нередко поступают со спутанным сознанием. Диагноз потверждается быстрым эффектом введения недостающих электролитов.
Для установки диагноза врачи назначают рентгенологическое исследование. На снимках врач определяет размер желудка и сужение канала.
Выявить патологию желудка в месте выхода пищи и определить степень его расширения можно с помощью эзофагогастродуоденоскопии. Сокращения мышц желудка определяют электрогастроэнтерографией.
Он позволяет провести детальный осмотр желудка и определить степени его увеличения.
Учитывая, что стеноз может вызываться злокачественными новообразованиями, назначают гастроскопию. Окончательный диагноз устанавливают на основании рентгенологического исследования. Также врач назначает анализ крови, проведение эзофагогастродуоденоскопии и электрогастроэнтерографии, ультразвукового исследования.
Лечение стеноза представляет собой оперативное вмешательство, при этом используют фармацевтические препараты, позволяющие избавиться от основной симптоматики заболевания. Проводится подготовка к хирургической процедуре, специалисты корректируют проблемы электролитного, водного обмена. Также может потребоваться корректировка веса пациента.
Диагностические мероприятия проводятся по определенной схеме. Начинаются они со сбора анамнеза и визуального осмотра, потом врач проводит пальпацию области желудка, назначает биохимию крови для определения содержания белка, электролитных нарушений, уровня мочевины, общий анализ крови и определение состава мочи.
Из инструментальных методов диагностики могут быть назначены:
- УЗИ;
- редко МРТ и КТ;
- ФГДС (фиброгастродуоденоскопия);
- рентгенография с контрастом.
Электрокардиограмма, по которой можно выявить нарушения в деятельности миокарда по причине гипокальциемии или гипокалиемии, которые наступают из-за обезвоживания организма.
Клиника, диагностика, классификация стенозов.
Больные
со стенозом имеют обычно длительный
язвенный анамнез. Многие из них в прошлом
перенесли операцию по поводу прободной
язвы. Общими симптомами являются:
снижение массы тела, ощущение раннего
насыщения, чувство полноты в эпигастрии,
тошноты и рвоты непереваренной пищей,
съеденной за несколько часов или суток
до этого.
Степень
выраженности клинических, биохимических,
рентгенологических и эндоскопических
изменений у больного с язвенной болезнью
зависит от стадии стеноза
Классификация.
Различают следующие стадии стеноза:
1.
Компенсированный
стеноз;
2.
Субкомпенсированный
стеноз;
3.
Декомпенсированный
стеноз.
В
стадии
компенсированного стеноза
больные предъявляют жалобы на тошноту,
рвоту, чувство тяжести в эпигастрии,
отрыжку. Общее состояние в этой стадии
стеноза страдает мало. При контрастном
рентгенологическом исследовании желудок
несколько увеличен или же нормальных
размеров, перистальтика может быть
усилена, имеется умеренное сужение
пилоруса, контрастное вещество
задерживается в желудке не более, чем
на 12 часов. При фиброгастродуоденоскопии
определяется рубцовая деформация
пилородуоденального канала с сужением
его просвета до 1 см. Клинические и
биохимические показатели без существенных
изменений.
В
фазе субкомпенсированного
стеноза
больные отмечают слабость, жажду,
постоянное мучительное чувство тяжести
в эпигастрии, беспокоит тошнота, отрыжка
кислым, рвота застойной пищей, урчание
в животе. При клиническом обследовании
выявляется снижение массы тела,
обезвоживание, понижение тургора кожи,
выраженная бледность кожных покровов.
При физикальном обследовании выявляется
плеск желудочного содержимого, иногда
видна глазом через кожные покровы
передней брюшной стенки перистальтика
желудка. В анализах крови отмечается
снижение уровня гемоглобина, умеренный
лейкоцитоз, в моче появляется белок,
цилиндры. При биохимических исследованиях
выявляется гипопротеинемия, повышение
уровня мочевины и креатинина, повышается
содержание АЛТ, АСТ, изменяются показатели
ионограммы со снижением содержания
натрия, хлора, калия, магния.
При
рентгенологическом исследовании желудок
уже значительно расширен, имеет форму
чаши, перистальтика ослаблена. Имеется
выраженное сужение привратника, задержка
эвакуации из желудка в двенадцатиперстную
кишку до 12-24 часов. Во время
фиброгастродуоденоскопии желудок
растянут, содержит жидкость и
малопереваренную пищу. Пилородуоденальный
канал сужен до 0,3 — 0,8 см.
Декомпенсированный
стеноз
характеризуется резкой слабостью,
постоянной жаждой, отрыжкой тухлым,
многократной и обильной рвотой съеденной
накануне пищей, которая приносит
временное облегчение. В тяжёлых случаях
могут наблюдаться судороги. Резко
выражено похудание, вплоть до кахексии.
Кожные покровы землистого оттенка.
Желудок значительно увеличен в размерах,
его контуры определяются при осмотре
живота через переднюю брюшную стенку,
отчётливо слышен шум плеска.
Вследствие
выраженной гипокалиемии возможно
развитие желудочной или хлорипривной
тетании, проявляющейся возникновением
парестезий и судорог, выявлением симптома
Труссо (“рука акушера”)
В
клинических и биохимических анализах
определяются грубые патологические
изменения.
При
рентгенологическом
исследовании
имеется резкое расширение желудка,
иногда он может занимать всю брюшную
полость, а большая кривизна в виде чаши
визуализируется в малом тазу. Пилорический
отдел резко сужен или не заполняется
контрастным веществом вообще. Задержка
эвакуации из желудка — более 24 часов. На
фиброгастроскопии желудок резко
расширен, содержит много жидкости — до
8-10 литров. Пилорический канал рубцово
сужен до 0,1 см.
Дифференциальная
диагностика
язвенного пилородуоденального стеноза
проводится со стенозом на почве рака.
Для ракового стеноза характерен более
короткий анамнез, отсутствие клинических
проявлений язвенной болезни. Окончательный
диагноз устанавливается по данным
рентгеноскопии и эндоскопии. Причиной
пилорического стеноза могут быть также
внежелудочные образования, например,
опухоль головки поджелудочной железы.
Клиника стеноза сочетается при этом с
явлениями механической желтухи. Диагноз
подтверждается при ультразвуковом
исследовании поджелудочной железы.
Симптоматика
Стеноз привратника, расположенного между желудком и двенадцатипёрстной кишкой, имеет различные симптомы, которые различаются в зависимости от типа недуга. Выделяют следующие признаки болезни:
-
при компенсированном типе заболевания
наблюдается небольшое сужение желудочных мышц. Пациент чувствует переполненность желудка, у него часто возникает изжога, для предотвращения которой больные нередко принимают соду. Кроме того, редко возникающая рвота приносит облегчение и до следующего приёма пищи устраняет неприятные ощущения. Обследование при помощи рентгена поможет выявить ускорение желудочной перистальтики, а также некоторое замедление опорожнения кишечника. Признаки болезни могут проявляться на протяжении нескольких лет; -
субкомпенсированный тип недуга
характеризуется частой и обильной рвотой, которая избавляет пациента от ощущения распирания в желудке. Стеноз выходного отдела желудка на данном этапе уже более выраженный. Наиболее характерным признаком субкомпенсации является отрыжка несвежими (тухлыми) продуктами, съеденными накануне. Пациент чувствует боль в эпигастральной области. Рентген показывает волны перистальтики слева направо. Признаком болезни на этом этапе, который можно определить лишь с помощью рентгенограммы, является расширение желудка, а также нарушение его транспортной функции – контрастное вещество способно оставаться там на протяжении нескольких часов или больше суток. Указанные признаки недуга могут длиться около 2 лет; -
декомпенсированный тип болезни
представляет собой серьёзные нарушения эвакуаторной функции желудочно-кишечного тракта. Нередко декомпенсация – симптом язвенного заболевания. Больной испытывает постоянную тяжесть в желудке, частые рвотные позывы. Также он испытывает жажду из-за постоянной потери жидкости вследствие рвоты. При этом кожа пациента становится дряблой, черты лица приобретают резкий вид. В подложечной области начинают проявляться контуры растянутых желудочных тканей, а волны перистальтики исчезают. Врач может легко выявить звук плеска при пальпации. Рентгенологическое исследование выявляет понижение пропульсивной функции, а также большое количество пищи.
Если пациента постоянно рвёт, то он может потерять большое количество электролитов, что приведёт к гипохлоремической коме.
Симптомы
В зависимости от этапа развития заболевания различаются и проявления. На начальной стадии наблюдается компенсированный пилоростеноз. Ему свойственно:
- ограниченное сужение;
- кисловатая отрыжка;
- ощущение полного желудка после еды.
Возможна рвота, после которой наступает облегчение на незначительный промежуток времени. В целом же состояние пациента характеризуется как удовлетворительное.
Второй этап развития пилоростеноза — субкомпенсация. Отмечаются жалобы на:
- болезненную отрыжку;
- рвоту после еды;
- снижение веса.
Если в это время обратиться за помощью к врачу, то при пальпации в околопупочной зоне отчетливо прослушивается плеск. Завершающий этап развития стеноза представляет собой третью стадию декомпенсации:
- желудок чрезмерно растянут;
- наблюдается истощение организма;
- прогрессирует обезвоживание.
Больного часто рвет, но это не приносит облегчения. Рвотные массы обильные и зловонные, включают остатки многодневной пищи.
Причины заболевания
Признаки стеноза привратника связаны преимущественно с рубцом, сформированным из соединительной ткани. Образуется он при заживлении язвенных поражений слизистой. Рубец стягивает стенку желудка, что приводит к ее малоподвижности. К другим причинам относят:
- наследственность;
- внутристеночный рак;
- длительные монодиеты, однообразное питание.
Что касается наследственного фактора, то у младенцев спустя 2-4 недели после появления на свет обнаруживают проявления врожденного пилоростеноза. Аномалия развития выходного отдела желудка приводит к нарушению проходимости и затруднению эвакуации пищи. В 4 раза чаще порок диагностируется у мальчиков.
Внутристеночный рак развивается практически в любом возрасте. Он поражает ткани желудка, сужает пищеварительный тракт. Еда не транспортируется в кишечник, застойные процессы усугубляются. Со временем прослойка мышц разрастается, желудок становится больше в объеме. Запускается процесс брожения, разложения еды.
Последствия болезни крайне серьезные. Как только появятся первые симптомы стеноза привратника желудка, необходимо обратиться за консультацией к специалисту. Решением этой проблемы занимаются:
Прежде чем назначить лечение, врач должен составить максимально объективную клиническую картину. Для этого он:
- анализирует жалобы и проявления;
- изучает анамнез болезни, образа жизни, семьи;
- проводит осмотр с пальпацией;
- назначает лабораторные и инструментальные анализы.
В качестве диагностических мер прибегают к общему анализу крови и эзофагогастродуоденоскопии. Также важны достоверные результаты:
- рентгенографии;
- электрогастроэнтерографии;
На основе этих исследований решается, каким будет лечение: консервативным или хирургическим. После выздоровления необходимо придерживаться профилактических мер.
Лечение стеноза привратника
Терапия при использовании медикаментозных средств подразумевает комплексное воздействие. Препараты необходимы для:
- купирования основных симптомов;
- подготовки к хирургическому вмешательству;
- корректировки водно-электролитного и белкового баланса.
Если стеноз обнаружен на стадии компенсации, то врач назначает лекарства, предназначенные для купирования воспаления при язве. Стихание процесса позволит полностью восстановить проходимость. Параллельно с этим необходимо принимать препараты-прокинетики, нормализующие моторику желудка и кишечника.
В ряде случаев прибегают к эндоскопическому методу лечения. Суженое отверстие между двенадцатиперстной кишкой и желудком расширяют баллоном. Метод блокирует функционирование пилорического клапана, одновременно с этим восстанавливая проходимость. Такой вариант не является универсальным и имеет противопоказания. Если прибегнуть к эндоскопическому вмешательству не представляется возможным, то проводят открытую полостную операцию.
Стеноз привратника желудка и двенадцатипёрстной кишки, который известен многим под названием пилоростеноз – это заболевание пищеварительного тракта, развивающееся в результате сужения выходного отверстия привратника желудка. Это приводит к нарушению прохождения еды из области желудка в полость кишечника. Это заболевание в запущенных формах становится причиной развития опасных болезней и изменяет гомеостаз. Как правило, этот недуг – приобретённый.
Лечение заболевания
При стенозе любой стадии привратника желудка единственным методом лечения является хирургический – устранение сужения и восстановление пассажа желудочного содержимого в кишечник. Выбор метода операции зависит от вида и степени сужения, характера желудочной секреции, возраста пациента. Все вмешательства делятся на 3 группы:
- резекция желудка;
- дренирующая операция — наложение желудочно-кишечного анастомоза;
- пластика пилорического отдела.
Резекцию выполняют, в основном, при язвенной болезни с повышенной секрецией, удаляют среднюю и нижнюю треть вместе с пилорическим отделом, оставшуюся верхнюю треть органа соединяют с петлей тонкой кишки. Также выполняют экономные резекции только пилорического отдела, сочетая их с ваготомией – пересечением ветвей блуждающих нервов, стимулирующих секрецию желез.

Обходной желудочно-кишечный анастомоз чаще накладывается как паллиативная (временно облегчающая состояние) операция при неоперабельном раке или больным пожилого возраста, с недостаточностью сердца, дыхания, почек. Ее также сочетают с ваготомией.
Пластические операции чаще выполняются у детей, их варианты различны, в зависимости от характера аномалии. Типичной является пластика, когда пилорический отдел рассекают вдоль, затем продольную рану переводят в поперечное положение и ушивают, таким образом расширяется просвет.
Современные малоинвазивные технологии позволяют выполнять операции без больших разрезов – через аппарат лапароскоп и специальные инструменты, введенные через небольшие надрезы кожи.
Как диагностируется заболевание
Диагностика и лечение пилороспазма у новорожденных и у взрослых происходят одинаково. Если у человека возникли подозрения на наличие заболевания, то на прием к доктору нужно отправляться незамедлительно, в противном случае могут возникнуть серьезные осложнения.
Рассмотрим, какими методами диагностируется пилороспазм и пилоростеноз:
Рентгеном с контрастирующим веществом. Если стеноз желудка присутствует, то на снимке будут запечатлены застойные процессы пищи и очень медленное проникновение вещества в кишечник. Чтобы отличить стеноз от спазма, человеку дается употребить миорелаксант. С помощью этого средства происходит мышечное расслабление и вещество без затруднений проникает в кишку.

Для постановки точного диагноза проводится фиброгастроскопия
- Фиброгастроскопией. Процедура производится специальным приспособлением, называющимся фиброгастроскопом, который вводится через ротовую полость в пищевод, а затем в желудок пациента. Он позволяет рассмотреть, в каком состоянии пребывают пищеводные и желудочные стенки. Если пилороспазм у взрослых или у детей, присутствует, то приспособление не пройдет в органы через суженный привратник.
- Ультразвуковым исследованием желудка. Этот метод славится своей простотой, надежностью и быстрым проведением. Во время процедуры доктор определяет, какой длины и ширины привратник, толщину его мышечного пласта, а также какого размера пилорический канал. Если это исследование показывает присутствие заболевания, и у доктора не возникает никаких колебаний, то других методов диагностирования не требуется.
Виды стеноза желудка
Существует несколько видов – стеноз пилорического отдела и антрального отдела, субкомпенсированный и декомпенсированный. Каждый вид заболевания отличается своей симптоматикой, развитием и терапией, которая подбирается в результате тщательного обследования.
Стеноз пилорического отдела желудка
Пилорический отдел – начальный отдел двенадцатиперстной кишки. Этот вид стеноза чаще всего диагностируется у пациентов с язвенной болезнью. Провоцирующими факторами также выступают язва двенадцатиперстной кишки, препилорические язвы и язвы пилорического канала. Определить тип патологии возможно при помощи рентгенологического исследования, биопсии. В результате диагностируется гипертрофирование мышечной оболочки желудка, уменьшение сократительной функции мышечной ткани, увеличение пищеварительного органа.
Стеноз антрального отдела желудка
Антральный отдел – низко расположенная часть желудка, которая переходит в двенадцатиперстную кишку. Стеноз выходного отдела желудка также сопровождается проблемами с опорожнением пищеварительного органа. Диагностируется в результате зондирования. Часто сопровождается новообразованиями злокачественного типа. Состояние пациента значительно ухудшается, возникают проблемы с аппетитом. Требуется немедленно медицинское вмешательство.
Субкомпенсированный стеноз желудка
Стеноз привратника желудка субкомпенсированного типа сопровождается чувством тяжести, чаще всего с болевыми ощущениями, частыми отрыжками воздухом или с не переваренными частичками пищи. Пациент жалуется на ежедневные рвотные позывы, снижение массы тела, обезвоживание, проблемы с кожными покровами.
Результаты рентгенологического исследования показывают пониженный тонус пищеварительного органа, незначительное увеличение в размере, натощак в нем присутствует жидкость. Процесс волнообразного сокращения стенок вне нормы, задержка бария в органе наблюдается в течение суток. Требуется своевременное лечение.
Декомпенсированный стеноз желудка
Декомпесированная стадия патологии характеризуется задержкой пищи в пищеварительном органе.
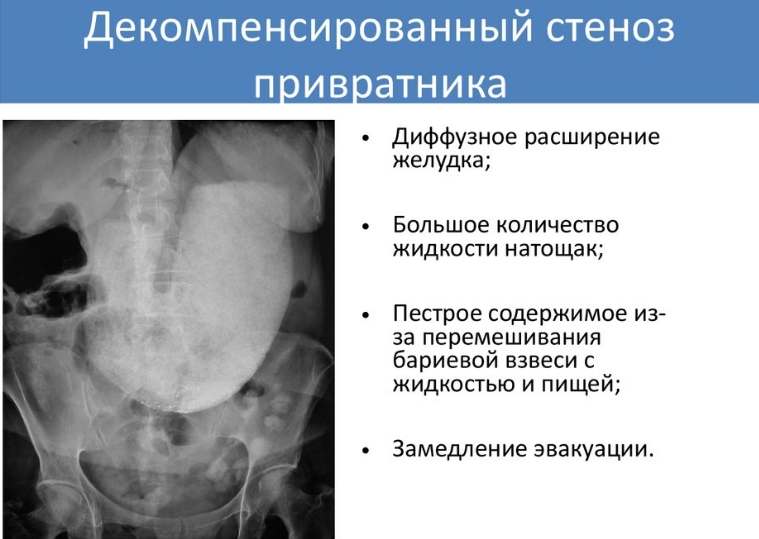
Пациент жалуется на такую симптоматику, как:
- регулярные рвотные позывы с остатками не переваренной пищи;
- постоянные болевые ощущения, которые беспокоят в любое время суток;
- ухудшение состояния, истощение организма, слабость, обезвоживание;
- судороги;
- выраженные признаки азотемии.
Во время осмотра выявляется западание нижней части живота, присутствует сильная выпуклость подложечной области. Обязательно проводится рентгенологическое исследование, в результате которого выявляются выраженные признаки патологии.
Стеноз 12 перстной кишки симптомы
Стеноз в двенадцатиперстной кишке — это заболевание, при котором просвет в начальном отделе тонкой кишки сужается вследствие действия факторов органического или функционального характера.
ВАЖНО ЗНАТЬ! Даже “запущенный” желудочно-кишечный тракт можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию
Описание
Заболевание развивается в несколько этапов, каждый из которых сопровождается характерной ему клинической картиной. Симптоматика стеноза ярко выражена и диагностика не составляет труда. Болезнь бывает врожденной или приобретенной. Первый тип встречается примерно в 1/3 случаев патологий органов пищеварения, при этом заболевание более характерно для детей мужского пола.
Приобретенный стеноз также более характерен для мужского пола, но в возрасте после 30 лет. Он является следствием болезней желудочно-кишечного тракта, особенно, язвы двенадцатиперстной кишки. Это одно из наиболее распространенных осложнений язвы органа.
Такой вид стеноза называют еще функциональным, так как по мере лечения язвенной болезни просвет кишки возвращается к нормальным размерам из-за того, что воспалительный отек спадает. При этом в органе могут сформироваться рубцовые деформации, которые не влияют на функциональность органа в стадии ремиссии.
При органическом пилоробульбарном стенозе возникает стойкое нарушение транспортировки пищи органами пищеварительного тракта.
1 этап. Компенсированный
Просвет сужается не сильно. Возникает гипертрофия мышц органа, как следствие необходимости эвакуации пищевого комка из желудка в 12-перстную кишку. При этом желудок активней работает, чтоб компенсировать проблемы с транспортировкой пищевого материала. Симптомы:
- тяжесть и ощущение переполненного желудка после трапезы;
- отрыжка с кислотой;
- изжога;
- рвота, причем рвотные массы содержат непереваренную еду.
Во время диагностики стеноз практически незаметен.
Возникает при игнорировании проблемы несколько месяцев, иногда лет. Симптоматика:
- сильная и частая рвота спустя некоторое время после употребления пищи;
- рвота приносит облегчение;
- рвотные массы содержат частички пищи;
- в желудке после еды сильная тяжесть;
- отрыжка с тухлым послевкусием;
- болезненные ощущения в брюшной полости;
- снижение индекса массы тела.
Стадия легко диагностируется.
3 этап. Декомпенсация
Возникает стойкое нарушение функций желудка и двенадцатиперстной кишки. Просвет кишки значительно сужается. Симптомы:
ЭТО действительно ВАЖНО! Желудочно-кишечный тракт нельзя запускать — это грозит раком. Копеечный продукт №1 против болей в желудке
УЗНАТЬ >>
- частая рвота;
- постоянно беспокоит тухлая отрыжка;
- больной не может утолить жажду;
- судороги;
- плохой запах изо рта;
- желудок болит даже от небольшого количества еды;
- резко пропадает аппетит;
- возникает истощение.
Причины
К причинам стеноза 12-перстной кишки относятся следующие группы факторов:
- патологические процессы в смежных органах, например, новообразования или воспаления, что вызывают отек, вследствие чего они давят на орган и просвет сужается;
- стенки органов становятся плотнее из-за патологии в ткани, так как фиброзное волокно прорастает, отчего угнетаются функции сокращения и расширения;
- возникновение спазмов мышц или эластичных волокон. Это приводит к стрессу, отчего сосуды сужаются, давление повышается.
Как более конкретные причины можно определить наличие:
- атеросклеротических бляшек;
- сахарного диабета;
- язвенного заболевания;
- артериальной гипертензии;
- онкологии;
- фибромускулярной дисплазии.
Диагностика
При обнаружении симптомов стеноза нужно обратиться к гастроэнтерологу. Именно он сможет провести качественную диагностику и назначить адекватную терапию. Схема проведения диагностики:
- сбор анамнеза;
- визуальный осмотр;
- пальпация брюшной полости;
- биохимический анализ крови;
- анализ мочи;
- рентгенография желудочно-кишечного тракта с использованием контраста: осматривают сам просвет кишки, размеры желудка, его перистальтику, и определяют момент полного выведения из организма контрастного вещества для определения стадии заболевания;
- фиброгастродуоденоскопия (ФГДС) — таким образом проверяют размеры просвета органа и состояние слизистых оболочек;
- ультразвуковая диагностика;
- компьютерная томография (редко);
- МРТ (редко);
- дифференциальная диагностика — чтоб исключить возможность наличия других патологических процессов, похожих по симптоматике.
Профилактика
- своевременное лечение патологий желудочно-кишечного тракта и смежных с двенадцатиперстной кишкой органов;
- плановое обследование;
- правильное питание;
- здоровый образ жизни.
- Боль вверху живота
- Вздутие живота
- Головокружение
- Западение брюшной полости
- Кислая рвота
- Нарушения в работе кишечника
- Обморок
- Отсутствие стула
- Потеря веса
- Приступы удушья
- Рвота
- Рвота желчью
- Рвота калом
- Рвота с кровью
- Серо-зеленый цвет лица
- Сероватый оттенок кожи
- Сухость кожи
- Тошнота
- Уменьшение объема выделяемой мочи
Стеноз кишечника — это заболевание, которое сопровождается сужением просвета в кишечнике. Многие люди путают стеноз с атрезией. При стенозе происходит сужение просвета кишечника, а при атрезии он перекрывается полностью и пища по нему совершенно не проходит.
Если у человека развился стеноз кишечника, то проходимость пищи через его петли будет значительно нарушена. Эта патология является очень опасной не только для здоровья, но и для жизни человека. Атрезия, а также стеноз может поражать любой участок в кишечнике. Заболевание чаще всего наблюдается у новорождённых детей. Этот недуг очень опасен, поэтому требует немедленного вмешательства квалифицированных врачей. Основным же симптомом является появление рвоты.
Клиницисты выделяют три типа развития стеноза:
- пилорический тип, при котором стеноз находится в области желудка или тонкого кишечника (двенадцатипёрстной кишки). У детей при данной форме стеноза появляются такие симптомы, как вздутие живота, рвота, метеоризм;
- дуоденальный тип. Стеноз развивается в двенадцатипёрстной кишке;
- атрезия тонкого кишечника представляет собой полное перекрытие просвета в области средней или нижней части тонкого кишечника. В этой стадии происходит блокирование органа. Как результат, пища не может пройти по своему естественному пути. Постепенно она накапливается и у человека возникает обильная рвота.
У новорождённых детей с врождённым стенозом, сразу после рождения появляются рвотные массы с зелёной жёлчью. Но в некоторых клинических ситуациях симптомы недуга могут появиться лишь спустя несколько дней после рождения младенца. Характерный признак патологии – отсутствие у ребёнка стула.