Заболевания передающиеся половым путем
Содержание:
Когда точно стоит посетить врача
В некоторых случаях экстренная профилактика ЗППП у мужчин и женщин все же не дает результата, как и другие предпринятые меры. В таком случае возникает вопрос, когда обращаться за помощью доктора. В первую очередь посетить врача придется в том случае, если появились симптомы, характерные для ЗППП.
Среди этих симптомов в первую очередь сыпь в области половых органов, появление болей при половых контактах или при опорожнении мочевого пузыря, жалобы на нетипичные выделения. Любой из симптомов может стать поводом для того, чтобы прийти на врачебную консультацию и получить рекомендации. Они помогут избавиться от возбудителя инфекционного процесса в организме.
Профилактика ЗППП у женщин и мужчин играет в современном мире весомую роль из-за обширного распространения заболеваний этой группы. Каждый человек, ведущий активную сексуальную жизнь, должен знать о методах, которые помогут ему защитить себя. Ведь предотвратить ИППП гораздо проще, чем потом заниматься лечением болезней этой группы или справляться с различными осложнениями этих недугов.
Для профилактики ЗППП обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Осложнение ЗППП: выкидыши
ЗППП влияют не только на вероятность наступления беременности.
Если она всё же наступает, то повышается риск самопроизвольного аборта.
Он может быть связан с непосредственным инфицированием эмбриона.
Чаще всего к выкидышам приводят вирусные инфекции:
- герпес;
- цитомегаловирус.
Реже это хламидиоз или другие бактериальные ЗППП.
Трихомониаз и кандидоз не повышают риск самопроизвольного аборта.
Во втором триместре причиной выкидыша может стать истмикоцервикальная недостаточность.
Она развивается в результате выраженного воспалительного процесса шейки матки.
Это чаще случается при бактериальных инфекциях или трихомониазе.
Причины, способствующие заражению ИППП
Итак, мы рассмотрели основные способы заражения этими болезнями.
Несмотря на большое их количество, чаще всего ИППП передаются именно через интимный контакт.
Но это происходит далеко не всегда.
Не каждый половой акт завершается инфицированием.
Произойдет ли передача инфекции, зависит от множества факторов.
Рассмотрим основные причины, способствующие заражению ИППП.
Для инфицирования должны быть соблюдены два условия.
С одной стороны, необходимо выделение возбудителя из половых органов.
То есть, бактериовыделение или вирусовыделение, в зависимости от того, чем болен человек.
А выделяется возбудитель не всегда.
Достаточное для заражения количество бактерий или вирусов выделяется, если:
- имеется отделяемое мочеполовых органов;
- есть сыпь;
- выражены клинические симптомы;
- инфицирование произошло достаточно давно, чтобы возбудитель достиг высокой концентрации.
Может не быть выделения микроорганизмов, если нет симптомов, человек получает лечение, либо в данный момент ИППП находится в состоянии ремиссии.
При сифилитической инфекции человек минимально заразен, если нет высыпаний и первичной сифиломы.
Шансы инфицировать партнера минимальные в третичном периоде заболевания.
К числу основных причин заражения ИППП также относится восприимчивость партнера.
Бактерии или вирусы должны попасть в тех участки тела, к которым возбудители имеют тропность (сродство).
Они также должны преодолеть резистентность (сопротивляемость) организма.
Нередки случаи, когда микроорганизмы попадают на половые органы, но инфицирования не происходит.
К примеру, женщины могут переносить трихомонад и заражать ими своих половых партнеров.
При этом сами они не инфицируются, микроорганизмы элиминируются из влагалища в течение ближайших часов или суток.
Риск ИППП после контакта с источником инфекции зависит от:
- состояния иммунитета;
- целостности кожи или слизистой оболочки;
- вирулентности возбудителя;
- используемых препаратов или косметических средств.
Повышают вероятность заражения длительные или многократные половые контакты, поврежденная или воспаленная слизистая.
Снижают риск используемые спермициды, антисептики, хороший иммунитет и неповрежденная слизистая урогенитального тракта.
У женщин вероятность заражения ниже при низкой рН вагинальной среды.
У обоих полов риск снижается при проведении туалета половых органов и мочеиспускания сразу после секса.
Какие ИППП самые опасные?
Безусловно, наиболее опасными ИППП являются те, которые могут привести к смерти.
Это в первую очередь сифилис.
Изредка к тяжелым осложнениям и летальным исходам приводит гонорея.
На фоне иммунодефицита убить человека может герпес или кандидоз.
Кроме того, хламидийная инфекция становится причиной 15% всех случаев болезни Рейтера.
А эта патология тоже иногда заканчивается летально, либо вызывает тяжелые осложнения: повреждения структур опорно-двигательной системы, клапанные пороки сердца.
Не стоит забывать, что такие опасные инфекции как ВИЧ, вирусные гепатиты В и С тоже способны передаваться половым путем.
Хотя они и не входят в число ИППП, потому что чаще имеют другие механизмы передачи.
Многие половые инфекции не становятся причиной летальных исходов, но повышают риск опасных патологий:
- бесплодия
- рака
- воспалительных заболеваний органов таза
- артритов
- поражений центральной нервной системы
Поэтому уголовным кодексом РФ предусмотрена ответственность за заражение ИППП.
Ведь эти инфекции реально угрожают здоровью населения.
Причины, способствующие заражению ИППП
Основные факторы риска половых инфекций следующие:
- большое количество половых партнеров
- оральная контрацепция (часто подразумевает отказ от использования презерватива)
- низкий социальный статус
- употребление алкоголя, наркотиков
- аборты, половые инфекции в анамнезе
У человека, у которого выявлена одна инфекция, вероятность обнаружить ещё минимум одного возбудителя достигает 60%
Поэтому лиц с выявленными ЗППП часто обследуют на все часто встречающиеся заболевания этой группы.
В том числе в случаях, когда нет симптомов, указывающих на присутствие других возбудителей в урогенитальном тракте.
Как предотвратить венерическое заболевание
Профилактика заражения не сводится только к поведенческой тактике или использованию презервативов.
Существует и посткоитальная экстренная профилактическая система.
Она начинается с использования в первые два часа от незащищенного или сомнительного сексуального контакта антисептиков: хлоргексидина или мирамистина.
Это хлорсодержащие антисептики, которые с помощью урологической насадки в объеме 3 миллилитра заливаются в уретру на 10 минут.
Также используются инстилляции влагалища и прямой кишки (по 5- 10 миллилитров), полоскание ротовой полости и обработка кожи лобка и бедер.
К сожалению, когда используется мирамистин и хлоргексидин профилактика заражения гарантируется только от гонореи и трихомониаза.
Большинство прочих возбудителей ИППП способно ускользать из-под действия этих препаратов.
Также на хлорсодержащие антисептики возможно развитие аллергической реакции из-за индивидуальной непереносимости.
Более эффективны инстилляции протарголом, выполняемые в условиях амбулаторного приема урологом или венерологом.
Это препарат на основе серебра, которое обладает мощным действием антисептика.
Также врачом в первые пять суток может проводиться медикаментозная профилактика.
Это однократные или двукратные инъекции, курсовой прием антибактериальных препаратов в таблетках.
При подозрении на возможное заражение целесообразно в первую неделю-десять дней после контакта обратиться к врачу-специалисту (венерологу, урологу или гинекологу).
Для того, чтобы сдать мазки на ПЦР.
В дальнейшем, через три-четыре недели, можно сдать кровь на основные возбудители половых инфекций.
В случае подтвержденного заражения следует пройти курс терапии с последующей лабораторной диагностикой его эффективности.
На сегодня возможна вакцинация от вирусного гепатита В, вируса папилломы человека, которые имеют половой путь распространения.
В бытовом плане рационально:
- пользоваться только индивидуальными средствами гигиены (зубными щетками, полотенцами, бритвенными станками),
- соблюдать элементарные правила гигиены вовремя и после посещения мест общего пользования (бассейнов, саун, бань, массажных и косметологических салонов).
Факторы риска ИППП
На вероятность передачи инфекции влияют факторы риска.
Это обстоятельства, при которых риск инфицирования при однократном половом акте увеличивается.
Не все они поддаются человеческому контролю.
К таким обстоятельствам относят:
- молодой возраст (наиболее высокая половая активность и частая смена партнеров происходит до 24 лет);
- низкий социальный статус;
- рискованное сексуальное поведение;
- аборты в анамнезе;
- гомосексуальная ориентация;
- коммерческий секс;
- наличие ИППП в анамнезе;
- 5 и более половых партнеров за последний год;
- семейный статус (холостые заражаются чаще женатых);
- алкоголизм;
- употребление наркотических или психоактивных веществ;
- первые интимные контакты до 16 лет.
Причины осложнений ЗППП
Многие страдают от половых инфекций, но не у всех развиваются осложнения.
Они возникают в основном по таким причинам:
- нарушение иммунитета;
- заражение ЗППП на фоне ВИЧ-инфекции;
- пожилой или детский возраст;
- ослабленный организм;
- тяжелые соматические заболевания;
- наличие одновременно 2 и более ЗППП;
- сахарный диабет;
- хронизация процесса (протекание заболевания больше 2 месяцев);
- самолечение.
Механизмы развития осложнений могут быть различны.
Сам возбудитель может распространяться восходящим путем, попадая в различные органы и ткани.
Иногда причина выраженного воспаления заключается в том, что присоединяется другая флора.
Это явление называют суперинфекцией.
К примеру, при гонококковом поражении вестибулярных желез присоединяется золотистый стафилококк с формированием абсцесса.
В случае воспаления простаты может присоединяться кишечная палочка.
То же самое касается воспалительных процессов мочевого пузыря, которые тоже в большинстве случаев вызваны кишечной палочкой.
Некоторые осложнения обусловлены рубцовыми процессами.
В первую очередь это стриктуры уретры, спайки в матке и маточных трубах.
Мужское и женское бесплодие чаще всего обусловлено именно повреждением тканей с последующим формированием рубцов.
Иногда причиной осложнений становятся реактивные процессы.
Иммунитет начинает атаковать не только бактерий, но и собственные ткани.
В результате ЗППП инициирует болезнь Рейтера, который впоследствии может перейти в псориаз или ревматоидный артрит.
Вирусные половые инфекции могут инициировать онкологические процессы.
Это касается в первую очередь папилломавируса, в меньшей степени герпеса.
ВПЧ часто становится причиной рака шейки матки.
Венерические заболевания: заражение и инкубационный период
Все венерические болезни могут передаваться во время секса.
Некоторые из них имеют дополнительные пути передачи.
Парентеральный путь характерный для:
- ВИЧ;
- сифилиса;
- вирусных гепатитов.
Заразиться этими инфекциями можно через кровь.
В том числе при выполнении медицинских манипуляций.
Очень часто наркозависимые люди заражаются при общем использовании шприцев.
Любые венерические заболевания у женщин могут передаваться вертикальным путем.
То есть, от матери к ребенку.
Некоторые заражают плод ещё внутриутробно.
Другие патогены инфицируют его во время родов.
ВИЧ также может передаваться через грудное молоко.
Ряд инфекций передаются контактно-бытовым путем.
К ним относятся:
- сифилис;
- гонорея;
- папилломавирус;
- контагиозный моллюск;
- герпес;
- эктопаразитарные патологии.
Путь инфицирования может быть как прямым, так и опосредованным.
Опосредованный реализуется через предметы личной гигиены, постельное или нательное белье.
Например, лобковые вши могут передаваться через постель.
Сифилис – через бритвенные станки или маникюрные принадлежности.
Гонококковая инфекция – через мочалки, полотенца.
Вирусные венерические заболевания чаще передаются при непосредственном контакте кожи.
Половой акт для этого не обязателен.
После заражения симптомы венерических заболеваний у женщин появляются не сразу.
Должен пройти инкубационный период – время, в течение которого возбудитель наращивает свою популяцию.
При разных патологиях он разный:
- короткий при гонорее, герпесе, трихомониазе – обычно до 1 недели;
- средней продолжительности – при хламидиозе, уреаплазмозе, сифилисе (3-4 недели);
- длительный – при папилломавирусной инфекции (3-8 месяцев), контагиозном моллюске (1-3 месяцев).
Когда проявляются симптомы венерических заболеваний у женщин, зависит от ряда факторов.
От состояния иммунитета, приема препаратов, бактериальной или вирусной нагрузки у источника инфекции на момент заражения.
Риск заражения ИППП анально
В целом, при анальном сексе риск заражения ниже.
Причин тому минимум две:
1. Некоторые инфекции вообще не передаются при таком виде интимного контакта.
2. Ряд возбудителей имеют меньшую тропность к эпителию ануса и прямой кишки, чем к клеткам урогенитального тракта.
Поэтому инфицирование возможно, но не столь вероятно, как при классическом вагинальном сексе.
Анально можно подхватить:
- гонококк;
- хламидию;
- герпес;
- папилломавирус;
- бледную спирохету.
Не распространяются таким способом уреаплазмы, микоплазмы, гарднереллы, трихомонады.
Существуют и такие заболевания, риск заразиться которыми выше именно во время анального секса.
К ним относятся вирусные гепатиты и ВИЧ.
Связано это с тем, что эти заболевания передаются через кровь.
То есть, инфицирование возможно лишь в случае травмирования слизистой во время секса.
При анальном половом акте травматизация более вероятна.
Диагностика осложнений ЗППП
Для выявления осложнений используются анализы и инструментальные диагностические процедуры.
Начинается диагностика всегда с клинического обследования.
Врач проводит пальпацию мошонки, пальцевое ректальное исследование у мужчин.
У пациентов женского пола выполняется гинекологический осмотр.
УЗИ помогает выявить воспалительные процессы в любых органах мочеполовой системы.
Сдаются общие анализы крови и мочи.
В них могут быть выявлены признаки нарушения внутренних органов или выраженного воспаления.
По показаниям используется цистоскопия, уретроскопия.
Для своевременного выявления цервикального рака или предраковых процессов берутся мазки на онкоцитологию и проводится кольпоскопия.
Выявить спайки в матке и сразу убрать их поможет гистероскопия.
Для оценки проходимости фаллопиевых труб используется гистеросальпингография.
Пути распространения ЗППП
Прежде чем знакомиться с мерами экстренной медикаментозной профилактики ЗППП, необходимо понять, какими способами инфекции способны распространяться в людской популяции.
Как отмечают доктора, существует несколько вариантов перехода патогенов от больного человека к здоровому. Только имея о них представления, можно понять, какие средства защиты будут наиболее эффективными.
Выделяют следующие варианты:
Половой
Путь, давший название всей группе инфекций. Реализуется в том случае, если больной человек вступает в сексуальную связь со здоровым человеком.
Причем важно помнить, что инфекциям не важно, какой из способов секса практикуется. Они одинаково легко проникают в тело при оральных, анальных и классических половых контактах
Вертикальный
Еще один важный путь, который нельзя сбрасывать со счетов.
Реализуется в том случае, если беременная женщина заражает свой плод еще на этапе вынашивания или во время родов. Для маленьких детей ЗППП особенно опасны, а потому забывать о вертикальном способе распространения категорически нельзя.
Бытовой
Контактно-бытовой вариант распространения реализуется нечасто, но сбрасывать его со счетов все же нельзя. В этом случае инфекция оседает на различных предметах личной гигиены. Если ими воспользуется кто-то здоровый, заражения миновать не удастся.
Перечень бактериальных ЗППП
В список ЗППП бактериальной этиологии входят:
1. Сифилис
Одна из самых опасных инфекций.
Изначально проявляется лишь небольшой эрозией на гениталиях.
В дальнейшем разносится с кровью по всему организму и вызывает поражение внутренних органов, чаще всего сердца, сосудов, головного и спинного мозга.
Болезнь в большинстве случаев можно распознать и вылечить в самом дебюте.
На половых органах появляется язва.
Она полностью безболезненная, в том числе при пальпации.
Всегда увеличиваются паховые лимфоузлы.
Чаще – на той же стороне, где располагается язва, реже – на противоположной.
Во вторичном периоде сифилиса появляется сыпь на теле, выпадают волосы.
Поражение внутренних органов происходит через несколько лет после начала заболевания.
2. Гонорея
Проявляется в своём классическом варианте обильными выделениями из уретры.
Симптомы появляются довольно быстро, уже через несколько дней после заражения.
Наблюдаются выраженные признаки воспаления: боль, отек, гиперемия.
Нередко гонорея распространяется на внутренние половые органы.
Возможны гнойные осложнения, иногда формируются абсцессы.
У некоторых пациентов гонококковая инфекция становится генерализованной.
В таком случае она может вызывать поражения любых органов: вызывает пневмонию, энцефалит, артрит и другие осложнения.
3. Хламидиоз
Входит в список опасных инфекций ЗППП.
Это самая частая причина бесплодия среди всех болезней данной группы.
Для хламидиоза характерно:
- малосимптомное течение
- поражение одновременно большого количества органов
- выраженные рубцовые процессы
- высокий риск обструктивного бесплодия у мужчин
- высокий риск трубно-перитонеального бесплодия у женщин
У пациентов женского пола хламидия поднимается по репродуктивной системе вплоть до брюшной полости.
Через маточные трубы она может инфицировать брюшину, вызывает пельвиоперитонит и перигепатит.
Хламидия – самая частая среди всех ЗППП причина реактивных артритов.
Это воспалительные процессы суставов, зачастую тяжелые, которые обусловлены неправильной реакцией иммунной системы на протекающее инфекционное заболевание.
- Микоплазмы и уреаплазмы
Возбудителями являются 4 вида микроорганизмов, которые в той или иной степени опасны для человека.
Они могут длительное время не вызывать симптомов.
При этом способны провоцировать:
- бесплодие
- осложнения беременности, в том числе самопроизвольные аборты
- реактивные артриты (микоплазма – вторая по частоте причина среди ЗППП после хламидий)
- гнойные осложнения после хирургических операций, инвазивных лечебных и диагностических манипуляций
Существуют и другие бактериальные ЗППП, которые не встречаются в наших широтах.
Диагностика ИППП
В странах с высоким уровнем дохода широко используются точные диагностические тесты на ИППП. Они представляют особый интерес для диагностики бессимптомных инфекций. Однако обеспеченность стран с низким и средним уровнем дохода диагностическими тестами остается на очень низком уровне. В тех странах, где тесты есть, они зачастую стоят слишком дорого и недоступны на местах; при этом нередко пациентам приходится слишком долго ждать результатов (или возвращаться за ними в диагностическое учреждение). В итоге оказывается затрудненным последующий контроль, а медицинская помощь или лечение не предоставляются в полном объеме.
В настоящее время единственными недорогими экспресс-тестами на ИППП являются тесты на сифилис и ВИЧ. Экспресс-тест на сифилис уже используется в некоторых странах с ограниченными ресурсами. Сегодня также доступен быстрый параллельный тест на ВИЧ/сифилис, при котором берется только один образец крови из пальца и применяется простой тест-картридж. Этот тест отличается надежностью, дает результаты через 15-20 минут и может быть использован при минимальной подготовке. Благодаря появлению экспресс-тестов на сифилис повысились показатели диагностики беременных женщин. Тем не менее, в большинстве стран с низким и средним уровнем дохода все еще необходимы дополнительные усилия для обеспечения того, чтобы диагностику на сифилис проходили все беременные женщины.
Разрабатывается ряд экспресс-тестов на другие ИППП, что позволит улучшить диагностику и лечение ИППП, особенно в странах с ограниченными ресурсами.
Гонорея – как понять, что имеется заражение этим заболеванием
Признаки заражения этой ИППП отличаются у мужчин и женщин. Если у сильного пола симптомы ярко выражены, то у слабого они могут отсутствовать или быть стертыми. Отсутствие проявлений болезни не снижает риска заражения партнера:
- Гонорея у мужчин. Первый признак – выделение гноя из мочеиспускательного канала. Иногда гной вытекает каплями. Этой особенности болезнь обязана другому своему названию – триппер, происходящему от немецкого слова “триппен” – капать. Гнойные и кровянистые примеси обнаруживаются в семенной жидкости, а также в моче, которая становится мутной, иногда с неприятным запахом.
- Гонорея у женщин часто протекает практически бессимптомно. Могут наблюдаться небольшая болезненность при мочеиспускании, зуд и дискомфорт в половых путях, неприятные ощущения при интимных контактах.
Болезнь поражает не только мочеполовую систему. Её возбудитель вызывает гнойное заболевание глаз – гонобленнорею. Возникает ярко выраженный конъюнктивит, сопровождающийся слезотечением и выделением большого количества гноя. При отсутствии лечения наблюдается снижение остроты зрения.
Заражение гонококком также может сопровождаться болью в горле, вызванной поражением слизистой.
Возбудители гонореи, попадая в прямую кишку, вызывают поражение ее слизистой – гонорейный проктит. Больные жалуются на болезненность при дефекации, выделение с калом гноя и крови, зуд, жжение и боль в области ануса.
Поэтому, если проктолог, окулист или ЛОР направили сдавать анализы на ЗППП, удивляться не стоит – гонорея может поражать самые разные органы. Заражение определяют с помощью мазков на флору, обнаружения антител, ПЦР-диагностики.
Гонорея
Антисептики для профилактики ЗППП
Антибиотики в профилактике ЗППП – не единственные препараты, способные помочь в борьбе с инфекционными процессами.
Нередко люди забывают о таких простых средствах, как антисептики. А, между тем, их роль довольно велика на всех этапах предотвращения заражения.
Мирамистин для профилактики ЗППП – одно из самых оптимальных средств. Антисептик не имеет запаха, обладает нейтральной средой, которая не вызывает жжения даже при попадании на открытые участки слизистых оболочек. Выпускается в форме, удобной для использования.
У представителей сильного пола Мирамистин используют для введения в уретру. Процедура называется инстилляцией и проводится с помощью специальной трубочки, что обычно идет в комплекте к препарату.
У женщин выполняется классическое спринцевание влагалища, зарекомендовавшее себя, как довольно эффективный способ уничтожения патогенных микроорганизмов. Однако стоит помнить, что Мирамистин эффективен в борьбе не со всеми патологическими микроорганизмами. Его активность в отношении вирусных агентов и вовсе расценивается, как довольно низкая.
Альтернативой Мирамистину может стать Хлоргексидин – препарат, который с большой долей вероятности можно найти практически в любой домашней аптечке.

У некоторых пациентов он вызывает лекарственную аллергию чуть чаще, чем Мирамистин. Однако все еще является эффективным и простым в обращении средством.
Применяют его в соответствии с теми же рекомендациями, что и Мирамистин, то есть в виде средства для спринцеваний или инстилляций.
Осложнение ЗППП простатит
Воспалительные процессы предстательной железы остаются одним из частых осложнений у мужчин.
При этом простата становится резервуаром для возбудителя инфекции.
Это значительно осложняет процесс её лечения.
Часто из-за наличия бактерий в простате не удается добиться эрадикации возбудителя.
Соответственно, не происходит полного излечения болезни.
Инфекция продолжает попадать в уретру, другие мочеполовые органы спустя некоторое время после санации нижних отделов урогенитального тракта.
К простатиту может привести:
- хламидиоз;
- трихомониаз;
- гонорея;
- микоплазмоз.
Обычно воспаления, вызванные ЗППП, протекают не тяжело.
Симптомы выражены умеренно или отсутствуют.
Мужчины жалуются на:
- тянущие боли в промежности;
- стертость оргазма;
- преждевременную эякуляцию;
- затруднения при мочеиспускании.
Эти симптомы могут существовать длительное время.
Многие не обращаются за помощью, так как признаки стертые и значительно не нарушают качество жизни.
ЗППП в простате повышают риск острого простатита.
Это форма заболевания, которая вызвана в основном кишечной палочкой, реже другими возбудителями.
Они присоединяются к воспалительному процессу, в результате чего начинаются тяжелые гнойные процессы.
Поэтому наличие хронических очагов половых инфекций в простате крайне нежелательно.
Ведь в любой момент воспаление может обостриться.
Опасным осложнением является абсцесс простаты.
Он может вскрываться с формированием патологических соединений между органами.
Нередко простатит или его последствия требуют хирургического лечения.
На фоне острого воспаления может возникать острая задержка мочи в результате сдавления уретры отечной предстательной железой.
Грибковые ИППП
Единственной грибковой половой инфекцией является кандидоз.
Причем это заболевание по классификации ВОЗ не относится к числу венерических патологий.
Хотя доказана способность грибков рода Кандида инфицировать человека при половом акте, существует другой, более значимый механизм развития воспалительного заболевания.
Обычно кандидоз не проявляется симптомами сразу после заражения.
Грибок просто колонизирует урогенитальный тракт.
Он живет на половых органах, не вызывая клинически значимых симптомов.
В отдельные моменты инфекция может обостряться.
Симптомы часто появляются на фоне:
- снижения иммунитета
- лечения антибиотиками
- беременности
- заражения другими половыми инфекциями
- сахарного диабета
- переохлаждения и т.д.
Слизистая оболочка урогенитального тракта воспаляется.
Появляются белые густые налеты.
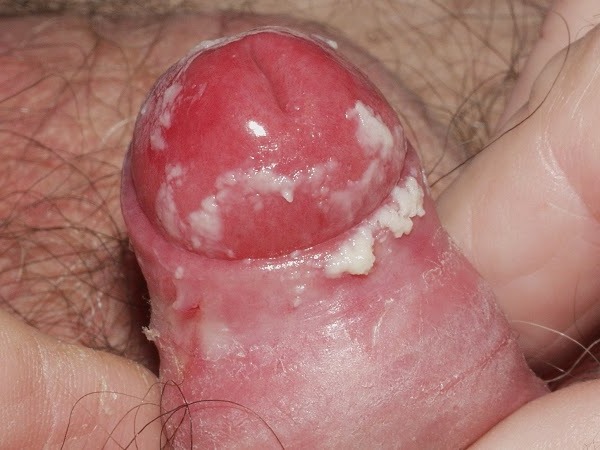
При более тяжелом течении заболевания образуются болезненные эрозии и трещины.
Лечение
Лечение ИППП подразумевает индивидуальный и комплексный подход к каждому пациенту. Основные методы лечения включают следующие виды терапии:
- антибактериальную;
- иммуностимулирующую;
- противовирусную;
- физиотерапию;
- витаминотерапию.
Эффективное лечение невозможно без сочетания нескольких его видов. Оно должно быть направлено на коррекцию состояния всего организма, а не только половых органов. Местное лечение дает только кратковременный результат и, как правило, не избавляет от инфекции на 100%.
Стойкого терапевтического эффекта можно добиться с помощью комплексной медикаментозной терапии. При этом назначаются местные антибактериальные средства (свечи, кремы, гели или мази) и пероральные лекарственные препараты для приема внутрь. Иногда могут понадобиться инвазивные методы лечения — инъекции или капельницы.
Перед тем, как принимать какие либо лекарства, необходимо сдать анализы на восприимчивость к антибиотикам. Современная фармакология предлагает огромный выбор антибиотиков против ИППП разной формы выпуска и ценовой категории. Но не все они одинаково эффективны — подбирать препараты необходимо исходя с индивидуальных факторов. Поэтому категорически нельзя заниматься самолечением.
Правильно подобранное лечение антибиотиками и противовирусными препаратами длится от 7 до 10 дней. В случае, когда заболевание принимает хроническую форму, терапия продлевается до 21 дня. Как правило, на время лечения больному показан половой покой. Иногда может назначаться повторный курс терапии, но схема лечения изменяется.
Обязательно необходимо лечение обоих партнеров, иначе повторного заражения не избежать. Не стоит стесняться венерических заболеваний — заразиться ими легко и в группе риска находиться каждый человек, живущий половой жизнью. Главный метод профилактики — доверительные сексуальные отношения, отказ от беспорядочной половой жизни и применение средств барьерной контрацепции. Даже после полного излечения, необходимо сдать контрольный мазок и проходить регулярные обследования.
Что делать после незащищённого полового акта со случайным партнёром?
В этом случае вы можете придерживаться трех стратегий поведения:
- Проводить профилактическое лечение (медикаментозная профилактика) в течение нескольких дней после незащищенного полового акта. В этом случает применяются антибактериальные средства, которые предупреждают развитие бактериальных венерических болезней, таких как хламидиоз, микоплазмоз, гонорея, уреаплазмоз, сифилис, трихомониаз. Лечение, которое обязательно должен назначать специалист, проводится по схемам терапии свежей инфекции без осложнений.
- Лечение не проводится, но через 3-4 недели необходимо пройти обследование у врача венеролога. Это время необходимо для окончания инкубационных периодов большинства венерических заболеваний, поэтому раньше идти в поликлинику и сдавать анализы не имеет смысла. Все это время следует считать себя потенциально зараженным и вести соответствующий образ жизни (рекомендуется воздержаться от половых актов с постоянным партнером).
- При наличии возможности убедите своего случайного полового партнера сдать анализы и пройти обследование у венеролога на наличие ЗППП.
Следует выбрать наиболее подходящий именно вам вариант, при это лучше всего делать этот выбор совместно с врачом венерологом, который сможет оценить риск заражения более адекватно.
Протозойные ИППП
Среди всех видов ИППП у женщин чаще всего встречается трихомониаз.
Это единственная распространенная в России половая инфекция, которая вызвана простейшими.
Возбудителем является влагалищная трихомонада.
Она является самой распространенной ИППП на Земле.
Ежегодно инфицируются 120 миллионов женщин и 60 миллионов мужчин.
Клинически болезнь проявляется в основном вагинитом.
Появляются обильные выделения из влагалища.
Они могут быть жидкими, пенистыми, зелеными или желтыми.
Часто имеют неприятный запах.
При осмотре определяется резко гиперемированная слизистая.
На ней могут присутствовать мелкоточечные кровоизлияния.
У мужчин трихомониаз имеет минимальные клинические симптомы.
Возможна болезненность в уретре при мочеиспускании, небольшие выделения.
Трихомонада нередко распространяется на внутренние половые органы.
Её течение часто становится хроническим.