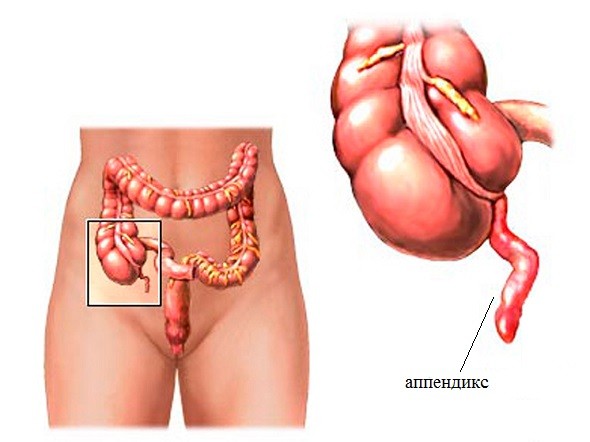
Аппендицит у детей: симптомы (признаки), как определить аппендицит у детей самостоятельно
Содержание:
Симптомы хронического аппендицита
В отличие от острой формы, аппендицит в хроническом течении встречается намного реже. В таком случае воспаление протекает вяло, а клиническая картина менее яркая. Часто такая проблема возникает как следствие перенесенной острой формы без хирургического вмешательства.
Различают несколько разновидностей болезни в хронической форме и они разнятся характером своих проявлений:
- остаточный тип диагностируется тогда, когда больной перенес острую форму без операции. В таком случае симптомы стихают, но в отростке остаются все необходимые условия для развития воспаления;
- рецидивирующий тип характеризуется постоянной сменой периодов обострения симптомов и ремиссии;
- последний тип описывается лишь частью авторов и носит название первичного. В таком случае симптомы заболевания нарастают постепенно, острых приступов не наблюдается, а развитию хронической формы не предшествует острое течение болезни.
Первые проявления, которые должны насторожить родителей, — это тупые боли в области переднего бокового отдела брюшной стенки, особенно, если они возникают после физических нагрузок или резких движений ребенка. Нередко встречается чувство тяжести, понос и тошнота. Что касается температуры, то она обычно не поднимается, но иногда могут наблюдаться скачки ближе к ночи. В большинстве случаев обратиться в больницу родителей провоцируют колющие боли в животе у ребенка, которые периодически повторяются.
Спецификой хронической формы болезни также является то, что приступы в большинстве своем носят непродолжительный характер, нередко по приезду врачей наблюдаются лишь остаточные симптомы – боль при пальпации.
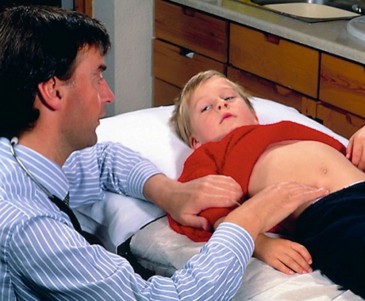 Ребёнок не всегда может точно объяснить свои ощущения, поэтому большое значение имеет осмотр
Ребёнок не всегда может точно объяснить свои ощущения, поэтому большое значение имеет осмотр
Точно поставить диагноз «хронический аппендицит» с такими симптомами очень сложно, так как нужно дифференцировать его от ряда других заболевания желудочно-кишечного тракта. Четко указать на проблему можно будет лишь после общего обследования ребенка.
Основные разновидности аппендицита – подростковый возраст
На сегодняшний день выделяют несколько форм заболевания. Хирурги выделяют разновидности, которые чаще всего можно встретить у подростков.
- Хроническая форма – специфичное проявление воспалительного процесса, отличающиеся тем, что острая стадия проходит самостоятельно без операции (аппендэктомии). Симптомы патологии — внезапная, ноющая, тупая боль, располагающаяся в правой стороне брюшины. Диагностика показывает наличие каловых камней, нарушение дефекации.
- Гангренозный тип – самая опасная разновидность заболевания, поскольку в процессе прогресса патологии происходит отмирание клеток, постепенно исчезает болевой синдром. Однако с течением времени самочувствие резко ухудшается, поскольку развивается заражение, выражена интоксикация организма. Данный тип опасен для жизни.
- Простая разновидность – одна из легких форм, поддающаяся лечению с минимальным риском осложнений. Простой аппендицит отличается низкими болевыми ощущениями, менее выраженной патологической картиной.
- Катаральная острая форма – первый этап развития патологии. На данной стадии симптомы слабые, боль практически отсутствует.
- Деструктивная разновидность сопровождается резким болевым синдромом сильной интенсивности, значительным увеличением показателей температуры тела.
- Острый флегмонозный тип несет опасность интенсивного воспаления брюшных стенок. Боль носит выраженный, острый характер. Подобная форма легко определяется при пальпации живота.
Гангренозный Определить форму аппендицита может только врач.
Признаки аппендицита у детей
Первая и основная жалоба у ребенка – это боль в животе. В начале заболевания, когда боль ещё не выражена, ребенок может ходить в школу или детский сад, играть с детьми и быть вполне активным ребенком, но потом резко (через несколько часов или дней) ребенок становится малоподвижным, апатичным, плохо ест, старается больше лежать, поджав ноги, иногда бывает рвота 1-2 раза и понос (диарея), что и настораживает родителей. Уже через 3-6 часов после возникновения боли появляются типичные признаки аппендицита.
Бывает, что ребенок резко заболевает: утром он уже пробуждается с болью в животе с правой стороны, отдающей в правую ногу, у ребенка повышается температура. Ребенок щадит живот и не дает взрослым прикоснуться к правой части живота, а при нажатии – резко вскрикивает от болезненных ощущений. Все эти признаки могут стать основанием, чтобы заподозрить острый аппендицит у ребенка. Но окончательный диагноз вправе поставить только врач после осмотра крохи и интерпретации общего анализа крови.
Острый аппендицит у детей коварен тем, что часто маскируется под другие заболевания, что может затруднить своевременную постановку диагноза. Это связано с тем, что часто червеобразный отросток находится в атипичном месте: в области малого таза, мочевого пузыря, вблизи печени. В соответствии с этим меняется клиническая картина. Если червеобразный отросток имеет тазовое расположение, то в таких случаях болезнь имеет картину цистита, мочекаменной болезни или дизентерии. Если находится возле печени, то болезненность может наблюдаться в правом подреберье и напоминать картину холецистита (воспаление желчного пузыря).
При воспалении червеобразного отростка у детей зачастую появляется характерная поза: лежат на спине с согнутой в коленном и тазобедренном суставах правой ногой. При малейшей попытке распрямить ногу, у малыша возникает резкая боль в животе. В далеко зашедших случаях могут появиться симптомы перитонита (раздражение брюшины).
У детей до 3 лет (может быть и старше) чаще боль не локализована в каком-то одном месте, поэтому диагноз становится по измененному поведению ребенка: становится плаксивым, вялым, повышается температура тела до 39 градусов, может появиться рвота и понос и каждый час наблюдается ухудшение состояния ребенка. Все эти симптомы являются поводом для вызова «скорой помощи» в экстренном порядке.
Дети от 3-7 лет часто жалуются на боль в проекции пупка, которая через несколько часов перемещается в правую подвздошную область. Боль умеренная и постоянная, температура нормальная или повышается до незначительных цифр (37,5 градусов).
Если острый аппендицит у детей осложняется абсцессом, то состояние резко ухудшается: кожа приобретает серый оттенок, появляется непомерная жажда, наблюдается сухость слизистых оболочек рта.
Причины развития аппендицита
Предрасполагающими к аппендициту факторами являются запоры, дисбактериоз и глистные инвазии, а также злоупотребление сладостями.
Так как до конца не выяснены функции червеобразного отростка, то и причин для его воспаления предположительно несколько. Считают, что воспаление аппендикса развивается вследствие закупорки просвета отростка и воздействия микрофлоры. Обструкцию (закупорку) его могут вызвать каловые камни, гельминты, инородное тело, попавшее в просвет кишечника.
Перекрыть просвет отростка и соединение его с кишкой может и чрезмерное разрастание лимфоидных фолликулов, которые его образуют. Может иметь значение и врожденная аномалия (изгибы) отростка. В просвете аппендикса остаются при этом микроорганизмы из кишечника.
Могут заноситься туда также микробы с кровью или лимфой, ведь нередко аппендицит развивается после перенесенной ангины, отита, ОРВИ, ОРЗ и других заболеваний. Некоторые инфекции (иерсиниоз, туберкулез, брюшной тиф и др.) становятся причиной воспаления отростка.
Бактерии в просвете аппендикса размножаются и вызывают воспаление; усиливается секреция слизи, развивается отек и венозный застой в стенке кишки. В дальнейшем это может привести к развитию некроза (омертвения) отростка, разрыву его стенки и попаданию кишечного содержимого (гноя и каловых масс) в брюшную полость – развивается перитонит.
Предрасполагающими факторами для развития аппендицита у детей могут быть запоры, глистные инвазии, переедание, злоупотребление сладостями, дисбактериоз, недостаточное поступление клетчатки с пищей.
До 2-летнего возраста ребенка аппендицит развивается редко (хотя может проявиться и у новорожденного). Это объясняется характером питания ребенка и недостаточным развитием лимфоидных фолликулов в самом отростке. Аппендикс за счет этого недоразвития сообщается с кишечником широким отверстием, которое трудно перекрыть. А к 6 годам лимфоидная ткань созревает, и частота аппендицита возрастает.
Симптоматика аппендицита
Аппендицит у взрослых и подростков проявляется по-разному. Это обусловлено тем, что длина кишечника мальчика или девочки немного больше, чем у взрослого человека. Часто это приводит к сдвигу отростка и началу воспалительного процесса. По этой причине острый аппендицит чаще встречается у детей и подростков, чем у взрослых людей. Признаки аппендицита в подростковом возрасте:
- резкая боль в области живота;
- повышенная температура тела (37-39 градусов);
- приступы тошноты и рвотные позывы;
- понос (в редких случаях – запор);
- отсутствие аппетита;
- ощущение слабости.
Боли бывают различной силы, это зависит от формы заболевания. В одних случаях проявления болевого синдрома и прочей симптоматики ярко выражены, в других воспаление не доставляет особого дискомфорта. Об одной из стадий заболевания – флегмонозном аппендиците – читайте здесь.
Как самостоятельно определить болезнь
У подростка выявить наличие воспаления легче, чем у ребенка младшего возраста, поскольку он способен точно сказать, когда появились болевые ощущения и в какой области наблюдается наибольший дискомфорт. Чтобы выявить аппендицит самостоятельно, родителям потребуется сделать следующее:
- Уложить ребенка на кровать или диван.
- Деликатно провести пальпацию правой подвздошной области. В некоторых случаях прощупывается уплотнение там, где находится аппендицит. Если при нажатии на этот участок появляется острая боль – это явный признак воспаления в червеобразном отростке.
- Попросить ребенка покашлять. При остром аппендиците кашлевой рефлекс будет сопровождаться усилением болевых ощущений.
При проявлении подобных признаков не следует бездействовать и надеяться на улучшение, сразу же вызывайте бригаду «Скорой помощи».
Как помочь ребенку до приезда врачей?
В ожидании «Скорой» можно попытаться облегчить состояние больного ребенка, положив ему на живот холодный компресс (мокрое полотенце, завернутый в ткань лед или грелку, наполненную прохладной водой). Эта мера позволит снизить боли при аппендиците.
В попытках самостоятельно помочь ребенку, родители нередко совершают множество ошибок, которые могут иметь серьезные последствия. Если у подростка признаки острого аппендицита, ни в коем случае нельзя:
- давать еду;
- ставить клизму;
- использовать горячие компрессы и другие способы прогревания.
Диагностика аппендицита
При подозрении на воспаление аппендикса нужна консультация терапевта и хирурга, а также следующие диагностические мероприятия:
- осмотр больного;
- лабораторное исследование крови и мочи;
- проведение бактериального посева на предмет наличия инфекций;
- ультразвуковое и рентгенографическое исследование для выявления расширения аппендикса.
При появлении болевых ощущений в области живота у девочек в возрасте от 15 до 18 лет, больных также консультирует гинеколог.
Методы лечения
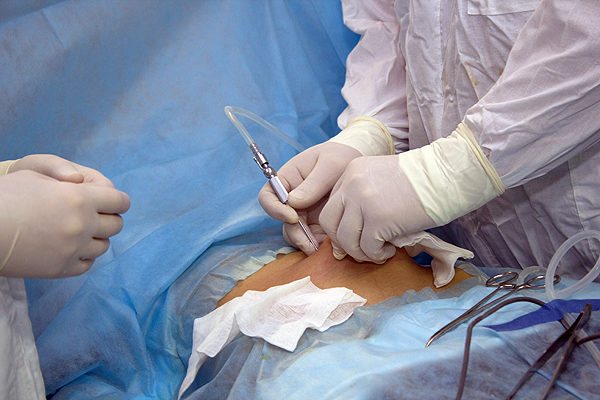
Аппендицит лечиться консервативно только в случае сращивания отростка с органами, расположенными рядом. Терапия проходит в течение месяца, после чего назначается аппендэктомия – хирургическая операция, которая заключается в удалении воспаленного отростка. В остальных случаях вмешательство проводится незамедлительно. Удаление аппендикса – несложная операция, редко вызывающая осложнения. Примерно через полчаса ребенок просыпается после наркоза, а по истечении 3-4 часов разрешено принимать пищу. Вставать рекомендуется только на следующий день после хирургического вмешательства. Ребенок находится в стационаре до момента снятия швов, после чего его выписывают домой.
Прогноз и возможные осложнения
Когда заболевшему ребенку была своевременно оказана медицинская помощь, осложнений не возникнет, а прогноз для жизни и здоровья вполне благоприятный. В противном случае заболевание грозит следующими осложнениями, которые возникают уже на 3 сутки после появления первых симптомов аппендицита:
- местным перитонитом;
- перфорацией отростка, сопровождающейся выходом гноя;
- тромбами и спайками;
- кровотечением;
- сепсисом;
- непроходимостью кишечника.
При разрыве воспаленного аппендикса летальный исход наступает в большинстве случаев. По этой причине при появлении малейших подозрений на патологию у ребенка или подростка необходимо срочно обращаться за квалифицированной помощью.
Лечение аппендицита
Лечение острого аппендицита практически всегда осуществляется хирургическими методами. Консервативная терапия проводится лишь при наличии у пациента противопоказаний к операции. При хроническом аппендиците медикаментозное лечение может назначаться не только при наличии противопоказаний к хирургическому, но и если заболевание протекает вяло, с редкими и неявными обострениями.
Операция (аппендоктомия) подразумевает удаление воспаленного червеобразного отростка. Она может проводиться двумя методами:
- Традиционным (классическим). Червеобразный отросток удаляется через разрез в передней брюшной стенке. Затем разрез зашивают.
- Лапароскопическим. Такая операция гораздо менее травматична и имеет более короткий реабилитационный период. Хирургическое вмешательство проводится с помощью тонкого прибора лапароскопа, оснащенного видеокамерой, через небольшой прокол в передней брюшной стенке.
До и после операции пациенту назначаются антибиотики. Метод хирургического вмешательства выбирается врачом в зависимости от сложности случая и наличия/отсутствия осложнений.
Симптоматика по возрасту
В каждом возрасте симптомы аппендицита могут проявляться по-своему
Родителям очень важно научиться распознавать недуг по первым признакам
До 3 лет
В трехлетнем возрасте патологический процесс проявляется мгновенно, его развитие протекает очень быстро.
Появление первых подобных симптомов должно стать поводом для беспокойства и скорейшего обращения к врачу.
Диагностирование лучше проводить, когда ребенок спит.
Самыми настораживающими симптомами, характерными для патологии являются:
- Потеря аппетита, отказ даже от любимой еды;
- Снижается двигательная активность;
- Капризность, плаксивость;
- Беспокойное состояние;
- Нарушения сна, бессонница в первую ночь приступа;
- Тошнота, рвота;
- Поднятие температуры до 40°С, а при грудном кормлении до 37,5°С;
- Частый стул или диарея;
- Боль при мочеиспускании;
- Учащенный пульс;
- Малыша невозможно осмотреть, он подгибает правую ногу под себя, сидя на корточках;
- При наклонах вправо или при движениях усиливается болевой синдром. Ощущения сильной боли при лежании на правом боку;
- Диарея с примесями слизи, особенно при диарейном аппендиците.
Опасность заболевания состоит не только в переходе простой стадии в деструктивную. При частых диареях ребенку грозит обезвоживание организма.
В каких случаях следует незамедлительно вызвать скорую помощь:
- При поднятии температуры тела, которая не имеет никакого отношения к простудным заболеваниям;
- На протяжении нескольких часов ребенка мучает болевой синдром в области живота;
- Болевой синдром в брюшной полости беспокоит при ходьбе, усиливается при чихании, кашле;
- Уменьшение болевых ощущений при надавливании на область поражения. При резком отпускании руки боль усиливается.
3-5 лет
Аппендицит у детей 5 лет распознать проще. В этом возрасте ребенок способен показать болезненное место, пожаловаться на дополнительные признаки.
При диагностике это значительно упрощает исследование, позволяет быстрее поставить правильный диагноз.
В таком возрасте дети могут терпеть слабые болевые ощущения, не жалуясь родителям на недуг.
7 лет
Симптомы аппендицита у детей 7 лет схожи с признаками взрослых людей. Но все равно довольно сложно поставить диагноз в данном возрасте.
Самые распространенные симптомы у детей 7 лет:
- Тошнота;
- Рвота;
- Боль в рюшной полости;
- Нарушается стул;
- Повышение температуры тела;
- Ухудшение общего состояния.
Какие симптомы у детей 7 лет должны побудить родителей к вызову доктора:
- Снижение аппетита;
- Тошнота с однократной или повторяющейся рвотой;
- Высокая температура, озноб;
- Запор или понос;
- Сухость языка, поверхность которого обложена налетом.
Если симптомы аппендицита у детей 7 лет проявляются отдельно или все вместе, следует показать их доктору не позднее 2-3 часов после начала приступа.
10 лет
У детей 10 лет наблюдается следующая симптоматика заболевания:
- Ребенок напуган, из-за боязни операции может скрывать болевые ощущения от родителей;
- Полностью отказывается от употребления пищи;
- Чувство слабости;
- Отмечается боль во всей брюшной полости, переходящая спустя 2-3 часа в правую подвздошную область. При наклонах болевой эффект усиливается;
- Озноб, повышение температуры тела до 38°С;
- Сухость языка, появление на его поверхности белого налета;
- Однократная или двукратная рвота;
- Жажда;
- Запор;
- Учащенный пульс;
- Слабое состояние.
Подростковый возраст
Признаки аппендицита у подростка старше 12 лет проявляются в несоответствии частоты пульса с температурой тела.
Пульс отмечают учащенный, а температура тела низкая. Заниматься диагностированием болезни и проверять данную симптоматику должен исключительно специалист.
Симптомы аппендицита у подростков в возрасте 14-19 лет очень схожи с признаками недуга у взрослых пациентов.
В таком возрасте патология встречается чаще всего. Если признаки болезни проявились у девочки, ей обязательно дают направление в гинекологическое отделение для осмотра гинекологом.
Данная мера необходима для исключения беременности или заболеваний женских половых органов.
Признаки аппендицита у детей: основные симптомы и диагностика
Аппендицит у детей представляет собой одну из самых опасных болезней в плане частого ошибочного диагностирования. Особенно проблема актуальна для тех детей, кто не может подробно описать собственные болевые ощущения. Пока врачи отметают существующие опасные варианты, воспаление увеличивается и прогрессирует, со временем достигая действительно опасной стадии. Родителям тоже предстоит сложная задача — у детей симптомы аппендицита весьма похожи на течение многих других болезней, так что сразу заподозрить неладное иногда бывает невозможно.
Фото: Признаки аппендицита у детей
Впрочем, выделяют некоторое классическое развитие болезни у детей, которое сопровождается наиболее часто встречающимися у разных возрастов симптомами:
с самого начала возникает острая боль в любой части брюшной полости, например, возле пупка, которая потом обычно концентрируется в правом боку; важно помнить, что если вынужденная поза ребенка позволяет уменьшить болевые ощущения (например, на спине или правом боку) или, напротив, заметно обостряет их (например, на левом боку), это может быть весьма ярким показателем прогрессирующего воспаления; конечно, у маленьких детей эти признаки можно понять только интуитивно, в то время как ребята постарше более подробно описывают собственные ощущения;
рвота также часто сопровождает воспаления, но важно помнить, что в случае аппендицита, после рвоты ребенку никогда не становится легче, а вот при том же отравлении, напротив, рвота в конце концеов приводит к некоторому облегчению;
воспалительный процесс у детей чаще всего проходит с заметным повышением температуры, а свойство это постепенно становится все менее ярким с возрастом — чем старше человек, тем менее значительно проявляется повышение температуры; у старших детей температура обязательно сопровождает уже поздние этапы воспаления с возможными осложнениями;
по внешнему виду языка можно судить о течении воспалительных процессов — обычно, в случае развития болезни, на нем появляется заметный белый налет; при самых сложных вариантахх налетом покрывается вся его поверхности, на начальных этапах — только лишь корень; при развитии некрозов наблюдается еще и непроходящая сухость языка;
отдельно могут набюдаться разнообразные проблемы со стулом — у совсем маленьких детей развивается диарея, с возрастом у нарушений приобретается характер запоров; в случае, если кишка располагается близко к мочеиспускательным канаам, могут наблюдаться трудности и в этой области.
Нельзя забывать и о сспецифических симптомах, которые проявляются в том случае, если имеет место быть нетипичное расположение поспаленной слепой кишки:
- поясница особенно сильно болит, если воспаленный участок отличается забрбшинным расположением;
- промежность и паховая область атрагивается при тазовом расположении, отдельно особенно часто наблюдаются проблемы мочеиспускания и выделения каловых масс с большим количеством слизи;
- правый бок болит в случае, если аппендицит располагается по печенью, в этом случае затрагиваться может все правое подреберье.
У дтей трех лет обычно ориентируются на другие признаки анатомического или же интуитивного характера:
- крайне быстрое прогрессирование воспалительных процессов, а, значит, и внешнего течения самой болезни;
- общее беспокойство, нарушение сна, аппетита, все та же рвота, характерная для всех возрастов;
- резкие скачки температуры, вплоть до 39-40 градусов;
- частые и явно болезненные для малыша стул и мочеиспускание;
- ребенок чаще всег оне дает себя нормально осмотреть и зачастую интуитивно подтягивает ноги к животу, словно стараясь отвлечься от боли.
Даже при малейших подозрениях на ппендицит нужно сразу же обращаться к врачу и проводить полное обследование. В противном случае скрытая форма болезни и ее неустановленное течение может привести к распространению инфекции по всему телу и даже к развитию перетонита, уже представляющего опасность не просто для самочувствия, но и для жизни ребенка. Предварительно можно даже убедиться в подозрениях, прощупав живот — локализация боли и напряженные мышцы вполне ярко характеризуют картину, хотя подобные признаки на начальных этапах воспаления могут прявляться не всегда.
Врач обазятельно проводит такие этапы обследования:
- пальпацию живота и его внешний осмотр;
- анализы крови и мочи с целью установления уровня содержания в них бактериальных организмов;
- дополнительно проводят анализ кала и эндоскопию;
- УЗИ брюшной полости;
- рентген или же КТ брюшной полости, позволяющие визуализировать проблему;
- для девочек-подростков обязательно обследование гинеколога, позволяющее исключить возможные дополнительные проблемы или же ошибку в диагностике.
Диагностика аппендицита
Диагностика аппендицита в детском возрасте представляет определенные трудности: чем младше ребенок, тем сложнее выявить заболевание на ранней стадии. Малыш, который еще не умеет хорошо разговаривать, не способен описать имеющиеся у него симптомы и точно указать место боли. Кроме того, аппендицит у детей по проявляющимся признакам легко спутать со многими другими заболеваниями, особенно если червеобразный отросток расположен нетипично. Воспалительный процесс в аппендиксе у ребенка развивается очень быстро, поэтому длительная постановка диагноза и сомнения врача могут привести к тяжелым осложнениям вследствие упущенного времени.
К патологиям, с симптомами которых можно спутать аппендицит у пациентов детского возраста, относятся:
- ОРВИ;
- кишечные инфекции;
- гастроэнтерит и другие воспалительные заболевания ЖКТ;
- бронхопневмония;
- инвагинация кишечника;
- заболевания мочевыделительной системы;
- корь, скарлатина;
- инфекционный гепатит и другие.
Важно: Аппендицит у детей относится к ряду заболеваний с высокой частотой ошибок при постановке диагноза. При постановке диагноза врач обязательно опрашивает родителей о том, когда начались боли, как вел себя ребенок, что он ел накануне, какие сопутствующие симптомы у него наблюдаются и другие подробности
Затем он проводит осмотр больного, включающий ощупывание живота и направляет на дальнейшие исследования
При постановке диагноза врач обязательно опрашивает родителей о том, когда начались боли, как вел себя ребенок, что он ел накануне, какие сопутствующие симптомы у него наблюдаются и другие подробности. Затем он проводит осмотр больного, включающий ощупывание живота и направляет на дальнейшие исследования.
Наиболее информативным инструментальным методом для подтверждения аппендицита является компьютерная томография, однако, учитывая ее потенциальную небезопасность для маленького ребенка, на практике ее применяют с осторожностью. Обнаружить воспаление червеобразного отростка можно также при помощи ультразвукового исследования и МРТ
В общем анализе крови при аппендиците будут отмечаться признаки воспалительного процесса, повышение уровня лейкоцитов. В общем анализе мочи возможны отклонения от нормы: наличие эритроцитов, белка и повышения уровня лейкоцитов.