Чем лечить боль в суставах в домашних условиях?
Содержание:
Почему болят суставы?
Проблемы с суставами могут появиться в любом возрасте, в следствие воспаления, износа сустава или из-за травмы сустава.
Воспалительный процесс в суставах может начаться по причине вирусной или бактериальной инфекции, переохлаждения, перегрева, из-за лишнего веса, систематического использования планшетов, телефонов, либо из-за систематической работы (например, писатели и художники) и т.д.
Для решения подобных проблем в качестве первой помощи используют нестероидные противовоспалительные препараты (НПВП): диклофенак, индометацин, ортофен, ибупрофен. Многие успокаивают боль противовоспалительными, обезболивающими таблетками, мазями, ставят блокады, но суставы от этого не вылечиваются, это лишь кратковременное снятие симптоматики.
Данные способы лечения подходят при разовом воспалительном процессе, сопровождаемым отёчностью сустава, чувством жара и гиперемией.
При лечении такой методикой более двух недель, если воспаление не проходит, значит это либо аутоиммунное заболевание (ревматоидный артрит, системная красная волчанка и т.д.), либо это не просто воспалительный процесс, а процесс износа сустава (артроз). В таком случае использовать (НПВП) неэффективно, более того глупо и достаточно вредно, так как данные препараты, быстро устраняющие боль, «маскируют» болезнь и имеют огромное количество побочных эффектов.
Необходимо выявить причину болей, и если это, например, артроз, то в первую очередь вы должны беречь сустав и «кормить» его (питать).
Артрит — это воспалительный процесс в полости сустава (чаще всего в синовиальной сумке).
Артроз — это разрушительный процесс в хрящевой ткани.

Беречь сустав — это значит минимум нагрузки, но при этом максимум движения. К примеру, пожилой человек с больным суставом может лёжа производить движения, для того, чтобы без нагрузки собственного веса в сустав закачивалась синовиальный жидкость (суставная смазка), так как данная жидкость вырабатывается только во время движения.
Синовиальная, или суставная жидкость вырабатывается внутри суставов их собственной хрящевой оболочкой. Она представляет собой эластичную биологическую смазку, благодаря которой соединенные в сустав кости движутся друг относительно друга безопасно и бесшумно.
Синовиальная жидкость продуцируется в организме как взрослого человека, так и ребёнка из следующих составляющих:
- воды, содержащейся в крови;
- белков с эластичными коллагеновыми свойствами;
- полисахарида гиалуронана, отвечающего за столь необходимую суставной смазке вязкость.
По составу жидкость в суставах напоминает плазму крови. Однако в плазме содержится гораздо больше протеинов и нет гиалуроновой кислоты.
Без смазки в сустав не поступают питательные вещества (сульфат глюкозамин, хондроитин сульфат, пептиды коллагена, органическая сера, кальций, калий, магний, цинк, селен, фосфор и множество других важных веществ). Как правило, именно этого набора веществ не хватает клеткам хондроцитам для своевременного деления, вследствие чего хрящевая ткань не успевает восстанавливаться после физических нагрузок, во время которых происходит трение, стирание и износ хряща.
За уровень эластичности ткани хряща отвечает количество глюкозамин сульфата и хондроитин сульфата. С возрастом или в виду некоторой травматизации, выработка глюкозамина и хондроитина существенно снижается, из-за чего хрящи приобретают хрупкость, грубость. Также, суставы страдают из-за недостаточного поступления с пищей метилсульфонилметана (MSM) — органическая сера, обладает выраженным противовоспалительным действием, которое содержится в некоторых растениях, в небольшом количестве имеется в различных продуктах питания (содержится продуктах питания и в некоторых растениях, теряет свои свойства при термической обработке выше 40 градусов). Кроме того, синовиальная жидкость начинает уменьшаться. Если говорить проще: хрящевая ткань начинает стареть, связки и суставы начинают теряют свою прочность, эластичность, подвижность.
При стирании хряща происходит сужение суставной щели, что можно наблюдать на рентгеновском снимке. Чем меньше хряща, тем уже суставная щель, тем меньше амплитуда движения сустава, а также наблюдаются болезненные ощущения. Поэтому если просто снижать чувствительность нервной системы препаратами, то это её обезвоживает, а хрящ продолжает стираться, сустав теряет подвижность, по этой причине прогрессирует артроз и появляется боль в суставах.
Диагностика
Диагностика проводится на основе жалоб и осмотра пациента, результатов лабораторных анализов и объективных методов исследования.
Для постановки диагноза необходимо сдать: общий анализ крови и мочи, биохимический анализ крови. Могут быть назначены: рентгенография, артроскопия, МРТ, УЗИ, пункция сустава.
Существует особая группа пациентов, испытывающих сильные боли, вплоть до возникновения депрессивных состояний. Непереносимо болят одновременно мышцы и суставы всего тела, но при этом все проводимые исследования не показывают никаких патологий. В этом случае речь может идти о заболевании ЦНС, вызывающем изменение порога болевой чувствительности.
Из-за разнообразия заболеваний, симптомы которых — боль в мышцах и суставах, может понадобиться консультация ревматолога, онколога, инфекциониста, невропатолога, гематолога. Только комплексное обследование может гарантировать точный диагноз.
Профилактические мероприятия
Любую болезнь легче предупредить, чем потом заниматься ее лечением. Профилактические меры:
Физическая активность позволит мышцам и сухожилиям всегда оставаться в тонусе, нормализовать массу тела, избежать чрезмерных нагрузок на костные сочленения. Если добавить к этому правильное питание, отказ от вредных привычек, то вряд ли боль в коленях даст о себе знать.
Укрепление иммунитета, как часть профилактики воспалений. Избежание ангины или респираторного заболевания снизит риски развития ревматизма или ревматоидного артрита.
При генетической предрасположенности к дегенеративным изменениям в структуре хрящевой ткани необходимо регулярно проходить плановые осмотры специалистов
Это позволит выявить проблему на ранних этапах и вовремя начать лечение.
Важно следить за своим питанием, чтобы не набирать лишний вес. Нужно ежедневно выпивать достаточное количество чистой воды, чтобы суставная жидкость могла обновляться и препятствовать трению костных структур
Если тщательно следить за состоянием здоровья, то и проблем с суставами не будет.
Боли, возникающие впереди и (или) сзади бедра
Если пациент на приеме у ортопеда жалуется, что у него болят мышцы ног выше колен и ягодиц, то обязательно проводятся дифференциальные инструментальные исследования. Дело в том, что человек оценивает возникающие ощущения субъективно. А патологический процесс может развиваться не в мышцах, а в хрящевых или костных суставных структурах, связочно-сухожильном аппарате, мягких тканях. Нередко причинами болей становятся пояснично-крестцовый остеохондроз, защемление или воспаление седалищного нерва, сформировавшаяся межпозвоночная грыжа, эндокринные и метаболические расстройства.
Точки боли при защемлении седалищного нерва.
Это наиболее частая локализация болезненных ощущений при развитии острых или хронических патологий. Они могут быть сильными, пронизывающими, иррадиирущими в поясницу или бока, или ноющими, тянущими, «грызущими». Боли сзади и спереди бедра одновременно появляются в результате различных травм: частичных или полных разрывов латеральных и крестцовых связок, переломов, вывихов, диспластических изменений, нарушения целостности мышц или сухожилий.
Дискомфортные ощущения могут быть спровоцированы развивающимся артритом — воспалительным поражением коленного или тазобедренного сустава различного патогенеза. Заболевание бывает ревматоидным, реактивным, инфекционным специфическим или неспецифическим, подагрическим, ювенильным, псориатическим. На артрит указывает отечность и покраснение кожи, тугоподвижность. В период рецидива нередко сопровождается общей интоксикацией организма с ее выраженными клиническими проявлениями:
- гипертермией (повышенной температурой тела);
- пищеварительными расстройствами;
- слабостью, сонливостью.
Боль, отдающая в бедро, при ревматоидном артрите ТБС.
Первые же боли в бедрах должны стать сигналом для обращения к ортопеду. Этот симптом является ведущим при остеоартрозе — патологии, пока не поддающейся окончательному излечению. Толчком к ее развитию становятся деструктивные изменения в хрящевых тканях. Они разрушаются, утрачивают способность смягчать удары костных поверхностей во время движения. Для стабилизации тазобедренного или коленного сустава начинают разрастаться, уплощаться края костных пластинок. Формируются костные наросты (остеофиты), сдавливающие кровеносные сосуды и нервные окончания, провоцируя боли сначала только при движении, а затем и в состоянии покоя.
Остеофиты в коленном суставе.
Опасность дегенеративно-дистрофических патологий (гонартроза или коксартроза) заключается в отсутствии симптоматики на начальной стадии. Возникающие боли свидетельствуют о значительном разрушении хрящевых тканей.
| Возможные причины болей в области бедер | Характерные признаки |
| Варикозное расширение вен, поражение тромбофлебитом задней вены голени | Специфические сосудистые «сеточки» и «звездочки», тяжесть в ногах |
| Остеохондроз пояснично-крестцового отдела позвоночника | Скованность движений, боли в пояснице, распространяющиеся на бедра |
| Синдром «конского хвоста» | Сильная боль в спине, распространяющаяся в нижние конечности с одной или обеих сторон |
| Ущемление седалищного нерва | Острая, пронизывающая боль, иррадиирущая в бока и бедра |
| Повреждение большеберцового нерва | Расстройство сгибания стопы вниз с нарушением движений в пальцах |
| Синовит, бурсит | Снижение объема движений, клинические появления общей интоксикации организма |
| Тендовагинит, тендинит | Болезненные ощущения, усиливающиеся при движении, сопровождающиеся хрустом |
При любой воспалительной или дегенеративно-дистрофической суставной патологии наблюдается постепенная атрофия мышечных волокон. При коксартрозе или гонартрозе 2 или 3 степени тяжести заметно снижение мышечного объема больной ноги по сравнению со здоровой. Поэтому при появлении первых дискомфортных ощущений в области бедер, часто ошибочно принимаемых за мышечные боли, следует обратиться за медицинской помощью. Это позволит своевременно приступить к лечению, избежать развития тяжелых осложнений, а иногда и инвалидизации.
Лечение
Лечение боли в суставах ног нужно начинать с диагностики заболевания, их вызвавшего. Только в этом случае принимаемые препараты принесут облегчение. А для этого нужно обратиться к врачу для постановки диагноза и назначения лечения.
Лечение боли в суставах ног — это сложный процесс избавления от причины, их вызвавшей, долгий и требующий комплексного подхода.
Как лечить артрит и другие заболевания воспалительной группы (бурситы, фасцииты), должен решать только врач. Классическая схема лечения:
- Медикаментозную терапию, включающую анальгетики и при необходимости лечение нестероидными противовоспалительными препаратами.
- Физиотерапию.
- Использование лечебной гимнастики в восстановительный период. Практически при всех проблемах с суставами ног не противопоказано грязелечение.
Говорить о каком-то конкретном препарате при болях в суставах ног бессмысленно, т. к. назначение зависит только от причины, вызвавшей боль. Если лечить дегенеративно-дистрофических изменения (артрозы) суставов ног, дополнительно назначают хондропротекторы для суставов: их длительный приём позволяет восстановить хрящи.
Некоторые хондропротекторы для суставов.
Лечение травм суставов ног
Если болят суставы ног и есть предположение, что это травма, также нужно обратиться к врачу. К сожалению, пациенты в России не привыкли обращаться за специализированной помощью в случаях их ушибов или растяжений, после вывихов. Особенно, если боль терпима и позволяет двигаться.
В 50% случаев это приводит к тому, что соединения костей восстанавливаются неправильно, что вызывает уже более серьёзные заболевания, вплоть до инвалидности.
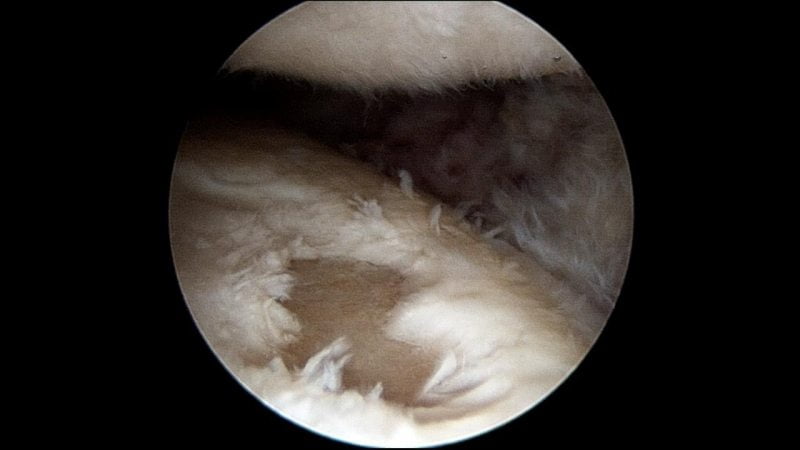
Повреждения мениска — наиболее опасная травма. На картинке проиллюстрированы частные случаи разрывов. Требуется срочное обращение к врачу.
Лечение должно назначаться специалистом с учётом наличия противопоказаний к препаратам и общего анамнеза.
Наиболее опасные травмы:
- вывих тазобедренного сустава;
- повреждение мениска коленного сустава.
Растяжение связок и вывихи голеностопа менее опасны, но случаются в разы чаще.
Первая доврачебная помощь при вывихах.
Особенно важно обратиться к врачу, если вывих или растяжение в суставах ног повторяется неоднократно!
Не всегда растяжения или вывихи нужно лечить просто обеспечением покоя пострадавших сочленений. Часто для возвращения подвижности необходимо пройти комплекс физиопроцедур и ЛФК.
Лечение народными средствами
Когда болят суставы ног, что делать, может подсказать и народная медицина:
- когда болит коленный сустав, хорошо помогает раствор йода, смешанный в пропорции 1:1 со спиртовым раствором. Полученную смесь отстаивают на сутки в светлом месте, до полного обесцвечивания раствора. Этим раствором натирают больное колено;
- при болях в тазобедренном суставе используют следующую настойку: 3 средних лимона, 0,25 кг корней сельдерея, 0,12 кг очищенного чеснока – всё измельчить, смешать, выложить в банку и залить 3 литрами кипятка. Настаивать 12 часов, принимать по 2 столовых ложки, натощак. Длительность лечения – 3 месяца.
В стопе наибольшее количество мелких сочленений, которые могут подвергаться артриту, артрозу, подагре – любому негативному процессу в сочленении. А стопа отвечает за равновесие и хождение, поэтому боли в стопе превращают жизнь человека практически в каторгу – передвижение затруднено, даже боли в коленях не приносят столько страдания.
Симптомы воспалений суставов
Главный симптом всех заболеваний суставов – это боль. Она может быть временной или постоянной. Также может наблюдаться ограничение подвижности сустава или отек. Это связано с воспалительным или инфекционным процессом.
Весной, осенью или зимой симптомы появляются или могут обостриться. При этом причины болей в суставах кроются в общем ослаблении иммунной системы организма, влиянии неблагоприятных погодных условий и авитаминозе
При подагре во время приступов боли могут усиливаться в ночное время, поэтому важно знать, чем снять их
По силе и продолжительности боль может иметь следующие характеристики:
- острая, резкая или хроническая;
- слабая или сильная;
- терпимая или нестерпимая;
- быстропроходящая или длительного действия;
- частая или редко возникающая.
При хронической форме болезни суставов тянущая боль будет возникать весь месяц. При наличии подобных симптомов в сочетании с возможными факторами риска стоит сразу посетить врача.

Поставить точный диагноз и выбрать самый лучший и эффективный курс лечения с учетом индивидуальных особенностей пациента можно только после клинических и лабораторных исследований. Они включают различные виды сканирования, например, КТ, МРТ, а также рентген. В зависимости от диагностированного заболевания будет напрямую зависеть и метод терапии.
Характер болевого синдрома
В табличке представлена классификация болезненных ощущений в суставах, возникающих по ночам.
Таблица 2. Какой бывает боль:
| Вид болевого синдрома | Описание |
|
|
Кратковременный приступ, при котором можно с легкостью определить очаг. Сперва болевой синдром локализуется только в одном участке. Но с течением времени он распространяется и на другие области. Устраняется острая боль достаточно быстро. |
|
|
Радиус воздействия расширяется. Боль нарастает постепенно. Лечение усложняется по той причине, что возникают сложности с определением очага. |
|
|
Наблюдается в течение полугода. Помочь может только оперативное вмешательство. |
Симптомы
При артритах боли в суставах рук и ног обычно сильные и очень ухудшают качество жизни пациента: одновременно развиваются воспаление, отечность, появляется скованность. Двигать ногами, руками и пальцами конечностей практически невозможно (суставы очень болят).
Симптомы ослабевают после перехода болезни в подострую форму – через некоторое время после начала воспаления боль и другие признаки заболевания становятся менее выраженными.
Для хронического артрита (форма, в которую превращается острый артрит, если его не лечить) характерна болезненная припухлость, ноющая боль при движениях.
Симптомы ревматоидного артрита
Основные симптомы заболевания:
- Патология развивается постепенно, с каждым последующим обострением в процесс вовлекается все больше суставов (сначала мелких, на обеих кистях или стопах, а затем крупных).
- Человека беспокоит пронизывающая, сверлящая, упорная боль (особенно нестерпимо ), она усиливается ближе к утру, при движениях и сохраняется примерно до середины дня. К вечеру больной чувствует некоторое облегчение.
- Суставы припухшие, красные, воспаленные, объем активных движений в них ограничен, обострение может протекать с лихорадкой (перепадами температуры).
- Человек быстро теряет вес, у него атрофируются мышцы (слабеют, уменьшаются в объеме).
- Наиболее частые из внесуставных проявлений – поражение серозных оболочек внутренних органов (перикардит, плеврит), кожи (подкожные узелки в области локтей, васкулит), почек (нефрит).
Со временем сочленения, пораженные ревматоидным артритом, деформируются (теряют форму, пальцы выгибаются и фиксируются в непривычном положении), больной утрачивает способность к самообслуживанию.
Симптомы ревматического артрита
Наиболее характерные признаки ревматического артрита:
- Ревматический артрит возникает быстро, течение болезни острое (все симптомы выраженные), реже – подострое.
- Человека беспокоят сильная, нарастающая, интенсивная боль и ограничение подвижности, которые появляются сначала в одних суставах, а затем в других.
- К воспалению, отечности, красноте и резкой болезненности суставов присоединяются лихорадка, потливость, слабость, увеличение лимфоузлов.
- В процесс вовлекаются связки, сухожилия, синовиальные сумки.
- Суставные проявления болезни проходят после медикаментозного лечения или без лечения (длятся не больше 4 недель), но могут повторяться.
Ревматический артрит редко осложняется ограничением подвижности суставов, в большинстве случаев из-за ревматизма страдает сердце (порок, кардиосклероз, миокардит).
Симптомы реактивного артрита
- Заболевание начинается с внесуставных проявлений: у человека, перенесшего кишечную, мочеполовую, вирусную инфекцию, появляется воспаление слизистой глаз (конъюнктивит), мочеиспускательного канала (уретрит), затем – артрит.
- Боль простреливающая, ноющая, в сочетании с лихорадкой, отечностью, краснотой, воспалением, ограничениями подвижности и ослаблением мышц.
- Припухшие пальцы по форме напоминают сосиски.
- В процесс вовлекаются околосуставные сумки и сухожилия, могут появиться язвы на слизистой оболочке рта, баланопостит, вагинит (воспаление слизистой половых органов), перикардит (воспаление серозной оболочки сердца).
Реактивный артрит редко рецидивирует, но может осложниться нарушением белкового обмена (амилоидозом), заболеванием почек (гломерулонефритом), деформациями и окостенением тканей сустава (12 %).
Разновидности патологий
Когда болят все суставы тела, лечение зависит от причины проблемы. Например, если ломота вызвана инфекционными заболеваниями, то терапия должна быть направлена на уничтожение возбудителя. При общей интоксикации организма с ноющими ощущениями в костях необходимо избавиться от токсинов. Есть более серьезные патологии, связанные с болями в суставах.
Артрит
Для артрита характерен воспалительный процесс, в результате которого происходит застой лимфы и крови внутри костных сочленений. Из-за этого человек испытывает распирающие ощущения, а затем боль становится более интенсивной, нестерпимой. Этот вид заболевания имеет разновидности: ревматоидный, псориатический, синдром Рейтера, подагра.
Признаки артрита: болевые ощущения различной степени интенсивности, скованность в области сочленения костей, припухлость и краснота кожи в пораженной зоне. Если болезнь запущена, отмечается общая слабость и повышение температуры тела.
Диагностировать артрит можно по клиническому анализу крови. Для болезни характерно увеличение уровня лейкоцитов, повышенный СОЭ и наличие с-реактивного белка. Если диагноз подтвердился, то ни в коем случае нельзя лечиться самому народными средствами, так как терапия требует постоянного контроля.
Бурсит
Внешне и по симптоматике выглядит, как артрит, поэтому часто непрофессионалы путают эти диагнозы. Различит их только врач после тщательного обследования. Как и предыдущее заболевание, бурсит нельзя лечить народными методами, так как эта терапия малоэффективна.
Энтезит
Имеет ревматическую природу, вызывает острую сильную боль. Общие признаки патологии аналогичны бурситу и артриту, поэтому для постановки точного и правильного диагноза больного тщательно обследуют.
Гонартроз
Чаще встречается у людей старше 40 лет, может поражать одно или сразу два колена. Заболевание коварно, поскольку на ранних стадиях может протекать без характерных симптомов. Болевые ощущения появляются позже, они сопровождаются хрустом при движении, скованностью сустава после пробуждения, когда ноги долго были в покое, скованностью при передвижении.
Причины гонартроза: механические травмы, возрастные изменения в структуре хрящей и сухожилий, опухолевые образования, прочие заболевания опорно-двигательного аппарата. При запущенных формах боль может возникать даже ночью во время сна.
Артроз
Характеризуется разрушающим действием на коленные хрящи и сухожилия, в результате чего они деформируются. Болевые ощущения возникают при ходьбе даже на незначительные расстояния, при подъеме со стула после длительного сидения. В состоянии покоя они исчезают. Диагностика артроза коленного сустава выполняется проведением рентгеновского обследования, артроскопии, ультразвукового исследования костных структур нижних конечностей.
Если возникают проблемы с суставами, то лечение должно быть комплексным: прием медикаментов, физиопроцедуры, компрессы, ванночки. При неэффективности консервативных методов показано хирургическое вмешательство.
Избавление от боли при нагрузках
Очень часто пациентов беспокоит, что боли в колене появляются после силовой тренировки или бега. Обычно появление болевого синдрома в этой ситуации связано с несоответствием возможностей суставно-связачного аппарата с выполняемой нагрузкой. В этот момент происходит механическое травмирование сустава, связок, мышц, которое сопровождается болевыми ощущениями.
Чтобы боли не появлялись после бега и других упражнений необходимо:
- подбирать удобную спортивную обувь;
- проводить разминку перед началом тренировки;
- использовать ортопедические стельки;
- применять бандажи, ортезы.
Эти профилактические мероприятия позволяют избежать микротравм элементов сустава, что способствует болевому синдрому и в будущем развитию дегенеративных изменений. Правильно подобранная обувь и ортопедические стельки позволяют равномерно распределить нагрузку на суставы. В результате коленные суставы меньше подвержены травмам и вероятность появления болей не очень высокая. После тренировки с разминкой укрепляются мышцы, увеличивается эластичность связок. Благодаря этому сустав справляется с большими нагрузками. Если во время бега использовать ортез, что позволяет снять нагрузку с коленного сустава, а также при травмах, например, падении избежать серьезных повреждений.
Если появились болевые ощущения после тренировки, бега можно использовать:
- нестероидные противовоспалительные препараты;
- средства народной медицины;
- мануальные методики.
Нестероидные противовоспалительные препараты применяются в качестве мазей (Ибупрофен, Индометацин). Болевой синдром не выражен сильно и достаточно применения средства местно для купирования болей.
Если болят коленные суставы после бега или другой физической нагрузки, то часто выручают народные методики. Можно использовать настойки, отвары различных лекарственных растений с противовоспалительным эффектом. Также применяются лечебные ванны и фитоаппликации. Популярны среди таких растений вахта, кадило, шалфей, подорожник. К народным методам можно отнести ледяной и спиртовой компресс.
Самой популярной мануальной методикой является массаж. Проводиться он должен легкими массирующими движениями. В случае усиления болевых ощущений необходимо закончить процедуру. Массаж способствует улучшению кровоснабжения, а также увеличивает эластичность связок, что нужно для нормального функционирования сустава.
Появление болевых ощущений в коленном суставе должно быть поводом для пациента посетить очную консультацию врача
Неважно при каких условиях они возникают. Либо в состоянии покоя, либо после бега и другой физической нагрузки
Промедление и несвоевременная диагностика могут привести к очень печальным последствиям. Специалист после осмотра и обследования может дать рекомендации по правильному лечению, а в случае отсутствия патологии порекомендовать необходимые профилактические мероприятия.
https://youtube.com/watch?v=annNhntRncE
Почему болит тазобедренный сустав?
Тазобедренный – это самый крупный в теле человека сустав, выдерживающий всю тяжесть во время движения, поэтому в нем часто случаются боли. Существует много факторов риска, которые влияют на болезненные ощущения в нем:
- нагрузки физического характера;
- процессы воспаления в суставе или его тканях;
- врожденные отклонения;
- вредные условия на производстве;
- аномальный образ жизни;
- беременность;
- преклонный возраст.
Есть три категории причин, почему болит тазобедренный сустав:
- Патологические изменения (воспаления, дегенерация, травмы).
- Неправильное положение головки сустава по отношению к его впадине.
- Аномалия тканей и органов, которые находятся вблизи него.
Шесть оснований возникновения болевых ощущений в тазобедренном суставе:
- Вывихи — бывают врожденные и приобретенные. Мобильность ноги сохраняется, но при движении возникает боль.
- Подвывихи – симптоматика такая же, как и у вывихов, но выражена слабее.
- Дисплазия – неправильное строение сустава у новорожденных.
- Перелом бедра плохо лечится. Зачастую страдают люди пожилого возраста.
- Воспалительные процессы (синовиты, бурситы, артриты).
- Беременность. С увеличением плода возрастает нагрузка на тазобедренный сустав, кроме того, в организме матери уменьшается количество кальция, который забирает растущий младенец.
Причины развития болезней
Если еще четверть века назад суставные боли беспокоили в основном пожилых людей, то сейчас от этой патологии стали страдать представители молодежи – лица, чей возраст едва достиг 35-40-летнего рубежа. Чаще всего локализация болей— колени, локти, плечи и голеностоп. Если суставы болят, причины этого состояния не однозначны и обусловлены влиянием на организм различных негативных внешних факторов:
- инфекции – одна из популярных причин развития заболевания. Ноющие боли могут возникать как в одном, так и в нескольких зонах хрящевых сочленений костей;
- аллергия и аутоиммунные проблемы со здоровьем. В организме синтезируются специфические формы белковых соединений, что только усугубляет общее состояние человека. Иногда кажется, что болят суставы по всему телу. В эту категорию факторов относят ревматизм, полиартрит, остеоартрит и другие болезни, возникающие на фоне аутоиммунных реакций;
- нарушение деятельности эндокринных желез;
- заболевания нервной системы;
- проблемы с сосудами становятся основной причиной развития воспаления в суставах. Нарушение кровообращения в тканях ухудшает их питание и вызывает дегенеративные изменения в их структуре;
- травмы, механические повреждения, систематические чрезмерные нагрузки также являются фактором, провоцирующим патологию;
- генетическая предрасположенность к некоторым формам артритов;
- избыточный вес дает дополнительную нагрузку на ноги, а хрящи и сухожилия быстрее изнашиваются;
- другие причины, связанные с неблагоприятными условиями работы или окружающей среды, злоупотребление белковой пищей, нарушение обмена веществ.
Обычно эти причины объясняют появление болей в каком-то определенном месте тела. Иногда они распространяются по всему организму, доставляя человеку большие страдания. Почему болят все суставы одновременно, с чем это связано – такие вопросы требуют разъяснения.
Провоцирующие факторы:
- инфекции, протекающие на фоне высокой температуры. Для лихорадки свойственна ломота во всем теле, например, при сезонном гриппе;
- воспалительные процессы в кишечнике специфического характера;
- общая интоксикация;
- нарушение функции кроветворения;
- аутоиммунные заболевания;
- изнурительные тренировки, слишком интенсивные занятия спортом;
- другие болезни суставов, протекающие в стадии обострения (артриты, артрозы, ревматизм).
Причины проблем с хрящами, связками в большинстве случаев имеют воспалительную природу. На втором месте – аутоиммунные процессы, травмы. Реже боль в коленях и локтях возникает из-за интоксикации.
О методах лечения
Фото: Ольга Шукайло, TUT.BY
— Около десяти лет назад, в 20-летнем возрасте, врачи диагностировали у меня ревматическую болезнь митрального клапана. В анамнезе хронический тонзиллит в стадии компенсации. Совсем недавно врач-ревматолог обмолвилась, что при моих заболеваниях за несколько часов до любого оперативного медицинского вмешательства (даже перед удалением зуба) мне необходимо принимать антибиотики. Чем обусловлена эта необходимость? При каких медицинских вмешательствах это нужно делать и в каких дозах?
Наталья Мартусевич: Врач-ревматолог абсолютно грамотно рекомендовала вам при удалении зуба и других вмешательствах (постановка катетера, диагностические манипуляции на брюшной полости) проводить антибиотикопрофилактику, поскольку измененный клапанный аппарат, в частности митральный клапан, является фактором риска развития инфекционного эндокардита. Любое вмешательство приводит к бактериемии — перемещению микробов в кровотоки, и, соответственно, повышается риск оседания микробов на измененных структурах клапана. Вид антибиотика определяется характером вмешательства (удаление зуба, цистоскопия, лапароскопия и др.). Антибиотик принимается до манипуляции и после в соответствии с протоколом профилактики инфекционного эндокардита. Этими знаниями владеют врачи-терапевты и врачи-ревматологи. Поэтому перед манипуляцией вы должны проконсультироваться с ними.
— Подскажите, как лечить кисты Бейкера?
Наталья Мартусевич: Существуют два метода. 1. Кисты Бейкера пунктируют в случае, если они нестарые и консистенция жидкости в них неплотная, чтобы можно было изъять ее с помощью шприца. В этой ситуации в сустав вводится гормональный препарат, который убирает воспалительный процесс. Также выясняется причина, нет ли в основе ревматического заболевания. 2. Хирургический метод (удаление кисты): он показан в случае огромной кисты с угрозой разрыва и когда она сдавливает нервный пучок и вызывает развитие боли или формирование контрактуры (вынужденное положение сустава, когда его невозможно до конца разогнуть).
— Мне 48 лет, обратился в поликлинику с жалобой на ограничение движений правого плеча и связанные с этим болевые ощущения. На основании УЗИ-обследования плечевых суставов были установлены диагнозы: тендинит сухожилий подлопаточной и надкостной мышц, синовит правого плечевого сустава, теносивит длинной головки двуглавой мышцы плеча справа, остеоартроз плечевых и ключично-акромиальных суставов. Врач назначил инъекции дипроспана и алфлутопа. Какие ваши рекомендации для эффективного лечения данных заболеваний? Возможно ли использование негормональных препаратов?
Наталья Мартусевич: То, что вы описываете, — это дегенеративное поражение вращательной манжеты плеча. По всей вероятности, у вас нарушена осанка и плечевые суставы выведены вперед. В этом нефизиологическом положении неправильно работают мышцы и связки, которые вращают плечевой сустав, что приводит к поражению сухожилий, связок с развитием воспаления и иногда к надрывам и разрывам. Из существующих методов наиболее эффективный — введение дипроспана (гормональный препарат) под контролем УЗИ. Из других методов: введение под контролем УЗИ препарата низкомолекулярной гиалуроновой кислоты, что способствует улучшению микроциркуляции и, как следствие, функции суставов. Эти средства относятся к негормональным.
Заключение
Таким образом, сустав болеть может по разным причинам, это могут быть и инфекционные проблемы, и неврологические. Болезни сочленений – основная причина боли. Не стоит игнорировать боли, пытаясь вылечиться самостоятельно или глуша боль обезболивающими препаратами.
Существует два основных способа лечения тканей:
- Консервативный метод.
- Оперативный метод лечения.
Довольно редки случаи, когда оперативными способами начинают лечение сразу, не прибегая к консервативным способам. Однако и такие случаи бывают, например, если человек обездвижен, а процессы дегенерации находятся на той стадии, что лечить препаратами бесполезно. В таких случаях болит так, что человек может терять сознание от интенсивности боли.
 Острый
Острый Ноющий
Ноющий Хронический
Хронический