Чем опасны диффузные изменения паренхимы поджелудочной железы
Содержание:
Лечение
После обнаружения диффузных изменений лечение назначают только после дополнительных исследований. Это необходимо для постановки точного диагноза – каждое заболевание требует особого подхода.
Лечение панкреатита
Если причиной диффузных изменений является панкреатит, то вопрос, как лечить патологию зависит от ее формы. При остром заболевании пациента нужно госпитализировать. Обязательно надо принять следующие меры:
- Снять боль. Для этого прибегают к нестероидным противовоспалительным препаратам. В некоторых случаях не обойтись без наркотических средств – морфина или промедола.
- Расслабить гладкую мускулатуру. Обычно применяют Но-Шпу. Она снимает спазм и улучшает отток панкреатического сока.
- Подавить секрецию поджелудочной железы. Выполняют прикладыванием холода к животу и назначением Атропина.
- Голодание. Его нужно придерживаться пока острая боль не пойдет на спад. Затем разрешают понемногу есть йогурт. Остальные продукты вводят постепенно и небольшими порциями.
При хроническом панкреатите возможно острое проявление либо состояние ремиссии. Обострение в таком случае лечат аналогично острому заболеванию. При ремиссии терапия отличается:
- Ферментные препараты для борьбы с диареей, тошнотой и вздутием живота. Обычно прибегают к Мезиму или Креону.
- Инъекции смеси аминокислот. Такая мера нужна при снижении функции органа, когда отсутствуют ферменты для переваривания белковой пищи. Дополнительно прибегают к анаболическим гормонам и витамину C. Детальная статья о препаратах для лечения панкреатита — здесь.
- Частое и дробное питание.
- Диета. Назначают стол №5п. Тут можно прочитать подробнее о диете при остром панкреатите.
Фиброз
Лечение фиброза обязательно включают диету. Назначают стол №5п, как при хроническом панкреатите. Простые углеводы ограничивают. Если организм сильно истощен, то пищу вводят парентерально.
При фиброзе назначают ферментные препараты. Прибегают обычно к Панкреатину или Липазе. Нарушенный углеводный обмен корректируют сахароснижающими препаратами, иногда требуется инсулинотерапия.
Если пациент резко теряет вес, страдает от выраженного болевого синдрома или частых обострений панкреатита, то необходимо хирургическое вмешательство. В периоды ремиссии стоит обратиться к санаторно-курортному лечению.
Липоматоз
Терапевтические меры при липоматозе направлены в основном на коррекцию питания. Пациенту необходимо нормализовать свой вес, приобщиться к здоровому образу жизни, избавиться от вредных привычек.
Произошедшие изменения при липоматозе необратимы, но предотвратить их развитие можно с помощью диеты. Основной ее принцип – дробное питание и небольшие порции. Вредную пищу из рациона надо исключить. Продукты лучше варить или готовить на пару, не используя растительное масло. Потребление калорий за сутки надо ограничить – максимальный показатель рассчитывается индивидуально.
Липоматоз может сопровождаться гепатитом, заболеваниями щитовидной железы, сахарным диабетом. В этом случае их обязательно лечат.
Гепатомегалия
Бороться с гепатомегалией надо начинать с устранения ее первопричины. В лечебный комплекс обязательно включают диету, чтобы снизить нагрузку на печень и активировать регенерацию ее тканей.
Медикаментозная терапия заключается в приеме гепатопротекторов. Эти препараты необходимы для защиты клеток печени.
Незначительные проявления гепатомегалии не нуждаются в специфическом лечении. Терапия заключается в специальной диете. Поддержать работу печени можно достаточным количеством сахара, который содержится во фруктах, например, в 0,2 кг винограда (норма в сутки).
Меры профилактики
Профилактические меры заключаются в выполнении несложных рекомендаций, которые направлены на общее укрепление организма:
- Обеспечение правильного питания с преобладанием в рационе натуральной пищи без содержания синтетических добавок;
- Исключение вредных привычек (алкогольные напитки, сигареты);
- Укрепление иммунной системы (приём витаминных комплексов, закаливание);
- Активные физические нагрузки в умеренном режиме;
- Прохождение регулярных профилактических осмотров у гастроэнтеролога и проведение ультразвуковой диагностики;
- Своевременное лечение заболеваний пищеварительной системы и предотвращение их перехода в хроническую форму.
Какие возможны изменения в паренхиме?
Диффузные изменения паренхимы печени и поджелудочной железы отмечаются довольно часто. Эти два органа непарные, их образуют ткани (полость внутри отсутствует). Органы пищеварительной системы соединяют протоки, поэтому очень часто при сбоях в работе одного органа другой тоже страдает (например, из-за проблем с поджелудочной может развиться реактивный гепатит). Такие изменения проявляются вследствие первичных и вторичных метаболических нарушений, сосудистой патологии, хронических или острых инфекционных процессов.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина развеивает типичное заблуждение.
Пациенты могут подумать, что диффузные изменения поджелудочной железы — это панкреатит. А вот и нет. Сами по себе диффузные изменения поджелудочной железы ни о чём не говорят. Для того, чтобы утверждать, что эти изменения возникли из-за панкреатита, необходимо наличие симптомов панкреатита, а также изменения в лабораторных анализах: повышение амилазы панкреатической в крови, повышение диастазы мочи, снижение амилазы кала, наличие нейтрального жира и/или жирных кислот в большом количестве в копрограмме.
Нарушения работы печени заметны при наличии таких признаков, как:
- желтизна глазных склер, кожных покровов (паренхиматозная желтуха),
- тёмный цвет мочи,
- светлый оттенок кала.
Зуд кожных покровов при сбоях в нормальном функционировании печени бывает обусловлен большим количеством желчных пигментов или бета-2-микроглобулина в крови. Ткани поджелудочной меняются из-за различных факторов: например, отёчности, избытка жировой ткани, разрастания патологических тканей, возникновения рубцов на них.
Что касается диффузных изменений в печени и почках, то такое явление может регистрироваться после пройденного ультразвукового исследования и указывает на врождённые или приобретённые состояния, при которых может меняться структура органа и его тканей.
При таком процессе может утолщаться паренхима печени, в почках скапливаться жидкость, возникать гнойные воспалительные процессы или тромбозы. Иногда ткани почек меняются из-за присутствия в них камней или фрагментов песка в большом количестве.
Изменения в печени и селезёнке касаются всего органа. Селезёнка ответственна за нормальную циркуляцию крови и насыщенный кровоток, при любых заболеваниях этого органа возникает общее недомогание, отсутствует аппетит, появляются частые бессонницы. Если селезёнка нарушается, человек ощущает боль и дискомфорт, чувство давления (если орган увеличен в размерах). Диффузные изменения селезёнки также могут быть установлены с помощью УЗИ.
Профилактика фиброза традиционно заключается в:
- правильном питании,
- ведении здорового образа жизни,
- своевременном лечении заболеваний, могущих приводить к фиброзу.
Если диффузные изменения печени проявляются умеренно, то назначается пожизненный приём необходимых препаратов и лечебная диета. В случае запущенной болезни необходимо незамедлительно начать лечение.
Выявление любой степени фиброза говорит о том, что печёночные ткани подверглись изменениям. Как уже говорилось, эти изменения могут указывать как на начальные стадии какого-либо патологического процесса, так и на течение тяжёлого заболевания. Поэтому нужно, помимо УЗИ, проводить дополнительные диагностические мероприятия (например, лабораторные и гистологические исследования), позволяющие определить степень фиброза и поражения печени.
История из практики врача-гастроэнтеролога Даниэлы Пургиной, эксперта сайта Похмелье.рф.
Тут даже не один случай, а множество случаев, когда перепуганные результатами ультразвукового исследования пациенты думали, что у них панкреатит или цирроз. Эти изменения должны оцениваться в совокупности с жалобами и результатами анализов.
Классификация
Выявляют несколько классификаций диффузных изменений поджелудочной железы. Одна из них разделяет подобные нарушения в зависимости от места локализации патологического процесса:
- ДИ паренхимы этого органа – их наличие говорит о том, что в органе могут присутствовать камни, злокачественные или доброкачественные новообразования. Во время осуществления ультразвукового обследования наблюдается повышенная эхогенность этой области, которая возникает на фоне воспаления, сопровождающегося развитием фиброза;
- ДИ хвоста железы – возникает по причине обструкции печёночной вены. На изменения указывает уплотнение или расширение такой области этого органа. При незначительных изменениях назначают консервативное лечение, а при обширных – хирургическое вмешательство, с удалением этой области поджелудочной и перекрытием кровеносных сосудов.
Согласно второй классификации ДИПЖ делятся в зависимости от характера возникновения:
- реактивные – это вторичные изменения, которые являются следствием какой-либо патологии в органах системы пищеварения. В большинстве случаев такие ДИ формируются на фоне расстройств печени или желчевыводящих протоков. Это обуславливается тем, что с этими органами железа работает содружественно. На УЗИ такие нарушения свидетельствуют об остром панкреатите;
- фиброзные – подразумевают ДИ, которые проявляются рубцеванием. Могут возникнуть на фоне – воспалений, частых алкогольных отравлений, нарушения обмена веществ или поражения вирусами. При УЗИ отмечается не только высокая эхогенность, но и плотность тканей. Довольно часто фиброзные изменения говорят о наличии доброкачественного новообразования;
- дистрофические – представляют собой однородное замещение здоровых железистых тканей жировыми. При умеренном поражении показано соблюдение диетотерапии, но если в патологическом процессе участвует большая половина железы, то лечение будет осуществляться хирургическими методами.
В зависимости от степени выраженности ДИ во время УЗИ они делятся на:
- умеренные диффузные изменения поджелудочной железы;
- выраженные диффузные изменения тканей этого органа.
Лечебные мероприятия
Диффузные изменения в паренхиме поджелудочной железы чаще не требуют лечения, если нет симптоматического подтверждения.
При клинических проявлениях целесообразна курация, медикаментозное лечение и диетотерапия. Лечение лекарственными средствами зависит от симптоматики и тяжести протекания основного заболевания. Целью будет служить устранение симптомов и устранение причин, вызвавших диффузные изменения.
Если при установлении причины диффузных проявлений диагнозом явились кисты, камни, опухоли, абсцессы, то оперативное вмешательство не заставит себя ждать.
Основные средства:
- для снятия боли и расслабления мускулатуры используют спазмолитические препараты (нош-па, дротаверин);
- при панкреатите и воспалительных заболеваниях поджелудочной железы назначаются противовоспалительные нестероидные средства;
- ферменты, влияющие на нормализацию и восстановление пищеварительных навыков (креон, фестал, мезим, необутин и другие);
- ферменты, влияющие на остановку выработка гистамина (ранитидин);
- дезинтоксикационная терапия проводится энтеросорбентами (смекта,полисорб, энтеродез и другие);
- антацидные средства при сопутствующих нарушениях кишечника (алмагель, фосфалюгель);
- желчегонные средства усиливают работу желчного пузыря, позволяя жидкости быстрее протекать по протокам, что является профилактикой застоев и стимулирует клетки органа.
Но-шпа для снятия боли и расслабления
Помимо лекарственных средств, устраняющих симптоматику заболеваний, назначают витаминные комплексы с содержанием кальция. Препараты позволяют быстрее восстанавливаться клеткам поджелудочной железы. А также назначают седативные, гормональные средства. Если причиной диффузных трансформаций паренхимы стал сахарный диабет, то назначаются препараты по снижению концентрации сахара в крови.
Диета играет важную роль для поддержания функциональности поджелудочной железы и органов тракта пищеварения. Чтобы придерживаться догм полезного питания возьмите за основу диету при панкреатите. Отмена запрещенных продуктов станет важным шагом на пути к сохранению состояния железы. Запрещается жирное, жареное, острое, консервация, соленое, копчености и сладости, спиртные напитки и большое количество сложных углеводов. Должна присутствовать правильная термическая обработка продуктов, в том числе мяса и рыбы нежирных сортов.
Даже при банальном ОРВИ не стоит заниматься самолечением. Лекарственные средства химического производства напрямую воздействуют на поджелудочную железу.
Какие варианты изменения эхогенности указывают на стадию заболевания?
По нарушению плотности тканей для ультразвуковой волны, связи с другими признаками можно ориентироваться в степени патологических нарушений в поджелудочной железе. Основные диагностические варианты:
- уменьшение плотности паренхимы (сниженная эхогенность) + рост размеров органа → затрудняется отток панкреатического сока, ферменты поступают в кровь, характерно для острого панкреатита;
- то же при сохранности нормы в размерах → типично для хронического панкреатита, извитости выводящего протока;
- общее повышение эхогенности, при нормальных размерах железы является признаком начинающегося жирового замещения ткани, сопутствует сахарному диабету, ожирению, дистрофии у пожилых людей;
- увеличение плотности паренхимы + усиление эхогенности, но размеры органа уменьшены или нормальны → признаки фиброзирования в период восстановления после воспаления, при метаболических нарушениях.
Строение
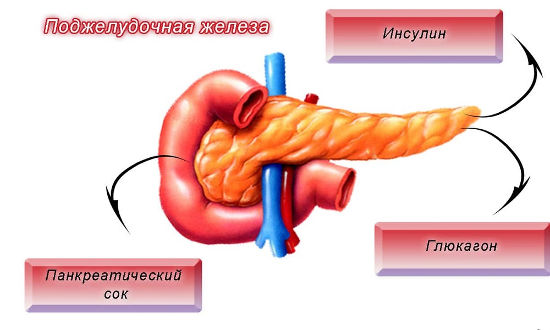
Но прежде чем говорить о строении паренхимы, стоит напомнить об основных функциях данного органа. Поджелудочная железа является одновременно органом как внешней, так и внутренней секреции. Внешнесекреторная ее деятельность заключается в синтезе ферментов, которые участвуют в процессе пищеварения. Внутрисекреторная функция проявляется в выработке гормонов, поступающих в кровь и регулирующих углеводный и липидный обмены.
Паренхима поджелудочной железы неоднородна – одна часть ее клеток относится к железам внешней секреции, а другая – внутренней.
К внешнесекреторной функции можно отнести дольки паренхимы, имеющие неправильную форму (чаще треугольную). В них происходит выработка некоторых ферментов (амилаза, липазы, трипсина). Данные вещества из ткани железы поступают через проток в просвет двенадцатиперстной кишки, где начинают участвовать в процессе переваривания пищи.
К внутрисекреторной функции можно отнести так называемые островки Лангерганса. Это скопления железистых клеток паренхимы поджелудочной железы. В них происходит выработка гормонов, из которых наиболее важными являются глюкагон и инсулин.
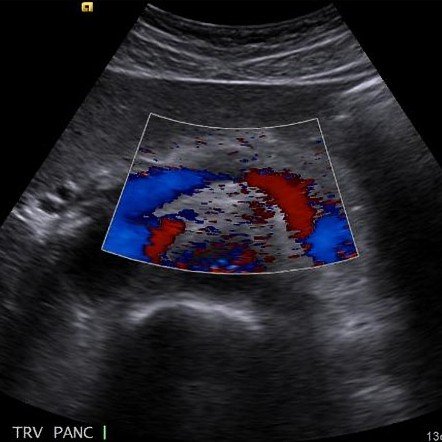
Эхо-признаки
Прежде чем назначить лечение, доктор обязан поставить точный диагноз. Проводится ряд процедур, среди которых основное место занимает ультразвуковое исследование.
Эхо-признаки диффузных изменений, которые определяются с помощью УЗИ:
- Уменьшенная плотность структуры ткани. Такой эхопризнак указывает на ее неоднородность. Орган увеличивается в размерах. Вызывают патологию воспалительные процессы.
- Заниженная эхоплотность. В этом случае печень и поджелудочная не меняется в размерах. Подобное отклонение может быть вызвано хроническим панкреатитом.
- Повышена эхогенность. Структура уплотненная. Стенки замещаются жировой тканью.
- Эхоскопические изменения. Указывают на наличие большой плотности паренхимы.
- Эхографические отклонения. Орган уплотнен, наблюдается гиперэхогенность. При этом его размер может быть как в пределах нормы, так и уменьшенным.
- Диффузорные дистрофические отклонения. Основной причиной является жировая инфильтрация.
У здорового человека эхогенность паренхимы поджелудочной очень похожа на ту, что у печени и селезенки. Железа состоит из головки, тела, хвоста. Все части органа должны иметь размеры в пределах нормы. Часто при воздействии негативных факторов они видоизменяются. Поджелудочная железа должна иметь однородную структуру.
На этом видео можно посмотреть как проводится узи.
Повышенная эхогенность паренхимы
С помощью эхогенности выявляется плотность органа. Каждый орган имеет свою плотность ткани, из которой он состоит. Причем разные его части, в зависимости от функций, которые они выполняют, и вида ткани, могут иметь разную плотность. Повышенная эхогенность паренхимы поджелудочной железы, означает, что плотность тканей паренхимы поджелудочной выше, чем должна быть у здорового органа.
Причиной повышения, или понижения, эхогенности тканей железы могут служить некоторые болезни. Например, образование фиброза, развитие которого проходит при нарушенном обмене веществ, или развитие острого панкреатита. Обострение хронического панкреатита, или преобразование здоровых тканей на жировые в паренхиме поджелудочной, также могут привести к изменению эхогенности железы.

Эхогенность тканей паренхимы поджелудочной выявляется с помощью ультразвукового излучения. Коэффициент поглощения последнего разнится, например, у доброкачественной и злокачественной опухоли, что помогает при диагностике органа подтвердить или опровергнуть предварительный диагноз врача.
Сам принцип эхогенности построен на отражении звуковых волн тканью, и чем больше ткань содержит жидкости, тем меньшая ее эхогенность.
Эхогенность поджелудочной железы
Эхогенность является специальной системой, которую используют при проведении УЗИ (определение соответствия анатомии органа к уровню отражения, поглощения волн высокой частотности).
Жидкие ткани паренхимы должны иметь средние показатели эхогенности. Для сравнения используют эхоплотность паренхимы печени.
Ультразвук позволяет определить другие важные параметры:
- Размеры;
- Формы;
- Контуры;
- Структуры.
Определение объемов поджелудочной железы подразумевает выявление размеров тела, хвоста, головки органа (не более 24, 25, 30 мм). Значительное увеличение показателей свидетельствует о развитии панкреатита. Возможные причины изменений в паренхиме: механические травмы брюшной полости, дискинезия, инфекционные заболевания, гепатит, муковисцидоз.
По внешнему виду поджелудочная железа напоминает запятую, которая имеет продолговатую форму. При визуализации может наблюдаться утолщение головки. Появление кольцевидной, расщепленной и дугообразной формы является отклонением от нормы и может быть заложено еще в эмбриональном этапе развития.
Внешние контуры должны быть четко очерчены, а размытость свидетельствует о наличии воспалительного процесса, при развитии заболеваний ЖКТ (язва двенадцатиперстной кишки, желудка).
Неровные границы часто диагностируются при различных опухолях, камнях, кистах. Злокачественные образования имеют бугристый, расплывчатый контур. Структура органа однородная, мелкозернистая. Наличие жирных включений, кальцинатов, псевдокист может являться причиной развития панкреатита, фибролипамотоза.
Эхопризнаки изменения структуры органа
Эхопризнаки различных патологий при ультразвуковой диагностике отличаются. При остром панкреатите нарушается нормальный отток секретированной жидкости вместе с ферментами через выводные протоки. В результате, под действием собственных пищеварительных ферментов, происходит переваривание тканей поджелудочной железы, наблюдается выраженный отёк органа. В результате этого на УЗИ отчётливо видно снижение плотности паренхимы, увеличение размера органа. В зависимости от различных ситуаций выводные протоки могут быть как частично или полностью вовлечены в процесс с обнаружением в них конкрементов, так и оставаться абсолютно целыми.
При ультразвуковом обследовании во время ремиссии хронического панкреатита паренхима органа разрыхляется из-за формирования очагов соединительной ткани. Отёк органа спадает, размеры приходят в норму. Выводные протоки на УЗИ без патологий.
Сахарный диабет – еще одна серьёзная патология, которая изменяет гистологическое строение поджелудочной железы. При нем панкреациты — клетки паренхимы поджелудочной железы – из-за нарушения жирового обмена веществ в организме начинают замещаться адипоцитами, клетками жировой ткани. Эти клетки не способны выполнять функции свойственные поджелудочной железе, в результате чего нарушается продукция гормонов и пищеварительных ферментов. Этот процесс носит название «липоматоз».
Эхогенность паренхимы повышенаЛипоматоз характерен для пожилых людей. Это не серьезное отклонение и не требует специального лечения, достаточно простой консервативной поддерживающей терапии для остановки прогрессирования болезни.
Диффузные изменения поджелудочной железы
Диффузные изменения по характеру происхождения являются равномерными и неравномерными, которые охватывают большую площадь органа.
Неравномерные изменения свидетельствуют о наличии каких-либо образований, кист, камней, а равномерные являются причиной воспалительного процесса органов ЖКТ, возникновения наследственных заболеваний, пожилого возраста, постоянного стресса, переутомления, при сильной алкогольной интоксикации.
Стадии диффузных изменений:
- Первая стадия характеризуется нарушением нормального оттока ферментов и возникновением воспалительного процесса с образованием отёка, разрушения тканей. Ультразвуковое исследование показывает уменьшение плотности, эхогенности и значительное увеличение органа;
- Вторая стадия диагностируется при нарушении нормального процесса переваривания пищи, который наблюдается при хроническом панкреатите. Параллельно наблюдается уменьшение эхогенности, плотности, но при этом размеры органа находятся в пределах нормы;
- Третья стадия возникает у людей пожилого возраста, при развитии сахарного диабета. Отмечается диффузное повышение эхогенности паренхимы, сохранение нормальных размеров органа;
- При четвертой стадии образуется полное нарушение обменных процессов и образование фиброзной ткани. Проведение УЗИ показывает диффузное поражение с увеличением эхогенности и уменьшением размера органа.
Незначительные изменения
Такие изменения не являются показанием для назначения лечения. Они могут появляться при неправильном питании, сильном переутомлении, перенесенных заболеваниях воспалительного характера.
Устранение патологических изменений зависит от пересмотра образа жизни, правильного питания и исключения сильных стрессов для организма.
Умеренные изменения
Диффузные изменения такого характера развиваются на первоначальной стадии заболеваний в желчном пузыре, поджелудочной железе, печени, двенадцатиперстной кишке. При выявлении симптомов требуется дополнительная диагностика и назначение соответствующей схемы терапии.
Невыраженные изменения
Такие диффузные изменения не оказывают влияния на функциональность органа, но при этом в крови повышается уровень сахара. Причины таких симптомов: болезни сердца, сосудов, печени, желчного пузыря, панкреатит, пожилой возраст, сахарный диабет, генетическая предрасположенность.
Выраженные изменения
Выраженные диффузные изменения свидетельствуют об остром развитии воспалительного процесса и наличии выраженной симптоматики (боли в брюшной полости, расстройство пищеварения). Для назначения необходимого лечения требуется проведение тщательного исследования.
Диффузные изменения хронического характера
Изменения такого характера длительное время могут протекать бессимптомно и обостриться уже в хронической форме. Основные причины:
- Фиброз возникает при нарушении обменных процессов или развитии хронических заболеваний. На УЗИ четко видно повышение эхогенности, а размеры органов остаются в пределах нормы;
- Липоматоз вызван течением сахарного диабета, при котором железистые клетки перерождаются в жировые, что приводит к нарушению нормального процесса усваивания сахара.
Симптомы заболеваний
Нередко диффузное изменение паренхимы печени и поджелудочной железы обнаруживают в период планового осуществления УЗИ органов брюшины. Внеплановое диагностирование различных заболеваний ПЖЖ требуется, если пациент приходит на прием с явным перечнем жалоб.
Интенсивность болевого синдрома бывает легкая или умеренная. В основном подобные диффузные изменения паренхимы поджелудочной железы и печени развиваются по причине физических нагрузок, бега, потребления продукции, в которой содержится большой процент жирности. Признак болевого дискомфорта в данной ситуации носит постоянное развитие и способен расти под влиянием разных раздражителей.
Диффузные изменения в печени и поджелудочной железе характеризуются рядом признаков.
- Постоянная тошнота.
- Уменьшение аппетита.
- Изжога.
- После трапезы появляется горькая отрыжка.
- Многократная рвота.
- Бессилие на общем фоне.
- Понижение трудоспособности.
- Переутомление.
- Постоянные боли головы.
 изжога
изжога
Нередко, при поражении печени и поджелудочной железы формируются скапливания крови под кожей. У мужского пола при патологии печени наблюдается нарушение половой функции. Женская половина общества сталкивается с неуравновешенностью гормонов и расстройствами менструации.
На стадии возникновения патологического воздействия присутствует незначительное пожелтение глаз, следом сменивается кожа. Экскременты больного становится бесцветным, моча темнеет. Панкреатический проток становится извитым, происходит это вследствие развития панкреатита.
Когда измененная массивность и эхогенность желез пищеварения спровоцированы разнообразными патологиями поджелудочной железы и печени, то пострадавший способен столкнуться и с иными признаками, которые типичны для конкретного заболевания.
- Образование темных пятен на губах.
- Десны распухают и кровоточат.
- Ногти приобретают темно-красный оттенок.
- Кончик 4-го пальца на ноге становится твердым либо на этом месте образуется мозоль.
- Первый палец ноги искривляется.
- Стул сухой и твердый.
- Проблемы с зубами.
Когда наблюдаются все упомянутые симптомы, следует незамедлительно идти к доктору.
 обращение к врачу
обращение к врачу