Дилатационная кардиомиопатия
Содержание:
ДКМП. Классификация. Основные признаки
Классификация по коду 142.0 включает формы:
- гипертрофическую;
- дилатационную;
- систоло-диастолическую.
Дилатационная форма характеризуется изменением формы желудочков, нарушением сократительной функции сердечной мышцы и отсутствием ее заметного увеличения.
Гипертрофическая ГКМП может характеризоваться увеличением желудочков, дисфункцией миокарда и отсутствием их расширения.
Систоло-диастолическая форма нарушения отличается такими признаками: проблемы с наполнением желудочков, их уменьшением и практически нормальной систолой.
Кроме этих форм выделяют: кардиомиопатию аритмогенную, специфическую, ишемическую, клапанную, воспалительную.
Заболевание 142.0 по международному коду, отличается такими признаками:
- непереносимость физических нагрузок;
- сердечная астма;
- одышка;
- отеки;
- усиленное сердцебиение;
- большой живот;
- увеличенная печень.
У всех больных симптомы со временем усиливаются, хотя само заболевание начинается бессимптомно и может обнаружиться только по эхокардиографическим признакам на эхо сердца.
Самыми тяжелыми осложнениями с плохим прогнозом и возможным риском внезапной смерти являются тромбоэмболии.
Выживаемость пациентов с ДКМП составляет приблизительно пять лет, улучшает прогноз трансплантация сердца.
Почему «растет» сердце?
Сердечная недостаточность
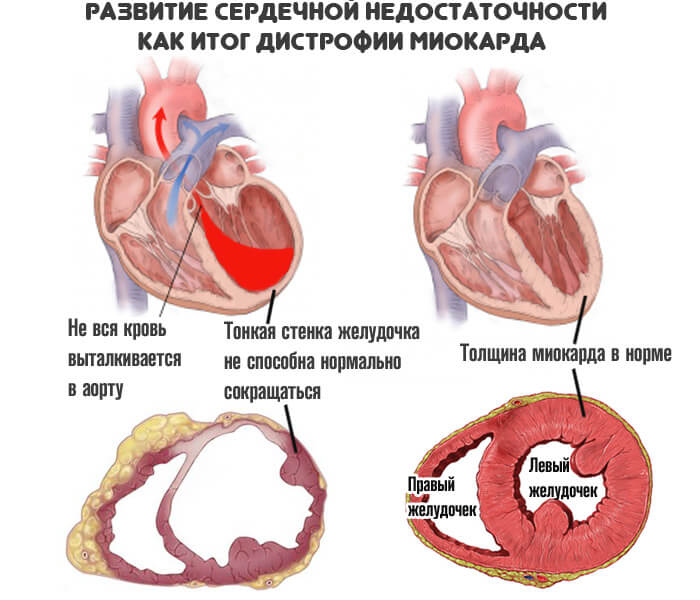
Какая бы не была форма данного заболевания, и какие бы причины не лежали в истоках его развития, механизм увеличения размеров сердца примерно одинаков. На начальных этапах происходят диффузные патологические нарушения в клетках сердечной мышцы или кардиомиоцитах. В связи с этим сердце теряет способность к полноценному сокращению и не может вытолкать всю кровь, находящуюся в нем, в сосуды.
Часть крови, говоря простым языком, застаивается в сердечных полостях. Но ведь сердечный «мотор» работает непрерывно, и взамен порции крови, которая вышла в сосуды, во время желудочковой диастолы поступает следующая порция… Получается, что сердечные камеры еще не полностью опорожнены, а уже происходит их заполнение следующей порцией крови… Происходит перегрузка объемом.
Шар переполненный водой
Представьте себе резиновый шар, который вмещает в себя ровно 1 литр жидкости. Давайте наполним этот шар 1 литром и выльем его? Сохранил ли он форму? Да! А теперь снова заполним наш шар 1 литром, а выльем, к примеру, 700 мл. В шаре останется 300 мл, а мы добавим еще 1 литр, выльем 700 мл, добавим снова 1 литр… Что будет происходить с нашим резиновым шаром? Все верно! Он потеряет форму, растянется, да и может лопнуть, в конце концов, не выдержав перегрузку объемом…
Так и в сердце, из-за перегрузки камер сердца (вначале левого желудочка, а затем и других) теряется сократительная способность мышечной сердечной ткани, остаточный кровяной объем в левом желудочке увеличивается, развиваются застойные явления, что приводит к сердечной недостаточности. Следует отметить, что в здоровом сердце от начала заболевания до выраженных симптомов недостаточности кровообращения может проходить не один год.
Это обусловлено хорошей компенсаторной способностью миокарда. Вначале заболевания мышца сердца может стать несколько увеличена в толщину, но незначительно, за счет компенсаторных возможностей. Но рано или поздно, без надлежащего лечения дилатационной кардиомиопатии, заболевание прогрессирует и застойная сердечная недостаточность заявит о себе соответствующей клиникой.
Лечение
Лечение начальной стадии дилатационной кардиомиопатии основывается на устранении первичных причин заболевания – токсоплазмоза, тиреотоксикоза, гемохроматоза, бери-бери и т.д.
Медикаментозная терапия подразумевает прием целого комплекса лекарственных средств.
- Диуретики – выводят из легких и внутренних органов лишнюю жидкость. Назначаются Фуросемид, Верошпирон, Лазикс, Торасемид, Спиронолактон.
- Ингибиторы АПФ – Рамиприл, Каптоприл, Лизиноприл, Периндоприл и др. Показаны всем больным с систолической дисфункцией. Снижают количество госпитализаций, улучшают выживаемость и прогноз. Должны приниматься под контролем функциональных показателей почек. Назначаются на длительное время, порой пожизненно.
- Бета-блокаторы – Бисопролол, Метопролол и др. Применяются для лечения гипертонии и уменьшения частоты сердечных сокращений.
- Сердечные гликозиды – Коргликон, Строфантин, Дигоксин. Обязательны при снижении фракции выброса и тахиформе мерцательной аритмии.
Данные группы препаратов уменьшают отеки и одышку, снижают симптомы дисфункции левого желудочка, увеличивают переносимость физической нагрузки и улучшают качество жизни в целом.
Кроме этого, назначаются разжижающие кровь препараты – Ацекардол, ТромбоАсс, Аспирин и др. Они предотвращают образование тромбов в кровяном русле. При фибрилляции предсердий показан прием Варфарина – под ежемесячным контролем МНО или протромбинового индекса.
Пациенту с сопутствующей стенокардией или нарастающей одышкой при ходьбе рекомендованы препараты короткого действия – Нитроминт, Нитроспрей. Для купирования отека легких и левожелудочковой недостаточности внутривенно вводится Нитроглицерин.
Больным с другими формами кардиомиопатии вместо бета-блокаторов назначаются антагонисты кальциевых каналов. К их числу относятся Верапамил, Дилтиазем, Нифедипин. Однако они противопоказаны при нарушении систолической функции левого желудочка, поскольку расслабляют сердечную мышцу.
Людям с семейной предрасположенностью к кардиомиопатии и миокардитам показана вакцинация против пневмококка и гриппа. В борьбе с ОРВИ и прочими респираторными болезнями эффективен прием рекомбинантного интерферона – Кипферона, Генферона, Виферона и др.
Помимо медикаментозного лечения дилатационной кардиомиопатии придется отказаться от вредных привычек и скорректировать вес. Голодания или изнуряющие диеты недопустимы. Больному показано 4–6-разовое питание с преимущественным употреблением продуктов, приготовленных на пару или отварных, а также жидких блюд. Порции должны быть небольшими. Рацион следует обогащать ненасыщенными жирными кислотами типа омега-3, содержащимися в морской рыбе. Также полезна пища, богатая витаминами и минералами.
Из меню следует исключить пряности, жареную еду, маринады и соленья, острые продукты. Ограничиваются жирные сорта птицы и кондитерские изделия. Обязательно уменьшение количества поваренной соли в рационе до 3 г в день, а при выраженном отечном синдроме – до 1,5 г в день. Объем жидкости уменьшается до 1,5 л в сутки.
Важная часть лечения заболевания – организация правильного режима работы и отдыха. Требуется уделять достаточное время сну. Физическая активность должна присутствовать ежедневно, но соответствовать степени выраженности заболевания. Даже если больной большую часть времени проводит в постели, ему нужно выполнять дыхательные упражнения, вращательные движения стопами, кистями рук и головой.
Оперативное лечение дилатационной кардиомиопатии включает имплантацию кардиовертера (дефибриллятора). Это необходимо при наличии желудочковых тахиаритмий, которые могут угрожать жизни. При разобщении синхронных сокращений желудочков и предсердий, а также выраженных нарушениях внутрижелудочковой проводимости проводится имплантация электрокардиостимулятора. Прогрессирование ХСН, на начальных стадиях ДКМП, лечится операцией по окутыванию сердца эластичным сетчатым каркасом. В некоторых случаях нужна пересадка донорского сердца. Противопоказания для хирургического вмешательства определяются кардиохирургом и кардиологом в индивидуальном порядке. При истощенном сердце переносимость организмом операции невозможно спрогнозировать.
Особенности терапии ДКМП
Немедикаментозное лечение: ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома.
Медикаментозная терапия
Ингибиторы АПФ – препараты первого выбора. При отсутствии противопоказаний, их назначение целесообразно на всех стадиях развития ДКМП, даже если выраженные клинические проявления хронической сердечной недостаточности (ХСН) отсутствуют.
Свойства:
- предупреждают некроз кардиомиоцитов и развитие кардиофиброза;
- способствуют обратному развитию гипертрофии;
- снижают величину постнагрузки (внутримиокардиальное напряжение);
- уменьшают степень митральной регургитации;
- применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных.
Бета-адреноблокаторы целесообразно назначать в комбинации с ингибиторами АПФ. Бета-адреноблокаторы особенно показаны пациентам со стойкой синусовой тахикардией или мерцательной аритмией.
Используют любые бета-адреноблокаторы (метопролол, бисопролол, атенолол, карведилол). Терапию начинают с малых доз препаратов, постепенно увеличивая дозу до максимально переносимой.
При наличии застоя крови в малом или/и в большом круге кровообращения применяют диуретики (тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме). В случае выраженного отечного синдрома указанные диуретики целесообразно комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
Нитраты (изосорбид-динитраты или изосорбид-5-мононитраты) применяют в качестве дополнительного средства при лечении пациентов с хронической левожелудочковой недостаточностью. Изосорбид-5-мононитраты (оликард, имдур) отличаются высокой биодоступностью и предсказуемостью действия, способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких.
Сердечные гликозиды показаны пациентам с постоянной формой мерцательной аритмии.
У тяжелых больных с выраженной систолической дисфункцией левого желудочка и синусовым ритмом сердечные гликозиды применяются только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и с мониторингом ЭКГ.
Длительное применение негликозидных инотропных средств увеличивает смертность таких больных и поэтому не рекомендуется.
Кратковременное применение негликозидных инотропных препаратов (леводопа, добутамин, милринон, амринон) считается оправданным при подготовке больных к трансплантации сердца.
Поскольку в 30% случаев течение ДКМП осложняется внутрисердечным тромбозом и развитием тромбоэмболий, всем больным показан прием антиагрегантов: ацетилсалициловая кислота (постоянно) в дозе 0,25-0,3 г в сутки и другие антиагреганты (трентал, дипиридамол, вазобрал).
У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Хирургическое лечение
Трансплантация сердца — высокоэффективный способ лечения рефрактерных к медикаментозной терапии кардиомипатий.
Показания:
- быстрое прогрессирование сердечной недостаточности;
- отсутствие эффекта от консервативной терапии;
- возникновение жизнеопасных нарушений сердечного ритма;
- высокий риск тромбоэмболических осложнений.
Ресинхронизирующая терапия: сердечная ресинхронизирующая терапия является предсердносинхронизированной бивентрикулярной электрокардиостимуляцией. Данные о наличии механической диссинхронии камер сердца, что связано со структурными изменениями миокарда, обусловленными повреждением коллагенового матрикса, позволили разработать и внедрить в клиническую практику сердечную ресинхронизирующую терапию.
Лечение
Специфического лечения заболевания не существует.
Вторичная дилатационная кардиомиопатия требует:
- отмены алкоголя при наличии алкогольной зависимости;
- лечения системных заболеваний соединительной ткани и эндокринной системы.
Поскольку эффективное воздействие на причины развития дилатационной кардиомиопатии требует установленной этиологии заболевания, лечение в основном сосредоточено на устранении хронической сердечной недостаточности, которая развивается при ДКМП. Консервативное лечение включает:
- Диету, ограничивающую употребление соли и жидкости.
- Физические нагрузки, которые подбираются индивидуально.
- Употребление ингибиторов АПФ (ангиотензин-превращающего фермента), которые поддерживают в норме АД, уменьшают повреждение мышцы сердца, снижают скорость образования в сердце рубцовой ткани. Дозировка подбирается в индивидуальном порядке.
- Употребление антагонистов рецепторов к ангиотензину. Эта группа препаратов обеспечивает более полную блокировку фермента, превращающего ангиотензин. Обычно назначается при непереносимости ингибиторов АПФ, но возможно и комбинированное лечение этими препаратами.
- Применение бета-адреноблокаторов, которые контролируют ритм сердца и АД. Назначаются обычно совместно с ингибиторами АПФ при наличии у пациента учащенного сердцебиения.
- Употребление антагонистов рецепторов к альдостерону. Эти препараты обладают слабым мочегонным действием и задерживают в организме калий. Назначаются обычно при выраженной сердечной недостаточности.
- Применение диуретиков. Эти мочегонные препараты, удаляющие избыток солей и жидкости из организма, назначаются пациентам, которые страдают задержкой жидкости в организме.
При мерцательной аритмии, которая сочетается с пониженной сократительной способностью сердца, назначаются сердечные гликозиды.
Для лечения и профилактики отрыва кровяных сгустков от места их образования и последующего закрытия этими сгустками сосуда (тромбоэмболия) используются:
- Дезагреганты, которые нарушают склеивание тромбоцитов и замедляют свертываемость крови. Назначаются всем больным с дилатационной кардиомиопатией, если нет противопоказаний.
- Антикоагулянты, которые предотвращают образование новых кровяных сгустков (тромбов). Назначаются при мерцательной аритмии или наличии тромбов в полости сердца.
- Тромболитические средства, которые растворяют имеющиеся тромбы.
При желудочковых аритмиях назначаются антиаритмические средства.
Для лечения дилатационной кардиомиопатии используются также хирургические методы, которые включают:
- Ресинхронизирующую терапию, направленную на восстановление нарушенной внутрисердечной проводимости путем имплантации трехкамерного электростимулятора. Размещенные в желудочках и правом предсердии электроды образуют электрические импульсы, которые передаются сердцу. Данный метод улучшает сердечный кровоток и предупреждают развитие тяжелых осложнений у больных, страдающих неодновременным сокращением желудочков или их мышечных пучков.
- Динамическую кардиомиопластику, которая заключается в оборачивании сердца частью широчайшей мышцы спины. Улучшает способность переносить физическую нагрузку и снижает потребность в приеме лекарств, но на срок жизни влияет не существенно.
- Имплантацию внесердечного (экстракардиального) каркаса, который является сетью, состоящей из скрученных и расположенных слоями нитей. Каркас располагается на границе желудочков и предсердий. Форма и размер имплантата подбираются в индивидуальном порядке при помощи специально изготовленного пластикового макета. Объем максимально растянутого каркаса должен соответствовать максимальному объему сердца в его расслабленном состоянии. Благодаря эластичности сетки обеспечивается постепенное уменьшение объема желудочков. Процедура безопасна, но в настоящее время достаточное количество данных о ее отдаленных последствиях отсутствует.
- Трансплантацию (пересадку) сердца. Эта операция значительно удлиняет срок жизни, но используется относительно редко из-за нехватки донорских сердец и высокой стоимости операции.
- Имплантацию насосов, которые вживляются в области верхушки левого желудочка сердца. Эти устройства механической поддержки, перекачивая кровь в аорту, удлиняют срок жизни и увеличивают переносимость нагрузок. При этой операции существует риск развития инфекционных осложнений, тромбозов и тромбоэмболии.
Тяжелая недостаточность клапанов устраняется путем их протезирования.
Этиология
На сегодняшний день остаются неизвестными причины происхождения первичной дилатационной кардиомиопатии. Однако существуют предположения, что она может развиваться на фоне генетической предрасположенности и наследуется несколькими способами:
- аутосомно-доминантным;
- аутосомно-рецессивным;
- Х-сцепленным типом.
Стоит отметить, что семейные формы недуга обладают наиболее неблагоприятным прогнозом.
Причины дилатационной кардиомиопатии вторичного характера представлены:
- широким спектром электролитных нарушений – сюда стоит отнести гипокалиемию, гипофосфатемию и уремию;
- сахарным диабетом, дисфункцией щитовидной железы и иными эндокринными патологиями;
- хронической гипертонической болезнью;
- ишемической болезнью сердца;
- инфекционными недугами вирусной, бактериальной, грибковой и паразитарной природы;
- инфильтративными болезнями, в частности амилоидозом и саркоидозом;
- нейромышечными нарушениями;
- нерациональным питанием, при котором человеческий организм не получает достаточного количества таких веществ, как селен, карнитин и тиамин;
- патологиями ревматического характера, а именно системной красной волчанкой или склеродермией;
- гиповитаминозом;
- вирусным миокардитом;
- отравлениями токсическими веществами;
- бесконтрольным приёмом медикаментов – амфетаминов или противовирусных средств, а также химиотерапевтических веществ;
- длительным облучением организма;
- пристрастием к вредным привычкам, в особенности к наркотикам;
- врождёнными или приобретёнными пороками сердца.
При помощи ПЦР методик клиницистам удалось доказать, что не последнее место в формировании болезни имеют вирусы, а именно:
- энтеровирус;
- аденовирус;
- возбудитель герпеса;
- цитомегаловирус.
Нередко вторичная дилатационная кардиомиопатия развивается у представительниц женского пола на последнем триместре вынашивания ребёнка или через короткий промежуток времени после родовой деятельности, которые ранее не имели проблем с сердцем. В таких случаях предрасполагающими факторами выступают:
- возрастная категория старше 30 лет;
- многоплодная беременность;
- наличие в жизненном анамнезе больше трёх родов;
- поздний токсикоз;
- осложнённое протекание периода внутриутробного развития плода.
У малышей подобное заболевание нередко формируется на фоне:
- удушья во время родов;
- родовых травм ЦНС, в частности спинного или головного мозга;
- острых вирусных и бактериальных инфекций.
Необходимо учитывать, что в некоторых ситуациях выяснить причину возникновения дилатационной кардиомиопатии у детей и взрослых не представляется возможным.
Основную группу риска составляют представители мужского пола, а также лица в возрасте от 20 до 50 лет. Однако в последнее время учащаются ситуации, при которых пациентами выступают подростки и пожилые люди.
Диагностика
Диагностические критерии идиопатической дилатационной кардиомиопатии (Mestroni u соавт.,1999) делятся на большие и малые.
Большие диагностические критерии:
- Дилатация сердца.
- Фракция выброса менее 45% и/или фракционное укорочение переднезаднего размера левого желудочка < 25%.
Малые диагностические критерии:
- Необъяснимые суправентрикулярные (фибрилляция предсердий или другие устойчивые аритмии) или желудочковые аритмии в возрасте до 50 лет.
- Расширение левого желудочка (конечный диастолический размер левого желудочка более 117% от рассчитанной нормы с учетом возраста и поверхности тела).
- Необъяснимые нарушения проводимости: атриовентрикулярная блокада 2-3 степени, полная блокада левой ножки пучка Гиса, синоатриальная блокада.
- Необъяснимая внезапная смерть или инсульт в возрасте до 50 лет
Обследование пациентов подчинено стандартному алгоритму:
Лабораторная диагностика
- повышение содержания в крови КФК и МВКВК может быть обусловлено продолжающимся прогрессирующим повреждением миокарда с развитием в нем явлений некроза кардиомиоцитов;
- у многих больных выявляется повышение свертывающей активности крови (в частности, высокий уровень в крови плазменного D-димера).
Иммунологические исследования
- снижение количества и функциональной активности Т-лимфоцитов-супрессоров;
- повышение количества Т-лимфоцитов-хелперов;
- увеличение концентрации отдельных классов иммуноглобулинов.
Инструментальные методы диагностики – электрокардиография
- наибольшая амплитуда зубца R в отведении V6 и наименьшая – в отведениях I, II или III;
- отношение высоты зубца R в отведении V6 к амплитуде наибольшего зубца R в отведениях I, II или III > 3 (у 67% больных с дилатационной кардиомиопатией);
- патологические зубцы Q в отведениях I, аVL, V5, V6, что обусловлено очаговым или диффузным кардиосклерозом при дилатационной кардиомиопатии;
- полная блокада левой ножки пучка Гиса;
- признаки гипертрофии миокарда левого желудочка и левого предсердия.
Холтеровское мониторирование ЭКГ
- 90% – желудочковая экстрасистолия;
- 10–15% – пароксизмы желудочковой тахикардии;
- 25–35% – пароксизмы фибрилляции предсердий;
- 30–40% – атриовентрикулярные блокады различной степени.
ЭхоКС
- дилатация всех полостей сердца;
- диффузная гипокинезия миокарда;
- снижение ФВ (35% и ниже);
- увеличение КСР и КДР левого желудочка;
- увеличение КДР правого желудочка;
- митральная и трикуспидальная регургитация;
- наличие внутрипредсердных тромбов;
- повышение давления в легочной артерии.
Рентгенография ОГК
- кардиомегалия – сердце шаровидной формы;
- увеличение кардиоторакального индекса (отношение поперечного размера сердца к размеру грудной клетки), который всегда превышает 0,55 и может достигать 0,6–0,65; признаки венозного застоя в легких;
- признаки легочной гипертензии.
- Стресс-эхокардиографическое исследование с добутамином позволяет обнаружить участки жизнеспособного миокарда и рубцовые изменения, проводится в целях дифференциальной диагностики с ишемической ДКМП.
- Радионуклидная вентрикулография. Метод основан на регистрации с помощью гамма-камеры импульсов от введенного внутривенно меченного йодом радиоактивного альбумина, проходящего с кровью через левый желудочек. Позволяет оценить сократительную функцию миокарда, рассчитать объем левого желудочка, фракцию выброса, время циркулярного укорочения волокон миокарда.
- Сцинтиграфия миокарда. При сцинтиграфии миокарда с радиоактивным таллием 201Т1 могут обнаруживаться мелкие, напоминающие мозаику очаги снижения накопления изотопа, что обусловлено множественными очагами фиброза в миокарде. Катетеризация сердца и ангиография рекомендуются для оценки размеров полостей сердца с определением конечно-диастолического давления в левом желудочке и левом предсердии, давления заклинивания легочной артерии и уровня систолического давления в легочной артерии. А также для исключения атеросклероза коронарных артерий (ИБС) у больных старше 40 лет, если есть соответствующие симптомы или высокий сердечно-сосудистый риск.
- Эндомиокардиальная биопсия. В биоптатах отмечаются выраженные дистрофические изменения кардиомиоцитов, явления их некроза, интерстициальный и заместительный склероз различной степени выраженности. Характерно отсутствие активной воспалительной реакции. Нерезко выраженные лимфоцитарные инфильтраты могут встречаться в отдельных участках биоптата, но количество лимфоцитов не превышает 5 или 10 в поле зрения при увеличении микроскопа в 400 и 200 раз соответственно
Классификация
Согласно существующей классификации ВОЗ, различают следующие формы ДКМП: семейную (генетическую), идиопатическую, алкогольную (токсическую), иммунную, или вирусную, а также специфические кардиомиопатии при других патологиях сердца.
По классификации Maron et al. (2006) все случаи ДКМП делятся на две группы: первичные (приобретенные, генетические, негенетические), при которых поражается преимущественно миокард, и вторичные, возникающие при различных системных нарушениях.
Рабочая группа ESC (2008) разработала новую классификацию кардиомиопатии, исключающую наличие ишемической, гипертензивной и клапанной форм ДКМП.
Специфические формы болезни
Ишемическая кардиомиопатия
Из всех специфических форм ишемическая кардиомиопатия, пожалуй, единственная, которая связана с нарушением кровоснабжения миокарда. Причем проявляет себя заболевание периодически, на что многие пациенты просто не обращают внимания. Но если своевременно не обратиться к врачу, то оно может обернуться тяжелейшим инфарктом. Статистика информирует о неблагоприятных фактах: из всех больных, страдающих клинической формой ишемической болезни сердца, 58 % – пациенты с ишемической кардиомиопатией. Касается заболевание людей среднего возраста, у которых на первых этапах наблюдаются атеросклеротические изменения венечных артерий, что приводит к снижению кровотока.
Алкогольная кардиомиопатия
Алкогольная кардиомиопатия имеет самое широкое распространение. Заболевание не берется ниоткуда, а имеет четкую причинно-следственную связь. Избыточный прием алкоголя приводит к дисфункции полостей сердца. Поначалу незначительная неравномерная гипертрофия миокарда видоизменяется, а затем продолжает прогрессировать под воздействием такого яда, как этанол.
Как одна из разновидностей токсической кардиомиопатии алкогольная форма может усугубляться другими вредными примесями в алкогольсодержащих продуктах. И это касается любителей пива. Ведь производители добавляют в него кобальт для увеличения пенности, что приводит к гораздо более тяжелому отравлению, нежели алкоголь.
Чтобы приступить к лечению сердечного недуга, нужно ограничить или исключить употребление алкоголя, а так же восстановить метаболические (обменные) процессы, которые, как правило, у алкоголиков нарушены. В противном случае запущенный процесс приобретет необратимые формы.
Метаболическая кардиомиопатия
Надо сказать, что метаболическая кардиомиопатия, которая на первый взгляд мало чем отличается от алкогольной, поскольку приводит к нарушению обменных процессов, имеет другую природу возникновения. То есть дистрофия миокарда вызвана другими факторами, не воспалительного происхождения. Это может быть авитаминоз, нарушение функций какого-то отдельного органа (почки, печень), чрезмерные физические нагрузки. То есть все, что приводит к перенапряжению сердечной мышцы. Алкогольная кардиомиопатия характеризуется воспалением в сердечной мышце, а метаболическая изменением на клеточном уровне. Хотя она тоже может быть вызвана алкогольным отравлением.
Термин дисметаболической кардиомиопатии имеет тоже отношение к перенапряжению сердца, но на фоне гормонального сбоя. Это не редко случается в молодом возрасте у лиц, профессионально отдающих себя спорту. Чрезмерные физические нагрузки на фоне недостатка витаминов и микроэлементов приводят к нарушению в деятельности сердца. Причины возникновения метаболической и дисметаболической кардиомиопатии могут иметь подобные причины и симптомы, но подход к лечению совершенно разный.
Дисгормональная кардиомиопатия
Гормональную природу имеет и дисгормональная кардиомиопатия, только среди женского населения в период климакса, когда пациентка жалуется на общее недомогание, боли в области сердца, учащенное сердцебиение. Как и в случае дисметаболической формы эти симптомы не нуждаются в лечении сердца. Стоит снизить физическую нагрузку, регулярно употреблять витамины. Медикаментозное лечение сводится к мягким успокоительным средствам вроде валерианы. Скорее в лечении играет роль психотерапия и спокойное разъяснение врача о безопасности настигнувших симптомов в климактерическом периоде, поскольку симптомы вызваны недостаточностью половых гормонов. Иногда такое случается в период раннего полового созревания, но симптомы выражены слабо и лечения не требуют. Однако обратиться к специалисту следует, чтобы исключить другие, более серьезные поражения сердечной мышцы.
***
Итак, любое малейшее изменение в образе жизни, спортивные ли нагрузки, половое созревание или угасание детородной функции неизменно напоминают о себе специфическими признаками, что сердце – один из главных органов в человеческом организме.