Особенности течения и лечения двухсторонней пневмонии легких
Содержание:
Лечение
Лечение двухсторонней пневмонии должно проводиться только в условиях стационара. При неосложненном течении это могут быть отделения инфекционного, пульмонологического или терапевтического профиля, в зависимости от структуры лечебного учреждения. Если болезнь имеет тяжелое и сложное течение, то лечение двухсторонней пневмонии у взрослых должно проводиться в палатах интенсивной терапии или реанимации.
Этиологическое лечение двусторонней пневмонии заключается в назначении антибактериальных препаратов и их комбинаций, которые вводятся внутривенно, с последующим переходом на таблетированные формы.
При внебольничных пневмониях назначают препараты Пенициллинового ряда и его производных. При атипичных (микоплазменных, легионеллезных и хламидийных) – Макролиды и Тетрациклины. Лиц с иммунодефицитами следует лечить воспаление антибиотиками широкого спектра и Ко-тримоксазолом. Если имеет место госпитальная инфекция, то назначают Оксациллин, Фторхинолоны, Аминогликозиды или сочетание Цефалоспоринов с Метронидазолом.
Показаниями к тому, что патологию нужно лечить комбинацией антимикробных средств, являются:
- тяжелое двустороннее течение при невыясненном возбудителе;
- возраст старше 65 лет при наличии отягощающей сопутствующей патологии со стороны сердца и органов дыхания;
- подозрение на грибковую флору и пневмоцист в качестве возбудителей при иммунодефиците;
- ассоциация патогенной микробной флоры;
- необходимости усилить антибактериальный эффект.
Помимо противомикробной терапии, используют медикаментозную, которая состоит из:
- дезинтоксикации путем введения физиологического раствора, глюкозы, Реополиглюкина, обильного питья и применения плазмафереза в тяжелых случаях;
- улучшения бронхиального дренажа (очистки) с помощью бронхо- и муколитиков (Амброксол, Лазолван), которые принимаются внутрь или ингалируются, а также проводят лаваж (промывание) бронхов;
- противовоспалительной терапии нестероидными противовоспалительными средствами (Индометацин, Ортофен) или гормональными препаратами (Гидрокортизон, Преднизолон, Дексона);
- иммунокоррекции путем назначения Анабола, Тималина, внутривенного иммуноглобулина (Сандоглобулин, Пентаглобин);
- жаропонижающей терапии Парацетамолом, Ибупрофеном или введением литической смеси;
- коррекции микроциркуляторных нарушений при ДВС, которая осуществляется введением гепаринов, антиагрегантов (Пентоксифиллин), переливанием свежезамороженной плазмы.
Физиотерапевтическое воздействие применяется для лечения в виде:
- УВЧ;
- микроволн СВЧ;
- индуктотермии;
- электрофореза различных лекарств;
- импульсного воздействия;
- теплового лечения озокеритом, грязями, парафином.
То, сколько будет составлять продолжительность лечения, зависит от объема повреждения, успешности и правильности лечебных мероприятий, возраста больного и наличия осложнений.
Двустороннее воспаление легких встречается часто, особенно у ослабленных людей. Высок процент заболеваемости лиц, находящихся в тяжелом состоянии и получающих лечение в отделении интенсивной терапии или реанимации.
Болезнь сопряжена с развитием осложнений, которые могут привести к смертельному исходу.
Поэтому адекватная и своевременная медицинская помощь играет важную роль в прогнозе болезни и жизни больного.
Причины развития болезни
Понять, что такое двухсторонняя пневмония, поможет распространенное заболевание – воспаление легких. Оно обычно охватывает какую-то часть органа, правое или левое легкое целиком. Если орган затронут с обеих сторон – это уже опасная патология, которая характеризуется высокой смертностью, особенно если имеются способствующие тому обстоятельства. Воспалительный процесс развивается с обеих сторон, что провоцирует дыхательную недостаточность, снижает количество поступления кислорода в организм.
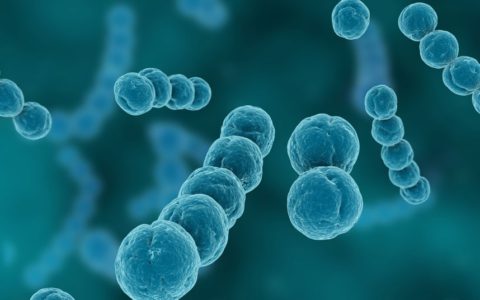
Для того, чтобы уберечь себя от опасности, важно знать причины развития двухсторонней пневмонии. Главным возбудителем считается пневмококковая инфекция
Именно на нее приходится около 20% всех случаев. Также частой причиной воспаления могут стать стрептококк, гемофильная палочка, но вызвать воспаление могут другие бактерии, вирусы, грибы. Особенно сложно лечить заболевание, если оно вызвано сразу несколькими видами возбудителей, что тоже случается довольно часто.
Патогенные микроорганизмы попадают воздушно-капельным путем, развиваются при снижении иммунитета. Возбудители болезни особенно активны при ослабленном состоянии организма, вот почему она часто встречается у новорожденных, больных сахарным диабетом, у людей с другими хроническими заболеваниями.
Многое зависит от иммунитета пациента, но есть ряд факторов, которые косвенно тоже могут спровоцировать двухстороннюю пневмонию:
- Переохлаждение. Элементарная простуда легко может стать воспалением легких. Местное кровоснабжение дыхательных путей ухудшается, то есть при низкой температуре воздуха в легкие поступает меньше кислорода. Их защита становится слабее, следовательно, патогенная микрофлора быстрее развивается внутри легких.
- Частые простуды. Если человек постоянно болеет простудными заболеваниями, то легочная паренхима видоизменяется под воздействием вирусов. Ослабленному организму не под силу бороться с новыми инфекциями, ввиду чего развивается воспаление легких.
- Постоянное недосыпание. Недостаток сна ослабляет весь организм, снижает иммунитет пациента. Если человек за ночь недостаточно отдыхает, то он не сможет восстановить растраченную за день энергию и силы.
- Аллергия. Это косвенный фактор, который также оказывает непосредственное воздействие на состояние организма. При хронической аллергии обычно дыхательные пути являются самыми уязвимыми, так что бактериям легко удается «завоевать территорию».
- Авитаминоз. Недостаток витаминов крайне негативно сказывается на общем самочувствии. Организм становится более уязвимым для патогенной микрофлоры, страдает иммунитет пациента.
- Хронические заболевания. Двухстороннее воспаление легких активно развивается при хронических заболеваниях дыхательных органов, особенно легких. Но другие болезни тоже ослабляют организм, приводя к возникновению недуга.
Можно выделить еще несколько дополнительных факторов, которые ослабляют организм, являются косвенной причиной пневмонии. К ним относятся невроз, нарушения в работе сердечно-сосудистой системы, гельминты в организме человека, химический ожог легких, попадание инородного тела в дыхательные пути, болезни аутоиммунного происхождения, курение, физические повреждения грудной клетки.
Двухсторонняя пневмония: что это такое?
Двухсторонняя пневмония – это заболевание, при котором возникает воспалении легочной ткани и поражение обоих легких.
Такой процесс спровоцирован бактериями, чаще всего пневмококками и протекает тяжело, в результате чего возможен даже летальный исход. Получить развитие этой патологии можно в любом возрасте.
Пневмококковая инфекция попадает в организм исключительно воздушно-капельным путем, также этот недуг может быть вызван и другими патогенами, к примеру, гемофильной палочкой или стрептококком.
На медицинском языке двухсторонняя пневмония также носит другое название – крупозная, такая характеристика патологии обусловлена морфологическими изменениями, возникающими при инфильтрации легких, которые по внешнему виду схожи с крупинками овсяного зерна. Данное заболевание из-за специфичных изменений легочной ткани выделено в особую категорию.
Классификация
Основными признаками различия пневмоний являются их локализация и обширность поражения легочных тканей. Различают очаговые и долевые формы.
В первом случае заболевание регистрируется чаще. Оно менее опасно, потому что воспалительный очаг занимает небольшой участок легочной ткани. В этом случае лечение значительно проще, а прогноз благоприятный.
Намного серьезнее обстоит дело, когда поражаются доли обеих легких. Эта форма встречается гораздо реже, имеет ясную клиническую картину, трудно лечится, дает серьезные осложнения и в отдельных случаях может привести к смерти.
Довольно часто регистрируется двухстороннее воспаление легких у пожилых людей, находящихся на ИВЛ в течение длительного времени. В этом случае очаговые формы возникают в нескольких местах и являются осложнением, поэтому лечение в таком случае затруднено. При двусторонней очаговой пневмонии с наличием нескольких очагов прогноз ухудшается.
С точки зрения поражения сегментов легочной ткани различают такие виды двусторонних пневмоний:
- верхнедолевая;
- нижнедолевая;
- полисегментарная.
В последнем случае воспаление легких трудно лечится, течение тяжелое, развиваются сильная дыхательная недостаточность, интоксикация и другие негативные симптомы. Больной должен быть срочно госпитализирован в пульмонологическое отделение.
В зависимости от характера течения заболевания различают острую (с яркими клиническими признаками), затяжную и хронические формы. По этиологии развития можно рассматривать пневмонию как катаральную или гнойную.
По степени тяжести пневмонии бывают легкого, среднего и тяжелого течения, причем в зависимости от реакции организма на предложенную терапию названые состояния лабильны и могут взаимно сменяться.
Виды заболевания
Двухстороннее воспаление легких классифицируется по различным признакам.
Таблица №2. Классификация по характеру очага воспаления:
| Характер очага воспаления | Описание |
|
|
Встречается заболевание довольно часто. Характеризуется поражением определенных участков легкого с двух сторон. В большинстве случаев развивается на фоне длительной вентиляции легких, например, является осложнением у пациентов, находящихся в реанимации. К сожалению, прогноз в данном случае неблагоприятный, так как при очаговой пневмонии поражаются многочисленные участки органа, при этом синхронно, поражая легкое с двух сторон. |
|
|
Данный вид пневмонии встречается реже, но также несет высокую опасность для пациента. Отличительная особенность тотальной пневмонии – стремительное развитие воспалительного процесса и ярко выраженная клиническая картина. В данном случае в процесс вовлекаются сразу оба легких, очаг распространяется на весь участок органа, поэтому у пациента резко наступает дыхательная и сердечная недостаточность, что приводит к быстрому летальному исходу. |
Если рассматривать пневмонию с учетом месторасположения очага воспаления, то двустороннее воспаление легких может иметь такие формы:
- двусторонняя верхнедолевая;
- двусторонняя нижнедолевая;
- полисегментарная.
Самая опасная форма – это полисегментарная, поражающая две стороны легкого. Течение болезни тяжелое с ярко выраженной интоксикацией, влечет развитие дыхательной недостаточности, а дальше к смерти. В этом случае прогноз для жизни зависит от своевременности начатого лечения.
По характеру поражения двусторонняя пневмония делится на:
- катаральную;
- гнойную.
Патология может протекать в двух формах:
- острой;
- подострой.
Острая форма воспаления легких всегда сопровождается яркой клинической картиной, диагностировать болезнь в этом случае проще, и соответственно лечение начинается быстрее.
Подострая форма имеет менее яркую симптоматику, но и последствия не такие опасные, как при острой форме. Сложность лечения заключается в том, что не всегда удается быстро диагностировать болезнь, отчего у пациента могут развиться различного рода осложнения.
Основные причины развития недуга
Причина двухсторонней пневмонии у взрослых – проникновение в верхние легочные пути патогенных микроорганизмов. На фоне активности подобной флоры происходит воспаление легочных тканей. Только врач сможет точно выявить причину развития недуга и, отталкиваясь от этого подобрать лечение.
Какие факторы провоцируют проявление пневмонии?
Среди факторов, способных стать причиной развития недуга выделяют следующие:
- длительное присутствие вирусов в организме при условии отсутствия лечения;
- проникновение инородных тел в легочные пути;
- аллергические реакции;
- поражения аутоиммунной направленности;
- ожоги дыхательных веществ едкими химическими реагентами;
- гельминтоз;
- тяжелая и продолжительная никотиновая зависимость;
- серьезные стрессы;
- бронхиты и другие хронические болезни органов дыхательной системы;
- травмы грудной клетки.
Среди факторов, предрасполагающих к развитию пневмонии, выделяют:
- пожилой возраст пациента;
- наличие сердечнососудистых заболеваний;
- ожирение;
- сахарный диабет;
- ВИЧ-инфицированные.
При выявлении характерных симптомов патологии следует незамедлительно обратиться к доктору.
Клиническая картина
Симптомы двухсторонней пневмонии не отличаются от характерных проявлений патологий протекающих в других формах.
Какие симптомы беспокоят пациента при поражении легких.
Для заболевания характерна следующая клиническая картина:
- наблюдается существенное повышение показателей температуры тела;
- проявляются головные боли;
- ощущение давящих болей в области грудной клетки, интенсивность которых усиливается при вдохе;
- пациент ощущает слабость;
- усиливается потливость;
- проявляется отдышка, озноб;
- снижается аппетит;
- учащается сердцебиение;
- проявляются симптомы интоксикации.
Сильный кашель как симптом пневмонии.
Двухстороннее воспаление представляет собой острый патологический процесс, симптомы которого активно проявляются спустя 2-6 часов после внедрения патогена в дыхательные пути пациента. Тем не менее, в зависимости от типа возбудителя и общего состояния здоровья пациента симптоматика может проявляться с различной интенсивностью.
Пациента может беспокоить дыхательная недостаточность
Важно обратить внимание на то, что для пневмонии характерно стремительное развитие патологического процесса
При отсутствии лечения летальный исход у пациента с двухсторонней пневмонией может наступить спустя 5-7 суток. Патология у детей развивается с большей скоростью.
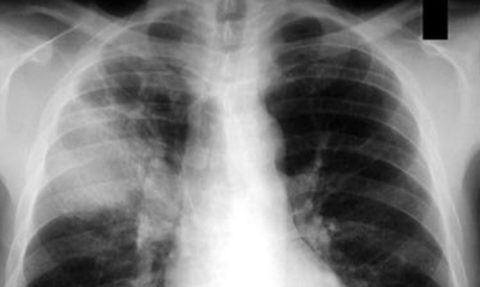
Наибольшую опасность представляет собой тотальная двухсторонняя пневмония, при которой происходит поражение всех тканей и клеток органа. Подобный тип поражения представлен на снимке (фото) ниже.
Воспаление легких.
Диагностические мероприятия
Своевременное выявление двухсторонней пневмонии позволит повысить шансы пациента на благополучное выздоровление.
Пациенту при пневмонии необходим постельный режим.
Для выявления патологии используют следующие способы:
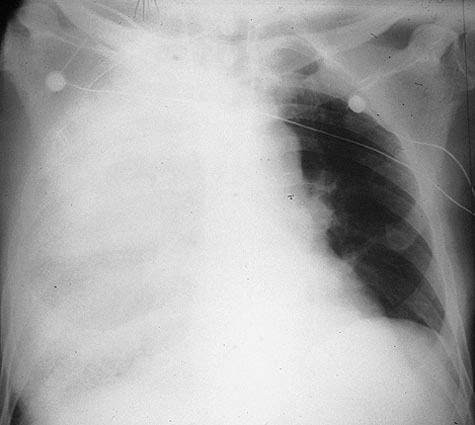
- рентгенография;
- клинический анализ крови;
- исследование мокроты для определения бактерии возбудителя;
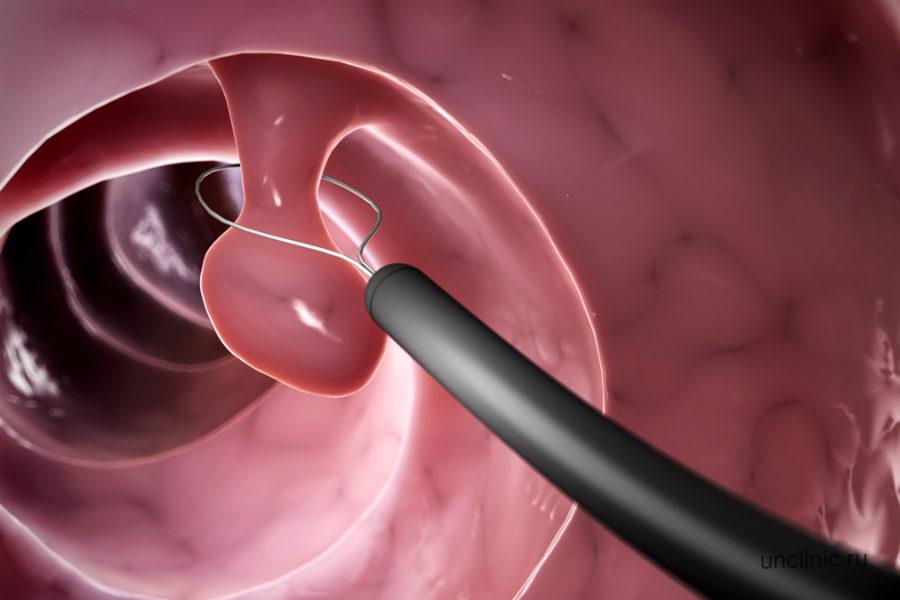
- бронхоскопическое обследование;
- КТ грудного отдела.
Комплекс перечисленных методов обеспечивает верное определение диагноза на основании, которого подбираются оптимальные средства терапии. Цена подобного обследования невысока, но только подобные меры помогут определить верное направление терапии.
ОБЩЕЕ
По статистике двухсторонняя пневмония легких в год забирает более 1,5 миллиона человеческих жизней.
Факты о пневмонии:
- Каждый шестой случай летальных исходов у детей возрастом до 5 лет связан с данным заболеванием.
- Ежегодно недугу подвергается более чем 1% населения Российской Федерации, среди лиц возрастом за 50 лет – более чем 2,5%.
- Заболевание занимает 4-ю строчку среди всех болезней, которые приводят к смертельному исходу, с процентом летальности, равным 9%.
- ВИЧ-инфицированные пациенты в большинстве случаев умирают именно из-за такого осложнения, как двухсторонняя пневмония.
Симптоматика
При очаговых воспалениях легких в начале кашель сухой, обильно мокрота выделяется после начала лечения
Начало заболевания проявляется в виде острой респираторной инфекции. Характерно наличие температуры, ринита и сухого кашля.
Скудная мокрота появляется позже, как правило, через несколько дней после начала терапии. К концу первой недели состояние ухудшается, температура становится фебрильной, больной ощущает сильную ослабленность, нарастают симптомы интоксикации.
Такая клиническая картина свидетельствует о воспалительном процессе в легких. Мокрота редкая и густая (без крови), в бронхах затрудняется проходимость. Если при кашле в подреберье с какой-либо стороны начинается тупая, но сильная боль – признак развития плеврита (при аускультации слышно шум трения плевры).
К этим симптомам добавляются:
- тахикардия;
- цианоз кожи лица и пальцев, бледность;
- при прослушивании в груди над воспалительным очагом различимы мелкопузырчатые хрипы, при перкуссии — притупление звука;
- боль в груди;
- отдышка, удушье и другие симптомы дыхательной недостаточности;
- отсутствие аппетита.
Стадии
Стадии не имеют четких признаков поэтому разделение довольно условно.
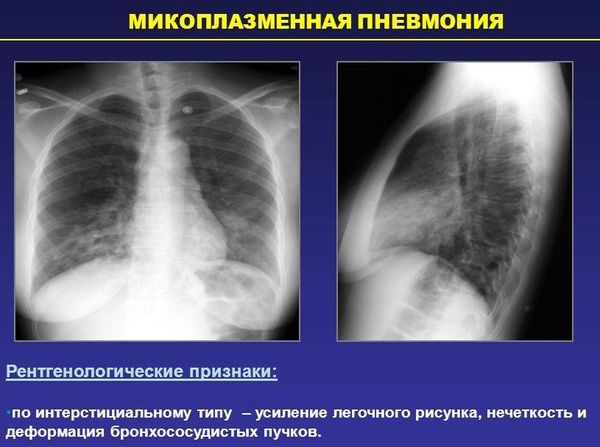
Классификация основывается на клинической картине и данных рентгена:
- стадия прилива – первые несколько дней в начале развития патологии;
- стадия опеченения – 4-7 сутки, для этой стадии характерны цветовые изменения из-за крови (красное опеченение) и скопления фибрина (серое опеченение);
- стадия разрешения – начинается с 7-8 суток и длится до выздоровления.
Кроме самой стадии болезнь классифицируют по степени тяжести:
- Легкая степень – невысокая температура, больной чувствует себя удовлетворительно;
- Средняя степень – уровень интоксикации средний, высокая температура, первые признаки дыхательной недостаточности, повышенное потоотделение и понижение давления;
- Тяжелая или острая степень наблюдается при сильной интоксикации, фебрильной температуре (39-40ºС), есть нарушение сердечного ритма и низкое АД.
Пневмония заразна или нет?
Пневмония — это острое инфекционное заболевание легких, или просто воспаление легких. Частота возникновения пневмонии среди населения планеты поражает своими цифрами, ежегодно только в России регистрируется свыше 2 млн. случаев развития этого заболевания.
Если рассматривать воспаление легких как причину смертности населения, то оно твердо стоит на 4 месте, после рака, инфаркта и инсульта.
Чаще всего подвержены пневмонии дети, ослабленные и пожилые люди. Коварство пневмонии заключается в том, что возбудителями болезни могут выступать и бактерии, и вирусы, и грибы, и атипичные возбудители:
- Бактерии
- Вирусы
- Анаэробные возбудители
- Микоплазма, хламидии
- Риккетсии – лихорадка Ку
- Грибковая этиология пневмонии
Заразна или нет пневмония? На этот вопрос даже врачи пока не дают однозначного ответа. Чтобы разобраться в этом вопросе следует рассмотреть, какие же существуют виды пневмонии:
Внебольничная пневмония
Если рассматривать воспаление легких с точки зрения возбудителя заболевания, то бактериальная, обычная пневмония, медициной признается как не заразный вид воспаления. В большинстве же случаев пневмония является осложнением ОРВИ, парагриппа, гриппа, риновируса, особенно у детей. Если вирус вызвал воспалительный процесс в нижних дыхательных путях, то в бронхах, легких происходит накопление слизи, гноя. Эта затрудняет вентиляцию легких и приводит к накоплению бактерий. И естественно при кашле, чиханье, громком разговоре больной выделяет в воздух возбудителя пневмонии. Если у человека воспаление легких было спровоцировано вирусом, то заражение окружающих возможно воздушно-капельным путем, но только первопричиной заболевания, то есть – ОРВИ или гриппом. А вот разовьется ли пневмония у зараженных, напрямую зависит от защитных сил организма пострадавших, от своевременности и адекватности лечения этого вируса.
Опасные, заразные виды пневмонии
Если возбудителем является туберкулез (казеозная пневмония) или атипичные представители, такие как хламидии, микоплазмы, SARS (вид атипичной пневмонии, который называется- тяжелый острый респираторный синдром), то такие формы воспаления легких передаются от человека к человеку воздушно-капельным путем. Радует то, что эти виды заболевания редко вызывают эпидемии и встречаются в единичных случаях. Если у человека, контактирующего с таким больным, ослаблен иммунитет, то вероятность заражения такими опасными формами воспаления легких очень велика. Пневмония заразна, если ее возбудителями являются: хламидии, микоплазма, клебсиелла, легионелла, Staphylococcus aureus, Streptococcus pyogenes, Haemophilus influenzae, Chlamidiapsittaci, Coxiella burnetii.
Больничные пневмонии
Исследования, проведенные в США, на предмет инфицирования медработников, служащих в пульмонологических отделениях, установили, что сотрудники этих отделений переносят заболевания органов дыхания чаще прочих граждан страны. А именно, заболеваемость медслужащих пульмонологии составила свыше 35% за год. То есть медперсонал этих отделений имеет высокий риск заражения больничной пневмонией, и многие из работников перенесли пневмонию даже несколько раз. Возбудителями больничной пневмонии зачастую являются граммотрицательные бактерии, анаэробы, хламидии, стафилококк, стрептококк. Именно больничная пневмония является причиной высокой смертности от этого заболевания (почти 70%), поскольку возбудители становятся устойчивыми ко многим антибиотикам, противомикробным средствам, применяемым для лечения воспаления легких.
Для кого в первую очередь представляет опасность пневмония? Заразна или нет она для окружающих? Наиболее уязвимы к заражению следующие категории людей:
- Ослабленные люди после операций
- Люди с тяжелыми хроническими заболеваниями
- Люди, принимающие системные гормональные препараты, которые угнетают иммунитет
- Беременные женщины и женщины после родов
- Люди после ОРВИ, гриппа, простуды
- Люди, пребывающие в глубокой депрессии или в хроническом стрессе
- Алкоголики, наркоманы
Причины развития двусторонней пневмонии
Двусторонняя пневмония возникает из-за вредных микроорганизмов, как уже было сказано выше, они оказывают воздействие на легочные ткани. Главный возбудитель – пневмококк, гораздо реже может поражать гемофильная палочка.
В организме каждого человека есть микробы и вирусы, но благодаря защитным функциям они не могут атаковать и развиваться дальше. При определенных обстоятельствах иммунитет слабеет, а значит, бактерии начинают размножаться и провоцируют развитие воспалительного процесса.
Ухудшиться состояние больного может из-за следующих факторов:
- жизненный ритм человека нарушен;
- заболевания легких и бронхов хронического характера, в результате чего органы деформируются;
- человек часто болеет простудными заболеваниями;
- аллергическая реакция;
- нехватка витаминов в организме;
- переохлаждение организма.
При переохлаждении местное кровоснабжение в дыхательных путях начинает снижаться, клетки легких недополучают нужные им питательные вещества, наблюдается нехватка кислорода. Все это создает благоприятные условия для того, чтобы болезнетворные микроорганизмы начали размножаться и атаковать.
Пример развития заболевания
Простудные заболевания приводят к тому, что бронхиальный эпителий разрушается, в результате этого местная защита снижается. Интересно! Нарушить жизненный ритм человека могут постоянные недосыпания. В норме сон человека должен составлять не менее 8 часов в сутки.
Привести к ослаблению иммунитета может аллергия. В ходе многочисленных исследований ученые сделали вывод, что диагноз пневмония часто ставится тем людям, что страдают от бронхиальной астмы.
Существуют и другие микроорганизмы, которые также могут стать причиной развития двусторонней пневмонии, среди них можно выделить следующее:
| Название | Кто входит в группу риска |
|
|
В группу риска входят люди, чей иммунитет ослаблен, а также те, кто не так давно перенес респираторные заболевания. |
|
|
Пациенты в возрасте, мужчины страдают в несколько раз чаще женщин. |
|
|
Дети и молодые люди до 30 лет страдают особенно часто. |
|
|
Люди, злоупотребляющие вредными привычками и работающие на вредном производстве. |
|
|
Страдают люди в любом возрасте, чей иммунитет ослаблен. Пневмония, вызванная данными микроорганизмами, может привести к летальному исходу. |
|
|
Люди, страдающие от сахарного диабета, цирроза, гепатита и прочее. |
|
|
Люди после 50 лет, а также те, кто перенес вирусные инфекции. |
На видео в этой статье рассказывается о том, как размножаются и атакуют микроорганизмы.
Что вызывает двустороннюю пневмонию?
Факторы, повышающие риск развития двусторонней пневмонии, включают:
- возраст старше 65 лет;
- бронхиальная астма;
- вирусная инфекция.
Инфекции, вирусы или бактерии, которые попадают внутрь легких, являются наиболее частой причиной пневмонии. Менее часто пневмонию вызывают некоторые грибки.
Возможные причины пневмонии легких:
Бактерии — бактериальная пневмония является частой причиной пневмонии у взрослых. Наиболее частой причиной бактериальной пневмонии — стрептококки.
Вирус. Вирус гриппа является наиболее распространенной причиной вирусной пневмонии у взрослых. Вирусная пневмония повышает риск развития вторичной бактериальной пневмонии.
Грибы. Это менее распространенная причина пневмонии. Люди со слабой иммунной системой чаще болеют грибковой пневмонией.
Факторы риска двухсторонней пневмонии:
- Возраст старше 65 лет;
- Дети;
- Недоедание;
- Курение;
- Заболевания легких, такие как бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ) или муковисцидоз.
- Наличие хронических заболеваний, таких как застойная сердечная недостаточность;
- Слабая иммунная система из-за таких заболеваний, как ВИЧ, СПИД, аутоиммунные заболевания;
- Употребление наркотиков;
- Трудности с глотанием
- Вирусная инфекция, которая поражают верхние дыхательные пути.
Двусторонняя пневмония — серьезное инфекционное заболевание, которое может быть опасным для жизни. Тем не менее, оно поддается лечению. Поэтому необходимо обратиться за лечением как можно раньше.
Люди с факторами риска пневмонии должны обратиться за срочной медицинской помощью, если у них проявляются симптомы. Врач может диагностировать пневмонию, используя рентгенографию грудной клетки, анализ крови и физическое обследование.
Профилактика пневмонии

Витамины и фрукты для профилактики пневмонии
Намного легче предотвратить развитие заболевания, чем потом вести с ним борьбу. Именно поэтому следует особенно серьезно подойти к вопросам профилактики.
В первую очередь нужно не допустить развитие заболевания, для этого достаточно придерживаться простых правил:
- Занимайтесь укреплением иммунитета — как можно чаще гуляйте на свежем воздухе, закаливайте организм.
- В некоторых случаях назначаются поливитамины, а также препараты для укрепления всего организма, например, эхинацея.
- Не забывайте про физическую нагрузку: гуляйте, плавайте, полезно ездить на велосипеде.
- Питание должно быть дробным. Насытьте рацион питания овощами, фруктами и другими полезными продуктами.
- Не злоупотребляйте вредными привычками, по возможности от него вообще нужно отказаться.
Спорный вопрос, касающийся профилактики — вакцинация. Но не все выступают за нее, так как микроорганизмам свойственно постоянно мутировать, образуются новые их штаммы, а значит, в организм может попасть что-то новое.
Назначать лечение при развитии заболевания может только врач, ни какого самолечения в случае с двусторонней пневмонией быть не должно.
Симптомы

Как и при одностороннем процессе, симптомы двухсторонней пневмонии зависят от объема поражения и возбудителя болезни. Клинически выделяют легочные и внелегочные проявления при воспалении легких.
Признаки легочных проявлений выражаются в:
- кашле интенсивном, болезненном, иногда со рвотой;
- выделении обильной мокроты, которая может быть слизистой, гнойной, сукровичной («ржавой»);
- одышке разной степени выраженности;
- болезненности при глубоком вдохе.
Из внелегочных проявлений выделяют:
- высокую лихорадку (до 40°С);
- ознобление, слабость и сонливость;
- боли в голове;
- чрезмерную потливость;
- боли в мышцах;
- цианоз (посинение) вокруг рта и носа, кончиков пальцев на руках и ногах;
- увеличение частоты сокращений сердца;
- пониженное давление;
- герпетические высыпания в области носа и губ;
- сыпь на коже;
- воспаление слизистых глаз;
- диарейный синдром;
- спутанность сознания.
У пожилых людей эта патология протекает особенно тяжело. Связано это с наличием множества сопутствующих заболеваний, которые существенно отягощают течение болезни и ухудшают прогноз. Также у этой группы больных опасность осложнений гораздо выше.
Осложнения, так же как и симптомы, могут быть легочными и внелегочными. Неблагоприятные последствия со стороны легких:
- плеврит в области поражения легочной ткани;
- эмпиема (скопление гноя в полости, образованной плеврой);
- абсцесс;
- гангрена;
- массивное разрушение;
- токсический отек;
- пневмоторакс – скопление воздуха в полости плевры из-за разрыва легкого.
Осложнения, которые возникают вследствие вовлечения в патологический процесс других органов, выражаются в развитии:
- сепсиса;
- инфекционно-токсический шока;
- воспаления оболочек и мышцы сердца;
- менингоэнцефалита;
- анемии (при микоплазмозе);
- психозов (особенно у пожилых людей);
- ДВС-синдром.
Развитие осложненного течения — неблагоприятный прогностический знак для жизни больного. От этого зависит не только объем лечения и сколько будет длиться госпитализация, но и возможность выздоровления.
При благоприятном исходе последствия такого течения сохраняются до конца жизни, существенно ухудшая ее качество.