Норма хгч при беременности у женщин по неделям в таблице
Содержание:
Выделения до анализа на ХГЧ: месячные или имплантационное кровотечение
После оплодотворения многие женщины замечают у себя характерные выделения розового цвета. Как правило, это повергает многих девушек в ужас. На самом деле, подобные выделения могут быть связаны не только с менструацией, но и являться имплантационным кровотечением.
По статистике у 30% беременных женщин отмечается имплантационное кровотечение. Оно отличается сильно от месячных. В первую очередь, отличие заключается в характере выделений. При месячных кровь густая, красная и обильная.
С каждым днем её становится все больше и больше. Имплантационное кровотечение начинается за несколько дней до основных месячных и может длиться всего лишь несколько часов. В редких случаях выделения бывают несколько дней.
Имплантационные кровотечения считают одним из первых признаков наступившей беременности. Как правило, девушка ещё не знает о своем состоянии и думает, что оплодотворение не получилось. На самом деле, спустя несколько дней женщина может заметить другие характерные признаки беременности.
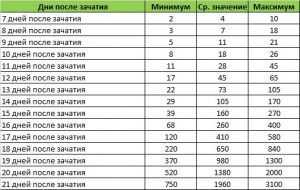
Таблица норм ХГЧ по дням.
Женщине крайне важно вести особый календарь, в котором ежемесячно отмечать начало и окончание месячных. Позднее с его помощью можно понять, что у девушки не менструация, а характерное имплантационное кровотечение
Немного о патологии
Хотелось бы немного подробнее остановиться на тех патологических состояниях, на которые может указать изменение уровня хорионического гонадотропина, чтобы донести до пациентов важность определения ХГЧ, если кто-то понял не до конца. Гестоз
Гестоз
Высокий уровень ХГЧ может указывать на развитие гестоза. Гестоз – состояние, являющееся осложнением беременности, которое сопровождается повышением артериального давления (гипертензия), появлением отёков, протеинурией (белок в моче). Не обязательно все три проявления должны встречаться одновременно. Имеются разные комбинации симптомов гестоза.
Опасность для матери и ребёнка представляют тяжёлые формы гестоза – преэклампсия и эклампсия.
Причиной этого является спазм сосудов вследствие эндотелиальной дисфункции. Снижается объём циркулирующей крови, кровь сгущается, плазма выходит сквозь стенку сосудов в интерстиций. Нарушается функционирование почек, возникает задержка развития плода и гипоксия.
Лечение гестоза проводится стационарно. Терапия симптоматическая, то есть понижают давление, способствуют улучшению микроциркуляции, противосудорожные средства при необходимости.
Пузырный занос
Пузырный занос довольно редкая патология. Из-за несформировавшейся плаценты происходит гибель плода, вместо него образуются кисты, заполненные жидкостью. Причиной этого считают хромосомные нарушения. Выделяют полный и частичный пузырный занос.
- Полный пузырный занос – материнские хромосомы отсутствуют, имеется двойной набор отцовских. Плод погибает, но матка продолжает расти. Для данного вида пузырного заноса характерен высокий риск злокачественного перерождения.
- Частичный пузырный занос – имеется набор материнских и двух отцовских хромосом. Выявляется на 8 – 12-й неделе беременности.
В случае перехода пузырного заноса в стенки матки (инвазивный характер) может возникнуть внутреннее кровотечение.
Лечение заключается в удалении пузырного заноса хирургически путём выскабливания. Оценить качество проведённой терапии поможет уровень ХГЧ. Если гормон не приходит в норму, значит, в матке остались патологические наросты, необходимо повторное выскабливание.
Вакуумная аспирация предлагается тем, кто в дальнейшем желает иметь детей. Материал, полученный в результате удаления пузырного заноса, направляется на исследование для исключения варианта его перерождения.
Хорионэпителиома
Хорионэпителиома – злокачественная опухоль из ворсин хориона. Новообразование повреждает кровеносные сосуды и способствует распространению метастазов. Хорионэпителиома возникает в результате пузырного заноса. Клиническими проявлениями являются маточные кровотечения, повышение температуры тела, боли различной локализации, тошнота, рвота. Лечат хорионэпителиому химиотерапией и противоопухолевыми препаратами. Благоприятный исход имеется в том случае, если опухоль не дала метастазы и поразила только матку.
Злокачественные опухоли яичек
К злокачественным опухолям яичек относятся:
- семинома – наиболее часто встречающееся новообразование, для которого характерно раннее развитие метастазов;
- тератомы;
- хорионкарциномы;
- эмбриональноклеточный рак.
На развитие новообразований оказывает влияние наследственность, крипторхизм (неопущение яичек в мошонку), повышенное количество эстрогенов. Но это не значит, что при наличии данных факторов риска обязательно разовьётся опухоль
Просто необходимо брать во внимание вероятность развития новообразования
С каждым годом имеются успехи в комбинированном лечении новообразований яичек. У ряда пролеченных наблюдается восстановление репродуктивных функций.
Причины отклонений в анализах
Отклонение значений гормона ХГЧ от нормы может происходить как в большую, так и в меньшую стороны. Причины высокой концентрации заключаются в следующем:
- хромосомные аномалии у ребенка;
- пороки развития плода;
- беременность двойней, тройней;
- гестационный сахарный диабет;
- трофобластические опухоли;
- прием препаратов ХГЧ.
Пониженный ХГЧ наблюдается при определенных патологических состояниях:
- угрожающий выкидыш;
- внематочная беременность;
- антенатальная гибель плода;
- замершая беременность;
- хромосомные патологии.
При развитии тяжелого гестоза хорионический гонадотропин может значительно увеличиваться, но происходит это не ранее 20 недели вынашивания.
Внематочная беременность
Если оплодотворенная яйцеклетка прикрепилась вне полости матки, то симптомы будут такими же, как и при обычной беременности на ранних сроках:
- сонливость;
- слабость;
- задержка менструации;
- нагрубание молочных желез.
При задержке женщины используют экспресс-тесты, действие которых основано та определении хорионического гонадотропина в моче. Если его концентрация в крови достаточно высока, он начинает выводиться почками. Но при внематочной тест может оказаться слабоположительным, что не отменяет наступление беременности.
Иногда тест остается отрицательным, а симптомы беременности нарастают. Тогда на помощь приходят УЗИ и анализ крови на ХГЧ. В первые две-три недели плодное яйцо не всегда удается обнаружить. Расшифровка анализа покажет несоответствие величины гормона предполагаемому сроку гестации. Затем могут появиться дополнительные симптомы, указывающие на эктопическое прикрепление плодного яйца:
- боль в животе;
- кровянистые выделения из половых путей;
- сердцебиение и слабость.
Низкий уровень гормона связан с нарушением функционирования трофобласта: зародыш прикрепляется в полости маточной трубы, где нет условий для достаточного кровоснабжения и питания.
Гибель плода
С помощью экспресс-теста на ранних сроках беременности в моче может определяться ХГЧ. Женщина ощущает все признаки свершившегося зачатия. Но при динамическом осмотре у врача обнаруживается отставание размеров матки от срока гестации. Анализ при замершей беременности покажет очень низкий ХГЧ. Погибший зародыш перестает вырабатывать гормон, но концентрация в крови снижается постепенно.
При антенатальной гибели плода, которая случается во втором-третьем триместрах, к анализу на гормон не прибегают. УЗИ и КТГ при диагностике этого состояния более информативны и занимают намного меньше времени.
Аномалии развития
В сроке до 12 недель женщинам проводят обязательный пренатальный скрининг. Он должен выявить грубые пороки развития, являющиеся показаниями для прерывания беременности. Обязательными этапами являются УЗИ, а также анализ на ХГЧ и РАРР-А. Даже при нормальном результате в 16-18 недель рекомендуется проведение тройного теста, который включает:
- ХГЧ;
- АПФ;
- эстриол-А.
Отклонение от нормальных показателей, по отзывам врачей, встречается при следующих тяжелых наследственных патологиях:
- синдром Дауна;
- дефекты нервной трубки;
- синдром Патау;
- трисомия 18 (синдром Эдвардса);
- синдром Тернера.
Диагноз не ставят только на основании одного анализа, но это является показанием для проведения инвазивных исследований:
- амниоцентеза;
- кордоцентеза;
- биопсии ворсин хориона.
Риск хромосомных аномалий увеличивается, если женщина старше 35 лет и ранее не рожала. Обследование рекомендуется и тем, у кого есть дети с пороками развития, были выкидыши в раннем сроке.
Трофобластические опухоли
Иногда вместо полноценной беременности развивается пузырный занос — на месте хориона формируется множество разрастаний в виде пузырей. Эмбриональные ткани могут отсутствовать или быть изменены. ХГЧ при этом превышает норму в два и более раз.
Иногда после аборта или родов формируется опухоль хорионкарцинома. При высоком риске патологии исследование проводится через 40 дней после прерывания беременности или родов. Показатели анализа могут или сохраняться высокими, или даже увеличиваться.
Уровень ХГЧ при беременности должен быть достаточным для стимуляции желтого тела и сохранения ребенка. Этот гормон выпускается и в виде инъекционных препаратов, но используется в других целях. Его назначают мужчинам при необходимости повысить выработку тестостерона, чтобы обеспечить рост сперматозоидов. Женщинам, которые готовятся к ЭКО, хорионический гонадотропин вводят для стимуляции овуляции и дальнейшего поддержания функции желтого тела.
УЗИ при низком уровне гормона
В том случае, если после 2 недель, прошедших с момента оплодотворения, уровень гормона ХГЧ в крови остается на низких показателях, врачи назначают дополнительное УЗИ.
Узи проводится с целью установления местонахождения плода. Ведь случаются ситуации, когда возникает внематочная беременность. Её нельзя продолжить, она требует хирургического вмешательства, так как эмбрион не сможет развиться вне матки, став полноценным ребенком.
Низкий уровень гормона в крови вовсе не может означать лишь невозможность наступления беременности. Нередко он свидетельствует об индивидуальных особенностях организма или отклонении в здоровье будущей мамы.
Образ жизни после положительного результата
В первые дни после переноса происходит самое важное – его прикрепление к стенке матки и начало развития. Поэтому в эти дни женщине лучше избегать физических нагрузок, активных занятий спортом, по возможности стрессов
Иногда советуют проводить больше времени лежа в постели, но исследования показывают, что положение женщины не влияет на развитие эмбриона.
Если тест или анализ крови показали положительный результат, это означает, что беременность наступила. В этот период врачи рекомендуют размеренный образ жизни с неспешными прогулками и здоровым питанием. На ранних сроках лучше воздержаться от горячей ванны, посещения саун, участия в спортивных соревнованиях, а о тяжелой физической работе лучше забыть до конца беременности.


После ЭКО назначают медикаментозную поддержку. Прием препаратов, содержащих прогестерон, создает благоприятные условия для развития эмбриона.
Самые распространенные препараты для прогестероновой поддержки – «Дюфастон» в виде таблеток и капсулы «Утрожестан». Врач может посоветовать также гель для влагалищного использования, который обеспечивает необходимую дозировку гормона в течение 3 дней.
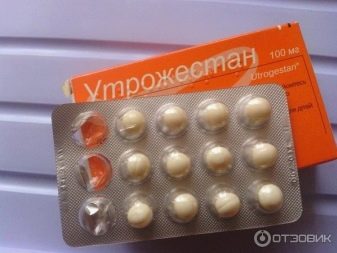
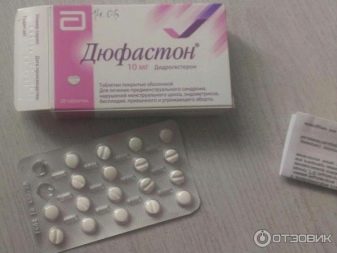
Помимо прогестерона, назначаются препараты эстрадиола, который положительно влияет на эндометрий, стимулирует обменные процессы, улучшает кровообращение в матке.
По индивидуальным показаниям врач может назначить и другие препараты для поддержания беременности: гормоны коры надпочечников, гонадотропины, содержащие ХГЧ. Также врач может порекомендовать прием лекарств, разжижающих кровь и витаминов. Это поможет выносить долгожданную беременность.

Если при естественно наступившей и нормально протекающей беременности можно обойтись и без лекарств, то после ЭКО лучше прислушиваться к рекомендациям лечащего врача и принимать все назначенные препараты.
Основываясь на анализах, врач прописывает только необходимые лекарства, в том числе и гормональные, которые дополняют недостаток нужных для правильного развития ребенка, вещества, которые создают оптимальные условия для протекания беременности и снижают вероятность ее прерывания.
Трофобластические опухоли
Также динамика ВХГЧ дает возможность диагностировать трофобластические опухоли.
Частичный и полный пузырный занос
Если беременность развивается нормально, то после сливания сперматозоида и яйцеклетки образуется зигота, в которой вмещается генетическая информация отца и матери. Но в некоторых случаях происходит своеобразное изгнание хромосом яйцеклетки из плодного яйца. В таком случае у женщины развивается состояние, похожее на беременность, но только в нем участвует только генетический материал отца. Такое явление определяют как полный пузырный занос.
Если имеет место частичный пузырный занос, то информация яйцеклетки остается, однако удваивается информация сперматозоида.
И при нормальном течении беременности, и при пузырном заносе хромосомы отца определяют формирование плаценты и трофобласт. Если эти хромосомы удваиваются, то трофобласт развивается очень быстро, при этом в кровь начинает выделяться очень большое количество гормонов, среди которых – и гонадотропин человека. На этом и основывается диагностика этой болезни.
Если у женщины имеет место пузырный занос, то беременность нормально развиваться не может. В итоге происходит спонтанный аборт. Однако наибольшая опасность такого состояния в том, что гиперактивный трофобласт постепенно внедряется в матку, далее за ее пределы и, как следствие, потом происходит образование опухоли с метастазами.
Поэтому надо своевременно определить эту болезнь и провести лечение.
Главными признаками пузырного заноса являются:
- Постоянная, неукротимая рвота, намного боле мучительная, чем при обычном токсикозе.
- Маточное кровотечение (сильная мазня) на раннем сроке.
- Размеры матки больше, чем в норме на таком сроке.
- Симптомы преэклампсии (иногда).
- Дрожание пальцев, сильное сердцебиение, уменьшение веса (редко).
Когда отмечаются описанные выше признаки, важно обратиться к гинекологу, пройти УЗИ и сдать анализ на ХГЧ. Если беременность развивается нормально, то показатель этого гормона редко увеличивается больше 500000 МЕ/л
Существует приблизительный расчет норм гормона для каждого срока. Но если развивается пузырный занос, уровень ХГЧ отличается, в несколько раз превышая эти нормы
Если беременность развивается нормально, то показатель этого гормона редко увеличивается больше 500000 МЕ/л. Существует приблизительный расчет норм гормона для каждого срока. Но если развивается пузырный занос, уровень ХГЧ отличается, в несколько раз превышая эти нормы.
Чтобы излечить пузырный занос, нужно удалить из матки весь трофобласт. Для этого проводят выскабливание либо другие оперативные вмешательства.
Может произойти так, что доброкачественный пузырный занос превратится в злокачественную хорионкарциному. Как правило, при этой опухоли очень быстро появляются метастазы. Но она хорошо поддается лечению с помощью химиотерапии.
Существуют следующие показания для проведения химиотерапии:
- Уровень ХГЧ выше 20000 МЕ/л спустя месяц после того, как пузырный занос был удален.
- Увеличение уровня этого гормона после того, как пузырный занос был удален.
- Метастазы в другие органы.
Хорионкарцинома
Хорионкарцинома может проявиться как после пузырного заноса, так и после родов или аборта. Если у женщины развивается это заболевание, то спустя 40 дней после того, как беременность завершилась, уровень ХГЧ не упал, а отмечается его прирост. Также могут отмечаться маточные кровотечения, признаки, которые свидетельствуют о метастазах. В такой ситуации есть показания к проведению химиотерапии, оперативного вмешательства. В дальнейшем пациентка должна пребывать под наблюдением. Насколько долго оно должно длиться, решает врач.
Что собой представляет ХГЧ?
ХГЧ (хорионический гонадотропин человека), ХГ (хорионический гонадотропин) – гликопротеин, с молекулярной массой 36,7 килодальтон.
По своему строению ХГЧ схож с гипофизарными гонадотропинами, например, тиреотропным (ТТГ), фолликулостимулирующим (ФСГ) и лютеинизирующим гормонами (ЛГ). Хорионический гонадотропин так же, как и они, состоит из двух субъединиц (альфа и бета), которые связанны нековалентными связями.
Строение молекулы ХГЧ
Альфа-субъединица схожа у всех четырёх гормонов. Она имеет молекулярную массу 14,5 кДа и кодируется одним геном. Альфа-субъединица состоит из 92 аминокислот. Основное различие между гормонами обеспечивается строением бета-субъединицы.
Бета-субъединица гипофизарных гонадотропинов состоит из 114 – 145 аминокислотных остатков. У ХГЧ она имеет молекулярную массу около 22 кДа. На рисунке 1 представлена схема гомологии (схожести) бета-субъединицы хорионического гонадотропина с ЛГ, ФСГ, ТТГ.
Больше всего бета-субъединица ХГЧ схожа с лютеинизирующим гормоном (75%). Это обусловлено тем, что они взаимодействуют с одним и тем же рецептором. Степень гомологии с фолликулостимулирующим гормоном составляет где-то 35%, а с тиреотропином – 46%.
Бета-субъединица обозначается как free β-HCG (free β-subunit of human chorionic gonadotropin) или свободная бета-цепь ХГЧ (β-ХГЧ).
Под определением хорионического гонадотропина понимают исследования уровня бета-субъединицы или β-ХГЧ, то есть разницы между двумя этими понятиями нет.
Где синтезируется хорионический гонадотропин?
Главным местом синтеза является трофобласт (синцитиальный слой). Попытаемся разобраться, как он образуется с момента зачатия. После оплодотворения яйцеклетки сперматозоидом происходит интенсивное деление клеток. В конце первой недели формируется зародыш, наружная часть которого называется трофобластом. Трофобласт, сливаясь с эндометрием, формирует синцитиотрофобласт. В дальнейшем он разовьётся до хориона, который послужит началом для развития плаценты.
Таким образом, трофобласт обеспечивает прикрепление зародыша к стенке матки (эндометрию) и способствует развитию плаценты, главной функцией которой является обеспечение обмена веществ между матерью и ребёнком.
В беременном состоянии хорион выделяет хорионический гонадотропин. Также важен синтез прогестерона, выделяемый жёлтым телом яичника. Постоянную концентрацию прогестерона поддерживает ХГЧ, затем он начинает выделяться плацентой.
Отсутствие жёлтого тела и как следствие низкое содержания прогестерона может привести к невынашиванию беременности (выкидыши).
Функции, выполняемые ХГЧ
Основная роль ХГЧ заключается в:
- поддержании секреции прогестерона жёлтым телом и плацентой;
- способствует образованию хориона, увеличению количества ворсин, их питание;
- увеличении синтеза гормонов коры надпочечников – адаптация организма к беременности. Глюкокортикоиды подавляют иммунные реакции, направленные на отторжение ребёнка организмом матери, так как плод на 50% состоит из чужеродных антигенов отца;
- способствует выработке половых гормонов (эстрогенов), созреванию мужской половой системы.
Почти всем женщинам известно, что уровень ХГЧ является признаком имеющейся беременности. В основу этого положен механизм действия тест-полосок. Суть заключается в том, что с помощью иммунохроматографического теста можно определить наличие в моче хорионического гонадотропина. Его присутствие говорит о 90% вероятности беременности.
У мужчин и женщин этот гормон может определяться в случае наличия опухоли.
На форумах иногда всплывают сообщения о том, что уровень ХГЧ не показал беременность, однако позднее всё-таки оказалось, что женщина в положении. Такая ситуация могла возникнуть вследствие неправильного введения календаря овуляции, что привело к сдаче анализа в ранний срок.
Правильно высчитать срок беременности может помочь онлайн калькулятор ХГЧ. Вам необходимо ввести день цикла, после овуляции или задержки менструации, также уровень ХГЧ, после чего калькулятор посчитает вам примерный срок в неделях. Исследование уровня хорионического гонадотропина в динамике позволит оценить развитие беременности. Калькулятор сообщит вам о темпах прироста гормона, пояснит, соответствует это норме или нет.
Необходимость препаратов гормона
Большинство женщин, перенесших процедуру экстракорпорального оплодотворения, принимают гормональные препараты на протяжении всей беременности. Их можно употреблять лишь под наблюдением лечащего врача.
Специалист, после изученных анализов и проведенных процедур, назначает необходимое лекарство, которое будет поддерживать нормальное состояние организма женщины.
Гормональная поддержка помогает снизить риск выкидыша и прерывания беременности. Ребенок получает необходимые витамины и питательные вещества, а организм матери полноценно работает, готовясь к родовой деятельности.
Длительность приема тех или иных препаратов, их дозировку определяет и назначает репродуктолог, который следит за здоровьем женщины на протяжении всей беременности.
Анализ на бета-ХГЧ
Если кровь на ХГЧ обычно сдают, чтобы установить факт наступления беременности. то бета-субъединица определяется для прогнозирования её течения. Синтез ХГЧ тесным образом связан с дифференциацией трофобласта. Он увеличивается при напряженности компенсаторных механизмов, которые включаются в случае возникновения проблем.
Определение свободного бета-ХГЧ используют для пренатального скрининга 1 триместра. В то время как начиная со 2 триместра может использоваться анализ на общий ХГЧ. Он будет столь же информативным.
Патологические отклонения в анализе крови на ХГЧ являются поводом заподозрить определенные патологии плода. Например:
- концентрация бета-субъединицы значительно выше при синдроме Дауна;
- она понижена при трисомии 18 и синдроме Эдвардса.
ХГЧ играет важную роль в предотвращении реакции отторжения эмбриона. Если уровень гормона намного ниже нормы, то риск задержки внутриутробного развития плода достигает 45%, а вероятность самопроизвольного аборта – 25%.
ХГЧ в программах ЭКО
Определение уровня ХГЧ в крови на 12-13 день всегда используется, чтобы констатировать беременность, наступившую в результате ЭКО. Анализ также позволяет спрогнозировать её течение.
Как правило, уровень ХГЧ в крови ниже у женщин, которые беременеют после ЭКО, чем у тех, кто сумел зачать ребенка естественным путем. По всей видимости, это связано с низким образованием гормона в хорионе по причине недостаточного кровоснабжения.
По концентрации ХГЧ можно заподозрить многоплодную беременность. В этом случае уровень гормона выше.
По результатам анализа можно констатировать неразвивающуюся беременность. Для этого гормон определяют в крови в динамике. О внутриутробной гибели плода говорит ХГЧ ниже нормы, а также слишком медленное нарастание уровня этого вещества в крови. Однозначным подтверждением аборта является снижение концентрации бета-ХГЧ.
- Другие причины снижения уровня гормона:
- внематочная беременность;
- фетоплацентарная недостаточность.
О преклиническом спонтанном аборте после ЭКО свидетельствует концентрация бета-ХГЧ менее 21 мЕд/мл спустя 14 дней после переноса.
ХГЧ при трофобластической болезни
Значительное повышение уровня ХГЧ в крови отмечается на фоне трофобластической болезни. Это группа патологий, которая объединяет в себе множество опасных заболеваний:
- пузырный занос (полный и частичный, инвазивный);
- хориокарциному;
- плацентарные трофобластические опухоли.
Эти патологии диагностируются в том числе с использованием анализа крови на ХГЧ.
Критериями диагноза пузырного заноса являются:
- увеличение бета-ХГ в анализах, проведенных три раза с перерывами в 1 неделю;
- повышенный ХГЧ спустя полгода после удаления пузырного заноса;
- результаты гистологического исследования.
Наиболее ранним признаком является именно возрастание бета-ХГ. Этот же анализ используют для оценки эффективности проводимого лечения: хирургического или химиотерапии. Исследование позволяет выявить резистентные к терапии формы патологии.
Самые частые причины резистентности:
- неадекватная химиотерапия 1 линии (недостаточные дозы препаратов, увеличение интервалов, сокращение курса);
- биологические особенности опухоли.
Критерием резистентности к лечению является последовательное увеличение уровня бета-ХГ в трех измерениях с интервалами в 10 дней. Об этом также свидетельствует возрастание уровня ХГЧ в течение 3 месяцев после последнего курса химиотерапии.
Анализ на ХГ позволяет врачу понять, прогрессирует ли болезнь. Иногда в ходе обследования выявляются новые метастатические очаги или опухоль увеличивается. При этом патология не считается прогрессирующей, если ХГЧ в крови не растет.
Анализ помогает врачу определиться с моментом, когда требуется провести хирургическое лечение пузырного заноса. Операцию делают, когда:
- наблюдается кровотечение из опухоли;
- отмечается резистентность к химиотерапии 1 и 2 линии;
- метастазы опухоли резистентны к химиотерапии.
ХГЧ – важный лабораторный показатель. Он используется для диагностики беременности, оценки её течения, прогнозирования исхода. С его помощью можно заподозрить внематочную, многоплодную или неразвивающуюся беременность. Определение свободной бета-субъединицы ХГЧ используют в качестве скринингового маркера 1 триместра. Изменение показателя часто говорит о хромосомных аномалиях у плода. Небольшие отклонения от нормы в сторону снижения свидетельствуют о риске недостаточности фето-плацентарного комплекса. Это может обернуться задержкой развития плода или самопроизвольным абортом.