Защемление нерва в ноге: проявления и способы коррекции такого состояния
Содержание:
Мазь
Многие препараты, помогающие при ишиасе, выпускаются в разных формах: в инъекционных капсулах, таблетках, а также мазях, которые оказывают местное анальгетическое и противовоспалительное действие.
Вышеназванный «Вольтарен», например, даже больше известен как гель. Такой же эффект оказывают мази «Фастумгель», «Капсикам», «Долобене», «Випросал», «Никофлекс», «Меновазин», бальзам «Чага», «Кетонал крем» и многие другие.
Фармакологический состав всех этих медикаментов очень схож, иногда они просто дублируют друг друга, отличаясь лишь названиями. В их составе содержатся такие вещества, как ментол, анестезин, новокаин и другие соединения.
Не путать эти препараты с мазями разогревающего действия. Например, разогревающий бальзам «Барсучий» в данном случае может нанести вред. Разогревающими свойствами также обладают почти все массажные кремы.
Область бедра
(
regiofemoris
)
Бедренная
артерия и вена
( a.v.femoralеs
) проецируются
по линии, соединяющей точку, на границе
между средней и медиальной третью
паховой складки с задним краем медиального
мыщелка бедренной кости.
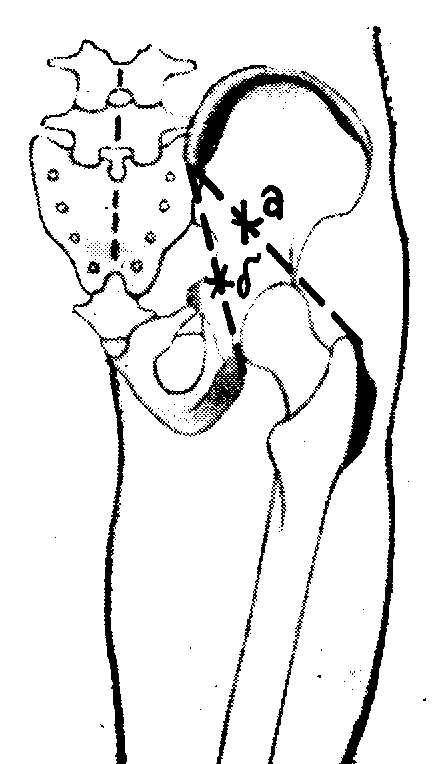
Рис.
19. Точка проекции верхних ягодичных
сосудов и нерва (а) и нижних ягодичных
сосудов и нерва (б).
Конечность
при определении данной проекции
необходимо несколько согнуть в коленном
и тазобедренном суставах и ротировать
кнаружи (рис. 20).
Бедренный
нерв (
n.femoralis
)проецируется
на переднюю поверхность бедра на границе
наружной и средней трети паховой складки.
Проекция
седалищного
нерва
(n.ischiaticus
) проходит по
вертикальной линии от точки, расположенной
на середине расстояния между задним
краем большого вертела и седалищным
бугром, к точке на середине ширины
подколенной ямки (рис. 21).
Проекция
большой
подкожной вены бедра (
v.savena
magna
) проходит по
линии, идущей от заднего края медиального
мыщелка бедра кверху до точки, расположенной
на границе медиальной и средней трети
паховой складки.
Точка
выхода наружного
кожного нерва бедр (
n.cutaneus
femoris
lateralis
) находится медиальнее и ниже передней
верхней ости подвздошной кости. Это
соответствует желобку между портняжной
мышцей и мышцей, напрягающей широкую
фасцию бедра.
Место
выхода под кожу заднего
кожного нерва бедра (n.cutaneus
femoris
posterior
) проецируется
на середине ягодичной складки.
Лечение полиневрита, неврита и невралгий
Боли при невралгии отличаются от болей при неврите или полиневрите. В двух последних случаях – это тупые, ноющие ощущения. Невралгия характеризуется жгучей пронизывающей болью в ноге. Причиной невралгии помимо причин, вызывающих вышеописанные болезни, является переохлаждение.
Терапия этих неврологических заболеваний состоит в устранении основного недуга, вызвавшего поражение нервов ног. Методы лечения выбирают, основываясь на стадии заболевания. Успех лечения во многом зависит от максимально раннего его начала. В первую очередь используют обезболивающие средства, назначают противовоспалительные препараты и лекарства, ускоряющие метаболизм в тканях. Часто применяют сосудорасширяющие и противосудорожные лекарства. В острой стадии проводят физиотерапевтическое лечение: электрофорез, УВЧ. Специальных лекарств, снимающих воспаления в нервах, не существует. Применяют витаминную терапию, массаж, грязевые ванны.
Лечение полиневрита трудоемкое, так как симптомы нарастают быстро, а бороться с ними сложно. Поэтому неврологи рекомендуют внимательно прислушиваться к своему организму. При любых неврологических нарушениях в нижних конечностях не заниматься самолечением, а консультироваться со специалистом.
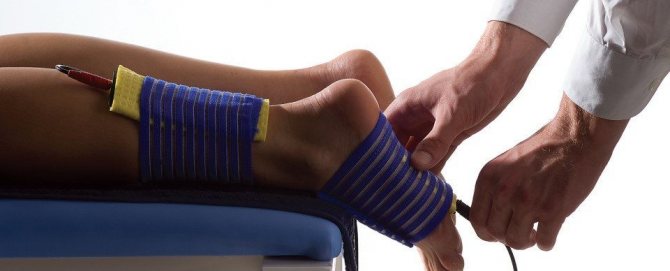
Народные методы лечения
Если серьезных патологий выявлено не было, то можно использовать рецепты народной медицины:
- Нанести мед на немеющий участок стопы. Наложить бинтовую повязку и надеть шерстяные носки. Утром снять повязку и промыть ногу. Вечером процедуру повторить.
- Сделать теплую ванночку, погрузить стопу и сильно упереть в дно емкости пальцы. Это улучшит кровообращение и вернет чувствительность.
- Взять емкость, налить туда 100 мл подсолнечного масла, добавить 10 г молотого перца. Поместить емкость на паровую баню и оставить на 30 минут. Дать маслу остыть, а затем нанести его на немеющий участок стопы.
Если делать эти процедуры регулярно, то онемение пройдет в скором времени. В профилактических целях рекомендуется принимать витаминно — минеральные комплексы, избегать чрезмерных нагрузок на ноги и вести правильный образ жизни.
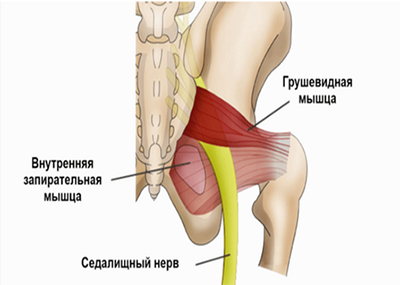
Седалищный нерв
Самый длинный и крупный смешанный нерв, состоящий из двигательных, чувствительных и вегетативных волокон.
Патологии седалищного нерва можно разделить на:
- Ишиас – воспаление (неврит).
- Ишиалгия – болезненные ощущения на протяжении всего нерва.
Для диагностики требуется обследование у травматолога, невролога, в некоторых случаях нейрохирурга. Терапия подбирается в зависимости от результатов обследования и направлена на устранение причины болезни.
Ишиас
Неврит могут спровоцировать такие причины:
- Болезни инфекционного характера.
- Переохлаждение.
- Чрезмерные нагрузки.
- Межпозвоночная грыжа.
- Спондилез.
- Остеохондроз позвоночника.
- Сахарный диабет.
- Артрит.
- Деформация или повреждение позвоночника.
- Гнойные болезни.
- Болезнь Рейно или Лайма.
Ишиас
Проявляется заболевание в виде жгучей боли по задней поверхности бедра, в связи с этим активные движения невозможно совершать. При прогрессировании ишиас может привести к полному обездвиживанию, поскольку человеку каждое движение причиняет острую боль.
Ишиалгия
Подразделяется на несколько видов:
- Мышечно-скелетная – поражения в позвоночнике и ногах.
- Невропатическая – образуется на фоне сдавливания нервных сплетений.
- Ангиопатическая – проблемы с кровообращением в нервных волокнах.
- Смешанная – влияет сразу на несколько факторов.
Клиническая симптоматика воспаления и ишиалгии схожи.
Народная медицина
Кроме традиционной медицины, существуют альтернативные методы лечения и весьма эффективные, если правильно подобрать способы.
Также поможет отвар из соединения корки апельсина и мелиссы в равных пропорциях. Компоненты нужно поместить в ковш с водой и довести до кипения. Настаивается отвар в течение десяти минут. После этого добавляют валериану. Отвар нужно пить трижды в день.
Если локализация защемления находится в ноге, то можно приготовить действенный компресс из того же картофеля и хрена. Компоненты в равных пропорциях нужно измельчить до состояния кашицы и добавить туда ложку меда. Поясницу предварительно смазать растительным маслом, а на нее наложить компресс. Можно его закрепить, обмотавшись марлей. Через час боль проходит.
Лечение народными методами эффективно. Однако не стоит думать, что оно способно вылечить организм от защемления. Народная медицина – сопутствующее лечение, а не основное. Лечение народными средствами, в комплексе с традиционной медициной и опытными врачами, помогут человеку вылечиться.
Народные средства
Фото: uy.emedemujer.com
Существуют некоторые рекомендации, которые помогут снизить риск развития заболевания. В первую очередь следует отказаться от алкоголя, так как длительное употребление спиртных напитков является частой причиной развития полинейропатии. Необходимо использовать защитные приспособления при работе с токсическими веществами для того, чтобы препятствовать их проникновению в организм. Также следует внимательно принимать лекарственные средства, строго соблюдать рекомендации врача и, ни в коем случае, самостоятельно не изменять дозировку препарата. Полинейропатия является частным осложнением сахарного диабета. Однако это происходит только в тех случаях, когда не производится контроль за содержанием сахара в крови и не соблюдаются назначенные схемы лечения. Поэтому следует следить за уровнем гликемии и выполнять все рекомендации врача.
Помимо этого, в домашних условиях можно выполнять специальные физические упражнения для поддержания мышц в тонусе. Это поможет в предотвращении атрофии мышц и укрепит их общее состояние.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Основы лечения нейропатии
Лечить данное заболевание нужно комплексно, обязательно с коррекцией основной патологии. При аутоиммунных болезнях назначаются гормоны, цитостатики, при диабете — сахароснижающие лекарства или инсулин, при токсическом типе болезни — очищающие методики (гемосорбция, плазмаферез).
Целями терапии нейропатии нижних конечностей являются:
- восстановление нервной ткани;
- возобновление проводимости;
-
коррекция нарушений в системе кровообращения;
- улучшение самочувствия;
- снижение болевых ощущений и прочих расстройств;
- оптимизация двигательной функции ног;
- повышение скорости обмена веществ.
Существует много методик лечения, основная из них — медикаментозная.
Хирургическое лечение практикуют только при наличии опухолей, грыж, после травм. Всем больным для предотвращения атрофии мышц показаны физические упражнения из специального комплекса ЛФК, в первое время их выполняют под контролем врача-реабилитолога.
Заболевание успешно лечится при помощи физиопроцедур. Отлично зарекомендовали себя массаж, магнитотерапия, лечебные грязи, рефлексотерапия, электростимуляция мышц. Для предупреждения формирования язв следует носить специальную обувь, применять ортезы.
Основные препараты для лечения патологии
В лечении нейропатии препараты играют ведущую роль. Поскольку в основе лежит дегенерация нервной ткани, следует медикаментозным путем восполнять структуру нервных корешков. Это достигается путем применения таких лекарств:
-
Нейропротекторы, ускорители метаболизма в нервных клетках — Пирацетам, Милдронат. Улучшают трофику нервной ткани, помогая улучшить ее структуру.
-
Антихолинэстеразные препараты — Ипидакрин, Прозерин. Оптимизируют сенсорную работу нервов, помогают в передаче нервных импульсов.
-
Антиоксиданты — Мексидол, Цитофлавин. Способствуют «гашению» действия свободных радикалов, усугубляющих разрушение периферических нервов.
- Препараты альфа-липоевой кислоты. Усиливают метаболизм, усиливают восстановление нейроцитов, особенно показаны при диабетической нейропатии.
В обязательном порядке в курсе терапии применяются витамины группы В, особенно показаны В12, В6, В1. Чаще всего назначаются комбинированные средства — Нейромультивит, Мильгамма в таблетках, уколах. После их приема устраняются расстройства чувствительности, все симптомы уменьшают выраженность.
Чем еще лечат нейропатию?
Очень полезны для организма при любой форме нейропатии нижних конечностей витамины, являющиеся мощными антиоксидантами — аскорбиновая кислота, витамины Е, А. Их обязательно применяют в комплексной терапии заболевания для уменьшения разрушительного влияния свободных радикалов.
Есть и другие лекарства против данной патологии. Они подбираются индивидуально. Таковыми являются:
- гормональные средства для подавления боли, воспалительного процесса — Преднизолон, Дексаметазон;
-
сосудистые лекарства для улучшения кровообращения в тканях — Пентоксифиллин, Трентал;
- антидепрессанты, седативные средства, препараты против излишней тревожности — Амитриптиллин, Дулоксетин;
- анальгетики, в том числе наркотические при сильных болях — Трамадол, Анальгин, а также НПВН — Кетопрофен, Кетонал Дуо.
Местно рекомендуется применять мази с новокаином, лидокаином, нестероидными противовоспалительными средствами, а также согревающие мази с красным перцем, ядами животных. При бактериальном поражении кожи стоп, ног накладывают повязки с антибиотиками (мази Тетрациклиновая, Оксациллин).
Народное лечение нейропатии
Лечение народными средствами используют с осторожностью, особенно, при диабете. Рецепты могут быть такими:
- Соединить желток сырого яйца и 2 ложки оливкового масла. Добавить 100 мл сока моркови, столовую ложку меда. Пить по 50 мл трижды в день после еды. Курс — 14 дней.
-
Влить в ведро теплой воды 2/3 стакана уксуса 9%, насыпать стакан соли. Подержать ноги в воде 15 минут. Курс — раз в день месяц.
- Смешать 3 столовые ложки семян пажитника, столовую ложку лаврового листа, все измельчить. Заварить в термосе литром кипятка на час, потом пить по малым порциям в течение дня. Курс — 10 дней.
- Развести голубую глину водой до кашицы, нанести на ноги. Дать высохнуть, потом смыть. Повторять каждый день 2 недели.
При своевременной терапии болезнь имеет хороший прогноз. Даже если причина нейропатии очень тяжелая, ее можно замедлить или остановить прогрессирование, а также повысить качество жизни человека.
Общие принципы терапии
Лечение назначается в зависимости от степени воспалительного процесса и поврежденной зоны.
Медикаментозные препараты направлены на снятие воспаления, устранение причины (бактерии или вируса), восстановление кровообращения, обезболивание.
Специалистами отмечается, что интегрированные схемы лечения дают более быстрый и точный результат. К медикаментозному лечению добавляются физиопроцедуры, массаж, мануальная терапия.
При первых симптомах, даже если они не сопровождаются острой болью, необходимо начать обследование. Нервные волокна растут, но восстановить все утраченные функции, при большой зоне поражения, иногда не представляется возможным.
Особенности строения нижних конечностей
- бедро;
- голень;
- стопы.
Ещё одна характерная особенность пояса нижних конечностей — это самая длинная трубчатая кость в скелетной системе человека (бедренная кость). Ноги и нижние конечности являются самыми повреждаемыми органами в организме человека. Для оказания первой помощи следует как минимум знать строение этой части тела.
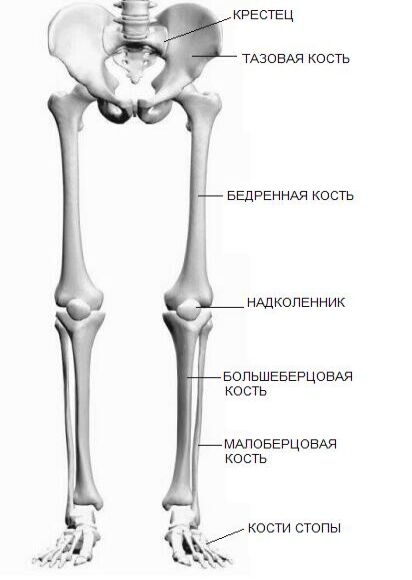
Кости нижних конечностей человека
Скелет нижней части тела состоит из двух отделов:
- тазовая кость;
- две тазовые кости, соединённые с крестцом, образуют таз.
Таз прикрепляется к туловищу очень прочно и неподвижно, чтобы в этой области не происходило повреждений. При переломе этой части придется госпитализировать человека и минимизировать его передвижение.
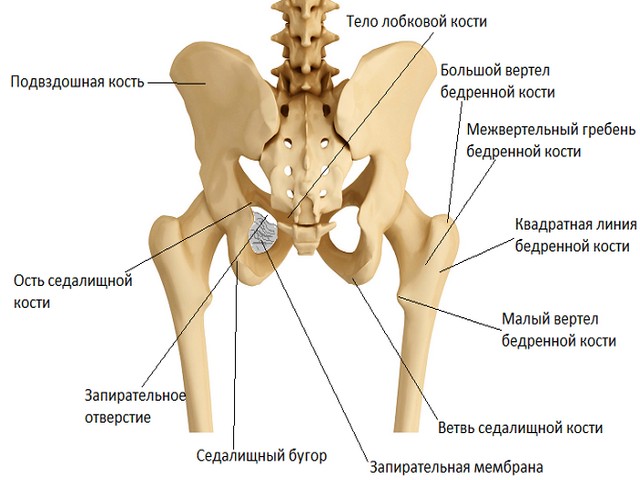
Строение тазовой кости
Остальные элементы являются свободными, не закрепленными с другими костными системами человека:
- большеберцовая кость, образующая голень;
- кости предплюсны (стопы);
- плюсневые кости;
- кости пальцев ног;
- бедренная кость;
- надколенник;
- малоберцовая кость.
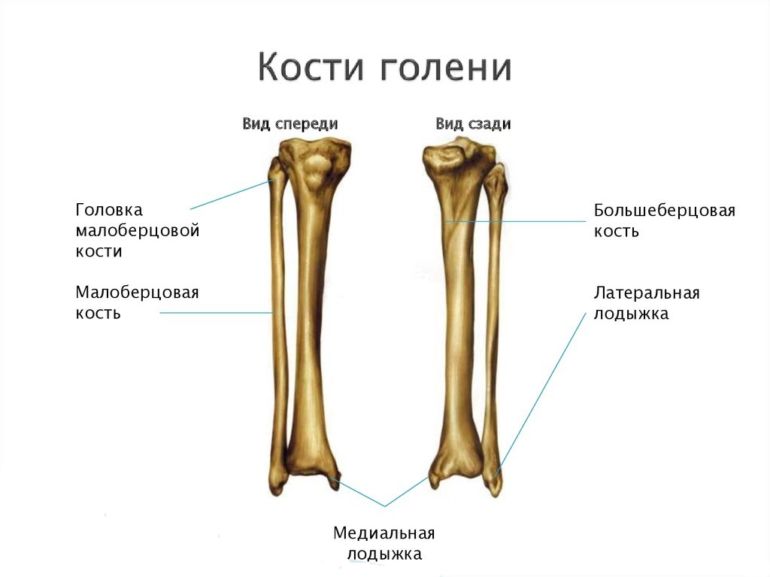
Стоение костей голени
Формирование нижних конечностей у человека происходило с целью возможного дальнейшего передвижения, поэтому важно здоровье каждого сустава, чтобы не происходило трения и не травмировались мышцы.
Лечение патологии
В случае, если консервативные методы не дали положительного результата, врачи могут принять решение о применении оперативного вмешательства. В большинстве случаев показанием к операции служит наличие у пациента межпозвоночных грыж.
Физиотерапевтические процедуры
В процессе терапии защемления, врачи используют все доступные методы. Главная цель физиотерапевтических процедур:
- устранение болевых ощущений;
- укрепление мышц;
- устранение декомпрессии и улучшение общего состояния здоровья пациента.
Необходимо добиться наибольшего результата при оказании на организм больного наименьшей нагрузки. Щадящее физическое воздействие позволяет эффективно снять воспаление, восстановить кровоток и снять спазм тканей с применением минимального количества медикаментозных средств.
Рефлексотерапия и массаж

Одна из методик применяемая при терапии защемления — рефлексотерапия. Считается родственной акупунктуре (иглоукалывание), методикой альтернативной медицины.
Ее суть заключается в воздействии на определённые зоны, находящиеся преимущественно на ушах, стопах и кистях рук. Достоверной статистики эффективности метода нет, но по словам рефлексологов, подобные процедуры способствуют улучшению нервной проводимости.
При выборе массажа необходимо помнить несколько правил. Первое – массаж не рекомендуется в острую фазу болезни и при наличии явного воспалительного процесса. Второе – процедуру должен проводить высококвалифицированный физиотерапевт.
Медикаментозная терапия
Основная задача лечения с помощью лекарственных препаратов – купирование болевого синдрома, снятие воспаления и устранение спазма мышц. В первую очередь, для терапии защемления применяют препараты из группы нестероидных противовоспалительных средств. К ним относятся:
Для расслабления спазмированных мышц применяют средства из группы миорелаксантов:
- Тубокурарин;
- Пипекуроний;
- Атракурий.
При отсутствии у пациента явных признаков сильного воспалительного процесса можно использовать крем или мазь от защемления нерва в ноге. Действуют согревающие гели- мази несколько медленнее традиционных таблеток, но обладают расслабляющим действием и эффективно снимают боль. Можно воспользоваться следующими препаратами:
Основные вспомогательные препараты
В качестве дополнительного медикаментозного лечения широко применяются:
- Хондропротекторы;
- Витаминные комплексы.
Для пациентов рекомендовано придерживаться строгой диеты, включающей в себя употребление овощей, фруктов и продуктов содержащих большое количество коллагена – белка животного происхождения, отвечающего за прочность костной и хрящевой ткани.

Лечебно-физкультурные комплексы – это неотъемлемая часть терапии и профилактики заболеваний опорно-двигательного аппарата. К лечебной гимнастике можно переходить только после снятия острого болевого синдрома и строго под наблюдением физиотерапевта.
Выполнять упражнения необходимо без резких движений и больших амплитуд. При возникновении сильного дискомфорта или боли, занятия следует прекратить. Также в качестве восстановительной гимнастики может выступать йога и тренировки, например, в бассейне.
Упражнения при защемлении
Все представленные упражнения, направлены на растяжение и укрепление мышц спины, голени и мышечно-связочного аппарата тазобедренных суставов. Выполнять их рекомендуется после прохождения острой фазы заболевания – в стадии ремиссии.
Не стоит делать движения с большим усилием. Чтобы предотвратить появление болевых ощущений выполняйте их плавно с постепенным увеличением количества повторений. На первоначальном этапе вполне достаточно ограничиться 5 – 7.
Признаки ишиаса
Ишиасом называется воспаление седалищного нерва, который является одним из самых крупных в организме. Он берет начало в спинном мозге, а его ветви проходят через ягодицы вдоль всей нижней конечности вплоть до пальцев стопы. Основные причины, вызывающие заболевание:
- длительное переохлаждение;
- компрессия нервных окончаний при смещении межпозвонкового диска;
- механические травмы поясничного отела позвоночника;
- тяжелые физические нагрузки;
- вирусные, инфекционные заболевания;
- травмы органов малого таза;
- синдром грушевидной мышцы;
- остеохондроз;
- костные шпоры на позвонках;
- сужение спинномозгового канала (стеноз);
- беременность;
- сахарный диабет;
- ревматоидный артрит;
- сдавливание нерва онкологическим новообразованием.
Воспаление седалищного нерва чаще всего поражает одну конечность, при этом противоположная сторона может неметь, покалывать, появляться ощущение мурашек. Это связано с нарушением иннервации мышечных тканей. Встречается и двустороннее воспаление седалищного нерва, больной испытывает сильную боль при попытке встать или совершить какое-либо движение.
Болевой синдром может быть разной степени интенсивности, сопровождаться покалываниями и онемением в ноге, потерей чувствительности мягких тканей.
Если не провести своевременное лечение, поражение седалищного нерва может привести к ограничению подвижности в колене, стопах, нарушению работы пищеварительной системы, возможно недержание мочи и кала, часто краснеет, отекает кожа на пояснице или в области бедра. Лечить заболевание необходимо у врача-невролога или невропатолога.
Этиологические факторы
К формированию доброкачественного фиброзного увеличения толщины нервного волокна стопы может привести сдавливание механического характера, возникающее в следующих вариантах:
- Использование обуви, имеющей высокий каблук. Здесь нагрузка всего тела направляется на подушечки, которые располагаются у основания фаланги, особо нагружаются располагающиеся между вторым-третьим и третьим-четвертым пальцами.
- Использование обуви, имеющей узкий носок. В этом случае головки плюсневых костей придвигаются ближе между собой, таким образом, сдавливая все ткани, что располагаются между ними (особенно нервные пучки).
- Поперечное плоскостопие. Оно может развиться и при травмировании (переломе) костей плюсны.
- Привычка хождения с подворотом стопы внутрь, что в свою очередь способствует натягиванию нервного волокна и его повреждению.
- Острое травмирование, гематома на участке расположения нервных пучков.
- Облитерирующие патологии ног.
- Избыточные физнагрузки на переднюю часть ступни во время интенсивных занятий спортом (во время прыгания и бега).
- Доброкачественные новообразования ступни стопы (липомы).
- Разнообразные патологии (в том числе и инфекционные и аутоиммунные), приводящие к возникновению воспалительного явления в плюсне-фаланговых сочленениях либо в соединительнотканных структурах стопы (капсулы суставные сухожильно-связочный аппарат).
Симптомы
Защемление нерва в ноге имеет такие симптомы:
- Болевые ощущения в нижних конечностях. Боль проявляется приступообразно и во время очередного припадка нога может дергаться, онемевать и покалывать. Ее интенсивность зависит от очага локализации и причины повреждения, поэтому дискомфорт может касаться как всей поверхности бедра, так и остаться в виде легкого онемение. Усиливаются болевые ощущения преимущественно во время ходьбы и из-за резких движений позвоночником;
- Приступы боли в спине. Наибольший дискомфорт ощущается в бедре со стороны поврежденного нерва, но иногда боль может касаться поясницы. Интенсивность болевых ощущений в спине преимущественно меньше, чем в ногах, но мышцы на ней так же дергает и покалывает;
- Ухудшение чувствительности. Проявления парестезии (покалывание, жжение, ощущение ползанья мурашек и онемение) свойственны невралгиям. Обычно такие признаки возникают на уровне ягодиц и бедра, но иногда касаются стопы и голени;
- Двигательные сбои. Сдавливание нервного пучка ведет к нарушениям в работе тазобедренного и коленного сустава. Больные при этом не могут быстро ходить и испытывают во время движения поврежденной конечностью сильную боль;
- Неправильная походка. При сильном защемлении нерва человека постоянно мучают болевые приступы, из-за чего он старается не наступать на больную ногу и хромает. Основная опора при этом идет на здоровую конечность, а поврежденную больной лишь немного подгибает, чтобы снизить боль;
- Ослабление мышечных тканей. При длительном течении патологии больные замечают снижение сил и отсутствие возможности делать полноценные движения ногами из-за скованности. Такие признаки зачастую остаются надолго и проявляются даже после выздоровления.
https://youtube.com/watch?v=SoRw_icepIg
https://youtube.com/watch?v=MwZaJKKJCFQ
Дополнительные методы терапии
На фоне прохождения медикаментозного курса терапии, больной должен соблюдать постельный режим, для улучшения эффекта от лечения можно походить на массаж после острой фазы (через 5-7 дней). Всего рекомендуется пройти не менее 10 сеансов и через полгода в целях профилактики повторить курс. Такая процедура способна снять мучающий больного мышечный спазм и снижает частоту и интенсивность болевых приступов. Она также благотворно влияет на кровообращение и улучшает проводимость поврежденных нервных тканей.
В период восстановления можно походить в бассейн для скорейшего выздоровления. Водные процедуры хорошо влияют на позвоночник, так как они способны укрепить мышцы и снять нагрузку со спины. Ходить в бассейн нужно хотя бы 1 раз в 7 дней.
Курс лечебной физкультуры врачи рекомендуют начать после острой фазы болезни. Упражнения можно выполнять, находясь дома или в спортзале, но желательно, чтобы первое занятие было под присмотром специалиста. Тренироваться, необходимо не перенапрягаясь и находясь при этом в комфортной одежде. Все движения должны быть плавными, так как любой резкий поворот способен спровоцировать болевой приступ. При возникновении боли необходимо прекратить занятие.
Каждый тип упражнения следует повторить не менее 6 раз, но при возникновении чувства усталости нужно немного отдохнуть и продолжить занятие после нормализации состояния. Обычный комплекс движений во время тренировки выглядит следующим образом:
Такие упражнения выполняются достаточно просто и не перетруждают спину. Укрепить мышцы позвоночника также можно с помощью йоги. Заниматься ею рекомендуется исключительно под присмотром специалиста, так как он сможет объяснить начинающему спортсмену все нюансы такого вида тренировки. Заниматься йогой допускается лишь после окончания острой фазы патологии.
Лечение поражения подошвенного нерва
Лечение назначается только после подтверждения диагноза врачом-специалистом. Проводится симптоматическое лечение (противоотечные средства, анальгетики). Показаны физиолечение, массаж, новокаиновые и гидрокортизоновые блокады, ортопедическая коррекция. Хирургическое вмешательство требуется при неэффективности консервативного лечения.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
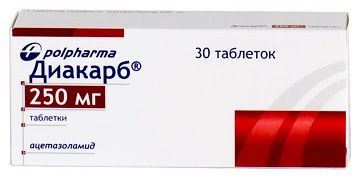
- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Вольтарен (нестероидное противовоспалительное средство). Режим дозирования: в/м в дозе 75 мг (содержимое 1 ампулы) 1 раз/сут.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м: 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Диакарб (диуретик). Режим дозирования: внутрь по 0,25 г 2 раза в день (утро, день) в течение 5-7 суток.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
Диагностика
Когда происходит защемление нерва в ноге, возникают отчетливые клинические признаки, боль. Диагностические процедуры направлены всегда на определение основной причины ущемления. Диагностика болезни, обусловленной защемлением нерва, направлена на выявление воспаления, деформации костей или хрящей, перенапряжения мышц или проблем с органами:
- Сначала специалист собирает жалобы.
- Выясняется неврологический статус. Степень преобразования сухожилий и наблюдение за рефлексами в поврежденной ноге. Выясняется степень чувствительности к температурам или боли, проблемы с походкой и аномальные движения.
- Лабораторные процедуры, проверка всех анализов.
- Консультация у узкопрофильных специалистов.
- КТ, МРТ.
- КЗИ органов таза.
- Сканирование радиоизотопами.
25.Большая подкожная вена
Большая
подкожная вена ноги поднимается от
вершины бедренного треугольника до
hiatus saphenus, где перегибается у нижнего
рога уходит в подфасциальную клетчатку
и впадает в бедренную вену. В большую
подкожную вену ноги впадает множество
ветвей, преимущественно около подкожной
щели. Почти 20% оттока крови от ниж
конечностей осуществляется ч/з подкожные
вены. Перед флебэктомией обязательно
проводят допплерографию для определения
целостности и проходимости глубоких
вен. Содержанием флебэктомии явл удаление
расширенных подкожный вен, перевязка
коммуникантных вен. Показатель качества
флебэктомии- отсутствие рецидивов.
Кроме оперативных методов флебэктомии
может быть применена склеротерапия.
Операция флебэктомии включает 3 этапа:
перевязка у места впадения большой
подкожной вены, удаление большой
подкожной вены и субфасциальная перевязка
коммуникантных вен. Перевязку б подкожной
вены осуществляют у самого места впадения
в бедренную вену (операция
Троянова-Тренделенбурга), чтобы исключить
рецидив. Удаление большой подкожной
вены (операция Бэбнока) производят
зондом Бэбнока. Зонд с оливой на конце
вводят ч/з отдельный разрез в области
медиальной лодыжки, проводят его кверху
по току крови, чтобы клапаны не мешали.
Зонд завяз на вене вверху, затем извлекают
зонд вниз вместе с подколен веной. При
извлечении вены м.б. отрыв коммуникантных
вен, ч/з несколько мал отдельных разрезов
вены перевязывают и зашив отверстие в
фасции(операция Линтона)..
Блокада бедренного нерва
-
Показания.
Блокаду бедренного нерва выполняют
как составную часть регионарной
анестезии для обеспечения хирургических
вмешательств на ноге. Аналгетический
эффект блокады бедренного нерва при
переломе бедренной кости делает
возможным транспортировку и установку
скобы для вытяжения. Еще одна область
применения — аналгезия после операций
в области коленного сустава. -
Анатомия.
Бедренный нерв берет начало от L2-L4 и
формируется в толще большой поясничной
мышцы. Проходя под подвздошной фасцией,
он иннервирует подвздошную мышцу, после
чего выходит на бедро через мышечную
лакуну. Па уровне паховой связки нерв
расположен латерально от бедренной
артерии. Дистальнее паховой связки
нерв отдает мышечные ветви к четырехглавой
мышце бедра, портняжной и гребенчатой
мышцам, а также чувствительные ветви
к коже медиальной и передней поверхности
бедра. Дистальнее паховой связки
бедренный нерв разделяется на
множественные конечные ветви. Фасциальный
футляр вокруг нерва формируется сразу
при выходе его из поясничной мышцы и
продолжается до уровня чуть ниже паховой
связки. Эта анатомическая особенность
объясняет проксимальное распространение
анестетика при дистальном введении,
что позволяет блокировать и другие
ветви поясничного сплетения, например
запирательный нерв и латеральный кожный
нерв бедра. -
Методика
выполнения блокады.
Больной должен находиться в положении
на спине. Определяют пульсацию на
бедренной артерии ниже паховой связки,
иглу вводят на 1 см латеральнее этой
точки. Используют иглу с затупленными
краями среза длиной 2,5 см и размером 23
G. Через иглу хорошо ощущается прокол
фасции, сразу после этого возникают
парестезии либо индуцированная
двигательная реакция (сокращение
четырехглавой мышцы бедра). Вводят 20
мл раствора анестетика. Если необходима
блокада одновременно бедренного,
запирательного и латерального кожного
нервов бедра, то дистальнее места
инъекции прижимают мягкие ткани и
вводят не менее 40 мл раствора анестетика.
Это футлярная периваскулярная блокада
«три из одного», предложенная
Уинни. -
Осложнения.
При дистальной инъекции блокада может
не распространиться на проксимальные
ветви. Существует риск внутривенной
инъекции, особенно если аспирационная
проба выполнялась не очень тщательно.
Возможна и интраневральная инъекция,
по ее вероятность ниже, чем при других
блокадах, из-за рассыпного типа ветвления
нерва.
Физиотерапевтическое воздействие
Тем, кого беспокоит вопрос, что делать при защемлении нерва в ноге, нужно обратить внимание на физиотерапию в обязательном порядке. Этот комплекс лечебных мероприятий улучшает кровообращение, уменьшает болевые ощущения, способствует прогреванию проблемного участка ноги и снимает отеки
https://www.youtube.com/watch?v=yuMKpVj68ZM
К сожалению, в некоторых ситуациях даже таких методик оказывается недостаточно, и боль продолжает мучить пациента
В этом случае нужно обратить внимание на стероидные гормоны («Преднидазол» и др.), лечение которыми производится короткими курсами. Эти средства не являются желаемым вариантом, но в крайних случаях помогают быстро снять отек нерва, равно как и его воспаление
Когда ощущается боль, указывающая на защемление нерва в ноге, иногда проблема на самом деле кроется в позвоночнике (грыжа, протрузия и т. п.). Если диагностика подтвердила данное предположение в случае с конкретным пациентом, то есть смысл использовать специальный защитный корсет, который помогает ощутимо снизить нагрузку на позвоночник.
И вот что важно знать: если проблема кроется в защемлении именно седалищного нерва, то стоит воздержаться от мануальной терапии и массажа, поскольку данные методики только усугубят и без того непростое состояние пациента