Интерстициальные заболевания легких
Содержание:
Нестероидные противоспалительные препараты. Основные положения
• НПВП более эффективны, чем парацетамол. • Лечение НПВП должно проводиться в сочетании с активной терапией БПВП. • Частота развития ремиссии на фоне монотерапии НПВП очень низка (2,3%). • В общей популяции больных РА НПВП в эквивалентных дозах достоверно не различаются по эффективности, но отличаются по частоте побочных эффектов поскольку эффективность НПВП у отдельных пациентов может существенно варьировать, необходим индивидуальный подбор наиболее эффективного НПВП у каждого пациента подбор эффективной дозы НПВП проводится в течение 14 дней.
• Не следует превышать рекомендуемую дозу НПВП и ингибиторов ЦОГ-2: обычно это приводит к увеличению токсичности, но не эффективности лечения. • Рекомендуется начинать лечение с назначения наиболее безопасных НПВП (короткий Т)/2, отсутствие кумуляции) и в минимально эффективной дозе. • Не следует принимать одновременно 2 и более различных НПВП (за исключением низких доз аспирина).
• Ингибиторы (селективные) ЦОГ-2 не уступают в эффективности стандартным (неселективным) НПВП
• При выборе НПВП необходимо принимать во внимание следующие факторы безопасность(наличие и характер факторов риска побочных эффектов) наличие сопутствующих заболеваний характер взаимодействия с другими ЛС, принимаемыми пациентом стоимость
• Все НПВП (а также селективные ингибиторы ЦОГ-2) чаще вызывают побочные эффекты со стороны ЖКТ, почек и сердечно-сосудистой системы, чем плацебо. Селективные ингибиторы ЦОГ-2 реже вызывают поражение ЖКТ, чем стандартные НПВП. При наличии в анамнезе тяжёлого поражения ЖКТ необходимо проведение противоязвенной терапии с использованием ингибиторов протонной помпы (омепразол) или мизопростола.
Хотя увеличение риска развития тромбозов на фоне лечения ингибиторами ЦОГ-2 (за исключением рофекоксиба) не доказано, до окончательного решения вопроса об их кардиоваскулярной безопасности необходимо предпринять следующие шаги: ❖ детально информировать врачей и пациентов о потенциальных кардиоваскулярных побочных эффектах всех препаратов, обладающих характеристиками ингибиторов ЦОГ-2; ❖ назначать их с особой осторожностью у пациентов, имеющих риск кардиоваскулярных осложнений; ❖ проводить тщательное мониторирование кардиоваскулярных осложнений (особенно артериальной гипертензии) на протяжении всего времени приёма препаратов; ❖ не превышать рекомендуемые дозы. При парентеральном и ректальном путях введения НПВП уменьшают выраженность симптоматических гастроэнтерологических побочных эффектов, но не снижают риск развития тяжёлых осложнений (перфорация, кровотечение )
У пациентов с факторами риска НПВП-гастропатии лечение следует начинать с ингибиторов ЦОГ-2 (мелоксикам, целекоксиб, нимесулид)
При парентеральном и ректальном путях введения НПВП уменьшают выраженность симптоматических гастроэнтерологических побочных эффектов, но не снижают риск развития тяжёлых осложнений (перфорация, кровотечение ). У пациентов с факторами риска НПВП-гастропатии лечение следует начинать с ингибиторов ЦОГ-2 (мелоксикам, целекоксиб, нимесулид).
К факторам риска развития НПВП-гастропатии относят следующие: ❖ возраст старше 65 лет ❖ тяжелое поражение ЖКТ в анамнезе (язвы, кровотечение, перфорации) ❖ сопутствующие заболевания (сердечно-сосудистая патология и др.) ❖ приём высоких доз НПВП ❖ сочетанный приём нескольких НПВП (включая низкие дозы аспирина) ❖ приём ГК и антикоагулянтов ❖ инфекция Helicobacter pylori.
• Не следует назначать целекоксиб пациентам с аллергией к сульфаниламидам, ко-тримаксозолу в анамнезе.
Ревматоидный артрит (РА) — аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным воспалительным поражением внутренних органов. Для РЕВМАТОИДНОГО АРТРИТА характерно разнообразие вариантов начала и течения.
Классификация болезней
Для того чтобы с точностью определять какое заболевание у больного, необходимо знать классификацию интерстициальной болезни легких. Она врачу дает возможность дифференцировать недуги.
На данное время существует единственная классификация интерстициальной болезни легких. Она была составлена еще в 2002 году в Соединенных Штатах Америки, сообществом торакальных докторов, а также обществом из Европы, которые изучали респираторные патологии. Итак, согласно этой классификации, существуют такие виды интерстициальной болезни легких:
- Известного происхождения.
- Неизвестного происхождения интерстициальные болезни легких.
- Интерстициальные болезни легких гранулематозного характера.
- Интерстиальные заболевания легких, которые связаны с иными заболеваниями.
К первой категории относят:
- Медикаментозные.
- Радиационные.
- Токсические.
- ассоциированные с вирусом иммунодефицита человека.
- Пневмомикозы.
- на фоне различных заболеваний коллагенозного происхождения (артриты ревматоидного происхождения, системная красная волчанка, склеродермии).
- на фоне иных инфекционных заболеваний (пневмонии пневмоцистного генеза, пневмонии атипичного характера, а также туберкулезы диссеменированного происхождения).
- на фоне различных аллергических реакция и заболеваний (альвеолит аллергического генеза).
Неизвестного происхождения интерстициальные болезни легких – это:
- Лимфогенная.
- Острая.
- Неспецифическая.
- Десвамативная.
- Фиброз легких идиопатического криптогенного происхождения.
Интерстициальные болезни легких гранулематозного характера – это:
- Саркоидозы легких.
- Гемосидерозы легких.
- Альвеолиты аллергического характера, которые возникли в результате воздействия факторов из окружающей среды.
Интерстиальные болезни легких, которые связаны с иными заболеваниями:
- Болезни печени(гепатит хронического течения, циррозы печени, как первичные, так и биллиарные).
- Патологии со стороны кишечника(неспецифический язвенный колит, болезнь Крона).
- Болезни, которые передаются по наследству.
- Опухоли злокачественного происхождения (саркома, плоскоклеточный рак и др.).
Диагностирование и лечение цистита интеркуррентной формы
То, что цистит имеет интеркуррентную форму, специалистам позволяет утверждать дизурия (нарушение функции мочеиспускания) на фоне частых вирусных заболеваний, снижения иммунитета и принятия большого количества препаратов для их лечения. Для подтверждения диагноза проводятся:
- клинический и биохимический анализы крови,
- общий анализ мочи и тест по Нечипоренко,
- бакпосев (определяет вид патогена для назначения эффективного антибиотика),
- обследование УЗИ,
- урография, МРТ, контрастный рентген (проводятся для исключения патологий почек и пузыря).
В процессе обследования уролог может отправить пациента для консультаций к терапевту, эндокринологу, стоматологу, лору, фтизиатру и другим специалистам.
Лечебный процесс подразумевает комплексную медикаментозную терапию, физиопроцедуры, меры профилактики рецидива недуга. Ощутив первые симптомы необходимо скорректировать ряд поведенческих факторов, которые позволят с большим комфортом пережить острую стадию болезни и не допустить распространения инфекции. Прежде всего, необходимо соблюдать постельный режим и употреблять большое количество чистой питьевой воды (до 2,5 литров в сутки). Также необходимо скорректировать свой рацион, исключив из него острые, кислые, копченые и жареные блюда, заменив их овощными супами и кашами. Будут полезны дополнительные водные процедуры, ухаживающие как за телом в целом, так и за наружными половыми органами в отдельности.
Как только будет установлен окончательный диагноз и определен патоген, вызвавший воспаление мочевого пузыря, доктор, с учетом анамнеза и индивидуальных особенностей пациента назначает лечение. В терапевтический комплекс входят антибиотики (за исключением нефротаксичной группы), обезболивающие, антигистамины, иммуностимуляторы, витаминный комплекс. В случае, когда бактерии проявляют устойчивость к антибиотикам, проводится озонотерапия.
Также предлагаем посетить наш форум о цистите, отзывы могут вам сильно помочь или оставляйте свои комментарии. Помните, что поделившись опытом вы можете кому-нибудь оказать посильную помощь.
Восстановление при осложнениях с повышенным сахаром в крови
Нарушенный гормональный фон всегда возникает при развитии симптомов диабета. Восстанавливают нормальное состояние методом изменения дозировки инсулина, согласно проведенным анализам крови на глюкозу. Для облегчения самочувствия пациента дозу не уменьшают, а наоборот — увеличивают в зависимости от осложнений.
Так, при гипертермии следуют следующей методике, доза увеличивается в зависимости от температуры тела:
- Преодоление планки в 37 градусов — увеличивают дозу инсулина на 10%.
- Выше 38 градусов — дозировка пересчитывается на 25%.
- Выше 39 градусов — добавляют 50%.
Следует избегать передозировок инсулина. Это может только усугубить ситуацию.
Диагностика респираторных инфекций
Вирусные респираторные инфекции диагностируются клинически на основании симптомов и местной эпидемиологии. Диагностика синдрома обычно достаточна для лечения пациента. Выявление конкретного патогена требуется редко.
Подробные диагностические обследования следует рассматривать в следующих случаях:
Ситуации, в которых знание конкретного патогена влияет на клиническое лечение.
Эпидемиологический надзор – выявление и определение причины вспышки.
Идентификация патогена может быть важна в тех редких случаях, когда рассматривается конкретная противовирусная терапия. В настоящее время такие случаи ограничиваются серьезными или тяжелыми инфекциями гриппа или RSV у пациентов с серьезно ослабленной иммунной системой
Также может иметь важное значение для выявления и сдерживания потенциальных вспышек идентификация конкретного патогена, особенно вируса гриппа или RSV, у госпитализированных пациентов. Быстрые диагностические тесты – экспресс-тесты на основе антигенов на грипп и RSV легко доступны, но они менее чувствительны, чем лабораторные анализы
Срочные тесты на месте оказания помощи обычно предназначены для случаев, когда клинический диагноз не определен.
Рассматривается противовирусная терапия. Идентификация вирусного патогена предотвратит дополнительную оценку или лечение бактериальной инфекции.

Эпидемиологический надзор
Обнаружение вирусных патогенов в мультиплексной панели (или индивидуально для гриппа и RSV) на основе ПЦР доступно в клинических лабораториях. Эти тесты быстрее и более чувствительны, чем экспресс-тесты, и предпочтительны для клинического использования.
Анализ на клеточные культуры или серологические тесты делаются медленнее, чем тесты ПЦР, но могут быть полезны для эпидемиологического надзора.
Патогенез.
Дезорганизация альвеолярной архитектоники — характерный признак
большинства форм ИЗЛ, — обусловлена хроническим воспалением дистальных отделов
респираторного тракта.
В случаях ИЗЛ установленной этиологии хронический воспалительный процесс
индуцируется известными агентами. При этом (например, при лекарственно-зависимой
патологии легких) причинные факторы, обладая цитотоксическим эффектом, оказывают
непосредственное повреждающее действие на легочную ткань. Среди ИЗЛ неизвестной
этиологии воспаление играет меньшую роль, и в основе повреждения и
дезорганизации легочной ткани лежат патологическая пролиферация мезенхимальных
клеток (например, при лимфангиолейомиоматозе) либо отложение депозитов
внеклеточного материала, в норме отсутствующего в респираторных отделах легких
(например, при альвеолярном протеинозе).
Различают два основных механизма повреждающего действия клеток воспаления на
альвеолы. Первый заключается в том, что клетки воспаления аккумулируются на
ограниченных участках альвеолярной стенки, а это приводит к ее повреждению и
нарушениям процесса газообмена. Второй предполагает выделение воспалительными
клетками большого числа медиаторов, повреждающих клетки паренхимы и
соединительнотканный матрикс, стимулирующих пролиферацию фибробластов, что и
приводит к формированию легочного фиброза.
В норме в одной альвеоле содержится около 60 альвеолярных макрофагов и 15
лимфоцитов, тогда как полиморфно-клеточные лейкоциты, как правило, не
обнаруживаются. При развитии же воспаления (в случае интерстициальных
заболеваний легких неясной этиологии) происходят следующие морфологические
изменения: 1) значительно увеличивается число клеток воспаления в респираторных
отделах легких; 2) изменяется соотношение воспалительных клеточных элементов —
для одних заболеваний характерно преобладание лимфоцитов, в других случаях
доминируют нейтрофилы, альвеолярные макрофаги и/или эозинофилы; 3) повышается
функциональная активность клеток воспаления. Последние активируются под
воздействием целого ряда медиаторов, которые в свою очередь оказывают
повреждающее действие на альвеолярные структуры. Так, некоторые медиаторы
инициируют процесс образования токсичных кислородных радикалов, которые вызывают
повреждение клеток паренхимы; высвобождающиеся при этом внутриклеточные протеазы
обусловливают дезорганизацию соединительнотканного матрикса легких.
Легочный фиброз развивается вследствие высвобождения альвеолярными макрофагами
медиаторных субстанций, инициирующих пролиферацию фибробластов. Эти медиаторы,
включая фибронектин и ростовой фактор альвеолярных макрофагов, способствуют
перемещению фибробластов в интерстиций. В результате резко увеличивается число
фибробластов, «продуцирующих» соединительную ткань, что и приводит к
формированию пневмофиброза.
Хотя представленные механизмы и являются достаточно специфичными для
идиопатического легочного фиброза, последний может рассматриваться в качестве
своеобразного образца развития и прогрессирования легочного фиброза для всей
группы ИЗЛ в целом. Обозначения: AMDGF — ростовой фактор альвеолярных
макрофагов.
При некоторых заболеваниях, относимых в рубрику ИЗЛ, в патологический процесс
вовлекаются также мелкие легочные артерии и вены. При этом в редких случаях
проявления легочного васкулита оказываются доминирующими, преобладая над менее
выраженными паренхиматозными изменениями. Иногда воспалительный процесс
ограничивается терминальными бронхиолами, что препятствует движению воздуха к
соответствующим альвеолам; с другой стороны, для отдельных форм ИЗЛ характерно
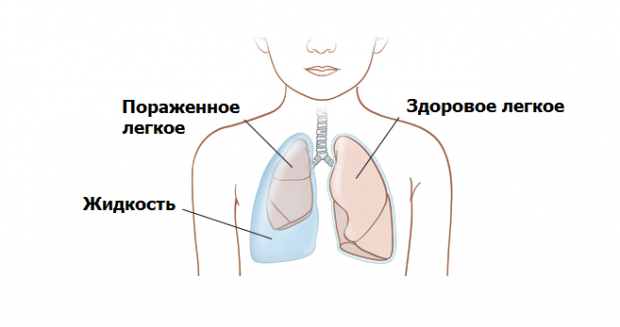
поражение висцеральной плевры с развитием плеврального выпота.
Известные причины интерстициальных заболеваний легких
Вдыхание различных веществ из окружающей атмосферы: неорганическая пыль
(пневмокониозы); органическая пыль (гиперсенситивные пневмониты или экзогенные
аллергические альвеолиты); газы; дымы; пары; аэрозоли
Лекарственные вещества
Вторичные, на фоне переносимых инфекционных воспалительных заболеваний легких
Радиационные воздействия Яды
Как стадия выздоровления после респираторного дистресс-синдрома взрослых
Альвеолярную стенку составляют четыре основных типа клеток: эпителиальные клетки
I и II типов, эндотелиальные и мезенхимальные клетки. Эпителиальные клетки I
типа, формирующие покровный плоский эпителий, напоминают по форме жареное яйцо и
выстилают до 95% всей внутренней поверхности альвеол. Эпителиальные клетки II
типа, имеющие кубическую форму, ответственны за выработку сурфактанта —
липопротеида, поверхностно-активного вещества, секретируемого особыми
пластинчатыми структурами цитоплазмы. Сурфактант секретируется внутрь альвеол и,
уменьшая поверхностное натяжение, придает стабильность респираторным отделам
легких. Соединение между отдельными эпителиальными клетками достаточно прочно,
чтобы препятствовать поступлению жидкой части крови внутрь альвеол при повышении
проницаемости легочных капилляров. Клетки I и II типов образуют своеобразный
эпителиальный пласт, «покоящийся» на базальной мембране, толщина которой
составляет 0,1 мкм. Эндотелиальные клетки, выстилающие внутреннюю поверхность
легочных капилляров, по своим характеристикам не отличаются от эндотелиальных
клеток любой другой локализации. Эндотелиальные клетки также располагаются на
базальной мембране толщиной 0,1 мкм; в тех местах, где эндотелиальные и
эпителиальные клетки тесно прилежат друг к другу, базальная мембрана значительно
истончается.
Мезенхимальные клетки представлены в основном фибробластами, а также
миофибробластами, гладкомышечными клетками и перицитами. Последние продуцируют
основное вещество соединительнотканного матрикса альвеолярной стенки.
Соединительная ткань альвеолярной стенки обозначается термином «интерстиций» и
представлена эпителиальной и эндотелиальной базальными мембранами и заключенным
между ними соединительнотканным матриксом. Соединительнотканный матрикс состоит
преимущественно из коллагена I типа (в минимальной степени присутствует и
коллаген III типа), фибриногена, эластических волокон и протеогликанов. Эти
макромолекулярные соединения осуществляют механическую «поддержку» альвеолярной
стенки и придают упругость дистальным отделам респираторного тракта.
Лечение
Пациентам с тяжёлыми ИЗЛ может потребоваться пересадка лёгких
Рубцевания тканей, возникающие при интерстициальных заболеваниях лёгких, необратимы, а лечение не всегда показывает эффективность в полном прекращении прогрессирования ИЗЛ. Одни терапевтические подходы помогают временно облегчить симптомы или замедлить развитие заболеваний, другие позволяют улучшить качество жизни пациентов.
Поскольку многие методы лечения рубцеваний пока не одобрены или ещё не проявили свою эффективность, пациенты с ИЗЛ могут опробовать экспериментальную терапию.
Лекарственные препараты
В настоящее время мировая наука продолжает искать методы лечения для специфических видов интерстициальных заболеваний лёгких. Однако в данный момент на основании доступных и научно доказанных терапевтических стратегий врачи могут порекомендовать следующее:
- Кортикостероиды. Многие люди с интерстициальными заболеваниями лёгких изначально начинают лечиться кортикостероидами (преднизон), иногда в сочетании с другими препаратами, которые подавляют иммунную систему. В зависимости от причины ИЗЛ, такие комбинации могут замедлить и даже остановить прогрессирование заболеваний.
- Средства, замедляющие прогрессирование идиопатического лёгочного фиброза. Препараты пирфенидон и нинтеданиб могут замедлить темпы прогрессирования заболеваний. Лечение указанными средствами может вызвать существенные побочные эффекты, поэтому их преимущества и недостатки необходимо взвешивать в ходе беседы с врачом.
- Средства для снижения кислотности в желудке. Гастроэзофагеальная рефлюксная болезнь оказывает влияние на большинство людей с идиопатическим лёгочным фиброзом, из-за чего могут возникать более тяжёлые повреждения лёгких. Если у пациента наблюдается кислотный рефлюкс, врач может выписать препараты для лечения ГЭРБ, например блокаторы H2-гистаминовых рецепторов или ингибиторы протонной помпы, такие как лансопразол, омепразол и пантопразол.
Кислородная терапия
Путём использования кислорода нельзя остановить повреждение лёгких, но такой подход может привести к следующим эффектам:
- облегчению дыхания и физической активности;
- предотвращению или уменьшению осложнений, связанных с низким уровнем кислорода в крови;
- снижению кровяного давления в правой стороне сердца;
- улучшению сна и общего самочувствия.
Обычно люди получают кислород, когда спят или занимаются физической активностью, хотя некоторые пациенты используют его круглосуточно.
Лёгочная реабилитация
Цель лёгочной реабилитации состоит не только в том, чтобы улучшить ежедневную активность пациентов с ИЗЛ, но и в том, чтобы помочь этим людям жить полноценной жизнью, от которой они могли бы получать удовольствие.
Программы лёгочной реабилитации сосредоточены на следующих моментах:
- физических упражнениях для повышения выносливости;
- дыхательных упражнениях для повышения производительности лёгких;
- эмоциональной поддержке;
- диетических консультациях.
Операции
Пересадка лёгких может быть крайней мерой для некоторых людей с тяжёлыми интерстициальными заболеваниями лёгких или для пациентов, состояние которых не улучшается в результате применения других терапевтических стратегий.
Изменение образа жизни и методы домашнего лечения
Заинтересованность, мотивация и активная вовлечённость самого пациента в процесс лечения наряду с поддержанием общего здоровья на максимально высоком уровне — важные составляющие жизни с интерстициальными заболеваниями лёгких. Именно поэтому пациентам необходимо делать следующее.
- Бороться с курением. Если человек имеет больные лёгкие, лучшее из того, чем он может помочь себе — отказ от курения. О том, как сделать это быстрее и легче, можно узнать у лечащего врача, который, наверняка, знает эффективные техники или специальные программы для пациентов, нуждающихся в отказе от вредной привычки. Кроме того, нельзя находиться возле людей, которые курят, поскольку пассивное курение также наносит лёгким ущерб.
- Хорошо питаться. Пациенты, страдающие ИЗЛ, могут терять вес по двум причинам. Во-первых, потребление пищи при таком состоянии связано с существенным дискомфортом, во-вторых, они слишком много энергии тратят на дыхательный процесс. Поэтому такие люди нуждаются в диете, богатой питательными веществами и содержащей необходимые объёмы калорий. Диетолог может дать консультацию по вопросам здорового питания.
- Прививаться. Респираторные инфекции могут ухудшать симптомы интерстициальных заболеваний лёгких. Поэтому люди с ИЗЛ должны быть привиты от пневмонии и регулярно делать прививки от гриппа.
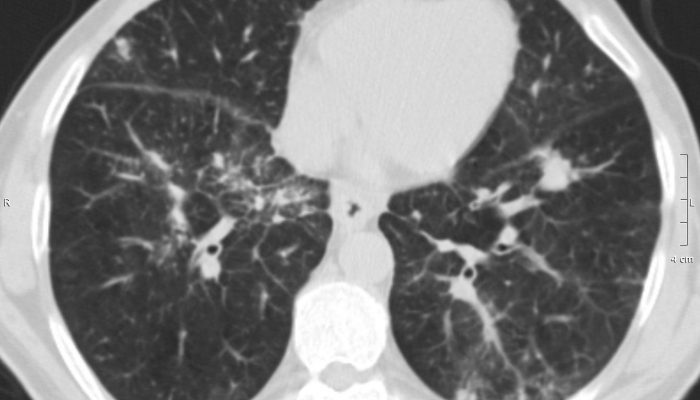
Идиопатическая интерстициальная пневмония: лечение, признаки на рентгене и симптомы
Интерстициальная пневмония – это воспаление легочных тканей, поражающее преимущественно альвеолярные стенки, эндотелий, капилляры и фиброзные ткани паренхимы легких.
Этим термином обозначают целую группу воспалительных процессов межуточной ткани легких неустановленного происхождения. Диагностируется у пациентов разного возраста и пола: может заболеть как взрослый, так и ребенок. Часто исходом заболевания становится пневмофиброз.
Наиболее характерные проявления патологии – прогрессирующая одышка и ухудшение дыхательной функции.
Причины заболевания
Механизмы происхождения этого заболевания исследователями точно не установлены, поэтому оно носит название идиопатической интерстициальной пневмонии. Есть мнение, что болезнь может начинаться по причине расстройства иммунологической саморегуляции, а толчком к его развитию становится появление антигена, на который иммунная система реагирует активной выработкой антител.
Провоцирующими факторами развития этой тяжелой патологии могут выступать:
- возбудители инфекций – цитомегаловирусы, герпесвирусы, вирусы, провоцирующие респираторные инфекции, некоторые виды бактерий (микоплазмы, хламидии, легионеллы, паразитирующие микроорганизмы: риккетсии, пневмоцисты);
- вдыхание некоторых разновидностей пылевых частиц;
- длительное курение (болезнь может развиваться также у тех, кто избавился от этой вредной привычки);Цитомегаловирусы
- иммунодефицитные состояния, например, заболевание ВИЧ и СПИДом, особенно в раннем детском возрасте;
- наличие некоторых аутоиммунных патологий, например, болезни Шегрена (поражаются соединительные ткани с вовлечением в патологический процесс желез внешней секреции);
- некоторые ревматические болезни, протекающие с поражением соединительной ткани;
- медикаментозное лечение некоторыми препаратами (антиаритмическими и противоревматическими).
Симптоматика
Все формы заболевания сопровождаются рядом общих симптомов. Среди них:
Сухой кашель
- кашель (сухой, малопродуктивный);
- одышка (на начальных этапах развития патологии возникает при физической нагрузке, при прогрессировании – проявляется даже в спокойном состоянии);
- затруднение дыхания, невозможность полноценно вдохнуть, ощущение нехватки воздуха;
- боли в области поражения, иногда очень интенсивные, имеющие тенденцию к усилению при попытке вдохнуть полной грудью;
- проявления обструкции бронхов (чаще всего сопровождают десквамативную форму заболевания);
- лихорадочные явления (характерны для криптогенной, неспецифической и лимфоидной форм);
- нарушения сна;
- высокая утомляемость при незначительных нагрузках;
- потеря аппетита, снижение веса.
Для острой формы характерно внезапное начало и стремительное развитие, быстро нарастают симптомы дыхательной недостаточности, более 50% больных умирают. Идиопатический легочный фиброз, напротив, начинается незаметно, симптоматика нарастает довольно медленно. Когда патологический процесс начинает прогрессировать, у пациента наблюдаются нарушения дыхательной функции, легочная гипертензия.
Прогноз и профилактика
Прогнозы при этой патологии зависят от того, в какой форме она протекает, а также от того, насколько выражены фиброзные изменения легочных тканей.
В среднем с таким заболеванием люди живут около пяти лет, если же оно протекает в форме идиопатического легочного фиброза, осложненного склерозом тканей легких и недостаточностью функции дыхательной и сердечно-сосудистой систем, то перспективы значительно ухудшаются, выживаемость не превышает трех лет.
Интерстициальная пневмония в острой форме – тяжелое и опасное заболевание, которое даже при раннем выявлении и адекватной терапии приводит к смерти в более чем в половине диагностированных случаев.
При неспецифической интерстициальной пневмонии добиться улучшения клинических показателей и стабилизации состояния больного удается в 70-75% случаев. В трети случаев прогноз жизни оценивается в 10 лет.
Десквамативную интерстициальную пневмонию удается стабилизировать у 65% пациентов, более 90% живут до 10 лет, 60% – пять лет. Иногда при помощи терапии удается добиться стойкой ремиссии.
При лимфоидной и криптогенной формах прогнозы, как правило, благоприятные.
Профилактика интерстициальных заболеваний легких заключается в отказе от курения, регулярном проведении вакцинаций против гриппа, пневмококковой инфекции, предупреждении бактериальных инфекций, исключении влияния вредных и опасных факторов.
Симптомы
Вне зависимости от причин, вызвавших заболевание, многие интерстициальные болезни имеют сходные неспецифические признаки. Как правило, они развиваются постепенно. Основными симптомами являются:
- повышение температуры до субфебрильных значений,
- общая слабость,
- снижение аппетита,
- быстрая утомляемость,
- нарушения сна,
- потеря веса.
На поздних стадиях интерстициальная болезнь лёгких сопровождается гипоксией. Симптомами недостатка кислорода выступают:
- головная боль,
- повышенная возбудимость,
- головокружения,
- цианоз,
- тахикардия,
- аритмия.
У людей пожилого и старческого возраста заболевание часто приводит к осложнениям со стороны сердечно-сосудистой системы.