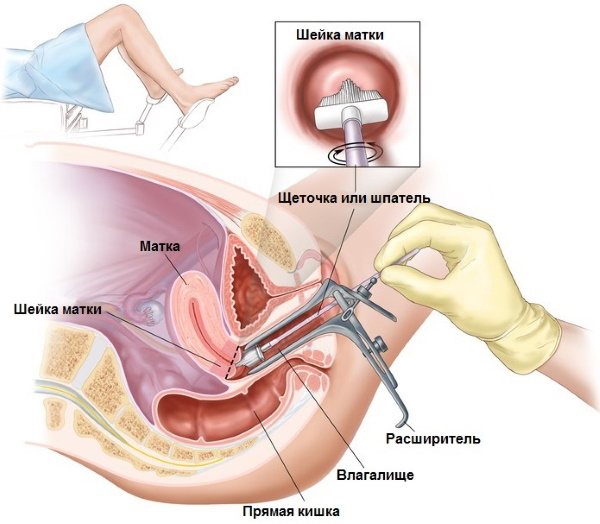
Кишечная палочка в моче
Содержание:
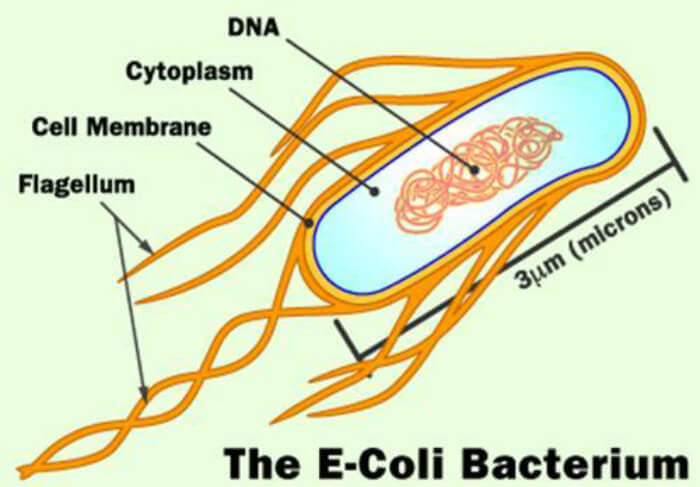
Свойства возбудителя
Данный вид бактерий по своей способности вызывать заболевания делится на патогенные и условно-патогенные формы. Первые попадают в организм из вне и являются возбудителями эшерихиозов – инфекционного заболевания, ведущим симптомом которого является диарея. Одной из распространенных патогенных бактерий данной формы является гемолитическая кишечная палочка. Гемолизирующая палочка считается наиболее опасной, способной привести к летальному исходу у пациентов детского возраста.
Условно-патогенные представители входят в состав нормальной микрофлоры организма, большей частью локализуются в толстой кишке. При благоприятных факторах (к примеру, при снижении иммунологической реактивности) они приводят к развитию эндогенной инфекции:
- определенные штаммы кишечной палочки инициируют развитие менингита;
- другие – сепсис;
- третьи (уропатогенные) – являются причиной возникновения уретритов.
Лечение народными средствами
Порошок мумие
Принимать вещество следует в течение 30 дней перед основными приемами пищи. Все необходимо принимать 1,5 г мумие, разделенных на три приема. Запивается вещество стаканом чистой воды. Если проглотить порошок сложно, его можно развести в жидкости или приобрести таблетированную форму вещества. Через месяц использования обязательно делается пауза.
Настой донника
В равных количествах смешать донник лекарственный с цветками мать-и-мачехи, а также золототысячника. Травяную смесь разделить на несколько порций по столовой ложке и каждую порцию готовить отдельно по необходимости. Для этого ее заливают 250 мл кипятка и варят еще 10-15 минут. Сразу с огня процедить отвар и пить его по 5-6 раз в течение суток по несколько глотков. Одна столовая ложка растительной смеси – суточная доза. Курс лечения 15-30 дней.
5 Признаки заболевания. Когда назначают обследование?
Симптомы бактериурии неспецифические, характерные для многих инфекционно-воспалительных процессов.
Симптомы зависят от места и типа E. coli, вызывающей инфекцию и включают:
- боли и жжение в уретре;
- нарушение процесса мочеиспускания;
- изменение цвета мочи, появление запаха;
- боли в нижней части живота и пояснице.
Обращаться к врачу следует при появлении первых симптомов.
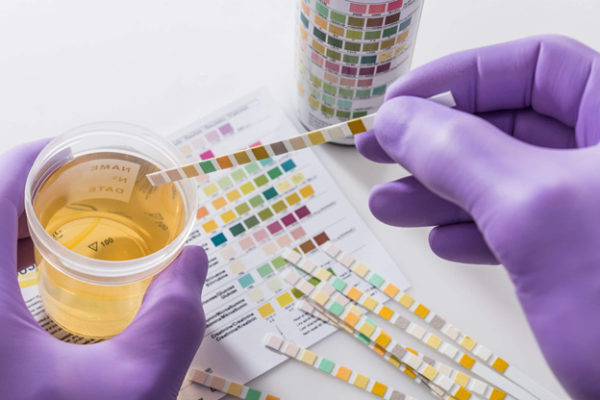
Кишечная палочка выявляется с помощью лабораторных тестов:
- Микроскопия мочи позволяет оценить состав урины и степень выраженности воспалительного процесса.
- Тест на нитриты – мочевые тест-полоски окрашиваются при наличии нитритов.
- Бакпосев мочи выявляет виды бактерий и их концентрацию. Анализ позволяет определить наличие и других патогенных микроорганизмов. Недостатком исследования является длительное ожидание результата – до 5 дней.
- Тест на чувствительность к антибиотикам назначается, когда количество патогенной флоры более 103. Исследование выявляет к каким видам антибактериальных препаратов у E. coli и других патогенных бактерий устойчивая резистентность и к каким патогены чувствительны.
Дополнительно проводятся УЗИ почек, органов малого таза, простаты. Женщинам обязателен осмотр гинеколога.
Бактериурия у беременных
Состояние организма, при котором в моче выявляют большое количество кишечных палочек, носит название бактериурии. Довольно часто такую патологию диагностирую в период беременности. Чем раньше будет обнаружена бактерия, тем больше шансов на скорое выздоровление и отсутствие осложнений.

Бактериурия может быть двух типов:
- настоящая, когда патогенный микроорганизм попал в органы мочеполовой системы из кишечника и изначально присутствует в моче;
- ложная, когда палочка попадает в мочу через кровь, которая идет из других очагов воспаления.
Симптомы бактериурии
Бактериурия при беременности может первое время протекать без проявления каких-либо характерных признаков. Но с ростом плода, ослаблением иммунитета и увеличением нагрузки начинается ухудшение самочувствия.
Первоначально женщина начинает замечать признаки вагинита и изменения в цвете мочи. По мере продвижения бактерий и заражения органов мочевыделительной системы начинается острое воспаление и более явные признаки воспаления, схожие с симптомами при пиелонефрите и цистите.
Бактериурия проявляет себя следующими симптомами:
- самопроизвольное вытекание мочи;
- изменение в цвете и запахе урины, а также выпадение осадка;
- болезненность при мочеиспускании;
- боли в районе спины и живота;
- приступы потливости и холода;
- обильные влагалищные выделения с резким запахом;
- приступы тошноты, рвота;
- понижение аппетита;
- слабость, утомляемость.
Отсутствие симптомов на начальной стадии значительно затрудняет диагностику патологии. При первых неприятных признаках со стороны мочеполовой системы следует незамедлительно обратиться к врачу и провести обследование.
Влияние заболевания на плод

Наличие escherichia coli в составе мочи у беременной женщины является очень опасным состоянием. Данная бактерия выделяет сильные токсины и вызывает развитие воспалительных процессов в тех органах, где она поселяется. Воспаления еще сильнее снижают иммунитет беременной, вследствие чего в организм могут свободно проникать другие инфекции.
Среди возможных осложнений бактериурии в период беременности можно назвать:
- начало родовой деятельности раньше срока или выкидыш из-за раннего отхождения околоплодных вод;
- отслоение плаценты из-за попыток бактерии проникнуть кровоток плода;
- врожденные патологии ребенка из-за проникновения палочки в кровь плода;
- развитие у ребенка менингита из-за того, что бактерия очень токсична;
- необратимые повреждения почек;
- пневмония или сепсис в результате заражения органов;
- повреждение оболочек пищеварительного тракта;
- гибель ребенка после рождения из-за инфицирования в момент родов. Иммунитет малыша очень слабый и не может противостоять бактериям, ребенок погибает.

Такие опасные последствия можно избежать, если вовремя обратиться к врачу и провести соответствующее лечение.
Симптомы данной проблемы
Признаки и симптомы мочеполовой системы не всегда проявляются.
Однако, основными из них являются:
- сильное желание сходить в туалет;
- чувство жжения при мочеиспускании;
- частое отхождение мочи в незначительных количествах;
- мутная моча;
- моча красного, розового или цвета кока-колы – признак наличия крови;
- стойкий запах;
- боли в тазу у женщин – особенно в центре таза и вокруг лобных костей.
У пенсионеров инфекцию мочевыводящих путей могут принять за другую патологию, вот почему необходима тщательная диагностика.
Специфические проявления мочевых инфекций:
- Почки (острый пиелонефрит) – боль по бокам и сзади в спине, высокая температура, озноб и дрожь, тошнота, рвота.
- Мочевой пузырь (цистит) – давление в тазу, дискомфорт в нижней части живота, частые болезненные мочеиспускания, кровь в моче.
- Мочевыводящий канал (уретрит) – выделения, жжение при мочеиспускании.
www.mayoclinic.org
Возможные заболевания
Сегодня известно огромное количество бактерий-возбудителей, провоцирующих развитие различных заболеваний органов мочеполовой системы, и эшерихия коли является одной из наиболее распространенных. Особенно вероятность инфицирования повышается, если мочевыделительная система расположена слишком близко к кишечнику.
Как показывает практика, заболевания, вызванные этим возбудителем, чаще поражают представительниц прекрасного пола, нежели мужчин. Присутствие микроорганизма в моче может привести к развитию таких патологий:
- цистит. Основная характеристика заболевания – воспаление мочевого пузыря. Недуг сопровождается частыми позывами к мочеиспусканию, тянущими болями в брюшной полости и общей ослабленностью. В запущенных случаях может повыситься температура. Цистит диагностируется в основном у женщин и при отсутствии своевременного лечения может перейти в хроническую форму;
- пиелонефрит. При этой патологии поражается канальная система почек. Заболевание чаще протекает в острой форме, но также может перейти и в хроническую, что повлечет за собой частые обострения. Основные симптомы заболевания – боли в пояснице со стороны пораженной почки, тошнота, незначительное повышение температуры, ухудшение аппетита;
- вульвит. Заболевание воспалительной природы, поражающее наружные половые органы у представительниц прекрасного пола. При обострении заболевания возникает сильный зуд и жжение в пораженных участках. Болезнь сопровождается покраснением тканей половых губ и обильными выделениями. Чаще всего вульвит является следствием травмирования половых органов;
- эндометрит. Патологический процесс, основной характеристикой которого является воспаление эндометрия маточных тканей. Данная болезнь является довольно опасной, поскольку часто дает осложнения на органы репродуктивной системы. При отсутствии своевременной терапии может стать причиной бесплодия. Эндометрит сопровождается болевыми ощущениями внизу живота, повышением температуры тела, учащенным сердцебиением и болезненностью при мочеиспускании. Чаще недуг диагностируется у женщин, имеющих внутриматочную спираль;
- простатит. Мужское заболевание, основной характеристикой которого является воспаление предстательной железы;
- уретрит. Заболевание имеет инфекционную природу и поражает мочеиспускательный канал. Больной ощущает сильные боли при мочеиспускании, выделение слизи из уретры и покраснение. При отсутствии терапии болезнь может поразить другие органы мочеполовой системы и перейти в хроническую стадию.
Специалисты предупреждают пациентов, что гемолитическая кишечная палочка (haemolyticus) эшерихия коли может спровоцировать развитие самых разных заболеваний мочевыделительной и половой систем. Для выявления общей клинической картины потребуется сдать различные анализы и пройти инструментальную диагностику.
 Вот так под микроскопом выглядит кишечная палочка
Вот так под микроскопом выглядит кишечная палочка
Патологии
В зависимости от возраста, а также общего состояния здоровья, присутствие в организме кишечной палочки может отразиться на человеке по-разному. Но, даже не учитывая это, можно смело говорить, что эта грамположительная бактерия достаточно опасная и коварная. Рассмотрим детальнее, чем она грозит для взрослых, детей и беременных.
У взрослых
Заболеваний, которые могут развиваться на фоне проникновения кишечной палочки, очень много. Так, например, если обратиться к данным медицинских исследований, то можно узнать, что около 80% получили простатит ввиду активного размножения кишечной палочки. Что касается женского пола, то у этих пациенток развивается цистит, пиелонефрит, уретрит, дисбактериоз, воспаление слизистой оболочки влагалища.
Если своевременно не выявить бактерию, то в будущем она однозначно станет причиной развития и более серьезных заболеваний, среди которых эндометриоз. В результате этого женщины будут страдать от нарушения менструального цикла, у них появятся кровотечения, которые сложно остановить, а также будет развиваться бесплодие. Не исключено воспаление яичников, яичек и придатков, при этом лечение может потребоваться хирургическое.
У беременных
Кишечная палочка для женщин, которые находятся в процессе вынашивания ребенка, очень опасные, при этом как для самой матери, так и для развивающегося плода. Это обусловлено тем, что во время родовой деятельности инфекция может поразить организм младенца. Также девушка может страдать от дисбактериоза влагалища, цистита, воспаления почек и мочеточников.
При таких состояниях обязательно требуется медикаментозное лечение. Как известно, все лекарственные препараты, так или иначе, сказываются на процессе внутриутробного развития плода. Чтобы обезопасить себя и будущего ребенка, необходимо регулярно менять постельное и нательное белье, мыть руки после прогулок и поездок в транспорте, не есть грязные фрукты и овощи.
У ребенка
В большинстве случаев проникновение кишечной палочки в организм ребенка происходит в ситуациях, когда он редко моет руки, фрукты и овощи перед употреблением. Что касается присутствия бактерии в моче, то сюда она попадает вместе с каловыми массами, если их следы остались на наружных половых органах.
Зачастую проникновение микроорганизма не сопровождается какой-либо симптоматикой, а увеличение его численности не происходит. Но не исключено, что у ребенка может развиться цистит или уретрит, который сопровождается проблемами с мочеиспусканием и режущими болями в области мочевыводящего канала.
Что касается младенцев, то у них кишечная палочка попадает в мочу вместе с каловыми массами, но также инфицирование могло произойти во время родовой деятельности. Если бактерии будут активно размножаться, у ребенка начнется воспаление в мочевыводящей системе или почках, что станет причиной развития пиелонефрита.
Лекарственные препараты для лечения
В случае если зафиксирована бактерия Esherichia coli, то следует немедленно начать лечение, которое основано на антибактериальной терапии, с учетом результатов анализов.
Для беременных подбираются самые безобидные виды антибактериальных препаратов, с учетом срока беременности, с наименьшими побочными эффектами и противопоказаниями. Они прописываются в щадящей дозировке, которые не должны навредить здоровью матери и малыша. Большую роль в лечении кишечной палочки играет восстановление водно-солевого баланса. При первых же признаках обезвоживания назначаются Регидрон, Оралит, Ацесоль или Трисоль. Самолечение, конечно же, в этой ситуации противопоказано.
Антибиотики
Лечение должно проводиться следующими видами антибиотиков:
- Амоксициллин (Аугментин, Амоксиклав).
- Пенициллин.
- Цефалоспорины (их выбор зависит от срока беременности).
Разрешенные лекарства для беременных
Для беременных также хорошим эффектом обладает противомикробный препарат – Фурагин, у которого нет противопоказаний, но принимать его можно лишь до 35 недель. Для гомеопатического лечения гинекологи прописывают противовоспалительный препарат растительного происхождения – Канефрон.
Лечение недуга народными средствами
Конечно же, без медикаментозной терапии здесь не обойтись, но лечение народными методами очень эффективно в этой ситуации. Беременной женщине следует каждый день подмываться настоями Ромашки, Череды или Календулы. Они обладают прекрасными антимикробными и противовоспалительными свойствами.
Хорошим средством является отвар Подорожника, заваренный кипятком, который следует пить 2—3 раза в день 10 дней.
Отлично зарекомендовал себя Чистотел лекарственный, который имеет противовоспалительное свойство. Его тоже надо залить кипятком и дать настоятся, пить по 10 миллилитров 1 раз в сутки.
Рекомендуем по теме:
Норма сахара в моче
Для дезинфекции кишечника отлично подходит отвар Подсолнечника обычного, путем заваривания кипятком.
Хорошим средством для лечения этого недуга является мумие. Принимать его нужно 3 раза в день по 0,5 граммов до еды, 1 месяц, через 5 дней повторить курс.
Кисломолочные продукты пагубно влияют на кишечную палочку, а именно простокваша и творожная сыворотка, которые нормализуют процесс пищеварения.
Лапчатка гусиная обладает отличными лечебными свойствами: противовоспалительным и антибактериальным. Готовить его нужно следующим образом – 1 столовую ложку растения залить стаканом кипятка, поставить на огонь и варить 25 минут. После чего дать ему настояться всю ночь. Утром процедить и пить получившийся отвар три раза в течение всего дня.
Настой из смеси лекарственных трав, а именно Репешка, Зверобоя, Ромашки, Подорожника и перечной Мяты обладает губительным свойством на кишечную палочку. Надо хорошо смешать все эти травы, и 1 столовую ложку полученной смеси залить 0,5 литром крутого кипятка, хорошенько укутать на 30 минут. Полученный отвар пить как чай.
Кишечная палочка поражает не только органы пищеварения, но и мочеполовую систему. В этом случае рекомендуется пить отвар Череды. Готовится он очень просто: 10 граммов травы залить стаканом кипяченой воды комнатной температуры и оставить на водяную баню на 15 минут. Если пить отвар по 1 столовой ложке 3 раза в день, он окажет прекрасное противовоспалительное действие.
Кишечная палочка при беременности: общие сведения о бактерии
В кишечнике каждого человека находится большое количество различных микроорганизмов, большинство из которых благотворно сказываются на общем состоянии организма, так как принимают участие в его обменных процессах. Среди них есть и кишечная палочка, которую ученые именуют escherichia coli.
Представляет она собой целую группу бактерий, разделенных на два противоположных лагеря — друзья и враги. Первые помогают человеку, поддерживая на должном уровне микрофлору кишечника, а вторые, наоборот, вызывают инфекционные и воспалительные заболевания. Своей целью обычно возбудители выбирают органы репродуктивной, выделительной и пищеварительной систем.
Женский форум о беременности и материнстве содержит очень много информации о таком явлении, как бактериурия во время вынашивания малыша. Снижение иммунитета способствует проникновению микроорганизма в мочевыводящие пути, создавая обширные инфекционно-воспалительные очаги.
Отзывы большинства женщин подтверждают, что после анализа мочи врач сообщал им о наличии кишечной палочки. Чаще всего показатель в личном деле пациентки записывался, как «escherichia coli в моче 10^6». В таких случаях с лечением медлить не рекомендуется.
Как попадает кишечная палочка в мочевой пузырь: 3 способа
Кишечная палочка может проникнуть в мочевой пузырь при попадании на внешние половые органы из прямой кишки или из внешней среды. В этом случае бактерии начинают усиленно размножаться, что становится причиной развития цистита, уретрита, вульвовагинита и пиелонефрита у женщин.
Итак, что же такое цистит?
Цистит — это заболевание слизистой оболочки мочевого пузыря, которое носит инфекционно-воспалительный характер.
Каким же образом бактерия попадает в мочеиспускательный канал, а затем и в мочевой пузырь? Давайте рассмотрим самые частые способы.
- Небезопасный секс. Это самый частый способ инфицирования мочеполовой системы. Вероятность инфицирования мочеиспускательного канала у женщин и мужчин возрастает при незащищенном сексе. Этот факт подтверждает и статистика, которая гласит о том, что женщины, достигшие детородного возраста и ведущие активную половую жизнь, страдают циститами чаще, чем дети и подростки.
- Загрязненные водоемы и земля. Кишечная палочка может долго жить и сохранять способность к размножению в окружающей среде — почве и водоемах. Поэтому попасть в мочевые пути, а затем и в мочевой пузырь может при купании в грязном водоеме или прикосновении гениталиями к загрязненной земле.
- Пренебрежение правилами гигиены. Обычно с появлением кишечной палочки в моче сталкиваются женщины, что обусловлено особенностями строения половых органов. Проникновению патогенных бактерий в уретру способствует также неправильное выполнение гигиенических процедур и ношение тесного синтетического нижнего белья.
Но, несмотря на все эти способы, обязательно нужно учесть то, что инфекции нижних мочевых путей имеют четко выраженные гендерные различия: в возрасте до 55 лет значительно чаще болеют женщины, и лишь в более старшем возрасте отмечается выравнивание пропорции.
Поэтому, можно сделать вывод о том, что женщины имеют выше риск «подхватить» данное заболевание, чем мужчины.
Однако, не все так уж страшно, как кажется на первый взгляд.
Когда бактерия попадает в мочевые пути, она может естественным способом выходить при мочеиспускании. Но при наличии определенных условий бактерия может поселиться в слизистой мочеиспускательного канала и восходящим путем попасть в мочевой пузырь.
Вот о них мы и поговорим дальше.
Условия, которые увеличивают риск попадания инфекции в мочевой пузырь:
- редкое опорожнение мочевого пузыря (реже 1 раза в 3 часа), в том числе при аномалиях развития органов мочевыделительной системы, и сопутствующих заболеваниях мочеполовой системы.
- сдавливание мочевого пузыря во время беременности.
- сахарный диабет, который влияет на состав мочи.
- инфицирование мочеполовых путей другими микроорганизмами, так как микробы из половых органов беспрепятственно проникают в мочевой пузырь.
- гормональные изменения в организме, так как даже незначительные колебания половых гормонов и гормонов надпочечников могут вызвать нарушение слизистой мочевого пузыря и как следствие плохую устойчивость к микробам.
В том числе гормональные изменения во время беременности, в период грудного вскармливания и в период менопаузы в связи с понижением уровня эстрадиола в организме.
- прием любых комбинированных оральных контрацептивов (КОК), которые также вызывают гормональный дисбаланс и снижение уровня эстрогена, со всеми вытекающими последствиями, в виде сильнейшего истощающего воздействия на все слизистые в организме и слизистую мочевого пузыря в том числе, тем самым увеличивая риск развития мочеполовых инфекций.
- использование женщинами вагинальных колпачков, внутриматочных спиралей, противозачаточного кольца в качестве средства контрацепции.
- использование искусственных смазок с контрацептивным эффектом, мыла для подмываний, пены для ванной. Всё это делает половые органы беззащитными перед инфекцией, поскольку нарушает кислотный баланс влагалища, естественную микрофлору урогенитальных путей и раздражает вход в мочеиспускательный канал.
- снижение местного и общего иммунитета, стресс, хронические заболевания.
- изменение и повреждение слизистой оболочки мочеиспускательного канала при лучевой терапии.
- расположение уретры глубоко во влагалище (влагалищная эктопия уретры).
- чрезмерная подвижность уретры во время полового акта (гипермобильность уретры).
- перенесенные операции на мочеполовых органах и органах малого таза.
- агрессивный половой акт, вызывающий микротрещинки слизистой.
Если вы обнаружили у себя данные условия, то помните о том, что это может стать причиной появления у вас цистита. Поэтому, будьте осторожнее и внимательней к своему здоровью.
А мы идем дальше и рассмотрим следующую тему — какие виды кишечных палочек существуют.
Лечение
Лечится цистит, вызванный патогенными микроорганизмами, антибактериальными средствами. Самостоятельное лечение с применением известных препаратов и рецептов народной медицины приглушает симптоматику заболевания, но не устраняет основную причину недуга. Затаившиеся бактерии провоцируют рецидивы патологии, что впоследствии приводит к переходу недуга в хроническую форму.
Возбудители мочевой инфекции чувствительны к фторхинолонам, цефалоспоринам, аминогликозидам, тетрациклинам, аминопенициллинам. Выбор подходящего препарата осуществляет доктор, опираясь на результаты биохимического анализа урины и общее состояние пациента. При остром цистите лечение антибиотиками проводится на протяжении 3–5 суток. При хронической форме курс увеличивают до 10 суток.

Медикаментозное лечение заболевания начинается только после проведения необходимых анализов
Патогенетическое лечение предусматривает применение:
препаратов, влияющих на иммунные способности ослабленного организма; медикаментов для устранения гипоксии тканей; сосудорасширяющих лекарств для улучшения кровотока и проницаемости капилляров; нестероидных противовоспалительных средств для устранения болевых ощущений и уменьшения воспаления; спазмолитиков для снятия мышечных спазмов.
Медики также заостряют внимание на соблюдении:
рекомендаций по диетическому питанию, которое должно включать сбалансированное количество белка и витамин, способствовать перистальтике кишечника; режима труда и отдыха; требований по употреблению обильного питья, что способствует вымыванию бактерий и уменьшает раздражение слизистой концентрированной мочой. 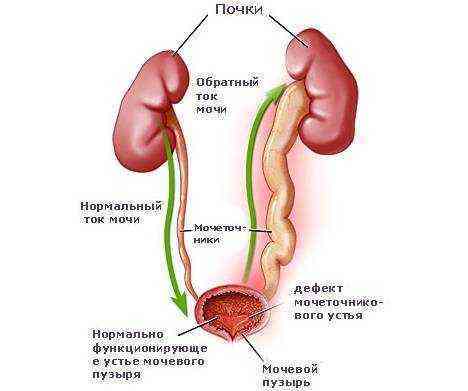
Отсутствие лечения цистита приведет, как вариант, к развитию пузырно-мочеточникового рефлюкса
Бактериальный цистит без грамотной терапии угрожает не только ухудшением самочувствия, но и осложнениями в виде:
геморрагического цистита; интерстициального цистита; гангренозного цистита; тригонита; парацистита; пиелонефрита; пузырно-мочеточникового рефлюкса; недержания мочи.
Соблюдение правил собственной гигиены, укрепление иммунитета и своевременная терапия хронических недугов позволят предотвратить негативное воздействие на мочевой пузырь бактерии E.coli, живущей в кишечнике.
Из видео ниже можно узнать о симптоматике и лечении цистита:
https://youtube.com/watch?v=muQzpW5KhbI
Диагностика кишечной палочки в период беременности: список анализов и процедур
Норма кишечной палочки в 1 мл мочи составляет 105 бактерий. В таком соотношении они не представляют угрозы для зараженного человека. При этом медики устанавливают «бессимптомную бактериурию».
Чтобы подтвердить диагноз женщины «в положении», лечащий врач дает ей следующие рекомендации относительно прохождения ряда диагностических анализов и процедур, среди которых:
- УЗИ;
- скрининг;
- антибиотикограмма;
- бактериологический посев мочи;
- общий анализ урины;
- биохимический анализ крови;
- мазок из влагалища;
- тест на глюкозу;
- допплерометрия сосудов почек.
Только после того, как будут получены результаты, в случае подтверждения наличия патологии врач сможет назначить эффективное лечение. Терапия подбирается таким образом, чтобы и у будущей мамы, и у ребенка в утробе не проявились никакие побочные реакции. Смотрите таблицу.