Красный плоский лишай
Содержание:
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические заболевания полости рта |
| Аллергические стоматиты |
| Альвеолит |
| Анафилактический шок |
| Ангионевротический отек Квинке |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Артроз височно-нижнечелюстного сустава |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли нижней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
| Клиновидный дефект (истирание) |
| Кожный рог губы |
| Компьютерный некроз |
| Контактный аллергический хейлит |
| Красная волчанка |
| Лекарственная аллергия |
| Макрохейлит |
| Медикаментозные и токсические нарушения развития твердых тканей зуба |
| Мезиальный прикус (истинная и ложная прогения, прогеническое соотношение передних зубов) |
| Многоформная экссудативная эритема полости рта |
| Нарушение вкуса (dysgeusia) |
| Нарушение саливации (слюноотделение) |
| Некроз твердых тканей зубов |
| Ограниченный предраковый гиперкератоз красной каймы губ |
| Одонтогенный гайморит у детей |
| Опоясывающий герпес |
| Опухоли слюнных желез |
| Острый периостит |
| Острый гнойный (абсцедирующий) лимфаденит |
| Острый неспецифический сиалоаденит |
| Острый остемиелит |
| Острый остит |
| Острый серозный лимфаденит |
| Открытый прикус |
| Очагово-обусловленные заболевания полости рта |
| Пародонтит |
| Пародонтиты |
| Пародонтоз десен |
| Патологическая стираемость зубов |
| Пемфигоид (неакантолитическая пузырчатка) |
| Перекрестный прикус |
| Перикоронарит |
| Периодонтит |
| Пигментация зубов и налеты |
| Повреждения челюстно-лицевой области |
| Полная вторичная адентия |
| Предопухлевые состояния (предраки) |
| Простой (обычный) герпес |
| Пузырчатка истинная (акантолитическая) |
| Пульпит |
| Радиационный (постлучевой) некроз |
| Регионарные метастазы злокачественных опухолей челюстно-лицевой области |
| Ретенция |
| Рецидивирующий афтозный стоматит полости рта |
| Ромбовидный глоссит |
| Синдром Шегрена (синдром сухости) полости рта |
| Сифилис полости рта |
| Складчатый (скротальный, бороздчатый) язык |
| Стирание твердых тканей зуба |
| Токсикоаллергические поражения полости рта |
| Токсический стоматит при пользовании акриловыми протезами |
| Токсический стоматит при пользовании металлическими зубными протезами |
| Травматические повреждения зубов |
| Травматические поражения слизистой оболочки рта |
| Туберкулез полости рта |
| Туберкулез челюстно-лицевой области |
| Формирование неполноценного дентина |
| Формирование неполноценной эмали |
| Хронический остеомиелит |
| Хронический остит |
| Хронический неспецифический сиалоаденит |
| Хронический периостит |
| Хронический рецидивирующий герпес (herpes chronicus recidivans) |
| Частичная адентия (частичное отсутствие зубов) |
| Частичная вторичная адентия, осложненная феноменом Попова — Годона |
| Черный («волосатый») язык |
| Экзематозный хейлит |
| Экзогенные интоксикации полости рта |
| Эксфолиативный хейлит |
| Эндемический флюороз зубов |
| Эпидемический паротит у детей |
| Эрозия зубов |
| Язвенно-некротический стоматит Венсана |
| Ящур |
Этиология
Этиология заболевания неизвестна, но существует много патогенетических факторов, которые могут провоцировать развитие заболевания. Часто отмечается комбинированное проявление КПЛ с аутоиммунными заболеваниями, с заболеваниями, связанными с нарушениями метаболизма (диабет, гиперхолестеринэмия), и генетической предрасположенностью.
Патогенетические факторы:
1. Нервно-психологические факторы и вегетативные расстройства. Хронический стресс, повышенная возбудимость, утомление и другие психогенные расстройства часто предшествуют возникновению заболевания и влияют на его течение.
2. Инфекционные, токсические и иммунологические расстройства. Рассматривается вирусная этиология КПЛ, хотя в настоящее время она не доказана, однако, ее нельзя полностью исключить, имея в виду проявления некоторых вирусных заболеваний.
3. Большая группа медикаментов, такие как антималярийные препараты, тяжелые металлы, пенициллин, салицилаты и др. могут провоцировать проявления КПЛ. Эта провокация сопровождается иммунологическими реакциями (обычно 4 типа иммунных реакций по классификации Гэлла-Кумбса) и блокированием активности мелких слюнных желез. Присутствие иммуноглобулинов и комплемента отмечается в области эпидермо-дермальной границы кожи подтверждает роль иммунных механизмов повреждения при КПЛ.
4. Наследственная предрасположенность. Часто заболевание проявляется у членов одной семьи.
5. Местная травма. Положительный изоморфный феномен, когда неспецифический раздражитель вызывает характерные для КПЛ элементы поражения (реация Кэбнера). Исследования показали, что местная травма слизистой оболочки способствует проявлению заболевания, так как высыпания появляются в зоне повреждения и в ответ на него.
Проявления КПЛ на коже:
Мелкие, полигональные, плоские папулы. Они могут сливаться в бляшки, поверхность которых покрыта тонкими, блестящими чешуйками. Папулы резко ограничены от окружающей кожи. В начале заболевания папулы красного цвета, но вскоре приобретают фиолетовый оттенок, позже появляется коричневатый оттенок. Центр папулы имеет пупкообразное вдавление.
Папулы могут возникать на любом участке кожи, но обычно возникают симметрично на разгибательной поверхности предплечий, кистей рук, нижних конечностях и туловище. Первичным проявлением КПЛ на коже является сильный зуд, часто непереносимый, однако расчесывание лишь изредка приводит к появлению эрозий и экскориаций.
Сетка Уикхема
Поверхность папулы имеет очень тонкие серовато-белые линии, которые получили название полосы Уикхема (сетка Уикхэма, которую на каждой папуле можно отчетливо видеть после смазывания поверхности растительным маслом).
Проявления в полости рта
В полости рта КПЛ проявляется не так как на коже, и классически характеризуются образованием белых или серых милиарных папул, сгруппированных в виде линий, окружностей и сетей, формируя характерный рисунок на слизистой, напоминающий кружево, кольца и полосы на слизистой щек, и в меньшей степени на языке, деснах, твердом небе и губах.
Как избавиться от красного плоского лишая
Как и чем лечить КПЛ в период обострения, должен решать врач. Общий список методов:
- прием медикаментозных препаратов внутрь;
- использование мазей;
- народные рецепты;
- соблюдение диеты;
- нормализация образа жизни.
Народные методы могут применяться по желанию, в качестве дополнительного лечения. Остальные пункты должны соблюдаться комплексно.
Аптечные лекарства
Самое эффективное лечение — медикаментозное. Препараты могут использоваться для таких целей:
- Уменьшение зуда, снятие воспаления.
- Нормализация работы иммунной системы.
- Усиление восстановления тканей.
- Предотвращение распространения сыпи.
Лечение красного плоского лишая у человека проводят препаратами следующих групп:
- Интерфероны и интерфеногены (Неовир, Интерферон Альфа, Ридостин). Применяются для снятия воспаления кожи и ускорения ее восстановления.
- Витамины A, B, D, E. Используются только как дополнение к другим препаратам, для поддержания организма и ускорения восстановления кожи.
- Антиаллергены. Такие таблетки назначают, если обострение вызвано аллергической реакцией.
- Антибактериальные средства. Применяются, если кроме красного лишая развивается другая инфекция.
- Успокоительные. Применяются, если пациент легко расстраивается или если ему приходится работать в морально напряженных условиях.
- Кортикостероиды. Применение кортикостероидов показано для замедления распространения болезни и быстрого уменьшения папул. Однако такая терапия является одновременно и вредной для организма из-за подавления собственного иммунитета. В результате их применения могут развиваться побочные эффекты, и повышается вероятность повторного обострения.
Для смазывания сыпи при красном плоском лишае могут использоваться мази таких видов:
- Гормональные (Триамцинолон, Гидрокортизон, Кловейт). Назначение — уменьшение зуда, общее улучшение состояния кожи.
- Негормональные (Фенистил). Используются, если лишай обостряется на фоне аллергии. Останавливают распространение папул, уменьшают отек и покраснение, устраняют зуд.
- Противовоспалительные. Уменьшают отек.
- Заживляющие. Используются, когда пик обострения лишая уже прошел, и кожа начала восстанавливаться, для ускорения заживления.
- Салициловая мазь или мази на ее основе. Используются для более быстрого заживления кожи.
Народные средства
Лечение красного лишая допустимо, но только в дополнение к медикаментозной терапии. Суть таких методов — обработать область поражения красной сыпью и добиться ослабления зуда, воспаления и распространения бляшек.
Лечить красный плоский лишай народными средствами, можно только после согласия дерматолога.
Чем можно обрабатывать (все средства накладываются на пораженные участки в виде примочек):
- Облепиховое масло. Накладывается на 30-60 минут.
- Яблочный уксус (без разбавления). Накладывается на 10 минут.
- Кашица из мази из березового дегтя (150 г), 2 яичных желтков и сливок (100 г).
- Кашица из мелко натертой свеклы.
- Состав из церковного ладана (50 мл), сока алоэ, 1 желтка и измельченного зубчика чеснока.
Рационализация питания
Поскольку одной из возможных причин является аллергическая реакция, при красном лишае рекомендуется придерживаться диеты. Составляйте меню, исключив из рациона:
- сладкое;
- продукты с большим количеством красителей;
- жирное;
- острое;
- копченое;
- продукты, вызывающие аллергическую реакцию (красные и оранжевые фрукты);
- кофе, крепкие чаи, газированные напитки, пакетированные соки.
Употреблять такое в пищу нельзя, даже если аллергии на такие продукты нет, и если лишай явно не обостряется после такого питания.
В меню стоит включать:
- вареную или тушеную рыбу;
- диетические сорта мяса;
- овощи;
- фрукты (кроме цитрусовых).
Другие методы
Что делать, кроме перечисленных выше способов:
- Отказаться от вредных привычек.
- Минимизировать воздействие на папулы: не расчесывайте их сами, не носите одежду, которая будет их натирать.
- Соблюдать правила гигиены. Врач ответит, можно ли мыться при КПЛ. Да, можно (как в душе, так и принимать ванну), даже в стадии обострения. Единственное ограничение: не стоит использовать жесткие мочалки для участков с папулами. После душа их можно смазать увлажняющим кремом — это частично снимет зуд.
- Предотвратить стрессы, переохлаждения, переутомление.
- Быстро и своевременно выявлять и лечить прочие заболевания.
Профилактика
Как известно, любое заболевание лучше предупреждать, чем лечить. Ряд простых рекомендаций позволит сильно уменьшить риск развития заболевания.
- Для предотвращения риска развития заболевания следует тщательно следить за здоровьем своего организма и своевременно обращаться к врачу. Тщательно следить и исключать из обращения предметы, которые постоянно травмируют кожные покровы и слизистые оболочки.
- Правильное питание, соблюдение режима и поддержание личной гигиены позволяют существенно уменьшить вероятность приобретения патологии.
- Рекомендовано вести здоровый образ жизни, заниматься спортом и отказаться от вредных привычек.
- Закаливание поможет избежать многих заболеваний, и красного лишая в том числе.
Лишай достаточно серьезное заболевание, способное дать опасные осложнения. Но при правильном и своевременном лечении прогнозы очень благоприятные и возможно полное выздоровление больного.
Какие следует предпринять профилактические меры?
В рамках профилактики красного плоского лишая слизистой рта необходимо следовать ряду следующих рекомендаций:
Очень важно соблюдать правила гигиены в рамках ухода за ротовой полостью.
Желательно подобрать хорошую зубную пасту, которая должна обладать противовоспалительным эффектом.
Требуется своевременно пломбировать кариозные полости.
Следует устанавливать зубные протезы только из качественных материалов, которые не вызывают аллергических реакций. При этом очень важно избегать металлических конструкций.
Требуется также проверять качество работы мастера
Не следует носить протезы с неровной поверхностью или острыми краями.
Рекомендуется регулярно принимать витамины и укреплять иммунитет.
Требуется максимально минимизировать рецидивы хронических заболеваний.
Не менее важно следить и за работой пищеварительной системы. Желудок и кишечник должны быть здоровыми.
Появление во рту бляшек наряду с развитием воспаления, неприятными ощущениями и болезненностью являются поводом для скорого визита к дерматологу. Помимо этого, возможно, понадобится помощь стоматолога, а вместе с тем и специалиста по зубному протезированию. Принятие комплексных мер непременно поможет каждому человеку избавиться от такой проблемы, как красный лишай в полости рта.
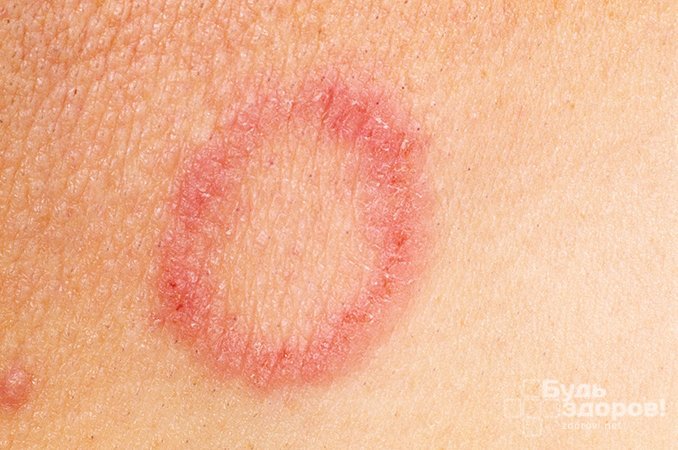
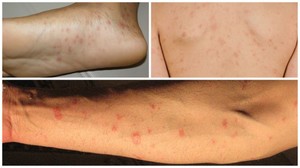
Как выглядит красный плоский лишай?
зудящая сыпьРасположение сыпи на коже
- внутренняя поверхность бедер, лучезапястных суставов (место перехода кисти в предплечье), предплечий
- локтевые сгибы
- голеностопные суставы
- подколенные ямки
- подмышечные складки
- область поясницы
- боковые поверхности туловища
- низ живота
- ладони и подошвы
Этот дерматоз «любит» слизистые оболочки:
- полость рта (в основном слизистая щек, твердого неба, область смыкания зубов, язык)
- головка полового члена
- преддверие (вход) влагалища
Особенности сыпи на коже в типичных (обычных) случаях
- Сыпь представляет собой папулы (образования без полости, слегка возвышающиеся над уровнем кожи). Они формируются за счет отека кожи, а также её уплотнения в очаге поражения. Это происходит под воздействием клеток иммунной системы, выделяющих особые вещества. В результате возникает иммунное воспаление, а клетки верхнего слоя кожи (рогового) начинают усиленно делиться, но не успевают созревать. Поэтому кожа утолщается, а на ней образуются папулы. К тому же в месте возникновения сыпи устья (вход) волосяных фолликулов расширяются и наполняются слущеным эпителием.
- Сыпь имеет многоугольную форму, образованную пересечением борозд кожи, которые формируют большое количество замкнутых полей. Однако это не объясняет, почему на слизистых оболочках тоже образуются папулы многоугольной формы. Ведь на них отсутствуют борозды. Однако иногда сыпь имеет и округлую форму.
- В центре папулы имеется пупкообразное западение (не всегда), которое образуется за счет отслоения верхнего слоя кожи от собственно кожи. В результате образуется пустота, в которую западает центр папулы.
- Сыпь стойкая и не переходит в другую форму.
- Папулы некрупные, как правило, достигнув размера 3-4 мм в диаметре, далее не увеличиваются в размерах.
- Высыпания имеют тенденцию к слиянию между собой с образованием бляшек (крупные образования, возвышающиеся над уровнем кожи), вокруг которых возникают новые типичные папулы. Это связанно с «толчкообразным» появлением новых высыпаний при этом дерматозе, которое вызвано особенностями работы иммунной системы.
- Сыпь склонна к гиперкератозу или ороговеванию — чрезмерное утолщение рогового (верхнего) слоя эпидермиса. Развивается за счет того, что клетки верхнего слоя кожи усиленно делятся, но их отторжение нарушено. Потому что содержание вещества, которое склеивает их, повышено. Поэтому вначале заболевания поверхность папул гладкая, но затем на ней появляются серебристые или прозрачные чешуйки, которые с трудом отшелушиваются.
- При боковом освещении поверхность папул блестит, напоминая восковидный оттенок. Это вызвано скоплением ороговевших клеток эпителия на пораженном участке кожи.
- Наличие сетки Уикхема, которая просматривается в глубине сыпи после её смазывания маслом или водой. Она представляет собой мелкие беловатые крупинки или линии, которые образуются за счет неравномерного усиленного деления клеток верхнего слоя эпидермиса (гиперкератоз).
- Цвет высыпаний вначале почти не отличается от нормального цвета кожи. Однако по мере развития заболевания они приобретают бледно-розовый цвет с фиолетовым оттенком либо становятся красно-фиолетовыми, красно-бурыми, темно-вишнёвыми. Это связанно с тем, что имеется несколько пигментов (коричневый, желтый, красный, синий), которые откладываются в мелких сосудах и клетках разных слоев кожи.
К тому же элементы сыпи хорошо снабжены кровеносными сосудами.
- Нередко в остром периоде на непораженных участках кожи при незначительной травме (царапина) появляются новые мелкие высыпания (феномен Кебнера) через 8-9 дней.
Симптомы заболевания
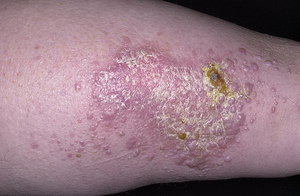 Клиническая картина инфицирования значительно зависит от типа заболевания, особенностей ее течения и места локализации. Классическим симптомом считается образование на коже мелких и блестящих красных папул, постепенно увеличивающихся до размера пшеничного зерна.
Клиническая картина инфицирования значительно зависит от типа заболевания, особенностей ее течения и места локализации. Классическим симптомом считается образование на коже мелких и блестящих красных папул, постепенно увеличивающихся до размера пшеничного зерна.
Обычно первые очаги проявляются на руках и ногах в районе суставов, через 1-2 дня высыпания переходят на другие участки тела. Папулам не характерны слияния, они имеют небольшое вдавление в центре и правильные очертания.
Небольшие плоские папулы могут образовываться или группироваться по окружности в линии и гирлянды, где они плотно прилегают между собой, но не объединяются в бляшки. Образование высыпаний проявляется интенсивным зудом кожи. Размер этих образований может доходить до сантиметра.
Поверхность бляшек через время покрывается небольшими серыми чешуйками и становится шероховатой. Непосредственно папулы становятся синюшного или бардового цвета. После прохождения сыпи на теле остаются коричневые пигментированные места.
Если красный плоский лишай заражает ногти, то происходит деформация пластин, ногти становятся бугристыми, на поверхности образуются бороздки и канавки, меняется цвет. Ногти очень легко сломать, они истончаются и крошатся.
Во время поражения слизистой оболочки гортани, на небе, деснах, внутренней боковой поверхности, кайме губ, спинке языка образуются блестящие и белесоватые папулы. Они располагаются так, что могут напоминать кружевную сетку белого или серого цвета. Во рту появляется жжение, чувство стянутости, боль во время приема острой или горячей еды.
При появлении осложненной, эрозивно-язвенного типа лишая, сильная боль проявляется во время приема любой пищи, на слизистой гортани начинают появляться кровоточащие язвы. Плоский красный лишай может проявляться по разным причинам. Есть несколько основных видов этой инфекции.
Народная медицина для терапии красного плоского лишая
Поскольку истинные механизмы и первопричины развития дерматоза не установлены, в некоторых случаях средства традиционной медицины дополняются народными методами. Кроме того, встречаются ситуации, когда у пациента есть аллергия на определенные лекарственные препараты или они послужили причиной появления дерматоза. В подобных случаях методы народной медицины — единственное средство, которое поможет ускорить выздоровление и облегчить клинические проявления болезни.
К средствами народной медицины, которые используются для избавления от проявлений красного плоского лишая относятся:
- Масло календулы. Для приготовления лечебной смеси необходимо цветки календулы залить оливковым маслом, плотно закрыть в стеклянной посуде и поместить на месяц в теплое место. При этом нужно ежедневно встряхивать емкость в которой находится смесь. Затем масло нужно слить и обрабатывать пораженные участки 2-3 раза в сутки. Хранить смесь нужно в холодном месте. Масло календулы уменьшает местный отек и покраснение, способствует размягчению папул и их обратному развитию. Также лечебная смесь успешно борется с болезнетворными микроорганизмами, ускоряя процесс заживления тканевых структур;
- Мазь календулы. 20 гр пчелиного воска и 250 мл масла календулы поместить на водяную баню и регулярно помешивать пока они не растопятся. Затем перелить полученную смесь в стеклянную емкость. Мазь следует наносить несколько раз в сутки на элементы высыпаний. Терапевтические свойства календулы усиливаются пчелиным воском, поэтому размягчение сыпи, заживление и уменьшение воспаления происходит намного быстрее;
- Облепиховое масло. Для терапии папул в ротовой полости используется ватная турунда, предварительно пропитанная маслом, которая прикладывается к эрозиям, язвам и высыпаниям. Сыпь на коже лечится с помощью марлевой повязки, которая также пропитывается маслом и прикладывается к проблемным участкам. Аппликации следует повторять несколько раз. Длительность одной процедуры — 40-45 минут. Облепиховое масло помогает уменьшить болевые ощущения и воспаление, а также ускорить процесс регенерации клеток;
- Березовый деготь (готовая лечебная смесь). Раз в сутки на проблемные участки накладываются марлевые повязки. Сначала время аппликации составляет 10 минут, с каждым разом увеличивая до получаса. Также дегтевое масло может наноситься на пораженные участки раз в день. Терапевтический эффект березового дегтя направлен на размягчение папул, отшелушивание ороговевших клеток, ускорение обратного развития высыпаний, а также нормализацию процесса деления клеток. Кроме того, дегтевая мазь оказывает дезинфицирующее действие;
- Ягодно-травяной настой. В равных частях следует смешать измельченную траву зверобоя, листья крапивы, цветки бузины, ягоды можжевельника и корни одуванчика. Взять 2 ст. ложки полученной смеси, залить 500-600 мл кипятка, дать настоятся на протяжении часа и сцедить. Настой нужно принимать на протяжении месяца по 10 мл 3-4 раза в сутки. После двух-трехнедельного перерыва терапевтический курс можно повторить. Благодаря многокомпонентному составу настой помогает улучшить работу иммунной системы, кровообеспечение и питание тканей, снять воспаление и отечность, а также ускорить заживление пораженных тканей.
Прежде чем использовать вышеперечисленные рецепты, нужно помнить, что каждый организм индивидуален и будет реагировать на них по-разному. В одном случае, методы народной медицины могут облегчить симптоматику болезни, а в другом — спровоцировать появление неблагоприятных осложнений (тошнота, усиление местной отечности, воспаления и т.д.). Следует учитывать, что самостоятельная терапия дерматоза может ухудшить самочувствие пациента и привести к возникновению побочных явлений. Поэтому при появлении первых патологических симптомов и проявлений красного плоского лишая лучше обратиться за помощью к доктору.
Проконсультироваться с врачом, пройти курс физиотерапевтического и медикаментозного лечения дерматоза можно в нашей специализированной клинике. Своевременное обращение к специалисту и высокий профессионализм медперсонала станут залогом успешной диагностики и терапии красного плоского лишая.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 4473
Количество прочтений: 4473
Причины
Пока ученые не могут точно определить причину появления рассматриваемого дерматоза. Существует несколько теорий о вызывающих его факторах.
Иммуноаллергическая
Данная теория о причинах развития этого дерматоза является ведущей, т. к. объединяет все остальные. Данные исследований подтверждают, что в крови больных и в области высыпаний наблюдается нарушение отношений между Т-хелперами (иммунные клетки, обеспечивающие активный иммунный ответ) и Т-супрессорами (иммунными клетками, обеспечивающими снижение иммунных реакций). В крови выявляются циркулирующие иммунные комплексы, включающие в себя антитела и части клеток кожи.
Этот факт указывает на то, что иммунная система «не признает» собственные клетки и вырабатывает против них лейкоциты, лимфоциты, антитела и иммуноглобулины. В ответ на такую реакцию происходит повреждение собственных тканей кожи и слизистых оболочек. Именно поэтому в пораженном участке вырабатываются медиаторы воспалительной реакции и развивается иммунная воспалительная «атака», вызывающая гибель клеток эпидермиса и слизистых оболочек.
Вирусная или инфекционная
Согласно этой теории вирусный или бактериальный агент располагается в нижних слоях кожных покровов и начинает проявлять себя под воздействием ряда провоцирующих факторов. Он стимулирует деление клеток эпидермиса, а иммунитет вырабатывает антитела, уничтожающие собственные клетки кожи.
Наследственная
Ученые предполагают, что существует «спящий» ген, провоцирующий этот дерматоз и предающийся по наследству. Под воздействием определенных причин он «просыпается» и вызывает появление симптомов.
Вероятность такой причины этого дерматоза частично подтверждается данными статистики о том, что у 0,8-1,2% пациентов заболевание наблюдалось в нескольких поколениях. В таких случаях болезнь начинает проявлять себя в раннем детстве, протекает длительно и часто рецидивирует.
Неврогенная
Эта теория о происхождении дерматоза заключается в том, что его развитие или рецидив развивается после психической травмы. Она базируется на том факте, что почти у всех больных наблюдается то или иное нервное расстройство (невроз, вегетоневроз, неврастения и т. п.).
Подтверждением этой теории является и расположение высыпаний по ходу нервов при невритах. У некоторых пациентов с красным плоским лишаем выявляются нарушения трофики кожных покровов, спровоцированные поражениями участков спинного мозга, вызванными другими причинами (радикулитом, травмой и пр.).
Интоксикационная
В основе этой теории предполагается токсическое влияние целого ряда веществ:
- Лекарственные препараты. Развитие дерматозов могут вызывать 27 медикаментов. Например, препараты золота, йода, мышьяка, сурьмы, алюминия, антибактериальные средства (Стрептомицин и антибиотики тетрациклинового ряда), хинин и его производные, противотуберкулезные средства (пара-аминосалициловая кислота, Фтивазид). Парадокс такого предположения заключается в том, что некоторые из вышеперечисленных препаратов применяются для лечения этого дерматоза (например, антибиотики или мышьяковая паста). Скорее всего, они либо могут вызывать этот дерматоз, либо приводят к токсическому поражению кожных покровов.
- Аутоинтоксикация. Развитие дерматоза провоцируется скоплением в организме токсических веществ, появляющихся при следующих заболеваниях: гепатит, цирроз печени, заболевания пищеварительной системы (язвенная болезнь, гастрит), гипертония, сахарный диабет. Исследования подтверждают, что у части пациентов с красным плоским лишаем выявляются изменения в печеночных пробах, определяющихся при биохимическом анализе крови. У других – нарушается углеводный обмен. Особенно тяжело дерматоз протекает при сахарном диабете.