Острый лейкоз: что это, причины, симптомы по стадиям, лечение и прогноз
Содержание:
- Народные средства
- Острый лимфобластный лейкоз у детей: что это такое?
- Симптомы
- Характеристика заболевания у детей
- Прогноз жизни при остром миелоидном лейкозе
- Стадии заболевания
- Что такое лейкоз
- Прогноз лейкемии
- Стадии лейкемии и их корреляция с клиническими проявлениями
- Морфология
- Синдромы болезни
- Лечебная тактика
- Лечение лейкоза
- Острый лимфобластный лейкоз у детей
Народные средства
Фото: supersadovnik.ru
Безусловно, не существует средств народной медицины, способных устранить такое заболевание, как лейкемия. Однако существуют различные рецепты отваров и настоев, действие которых направлено на общее укрепление организма человека.
Предлагаем следующие народные средства:
- Настой на основе плодов и листьев черники. Возьмите 5 – 6 столовых ложек листьев и ягод черники, залейте их 1 л кипятка, после чего оставьте настаиваться в течение 1 часа. Полученный настой выпивается в течение всего дня. Рекомендуемый курс приема данного настоя составляет 1 – 2 месяца, после чего делается перерыв;
- Настой на основе косточек мордовника. Возьмите 1 чайную ложку косточек мордовника и залейте их 1 стаканом кипятка, дайте настояться в течение 1 часа. Рекомендуется употреблять по несколько глотков в течение всего дня в 5 – 6 приемов;
- Отвар из листьев брусники. Возьмите 2 столовые ложки заранее приготовленных листьев брусники, залейте 1 стаканом кипятка, после чего поставьте на водяную баню на 30 минут. Затем дайте настояться и охладиться, после чего отвар следует тщательно процедить. К полученному объему отвара необходимо добавить 200 мл дистиллированной воды. Рекомендуется принимать по 3 – 4 столовые ложки 2 – 3 раза в день;
- Отвар из зубчатки. Возьмите 1 столовую ложку травы и залейте 1 стаканом дистиллированной воды. Поставьте на водяную баню, доведите до кипения и прокипятите в течение 5 минут. Затем полученный отвар следует настаивать в течение 1 часа. Отвар готов к употреблению после тщательного процеживания. Рекомендуется принимать данное средство по 1/3 стакана 3 раза в день.
Кроме того, считается, что тыква является отличным вспомогательным средством при устранении проблем с кроветворением. Поэтому некоторые специалисты советуют ежедневно съедать 100 – 150 гр тыквы в сыром или приготовленном виде. Также допускается использование семян льна, которые необходимо перед применением запарить горячей водой. Рекомендуется употреблять по 1 столовой ложке семян 2 – 3 раза в день.
Важно подчеркнуть, что представленные средства народной медицины ни в коем случае не устранят имеющуюся проблему без воздействия специализированного лечения, они лишь оказывают общее укрепляющее воздействие на организм человека. Именно поэтому крайне важно не заниматься самолечением, а обратиться к врачу, который назначит необходимое лечение и проконсультирует по поводу рациональности использования того или иного народного средства
Острый лимфобластный лейкоз у детей: что это такое?
Суть заболевания заключается в следующем. До того, как пойти по одному из путей развития и стать полноценным лимфоцитом, клетка находится в красном костном мозге в зародышевом состоянии. Ее называют клеткой-предшественницей или незрелой клеткой.
Если на этой стадии клетка подверглась мутации, она перестает развиваться по предусмотренному сценарию и приобретает черты атипичности. Такие видоизмененные клетки называют бластами или лимфобластами.
Бластная клетка начинает активно делиться и размножаться, угнетая деление других, здоровых клеток. Множественные лимфобласты заполняют собой костный мозг, затем выходят за его пределы, в кровяное русло пациента, и с током крови разносятся по всему организму. В результате состав крови меняется, а органы и ткани не получают нужного питания. Первыми в такой ситуации страдают лимфоузлы, печень, селезенка и головной мозг – именно сюда в первую очередь направляются лимфобласты.
Сопутствующей патологией, ускоряющей развитие злокачественного процесса в красном костном мозге и крови, являются мутации генов, отвечающих за апоптоз, – гибель клеток с нарушениями в ДНК.
В среднем, время от начала деления бласта до появления первых выраженных симптомов при ОЛЛ составляет 2-3 года.
Стадии ОЛЛ у детей
Теперь, рассказав в целом о том, что это – лимфобластный лейкоз у детей, можем детализировать информацию. В медицинской классификации выделяют несколько стадий этой онкологической патологии.
- Начальный период со слабовыраженными симптомами. На этом этапе ОЛЛ у детей диагностируется в единичных случаях.
- Развернутая стадия патологии. Ее также называют первично-активной. Симптомы становятся заметными, более того, они появляются одновременно или один за другим. Именно на этой стадии у детей чаще всего и выявляют острую лейкемию лимфобластного типа.
- Стадия ремиссии. Для нее характерно удовлетворительное самочувствие пациента и снижение количества бластных клеток в крови. Если этот показатель колеблется в пределах 5-20%, принято говорить о неполной ремиссии. Если же атопичных клеток в крови больного менее 5% — можно вести речь о полной ремиссии.
- Стадия рецидива. О ней врачи говорят при обострении болезни в стадии ремиссии, а также при проявлении вторичных нарушений, связанных с основным заболеванием.
- Терминальная стадия. Самый сложный и тяжелый этап детского рака крови по лимфобластному типу с большим количеством бластных клеток, критичным угнетением кроветворной системы и жизнеугрожающими состояниями.
- Стадия выздоровления. Встречается нечасто, чаще всего, у пациента наступает длительная устойчивая ремиссия. Тем не менее в отдельных случаях врачи имеют основание говорить о полном выздоровлении. Его подтверждают нулевой уровень бластов в крови, полное отсутствие клинических проявлений ОЛЛ и последствий заболевания.
Детская острая лейкемия лимфобластного типа: предпосылки возникновения
Достоверно причины острого лимфобластного лейкоза у детей до сих пор не известны. При одинаковых исходных данных и жизненных обстоятельствах у одного ребенка процесс может запуститься, а у второго – нет.
Предположительно предпосылками для проявления ОЛЛ являются:
- наследственные факторы. Сюда входят генетические мутации, хромосомные патологии, врожденные дефекты генов, а также наличие иных генетических заболеваний, например, синдрома Дауна, анемии Фанкони, некоторых других;
- врожденный иммунодефицит;
- воздействие ионизирующего излучения (радиации) как на самого ребенка, так и на мать во время беременности;
- накапливание в организме солей тяжелых металлов, а также пестицидов, гербицидов и промышленных канцерогенов;
- определенные вирусы – Эпштейн-Барр, вирус папилломы человека некоторых видов, герпес и другие;
- прием ребенком или женщиной во время вынашивания плода большого количества нестероидных противовоспалительных препаратов и антибиотиков, а также иммуносупрессоров и цитостатиков, например, в рамках лечения другого онкологического заболевания.
В группу высокого риска по острому лейкозу лимфобластного типа входят дети мужского пола европеоидной расы в возрасте от 2 до 5 лет, близким родственникам которых уже было диагностировано данное заболевание.
Симптомы
Чаще всего по невыясненным причинам лимфобластный лейкоз у детей начинается с появления утомляемости у ребенка. Нарушается его сон, понижается аппетит, возрастает температура тела. Иногда проявляется интоксикация, геморрагический синдром.
Дети, которые страдают от такого онкологического заболевания, обладают бледной кожей, слизистыми оболочками. Порой кожа становится желтушной либо землистой. В итоге нередко ребенок страдает от гингивита, стоматита, тонзиллита.
Нередко начинается кровоизлияние в кожных покровах, слизистых оболочках. Развивается гематурия, появляется носовое, маточное либо желудочно-кишечное кровотечение. Может возникнуть легочное кровоизлияние либо суставное. Степень выраженности анемии будет зависеть от того, насколько интенсивно прошла пролиферация бластных клеток костного мозга. Данным симптомам порой сопутствуют тахикардия, аритмия, расширение границ сердца. Интоксикация сопровождается слабостью, лихорадкой, анорексией, тошнотой.
Нередко при позднем выявлении лейкоза крови у детей причина смерти их кроется в пневмонии либо сепсисе. Осложнения болезни опасны – может начаться головная боль, головокружение, тошнота, диплопия. Если происходит инфильтрация вещества в спинном мозге, начинается парапарез нижних конечностей, нарушается чувствительность.
Характеристика заболевания у детей
Лейкемия, или белокровие, у детей представляет собой злокачественное заболевание крови, которое вызывает сбой в формировании клетки. Клетка-зародыш не проходит весь цикл развития и остаётся в стадии бласта. Здоровые лейкоциты в процессе деления замещаются атипичными патогенами. Бластный слой постепенно полностью вытесняет нормальный лейкоцитарный ряд.
Замещение аномальными клетками здоровых называется лейкозом. Опухоль при образовании в определённом участке начинает активно увеличиваться. Болезнь имеет выраженный злокачественный характер. Опухолевый процесс отличается быстрым распространением по организму с кровотоком. Метастазирование тканей происходит быстро, особенно у детей.
Прекратить разрастание раковых клеток поможет воздействие специальных лекарственных препаратов и другие лечебные методики. Самостоятельное прекращение аномального процесса невозможно.
Детский лейкоз отличается агрессивным характером. Метастазы распространяются по крови очень быстро, поражая ткани, и возникают вторичные очаги, патологии. Лечение лейкоза на ранней стадии всегда заканчивается положительно. На более поздних сроках развития также можно вылечить болезнь, но процесс затягивается. Ребёнок легче переносит лечебные процедуры и выполняет клинические рекомендации врача беспрекословно, что значительно повышает шанс на выздоровление.
Дети от 2 до 5 лет страдают лейкозом чаще. Но есть примеры в медицинской практике возникновения болезни у грудных детей до года и у подростков. В основном диагностируется острый лейкоз со стремительно проявляющимися признаками. Педиатрия ищет варианты предотвращения детской заболеваемости раком крови и раннего выявления болезни.
Прогноз жизни при остром миелоидном лейкозе
Как правило, врачи довольно осторожны в формулировке прогноза жизни при остром миелоидном лейкозе. Он во многом зависит от возраста больного, наличия и тяжести сопутствующих патологий, индивидуальной реакции на лечение, а также стадии, на которой установлен диагноз и назначена адекватная терапия.
В целом тенденции следующие:
- у детей и молодых людей добиться ремиссии проще, чем у пожилых пациентов. К тому же, она бывает более длительной;
- дети переносят заболевание легче и реагируют на лечение более эффективно;
- прогноз при остром миелоидном лейкозе на выживаемость и приемлемое качество жизни у детей составляет порядка 40-50%, в то время как у взрослых этот показатель находится в пределах всего 20-40%;
- пятилетняя выживаемость пациентов, прошедших полный курс лечения и не осложненных хроническими заболеваниями, составляет по статистике 70-75%;
- рецидивы в течение первых 5 лет после лечения случаются примерно у 30% больных с диагнозом ОМЛ.
Особая группа пациентов – это больные с генетическими мутациями 3, 5 и 7 хромосом. Подобные отклонения значительно осложняют лечение острой миелоидной лейкемии и снижают прогноз выживаемости до 15%, при этом повышая вероятность рецидива до 80%.
Стадии заболевания
Течение лейкемии принято подразделять на пять стадий или этапов:
- начальную стадию;
- развёрнутую стадию;
- полную или неполную ремиссию;
- рецидив;
- терминальную стадию.
В ряде клинических случаев выделяют также скрытый (первичный) период. Этим термином называют время, которое проходит от воздействия канцерогенного фактора до проявления первых симптомов болезни. В зависимости от морфологического типа клеток он занимает от нескольких месяцев до нескольких десятков лет. Клинические проявления заболевания обусловлены угнетением кроветворения.
На начальной стадии лейкемии клинические симптомы отсутствуют. Анемия встречается редко, однако может наблюдаться изменение количества лейкоцитов в ту или иную сторону и небольшая тромбоцитопения.
По этим признакам невозможно однозначно диагностировать развивающуюся лейкемию, однако нередко при отсутствии других причин для анемии гематолог может направить пациента на пункцию костномозговой ткани. Анализ кроветворной ткани даёт однозначный результат: при диагнозе «острый лейкоз» в кроветворной ткани обнаруживается большое количество бластных (незрелых) клеток.
Несмотря на теоретическую возможность диагностики на более ранней стадии, чаще всего острый лейкоз обнаруживают на развёрнутой (клинической) стадии.
При некоторых формах острого лейкоза симптомы не проявляются, однако заметны характерные изменения состава крови (снижение количества ретикулоцитов, эритроцитов, тромбоцитов, увеличение СОЭ, присутствие бластов и исчезновение эозинофилов, базофилов, зрелых и переходных форм лейкоцитов).
Состояние ремиссии характеризует полное исчезновение клинических симптомов болезни. При полной ремиссии отсутствие бластов в периферической крови дополняется низким их количеством в тканях костного мозга (не более 5%), а при неполной количество незрелых клеток на фоне гематологического улучшения остаётся высоким.
Рецидив острого лейкоза возможен не только в кроветворной системе, но и вне её. Каждое следующее клиническое проявление белокровия прогностически опаснее для пациента.
Что такое лейкоз
Это заболевание онкологического характера, чаще поражающее взрослое население нашей планеты, хотя и детский возраст не остается в стороне. Распространяется на лимфатическую, кроветворную, систему, включая такой важнейший орган, как костный мозг.
К сожалению, статистика не дает утешающей информации: из 100% заболевших людей 79-80 не справляются с заболеванием и его осложнениями. Течение может быть острым или хроническим. На простом языке название будет звучать, как «белокровие». Особенно подвержены непростому диагнозу люди старше 55 лет. Злокачественное поражение в таких случаях стремительно охватывает костный мозг пожилых людей: миелобластный лейкоз острого типа. В более молодом возрасте характерна хроническая форма.
Это интересно!
Существует версия о том, что виной онкологических заболеваний являются глистные инвазии, разрушающие иммунную систему человека. Глисты очень опасны для здоровья, с ними надо бороться при первых признаках.
Прогноз лейкемии
Прогноз лейкемии зависит формы заболевания, распространенности поражения, группы риска больного, сроков постановки диагноза, ответа на лечение и др. Более плохой прогноз лейкемия имеет у пациентов мужского пола, у детей в возрасте старше 10 лет и взрослых старше 60 лет; при высоком уровне лейкоцитов, наличии филадельфийской хромосомы, нейролейкемии; в случаях запоздалой диагностики. Острые лейкемии имеют гораздо худший прогноз из-за стремительного течения и при отсутствии лечения быстро приводят к смерти. У детей при своевременном и рациональном лечении прогноз острой лейкемии более благоприятен, чем у взрослых. Хорошим прогнозом лейкемии считается вероятность 5-ти летней выживаемости 70% и более; риск рецидивов — менее 25% .
Хроническая лейкемия при достижении бластного криза приобретает агрессивное течение с риском летального исхода из-за развития осложнений. При правильном лечении хронической формы можно добиться ремиссии лейкемии на долгие годы.
Белокровие — это историческое название лейкоза, представляющее собой тяжелое заболевание крови, зачастую приводящее к смерти. Этот недуг не знает возрастных ограничений и нещадно поражает как взрослых людей, так и грудных малышей. Рассмотрим, почему возникает лечение этой болезни.
Стадии лейкемии и их корреляция с клиническими проявлениями
В медицинской классификации выделяют четыре стадии развития этой патологии – от самой легкой до наиболее тяжелой:
1 стадия. В это время незрелые клетки крови в костном мозге начинают неконтролируемо делиться. Иммунитет снижается, пациентка становится восприимчивой к различным простудным заболеваниям и воспалениям. На данном этапе появляются первые признаки лейкоза у женщин – усталость, сонливость, упадок сил, подавленность, одышка, головокружения. Зачастую женщина связывает такое состояние с тяжелой работой, стрессом, неурядицами в семье, ПМС, поэтому за медицинской помощью не обращается практически никогда;
2 стадия. На этом этапе раковые клетки выходят за пределы костного мозга, с кровотоком разносятся по органам и тканям, где и накапливаются. Увеличение внутренних органов и лимфоузлов, уплотнения в молочной железе и кожную сыпь можно заметить именно на этой стадии. Кроме того, симптомы, характерные для первой стадии, становятся более выраженными;
3 стадия. Процесс развивается очень быстро, количество признаков лейкемии у женщин в это время начинает увеличиваться лавинообразно. Пропадает аппетит, теряется масса тела, причем, в основном, за счет мышц и запасов жидкости, поэтому выглядит такое тело изможденным и малопривлекательным. Появляются головные боли, замутненность зрения, тошнота, боли в костях и суставах. Повышается температура тела, усиливается одышка
Выраженность симптомов лейкоза у женщин на 3 стадии, наконец то, побуждает их обратить внимание на собственное самочувствие. По статистике, чаще всего решение обратиться к врачу принимается именно на этом этапе;
4 стадия
Это – этап метастазирования. Боли распространяются по всему телу, пациентку беспокоят постоянные кровотечения – как наружные, так и внутренние, наступает полный упадок сил и депрессивное состояние. На этом этапе необходимость визита к врачу, как правило, не ставится под сомнение. Однако лечение уже будет сложным и длительным, а прогноз – не слишком позитивным.
Что делать?
Главная рекомендация – как можно раньше посетить вашего семейного врача или терапевта. Даже при неспецифических признаках лейкемии у женщин грамотный специалист направляет пациенток как минимум на общеклинический анализ крови.
Наиболее показательным признаком наличия в организме онкологической патологии системы кроветворения является отклонение от нормы количества лейкоцитов. Их может быть очень много либо критически мало, но в любом случае показатель выходит за пределы референсных значений.
Дополнительными маркерами рака крови могут выступать отклонения в показателях тромбоцитов, эритроцитов, лимфоцитов, а также СОЭ.
Чтобы результаты анализа были информативными, визит к врачу лучше запланировать примерно на середину месячного цикла: не сразу после менструации, не во время выделений и не накануне их начала. В противном случае анализ может показать снижение уровня гемоглобина, сдвиги в лейкоцитарной формуле в ту или иную сторону и даже небольшую тромбоцитопению.
Аналогичная рекомендация относится и к биохимическому анализу крови – его врач-гематолог назначает для того, чтобы определить, насколько сильно онкологический процесс поразил внутренние органы и ткани. Менструация в этом случае может повлиять на показатели общего белка и альбумина.
Помимо анализов крови, врач назначит и другие исследования – анализ мочи, забор костного мозга для миелограммы и цитохимического анализа, УЗИ внутренних органов, рентгенографию органов грудной клетки. После чего назначит адекватное лечение и даст профессиональные рекомендации по коррекции образа жизни.
Несмотря на то, что на сегодняшний день причины возникновения лейкемии, в том числе, и у женщин, достоверно не установлены, в борьбе с этой серьезной патологией медицина добилась заметных успехов. Поэтому основное, что может и должна сделать пациентка для эффективного лечения, — не затягивать с посещением медицинского учреждения и обратится к специалисту при появлении первых настораживающих симптомов.
Морфология
Различные формы острого лейкоза имеют стереотипные морфологические проявления: лейкозная инфильтрация костного мозга в виде очаговых и диффузных инфильтратов из клеток с крупными светлыми ядрами, содержащими по нескольку ядрышек. Размеры и очертания ядер, а также ширина ободка плазмы могут варьировать. Бласты составляют 10-20 % мозговых клеток. Цитогенетическую принадлежность бластов, как правило, можно выявить только с помощью специальных методов исследования — цитохимических и иммуногистохимических. Применяются реакции на пероксидазу, окраска на липиды суданом черным, ШИК-реакция, гистоферментохимические акции на выявление неспецифической эстеразы, хлорацетатэстеразы, кислой фосфатазы. Иммуногистохимически возможно определение маркеров B-, T-лимфоцитов, клеток миелоидного и моноцитарного рядов..
В периферической крови и в костном мозге описывается феномен «лейкемического провала» («hiatus leucemicus»), развивающийся за счет наличия только бластных и дифференцированных клеток и отсутствия промежуточных форм.
В костномозговой ткани происходят вытеснение нормальных клеток гемопоэза опухолевыми, истончение и резорбция ретикулярных волокон, нередко развивается миелофиброз. При цитостатической терапии происходит опустошение костного мозга с гибелью бластных форм, увеличивается число жировых клеток и разрастается соединительная ткань.
Лейкозные инфильтраты в виде диффузных или очаговых скоплений обнаруживаются в лимфатических узлах, селезенке и печени. Это приводит к увеличению размеров этих органов. В печени характерно развитие жировой дистрофии. Возможна лейкозная инфильтрация слизистых оболочек полости рта и ткани миндалин.
Синдромы болезни
Синдромы выраженного характера при лейкозах могут протекать в очень серьезной форме. Наиболее характерными при раке крови являются:
- Геморрагический синдром как признак рака крови — проявляет при лейкозе, поражающем кровь, тяжелые симптомы. Это склонность к такому явлению, как кожная геморрагия. Проявляется при лейкемии у взрослых в виде кровоточивости слизистых оболочек, слишком сильно появляются синяки, может сыпать и др.
- Анемический синдром – данное возникновение симптома лейкоза влияет на организм в виде бледности кожи и слизистых, упадок сил, утомляемость, одышка, раздражительность, учащение сердцебиения даже в условиях незначительных нагрузок, возможно ощущение жжения на языке, утрата чувствительности, вкусовые расстройства.
Ведущая роль при первичной диагностике у педиатра. В дальнейшем обследование на себя берет детский онкогематолог. В основе методов диагностики лежит обследование костного мозга и периферической крови. При лейкозе в острой форме будут характерными такие изменения по общему анализу крови, как анемия, повышенная СОЭ, ретикулоцитопения, типичным показателем может служить, когда проявляется так называемый феномен «лейкимический провал».
«Лейкемический провал» представляет состояние, в котором при анализе выявляются зрелые клетки в небольшом количестве, а самые молодые в преимуществе, тогда как переходные формы клеток отсутствуют. Решающий аргумент, позволяющий вынести решение о том, что у ребенка развивается лейкоз – это бластные клетки в содержании 30% и более.
Однако важно помнить, что этот вид заболевания может завиваться и не проявить себя при анализе крови примерно в 10% случаев. Поэтому, если есть какие-то другие клинические проявления, указывающие на проблему, следует сделать пунктату костного мозга, а также цитохимические анализы
Лечебная тактика
Лечение проводят в стерильных условиях стационара, потому что пациент особо подвержен бактериям и инфекциям. Необходима обработка ротовой полости, половых органов и пролежней для предотвращения присоединения патогенной микрофлоры.
Клинические рекомендации основываются на соблюдении высококалорийной богатой витаминами диете. Пища не должна вызывать брожения. Исключаются жирные сорта мяса, копчёная и жареная пища. Строго запрещено употребление спиртосодержащих напитков. Разрешено есть растительную пищу после термической обработки, варёную рыбу и птицу, каши и травяные чаи.
Основное лечение заключается в проведении комплексной химиотерапии, продолжительность которой занимает до 6-ти недель. После достижения ремиссии курс приёма препаратов продолжается в домашних условиях. Следующие 3 года пациент принимает противорецидивные лекарства.
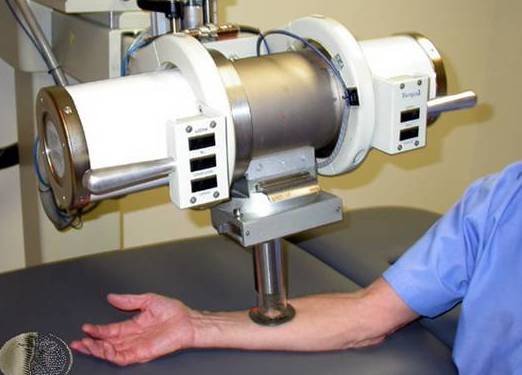
Облучение раковой опухоли на руке
При вторичных новообразованиях применяют лучевую терапию. Метод уничтожает аномальные клетки и устраняет болевые ощущения в теле больного.
Действия врачей направлены на достижение ремиссии, закрепление результата и поддержание эффекта.
Масштабное развитие атипичных клеток и полное поражение костного мозга требует трансплантации донорского материала. Метод проводят путём интенсивной химиотерапии, направленной на уничтожение собственного кроветворного органа. В этот период человек лишается иммунитета и организм не в силах бороться с простейшими инфекциями. Поэтому пациента содержат в специализированном стерильном блоке, доступ в который имеет только медперсонал. Помещение обрабатывается дезинфицирующими средствами. Малейший контакт с внешним миром может стать причиной скоропостижной смерти.
Забор донорского материала проводят из кости бедра или ребра. Введение новых клеток происходит как при переливании крови. Катетер вводят в артерию.
Донорами могут стать близкие родственники или посторонние люди, однако подходящий биоматериал тяжело найти. Для этой роли лучше всего подходят однояйцевые близнецы.
Процент выживших после проведения трансплантации – 50%. Организм остальных пациентов не принимает чужой материал, и развиваются осложнения.
Лечение лейкоза
Чтобы назначить соответствующее лечение больному с лейкозом, необходимо правильно провести оценку состояния пациента после тщательного медицинского обследования онкологами. Также для подтверждения окончательного диагноза назначают биохимический и общий анализ крови, а дополнительно – материал на биопсию и пункцию.
Выбор тактики лечения и лекарственных средств осуществляются в зависимости от обнаруженной формы лейкоза при постоянном контроле и наблюдении специалистов.
Полного излечения от злокачественной онкологии на данный момент практически не удаётся достичь. Поэтому лечение лейкоза может присутствовать в течении всей жизни больного.
Таким образом, для разных форм лейкоза применяется соответствующая тактика лечения. При диагностировании острого лейкоза проводят срочную госпитализацию больных. В некоторых случаях при достоверном диагнозе назначают сразу лечение препаратами цитостатического действия в амбулаторных условиях.
Для достижения положительной ремиссии используют лечение патогенетическими методами с применением комбинированной полихимиотерапии, чтобы ликвидировать все предполагаемые и имеющиеся очаги патологического процесса. Однако иногда наблюдается депрессия кроветворения с выраженным характером. При остром лейкозе ремиссия наступает тогда, когда тромбоциты и лейкоциты повышаются, а содержание бластов в костном мозге снижается до 5%, лимфоцитов до 30% и не определяются лейкемические пролифераты.
Для лечения детей с острой формой лимфобластного лейкоза назначают эффективную комбинацию Винкристина с Преднизолоном. Используя такую терапию, ремиссию удаётся достичь практически у 90% детей в среднем за пять месяцев. А после достигнутой ремиссии проводят профилактику нейролейкемии. Для проведения первой спинномозговой пункции, которую выполняют сразу же после подтверждения диагноза, применяют Метотрексат (Аметоптерин), вводимый интралюмбально. Такие пункции ставят повторно через каждые две недели до получения положительного результата. Кроме применения полихимиотерапии приступают к специальному профилактическому курсу с облучением головы при захвате первого и второго шейных позвонков. Обязательным условием манипуляции является защита глаз, лица, рта. Одновременно, в течение трёх недель облучения, проводят введение Метотрексата.
Если на момент постановки диагноза определяют нейролейкемию, то лучевое облучение головы не проводят. А при введении препарата через люмбальную пункцию добавляют ещё два препарата, таких как Метотрексат и Цитозар.
У детей на момент ремиссии острой формы лимфобластного лейкоза проводится непрерывное лечение препаратами цитостатического действия с использованием 6-Меркаптопурина, Циклофосфана и Метатрексата на протяжении четырёх – пяти лет.
Для лечения острой формы лимфобластного лейкоза среди взрослых и больных с неблагоприятным исходом назначают Рубомицин, Преднизолон и Винкристин, а также одну из цитостатических схем, таких как POMP, CHOP или СОАР. Схема СОАР включает Циклофосфан, Цитозар, Винкристин, Преднизолон. Схема CHOP – это Преднизолон, Адриамицин, Циклофосфан и Винкристин. Схема POMP – Пуринетол, Преднизолон, Метотрексат, Винкристин.
Любая эта схема используется в самом начале ремиссии, чтобы провести её консолидацию. А после подъёма количества лейкоцитов проводят поддерживающую непрерывную терапию. Для этого назначают такие препараты, как Циклофосфан, 6-Меркаптопурин и Метотрексат.
Для лечения больных с хроническим лимфолейкозом, который проявляется лейкоцитозным ростом и лимфаденопатией, применяют Хлорбутин. А Циклофосфан назначают при значительно увеличенных лимфоузлах. Терапия с использованием стероидных препаратов применяется для лечения геморрагического синдрома, осложнений аутоиммунного свойства, а также при неэффективности некоторых цитостатических препаратов. Для этого комбинируют Циклофосфан, Хлорбутин и Преднизолон. Однако длительное лечение хронического лимфолейкоза стероидами противопоказано.
Если в опухолевый процесс вовлекаются лимфоузлы брюшного пространства, то назначают комбинацию препаратов ВАМП, а также такие цитостатики как Винбластин, Циклофосфан, Винкристин и Преднизолон (CVP или СОР). Затем назначается лучевая терапия с облучением селезёнки, лимфоузлов и кожи.
В последнее время широко стали использовать лейкоцитоферез при лечении лимфолейкоза. А при волосато-клеточном лейкозе в 75% эффективно проведение спленэктомии. При цитопении, не имеющей связи с увеличенным кроветворным органом, таким как селезёнка или другими изменениями, а также лимфаденопатией, целесообразно назначение Интерферона.
Острый лимфобластный лейкоз у детей
Данное злокачественное новообразование считается самой распространённой формой лейкоза среди подростков и детей, выявляясь практически в 80% всех случаев. По статистике этой патологией ежегодно заболевает почти 500 подростков и детей в период от рождения до четырнадцати лет.
Острый лимфобластный лейкоз может поражать как детей любого возраста, так и взрослых. Хотя гораздо чаще это заболевание диагностируют среди мальчиков от года до пяти лет, чем девочек.
У детей острый лимфобластный лейкоз обусловлен злокачественными мутациями лимфоцитов, в результате которых новые клетки прекращают своё развитие. Такой процесс остановки может произойти на любом этапе формирования клеток, поэтому острый лимфобластный лейкоз может проявляться разными формами. Все они имеют разное клиническое течение болезни, и тактика лечения тоже будет зависеть от этих форм.
На данный момент нет точных причин, которые способствовали бы или влияли на развитие острого лимфобластного лейкоза у детей. Известно только, что заболевание начинает развиваться тогда, когда злокачественно изменяются предшественники лимфоцитов. Такие мутации меняют весь наследственный материал клетки. Но в основном остаётся непонятным, почему у одних детей эти изменения в генах приводят к образованию патологии, а у других детей – нет. Это можно также объяснить тем, что на острый лимфобластный лейкоз влияет не только генетическая предрасположенность, но и внешние факторы. Таким образом, это заболевание считается многофакторным.
Известно также, что такие заболевания как анемия Фанкони и синдром Дауна повышают риск развития данной злокачественной патологии у детей. Кроме того, излучение рентгеновскими лучами, радиация, химические канцерогены, медицинские препараты и определённые вирусы могут способствовать развитию острого лимфобластного лейкоза у детей.
В течение нескольких недель развивается первая клиническая картина заболевания. Так как опухолевые патологические клетки поражают постепенно весь костный мозг и другие органы, то и симптоматика острого лимфобластного лейкоза у детей вначале проявляется вялостью, отсутствием интереса к играм и бледностью. Это объясняется недостаточным количеством в организме ребёнка эритроцитов, которые доставляют кислород всем клеткам. А дефицит полноценных лимфоцитов и гранулоцитов ослабляет иммунную систему, что является следствием развития частых инфекций с лихорадочной температурой.
При отсутствующих тромбоцитах, возникают кожные кровоизлияния и кровоточивости слизистых. Злокачественные клетки, продвигаясь по всему организму, вызывают не только изменения крови, но и боли в разных органах. В первую очередь появляются болевые ощущения в костях рук и ног, после заполнения костного мозга и костных полостей лейкозными клетками. Иногда эти боли приобретают такую силу, что дети не в состоянии даже ходить. При скапливании патологических клеток в лимфоузлах, печени и селезёнке появляются боли в области живота. А при распространении заболевания в оболочки мозга дети жалуются на головные боли, у них отмечается паралич лицевого нерва, нарушается зрение и может открыться рвота.
Симптоматика острого лимфобластного лейкоза у разных детей может протекать и проявляться индивидуально. Поэтому для уточнения диагноза необходимо пройти полное диагностирование заболевания.
При подозрении на эту аномалию, педиатр назначает лабораторные исследования в виде развёрнутого анализа крови. А уже изменения в гемограмме вынуждают сделать костномозговую пункцию в стационаре, для окончательного подтверждения диагноза. Чтобы получить более точную информацию о поражённых органах назначают УЗИ, рентген, МРТ, КТ и сцинтиграфию скелета, люмбальную пункцию.