Что такое тромбоз артерий, вен и сосудов, первые признаки и симптомы, причины, лечение и прогноз жизни
Содержание:
Последствия
Если лечение было подобрано правильно, то положительный результат можно будет наблюдать уже через несколько дней. Более того, воспалительный процесс постепенно утихает и вена начинает, восстанавливаться. Все это возможно при своевременном обращении в больницу и назначении качественной терапии. В таком случае последствия развиться не могут, ведь все схвачено. Но не всегда все проходит так легко. Иногда люди не обращают внимания на серьезную симптоматику и не начинают лечение. Это чревато не только образованием тромба, но и его отрыванием.
Дабы исключить возможные осложнения, необходимо в течение года после успешного лечения наблюдаться у флеболога. Необходимо следить за состоянием венозной системы и самой пораженной конечностью. Если была проведена хирургическая операция, посещать придется и хирурга.
Правильно подобранное лечение позволят достичь максимальной проходимости вены, что приведет к улучшению венозного оттока. Несмотря на это, риск развития посттромботической болезни все равно сохраняется. Она может проявить себя спустя два-три года. В этом случае проводится комплексное исследование вен. Если есть острая необходимость, проводят хирургическую операцию.
[], [], [], [], [], [], [], []
Диагностика и лечение тромбофлебита
Эффективность лечения зависит от точной диагностики, которая включает:
- диагностический осмотр хирургом;
- обследование сосудов УЗИ с допплерометрией;
- рентгеноконтрастную флебографию – изучение продвижения контрастного вещества, введенного в вену;
- применение специальных функциональных проб, позволяющих выявить венозное поражения на самых ранних стадиях.
Лечение обусловлено комплексным подходом, сочетающим медикаментозные и хирургические методики.
Метод консервативного лечения тромбофлебита включает:
- Использование физиотерапевтических методик – введение антикоагулянтов с помощью электрофореза, водолечение с переменными ваннами, УВЧ процедуры.
- Медикаментозные препараты – противовоспалительные, антикоагулянты для разжижения плазмы, спазмолитики и антибиотики.
- Применение компрессионного белья предотвращающего сосудистые расширения повреждение их стенок – бинты специального назначения, колготки и гольфы для компрессии пораженных венозных стенок.
При несостоятельности консервативной терапии применяют радикальную и малоинвазивную хирургию.
- Радикальный хирургический метод подразумевает удаление пораженной вены, для предотвращения дальнейшего распространения патологического процесса. Сегодня применяется в исключительных случаях, при обширном процессе, угрожающем жизни пациенту.
- Методика эндовазальной лазерной коагуляции. В результате обработки лазером венозных стенок и тромбозного сгустка происходит склеивание сосуда, полностью выводя его из процесса кровообращения, направляя кровь по здоровому руслу.
- Удаление тромба эндоскопическим методом. С помощью эндоскопических инструментов, введенных в сосуд, удаляется тромб и устанавливается специальный улавливающий фильтр или делается перевязка сосуда.
- Склеивание пораженного русла методом склеротерапии – введение в сосуд специального состава.
- Метод венозной тромбэктомии применяется для извлечение тромбозных згустков специальным катетером
Все эти методы достаточно эффективны. Позволяют пациентам вернуться к нормальной безболезненной жизни.
Компрессионное белье при тромбофлебите
Сдавленный колготками или чулками варикозный участок не позволит осесть в нем тромбу, что резко снизит риск развития воспалительных реакций и образование тромбоза.
При использовании компрессионного белья исключаются отечность и судорожные проявления, ноги практически не устают и беременность ничем не усложняется. Беременным женщинам рекомендуется:
- специально подобранные упражнения, улучшающие венозный отток;
- длительные пешие прогулки;
- при хронической патологии – вечерние прогулки не менее получаса;
- диета насыщенная фруктами и овощами, так как они являются стимуляторами гемодилюции (разведение сгущения).
Во избежание отечности не рекомендуется употребление большого количества жидкости и препаратов, влияющих на сосудистую систему (флеботоники). Подбор компрессионного белья при тромбофлебите должен осуществляться по рекомендации врача, учитывающего вид и степень компрессии изделий.
Метки: сосуды тромб
Острый тромбофлебит
Признаки тромбофлебита наиболее четко проявляются при остром течении болезни, которая начинается с появления резкой боли вдоль направления кровотока пораженной вены. При этом заметно изменение цвета кожного покрова. Он становится цианотичным с расширенной сеткой кровеносных сосудов на поверхности. На фоне повышенной температуры тела, больная нога остается холодной. Боль, как бы распирает ее. Инстинктивно больной старается держать ее в приподнятом состоянии, стараясь уменьшить болевой синдром.
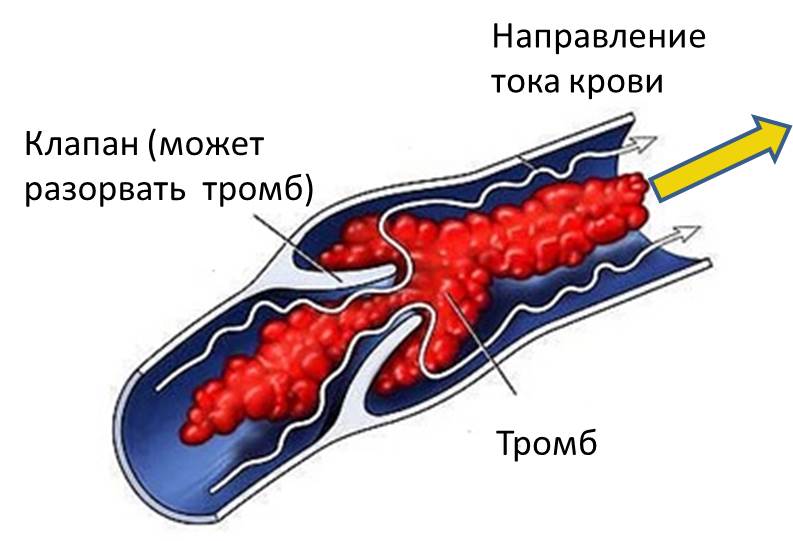
Отрыв тромба при обострении тромбофлебита
К тому же, острая форма тромбофлебита очень быстро переходит в осложнения – гангренозный или ишемический тромбофлебит, белую или синюю флегмазию. Они сопровождаются усилением боли и нарастающим, буквально с каждой минутой, отеком. Кожа сначала бледнеет, затем приобретает фиолетовый оттенок. Поэтому, чем быстрее будет оказана врачебная помощь, тем больше вероятность избежать тяжелых последствий.
Лечение
Лечение острой формы заболевания выбирается исходя из состояния сосудов, характера протекания болезни, места локализации тромба. Обычно для этого используется консервативная терапия, которая включает местное и общее лечение. Пациенты, которым поставлен диагноз – острый тромбофлебит предплечья и голени, могут проходить лечение амбулаторно. При всех остальных видах, больные направляются в стационар. Им назначается постельный режим, больная нога находится в приподнятом состоянии.
Местная терапия включает следующие процедуры:
- Наложение одной из мазей: Вишневского, бутадионовой, или гепариновой.
- Полуспиртовые компрессы или лечение холодом, с обязательным эластичным бинтованием.
- Для приема внутрь рекомендованы препараты способствующие улучшению микроциркуляции крови, такие как флекситал, теоникон, трентал и т.п.
- В качестве ингибиторов назначаются индометацин, курантил, аспирин и т.д.
- Для коррекции нарушения кровотока в венах могут быть использованы эскузан, троксевазин, венарутон, детралекс.
- Препараты для обезболивания, уменьшения воспалительного процесса и снижения температуры – анальгин, реопирин, бутадион и др.
- Для десенсибилизации – супрастин, димедрол и пр.
После того, как острый воспалительный процесс будет снят, для повышения эффективности рассасывания тромба рекомендуется физиотерапевтическое лечение лампой-соллюкс, диаметральными токами, УВЧ. Хорошие результаты дает ионофорез с гепарином, протеолитическими ферментами (химотрипсином, трипсином и пр.), а также с калием йодидом. Эластическая компрессия должна быть продолжена еще в течение двух месяцев после завершения основного лечения, с одновременным приемом флебодинамических препаратов.
Оперативное хирургическое вмешательство проводится в экстренных случаях, при следующих показаниях:
- Восходящий тромбофлебит большой или малой подкожной, поверхностной вены в острой форме, с расположением на верхней или средней части бедра.
- Угроза возникновения эмболии легочной артерии.
- Расплавление тромба гнойным экссудатом.
При лечении восходящего тромбофлебита используется также лазерная облитерация, суть которой в прогревании стенки вены чуть выше тромба. Это позволяет удалять патологические венозные узлы из магистральных сосудов, останавливая разрастание тромба с воспалительным процессом. Устранению вероятности проталкивания тромба внутрь сосудов способствует альтернативная методика проведения лазерного луча, направленного противоположно движению кровотока. Она является на данный момент времени уникальной.
При тромбофлебите восходящем эффективным методом, не позволяющим тромбу развиваться и проникать в глубоко расположенные сосуды, является операция, связанная с перевязкой места, где поверхностная вена переходит в глубокую. Она называется кроссэктомией. Манипуляция выполняется с применением местной анестезии, в амбулаторных условиях.
Причины тромбоза глубоких вен
Тромбоз глубоких вен нижних конечностей развивается у человека под воздействием сочетания некоторых факторов. Прежде всего, это наличие повреждения внутренней выстилки венозной стенки, которое возникло как последствие химического, механического, аллергического или инфекционного действия. Также процесс развития тромбоза глубоких вен напрямую зависит от нарушения системы свертывания крови и замедления кровотока.
Прямой предпосылкой к проявлению тромбоза глубоких вен является присутствие застойных явлений в венах ног. Такой застой возникает вследствие низкой подвижности или вообще неподвижности человека на протяжении длительного периода времени.
Таким образом, факторами, которые способны «запустить» развитие данного заболевания, являются инфекционные болезни, наличие травм и операций, слишком сильное физическое напряжение. Тромбоз глубоких вен часто возникает у больных, которые длительное время были неподвижны после проведенных операций, при некоторых неврологических и терапевтических болезнях, у молодых мам в послеродовом периоде. Провоцирующими факторами также часто становятся злокачественные заболевания, употребления пероральных гормональных контрацептивов, вследствие чего проявляется повышенная свертываемость крови, называемая гиперкоагуляцией.
Если человек слишком продолжительный период держит ноги опущенными вниз в неподвижном положении, то вероятность развития болезни резко возрастает. На сегодняшний день в странах запада даже определяют термины «телевизионный тромбофлебит» (следствие длительного сидения перед телевизором) и «синдром экономического класса» (следствие частых и длительных перелетов). В обоих случаях основным фактором развития заболевания становится продолжительное пребывание человека в позе с согнутыми ногами.
В некоторых случаях кровоток в глубоких венах нарушается вследствие проявления болезни Бюргера.
В большинстве случаев тромбоз поражает именно нижние конечности. Однако случается, что тромбоз развивается и в глубоких венах рук. В данном случае причинами такого состояния является нахождение в вене катетера длительный период, наличие имплантированного кардиофибриллятора или электрокардиостимулятора, появление злокачественной опухоли в области вены, слишком сильная нагрузка на руки (проявляется в основном у спортсменов).
Существуют и другие важные факторы риска, предрасполагающие к тромбозу глубоких вен. Среди таковых следует отметить анестезию. Существуют исследования, доказывающие, что применение общей анестезии с мышечными релаксантами намного чаще провоцирует тромбоз глубоких вен нижних конечностей, чем регионарные методы анестезии.
Еще один немаловажный фактор — ожирение. Люди, у которых имеет место лишний вес, намного чаще страдают от проявлений послеоперационного тромбоза.
Возрастной фактор в данном случае также играет одну из определяющих ролей. Ведь чем старше становится человек, тем больше снижается его общая подвижность, и, следовательно, нарушается кровоток, менее эластичными становятся сосуды.
Если у больного в анамнезе уже есть проявления тромбоза, то возможность его повторного проявления возрастает в несколько раз.
Причины и факторы риска развития тромбофлебита
Тромбофлебит нижних конечностей редко начинается спонтанно. Чаще всего болезнь становится осложнением заболеваний ног. Механизм развития связан с неправильным оттоком лимфы и крови по венам и сосудам. После травмирования внутреннего слоя вены открывается кровотечение. В ответ на это образуется кровяной сгусток. Он предотвращает потерю крови, но со временем разрастается и перекрывает полностью просвет сосуда, не дает крови циркулировать.
Предшествует этому процессу следующие факторы:
- Повреждение сосудистой стенки. В эту группу входит механическое травмирование вен при травме и сдавлении конечностей. Венозные стенки повреждают при неправильном выполнении инъекций, частых и долгих капельницах, операциях.
- Ухудшение кровоснабжения отдельных участков тела. Кровь плохо поступает из-за долгого ношения гипса, постельного режима и гиподинамии. Реже замедление кровотока случается в результате сердечной недостаточности.
- Неправильный отток крови в венах из-за венозной недостаточности. Осложнение развивается на фоне беременности, заболеваний органов малого таза.
- Повышенная свертываемость крови. Вязкость и однородность крови и плазмы изменяются при длительном приеме гормональных препаратов, несоответствии уровня эстрогенов и прогестерона, инфекциях.
Другими причинами тромбофлебита могут быть:
- ожирение;
- аллергические реакции и сенсибилизация;
- наличие венозных тромбоэмболических осложнения (ВТЭО) в анамнезе;
- прием ряда медикаментов (диазепам, амиодарон, ванкомицин, препараты химиотерапии, героиновая наркомания).
Нередко острый тромбофлебит развивается на фоне некоторых аутоиммунных заболеваний, таких как системная красная волчанка, васкулиты, болезни Бехчета и Бюргера. В частности, при болезни Бехчета ТПВ обнаруживают у 53,3%, а ТГВ — у 29,8% пациентов i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев // Амбулаторная хирургия. — 2016. — № 3-4 (63-64). — С. 16-23. .
В группу риска входят:
- Больные заболеваниями сердца – хронической сердечной недостаточностью, ишемическим инсультом. Отекают конечности, снижается двигательная активность, а после инсульта могут быть параличи, которые затрудняют отток крови по венам.
- Больные сопутствующими флебологическими заболеваниями – варикозом, венозным тромбозом. Скорость движения крови в венах снижается, кровь застаивается, образуя тромб.
- Лежачие больные, люди со сложными переломами. У них нарушена подвижность и возрастает вероятность образования тромба.
- Люди с наследственной предрасположенностью. Нарушения гемостаза передаются генетически. Вероятность болезни повышена, если у родственников первой линии выявлены патологии кровотока.
Причины развития болезни и факторы риска
Существует множество причин, способных спровоцировать тромбофлебит. На первое место среди причин принято выдвигать венозные воспаления, характерные для людей с хронической венозной недостаточностью и варикозным расширением. Также повышается риск развития патологии у женщин, длительно использующих гормональную контрацепцию и у заядлых курильщиков. В редких случаях часто повторяющийся флебит может быть признаком паранеопластического характера, то есть говорить о возможном злокачественном заболевании. Конкретными причинами тромбофлебита у госпитализированных пациентов являются внутривенные канюли. Если возникает воспаление вены, канюля должна быть немедленно удалена.
Кроме того, существуют определенные факторы риска, повышающие шансы на развитие тромбофлебита:
- местные воспалительно-гнойные процессы.
- посттромбофлебитический синдром;
- нарушение работы сердечнососудистой системы;
- ранее проведенные операции на нижних конечностях;
- некоторые виды раковых патологий.
- инфекционные болезни.
Тромбофлебит во время беременности
Беременность – период, в который женщина наиболее часто подвергается таким заболеваниям, как варикозное расширение вен нижних конечностей и тромбофлебит. Это связано с повышением у них внутриутробного давления и физиологического изменения состава крови. Наибольшую опасность тромбофлебит представляет в первые дни послеродового периода. Так как большая часть осложнений в виде тромбоэмболии возникает именно после родов. Роды – это огромные перегрузки в работе сосудистой системы.
- Во-первых, давление внутри брюшной полости повышается в два-три раза.
- Во-вторых, ребенок, проходя через родовые пути, своей головкой на несколько мгновений пережимает вены таза.
- При этом тонус стенок вен, расположенных на ногах резко снижается и происходит их расширение.
Все это приводит к нарушению естественного кровотока в нижних конечностях и формированию тромбов.
Первые признаки варикоза вен отмечаются обычно во втором триместре беременности, когда будущая мама начинает заметно прибавлять в весе. Сначала это – появление сосудистых звездочек на коже голени, бедер или лодыжек, затем увеличиваются вены и возникают боли. Ноги к вечеру начинают все чаще отекать, иногда возникают судороги.
Как только возникают эти симптомы, необходимо немедленно пройти консультацию у флеболога. Он проведет дуплексное цветное сканирование, с целью обследования состояния кровеносно-сосудистой системы и даст рекомендации, как предупредить развитие более тяжелой формы заболевания и избежать сложного лечения.
В этот период очень важна профилактика тромбофлебита, которая включает следующее:
- С момента появления первых симптомов и до самых родов необходимо носить эластичное компрессионное белье (колготы, чулки). Подобрать его должен врач-флеболог. Так как неправильно подобранное давление (компрессия) может негативно сказаться на состоянии пациентки, вызывать дискомфорт при ношении и т.д.
- Полезно делать лечебную гимнастику для беременных, включающую упражнения для улучшения кровотока в венах нижних конечностей. Двигательная активность не только защищает от застоя крови в ногах, но и способствует дополнительному снабжению кислородом плода.
- Ежедневно, в любую погоду, перед сном надо выходить на небольшую прогулку (минут на 30).
- Необходимо следить, чтобы питание содержало больше продуктов растительного происхождения. Есть их нужно в сыром виде. Особенно полезны арбузы, дыни, ананасы. Они способствуют разбавлению крови, и являются биостимуляторами гемодилюции активного действия.
- Ограничить употребление жидкости, так как в период вынашивания ребенка, наблюдается ее задержка в организме. А это – риск возникновения устойчивого, трудно поддающегося снятию отека.
Тромбофлебит поверхностных вен во время беременности нередко сопровождается сильными болями. Необходимо помнить, что в этот период не рекомендуется прием лекарственных препаратов. Быстро избавить пациентку от дискомфорта, и не дать тромбу внедриться в вены, расположенные в более глубоких слоях поможет веноцентез. Это – прокол пораженного узла с целью удаления тромба. Данный способ является безопасным для плода, так как манипуляция выполняется под местным туменесцентным обезболиванием (обезболивающий препарат вводится под кожу, образуя защитную подушку вокруг оперируемого сосуда).
Лечение тромбофлебита
Большинство пациентов с тромбофлебитом могут лечиться консервативно в амбулаторных условиях.
Хирургическое лечение
Неотложная госпитализация в хирургические стационары (желательно в специализированные сосудистые или флебологические отделения) необходима при восходящих формах тромбофлебита стволов большой и малой подкожных вен, когда возникает угроза перехода тромбоза на глубокие вены. Такие больные должны быть оперированы в экстренном порядке после ультразвукового сканирования.
Хирургическое лечение включает в себя перевязку подкожных вен или удаление всех варикозно расширенных (тромбированных и нетромбированных) вен.
Консервативное лечение
Консервативное лечение тромбофлебита должно быть направлено на устранение воспалительного и локального тромботического процессов. Режим, который предписывается больным, должен быть активным.
Ошибкой следует признать назначение постельного режима, поскольку деятельность мышечно-венозной помпы голени обеспечивает интенсивный кровоток в глубоких венах, препятствуя развитию в них тромбоза.
В первые дни развития тромбофлебита, когда максимально выражены воспалительные явления и требуется активное местное лечение, целесообразно в первые 7-10 дней формировать бандаж с помощью эластических бинтов средней степени растяжимости. По мере стихания воспалительных явлений для компрессионного лечения может быть с успехом использован медицинский трикотаж — гольфы, чулки или колготы 2-3 компрессионного класса.
Простой, но действенной мерой является местное охлаждение, дающее хороший обезболивающий эффект.
При тромбофлебите оправдано использование различных форм нескольких классов фармацевтических препаратов:
-
нестероидных противовоспалительных средств (НПВС);
-
производных рутина;
-
дезагрегантов;
-
флеботоников растительного происхождения
-
антикоагулянтов.
Нестероидные противовоспалительные средства в лечении тромбофлебита
Из группы НПВС наиболее эффективными при данном заболевании являются диклофенак и кетопрофен. Эти препараты оказывают не только мощное противовоспалительное, но и хорошее обезболивающее действие.
Гель кетопрофена наносят 2-3 раза в день в количестве 3-5 г (1 см мази, выдавленной из тюбика) непосредственно на пораженный участок конечности и легкими круговыми движениями пальцев рук втирают в кожу.
Быстрый эффект дают внутримышечные инъекции НПВС, а также использование их в ректальных свечах. Эти способы применения указанных средств уменьшают частоту и выраженность осложнений.
Эффективным средством лечения тромбофлебита являются производные рутина (рутозид, троксевазин, троксерутин), представляющие собой универсальные протекторы венозной стенки и оказывающие выраженное противовоспалительное действие. Суточная доза различных троксерутинов обычно составляет 1200 мг.
Гепарин, как антикоагулянт, оказывает мощное противотромботическое и противовоспалительное действие. Он является обязательным в лечении тромбофлебита. Доза препарата рассчитывается в соответствии с массой и анализами свертываемости крови.
Местные лечебные действия обеспечивается путем применения гепаринсодержащих и НПВС гелей. Дозировка и частота их применения аналогичны друг другу. В то же время хорошо зарекомендовало себя чередование этих препаратов, т.е. гелевые аппликации проводят 4 раза в день по схеме: гепарин — НПВС — гепарин — НПВС.
При проведении консервативных мероприятий необходимо помнить о возможности прогрессирования тромбофлебита, несмотря на проводимое лечение. Поэтому в процессе терапии должен проводиться динамический контроль (клинический и ультрасонографический) за течением заболевания.
Методы лечения тромбофлебита
Тромбофлебит – серьёзное заболевание и при обнаружении соответствующих симптомов необходимо обязательно обратиться к врачу-флебологу.
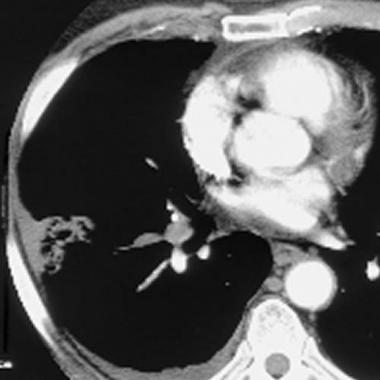
При неблагоприятном течении болезни заболевание может распространиться на глубокие вены. В свою очередь, тромбоз глубоких вен опасен, прежде всего, тем, что тромбы могут перемещаться с током крови и стать причиной инфаркта, инсульта или тромбоэмболии лёгочных артерий, которые нередко приводят к летальному исходу.
Оставленный без лечения острый тромбофлебит в большинстве случаев переходит в хроническую форму. При хроническом тромбофлебите воспаление будет возникать в пораженной вене снова и снова.
Своевременное обращение к врачу позволит избежать неблагоприятных последствий.
В случае развития заболевания на ранее здоровых венах возможно консервативное лечение тромбофлебита. При тромбофлебите, являющемся осложнением варикозного расширения вен, после снятия воспаления, во избежание рецидива заболевания, вены следует удалить. В «Семейном докторе» удаление вен осуществляется современными, малотравматичными методами, в пределах затронутых варикозом участков.
Радиочастотная облитерация (абляция)
Радиочастотная облитерация (другое название – радиочастотная абляция) – это малоинвазивный метод, суть которого состоит в термической обработке вены, в результате чего просвет сосуда закрывается (вена «заваривается»).
Флебэктомия
Флебэктомия – это операция по удалению вены. Вена удаляется в пределах пораженного варикозом участка.
Склеротерапия
Для удаления небольших вен может использоваться метод склеротерапии. В просвет вены вводится специальное вещество – склерозант, под воздействием которого стенки поражённой вены слипаются, и сосуд исключается из кровотока.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Тромбофлебит – что это такое и его причины
Венозные сосуды, в сравнении с артериями, имеют менее плотный мышечный слой. В сочетании с низкой скоростью кровотока по направлению к сердцу это создает предпосылки для нарушения оттока крови и развития застойных явлений. Если на человека дополнительно воздействуют факторы риска, проявление патологии – вопрос времени.
Причины венозной патологии:
- недостаток двигательной активности – стоячая или сидячая работа;
- наличие в организме хронической инфекции;
- варикозное расширение и патологии клапанной системы вен;
- нарушения работы иммунной системы – ослабление защитной функции, аллергические, аутоиммунные отклонения;
- общее или местное замедление кровотока – при сердечных патологиях (кардиомиопатии, инфаркты миокарда), тугом бинтовании, ношение обтягивающей одежды и т.п.;
- инсульты и параличи с нарушением чувствительности, другие неврологические отклонения;
- травмы сосудов, сложные хирургические вмешательства;
- повышенная нагрузка на венозные сосуды – при резком поднятии тяжестей, во время родов;
- качественные и количественные изменения в составе крови – при приеме лекарств, хронических заболеваниях, обширных кровопотерях, переливании крови;
- курение;
- повышенная свертываемость крови в результате обезвоживания, приема гормональных препаратов (в том числе оральных контрацептивов) и других лекарственных средств;
- избыточный вес и высокие статические нагрузки;
- длительная катетеризация и внутривенное введение высоких доз лекарств;
- онкологический процесс;
- реакция на введение вакцин и сывороток.
На заметку! При благоприятном исходе после устранения воспаления кровоток в пораженных участках может восстанавливаться. Это происходит либо за счет реканализации сосуда с полным или частичным растворением тромба, либо за счет формирования коллатеральных сосудов в обход тромбированного участка вены.
При неблагоприятном развитии патология распространяется на глубокие вены и захватывает выше расположенные участки (восходящий тромбофлебит). В таком случае требуется оперативное вмешательство.
Виды тромбофлебита
По течению процесса различают 2 формы:
- острую, с яркими признаками воспаления, бурной симптоматикой и коротким периодом развития (до месяца), прогноз для нее благоприятный – вплоть до полного выздоровления без рецидивов;
- хроническую – со смазанными симптомами и длительным течением – заболевание может длиться годами, характерны регулярные рецидивы.
Важно! Переход острой формы заболевания в хроническую наблюдается в 60% случаев и напрямую связан с состоянием пациента и качеством проводимого лечения
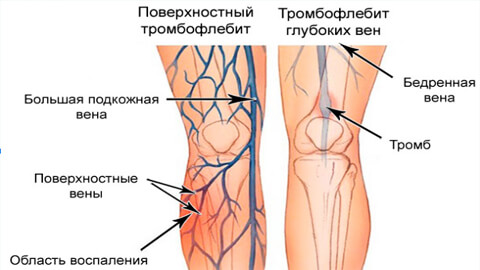
В зависимости от локализации различают тромбофлебит глубоких и поверхностных вен. Чаще всего заболевание поражает нижние конечности – часть тела, наиболее подверженную застойным явлениям; чуть реже – полость малого таза. Более редкие случаи получили индивидуальные названия:
- поражение подмышечной и подключичной вен – синдром Педжета-Шреттера, является следствием регулярных повышенных нагрузок на верхние конечности;
- поражение поверхностных вен грудной клетки и брюшины – болезнь Мондора, у женщин поражает молочные железы, часто проявляется как осложнение после оперативного вмешательства;
- тромбофлебит печеночных вен – синдром Бадда-Киари, редкое заболевание, связанное с врожденной патологией сосудов печени;
- мигрирующий тромбофлебит – синдром Труссо, расценивается как первый признак онкопатологии; проявляется в виде эпизодических воспалений сосудистой стенки с постоянной сменой локализации патологического процесса;
- облитерирующий тромбангиит – синдром Бюргера, поражает мелкие вены и артерии различных участков тела (конечностей, сердца, мозга), часто является причиной гангренозных поражений у курильщиков.
С учетом вида тромбофлебита, причины и симптомы заболевания могут различаться.
Симптомы поверхностного тромбофлебита нижних конечностей
О начинающемся воспалительном процессе в венах могут свидетельствовать первые признаки, которые необходимо вовремя распознать:
- появление отечности нижних конечностей;
- боли в икроножных мышцах при обычной нагрузке;
- ощущение дискомфорта и тяжести ног;
- участки покраснения на коже ног.
К сожалению, большинство заболевших обращаются к врачам только тогда, когда болезнь начинает прогрессировать. Обычно это выражается в развитии острого процесса тромбофлебита, либо перехода заболевания в хроническое течение со стадиями обострения.
Острый тромбофлебит поверхностных вен нижних конечностей характеризуется внезапным началом (казалось бы, без определенной причины). В редких случаях болезнь начинается в результате травмы ноги, что обязательно отмечает больной. Также может наблюдаться связь с вирусными инфекциями, употреблением пероральных контрацептивных препаратов и пр. Чаще всего острый тромбофлебит бывает связан с варикозным расширением вен.
В большинстве случаев пациенты сразу обращают внимание на наружные признаки патологии, так как общее состояние может быть не нарушено. Больные отмечают появление боли вдоль пораженного венозного сосуда, невозможность полноценно ходить
Кожа над веной заметно краснеет, местная температура повышается, что указывает на развитие воспалительной реакции.
Если попытаться прощупать пораженную вену, то можно обнаружить уплотненный, шнурообразный тяж: прикосновение к нему вызывает сильные болевые ощущения. При поражении варикозных вен узлы также уплотняются и могут зрительно увеличиться в объеме. В зоне поражения может сформироваться воспалительный отек (при тромбофлебите глубоких вен его обычно нет).
Общая клиническая картина может быть представлена повышением температуры до субфебрильных цифр, ощущением дискомфорта.
Хроническая форма тромбофлебита характеризуется продолжительным течением, с регулярными обострениями. Рецидив (обострение) представляет собой клинику острого тромбофлебита, а в период стихания процесса симптомы могут исчезать практически полностью.
Повторяющиеся воспалительные процессы в разных по локализации венах называются мигрирующим тромбофлебитом. Такой нестабильный флебит требует тщательной диагностики, так как иногда он наблюдается на фоне онкологических болезней.
При прогрессировании острой или хронической формы патология может расширять свое присутствие вдоль большой поверхностной вены до паховой области. Такое развитие заболевания определяется как восходящий тромбофлебит поверхностных вен нижних конечностей. Аналогичная ситуация может случиться и в подвздошном венозном сосуде, что представляет непосредственную угрозу открепления кусочка тромба и возникновения тромбоэмболии легочной артерии.
Кроме этого, выделяют септический гнойный тромбофлебит, возникающий с присоединением инфекции (как результат травм или системных инфекционных заболеваний). Септическое воспаление может привести к абсцессам, флегмонам и сепсису.
Последствия и осложнения тромбофлебитов поверхностных вен
Осложнения при поверхностных тромбофлебитах развиваются не так уж часто. Конечно, наибольшую опасность представляет отрыв части тромба и следствие такого отрыва – тромбоэмболия. Однако, врачи отмечают, что воспалительный процесс, характерный для поверхностного поражения, способствует «прилипанию» тромба к сосудистой стенке, что сводит возможность его открепления и попадания в кровяное русло к минимуму (чего не скажешь о поражении глубоких вен, для которого воспаление не характерно). Помимо этого, поверхностно расположенные сосуды не подвергаются воздействию мышц, так как расположены ближе к кожным покровам. Это благоприятствует спокойному положению тромба, без смещений и сжатий.
Несмотря на возможное благоприятное течение болезни, нужно быть очень внимательным к её проявлениям. Если признаки патологии не проходят и даже прогрессируют, то необходимо обязательно проконсультироваться с врачом. Должны насторожить такие симптомы, как высокая температура, бледность и отечность кожных покровов ног, общий озноб. При отсутствии лечения (или при недостаточном лечении) могут развиться трофические нарушения, которые будут проявляться в виде кожной сыпи, экземы, абсцессов и флегмон. Воспалительный процесс может затронуть лимфатическую систему, нервные волокна, соматические органы. Иногда развивается общее септическое состояние.