Лимфаденопатия у детей: причины, виды, симптоматика
Содержание:
Симптомы
Основным симптомом лимфаденопатии шейных лимфоузлов является наличие узелковых образований. Они могут иметь разные характеристики, в зависимости от патологии, которая вызвала лимфаденопатию. Здоровые узлы не должны превышать 1-1,5 см в диаметре.
Если увеличение узлов сопровождается болезненностью, это признак воспаления. В этом случае могут образовываться гнойники, кожа приобретать ярко красный оттенок. При инфекционно-воспалительном характере поражения узлы мягкие, эластичные.
Помимо увеличения узлов лимфаденопатия может сопровождаться:
- резкой беспричинной потерей веса;
- повышенным потоотделением;
- сыпью;
- увеличением печени, селезенки.
Диагностические мероприятия
Всегда нужно помнить, что увеличение лимфоузлов на шее – только симптом какого-либо заболевания. Обнаружить источник или причину этого явления бывает очень сложно даже в специализированных медицинских учреждениях, а без инструментальных и лабораторных исследований – просто невозможно.
Примерный диагностический перечень включает в себя:
- Общий анализ крови. Ищут изменения клеточного состава, СОЭ.
- Биохимическое исследование позволяет обнаружить расстройства белкового обмена, специфические для некоторых болезней белки.
- Анализ на антигены к вирусам и злокачественным клеткам.
- Рентген или компьютерная томография.
- Пункционная биопсия пораженного узла предоставляет самые ценные диагностические данные.
Пункция увеличенного лимфоузла позволяет взять фрагмент ткани для гистологического исследования. Зачастую только такое исследование позволяет отличить метастазирование от гемобластоза.
Однако даже эти исследования могут не дать возможности быстро поставить точный диагноз. Тогда используются дополнительные методы, которые должен подбирать лечащий врач.
Лимфогранулематоз (болезнь Ходжкина)
Это заболевание, протекающее с опухолевидным разрастанием лимфатических узлов. Чаще возникает у мужчин в возрасте от 20 до 40 лет, хотя могут болеть и дети. Часто отмечается поражение селезенки печени, костного мозга, придает этому заболеванию системный характер.
Начало заболевания безсимптомное или постепенное с общей слабостью, потливостью, периодически субфебрильной температурой тела, очень напоминает туберкулезную интоксикацию. Редко начало острое с ознобом, высокой температурой тела, болями в пояснице. Иногда такие больные жалуются на боль в груди, конечностях, кашель похудения. Типичным признаком лимфогранулематоза является увеличение периферических лимфатических узлов, чаще всего — шейных. Сначала увеличиваются надключичные, иногда паховые, подмышечные или другие группы лимфатических узлов. Узлы безболезненны при пальпации, не сросшиеся между собой и окружающими тканями, эластичные.
Характерными, хотя непостоянными, признаками этого заболевания являются волноподобный тип лихорадки, зуд кожи, спленомегалия. Классическими изменениями гемограммы является нормохромная анемия, лейкоцитоз, лимфопения, эозинофилия и моноцитоз, на поздних стадиях — лейкопения, увеличенная СОЭ. Туберкулиновые пробы преимущественно негативные.
На рентгенограмме обнаруживают увеличенные лимфатические узлы преимущественно передне-верхнего средостения, симметрично с обеих сторон, что создает картину «фабричного трубы». Реже поражения асимметричное. Тени увеличенных лимфатических узлов гомогенные, с четкими контурами.
Иногда, как и при туберкулезе, развиваются ателектаз, плеврит. Диагноз подтверждают результаты гистологического исследования биопсийного материала пораженного периферического лимфатического узла, в котором обнаруживают клетки Березовского — Штернберга.
Симптомы, характерные для туберкулеза внутригрудных лимфоузлов и лимфогранулематоза:
- острое или постепенное начало,
- потеря массы тела,
- слабость,
- быстрая утомляемость,
- повышение температуры тела,
- кашель сухой или с выделением слизисто-гнойной мокроты,
- потливость,
- увеличение лимфатических узлов на рентгенограмме.
Диагностические критерии лимфогранулематоза:
• характерна триада клинических симптомов: волнообразный тип гектической лихорадки, профузное потоотделение, кожный зуд. У больных также появляется боль в груди, конечностях и суставах, землисто-желтоватый цвет кожи; увеличивается селезенка;
• увеличение периферических лимфатических узлов (чаще шейных); в 90-95% случаев одновременно поражаются внутригрудные и периферические лимфатические узлы (чаще шейные и надключичные). В отличие от туберкулеза они могут достигать значительных размеров, эластичные, подвижные, безболезненные, не подвержены гнойного расплавления, очень плотные, не спаяны с кожей («картофель в мешках», по выражению А. А. Киселя);
• может возникать сдавление верхней полой вены, проявляется тяжелой одышкой, цианозом, одутловатость лица, набуханием вен шеи;
• часто протекает с отрицательной туберкулиновой реакцией за счет иммунологической недостаточности (даже если заболевание предшествовала положительная чувствительность к туберкулину);
• в анализе крови — анемия, лейкоцитоз с нейтрофилезом, прогрессирующая лимфопения, гиперэозинофилия. Для туберкулеза не характерны изменения со стороны эритроцитов, наблюдается лимфоцитоз;
• при лимфогранулематозе чаще поражаются паратрахеальные и трахеобронхиальные лимфатические узлы переднего и среднего средостения, симметрично с обеих сторон (симптом «фабричного трубы»). Рентгенологически они имеют вид однородного конгломерата, имеет четкие, крупные волнистые контуры. Отсутствует перифокальной воспаление вокруг узлов;
• основной метод диагностики — пункция или биопсия лимфатического узла. При цитологическом исследовании биоптата в увеличенных периферических лимфатических узлах обнаруживают полиморфизм клеток: лимфоциты, нейтрофилы, плазмоциты, базофилы, эозинофилы, гигантские многоядерные клетки Березовского-Штернберга (они верифицируют диагноз).
Проведение диагностики
При подозрении на лимфоденопатию шейных лимфоузлов нужно посетить терапевта, который проведет диагностику и при надобности назначит соответствующее лечение. При первичном осмотре проводится пальпация пораженной области. Доктор определяет локализацию патологического процесса, болезненность и консистенцию измененного органа. Зачастую подобная методика позволяет поставить предварительный диагноз.
Так как этот синдром может быть спровоцирован самыми различными заболеваниями, то требуется дополнительное проведение целого ряда лабораторных и инструментальных исследований, а именно:
- анализ крови;
- анализ на ВИЧ и гепатит;
- ультразвуковая диагностика;
- биопсия и гистология;
- томография, рентгенография.
Определить эхопризнаки вероятной реактивной лимфаденопатии лимфоузлов ворот печени, почек, селезенки поможет УЗИ. Если существует вероятность поражения легких, то требуется рентгенография. Все эти манипуляции помогают определить причину возникновения заболевания и подобрать тактику проведения терапии.
Иногда дополнительно может понадобиться пункция пораженного лимфоузла с выполнением биопсии. Этот способ помогает точно определить причину, в связи с которой произошло развитие патологии. Для исследования под местной анестезией очень тоненькой иглой выполняется прокол и забор кусочка ткани. Эта процедура дает возможность своевременно выявить метастазы в пораженной области, обнаружить протекание гнойного процесса.
Воспаление лимфоузлов в паху. Воспаление паховых лимфоузлов
Воспаление лимфоузлов у человека в паху развивается при разных инфекционных, в т. ч. венерических недугах. Иногда патология протекает одновременно с поражением близлежащих лимфатических сосудов.
1 — очаг воспаления
Этиология воспаления в паховой зоне различна. Микробы попадают в лимфоузлы из внешней среды или из самого организма и медленно провоцируют ответную реакцию иммунитета.
Наружный путь инфицирования реализуется через небольшие травмы кожи (ссадины и царапины), способствующие проникновению вредоносных агентов в кровоток. Внутренний путь встречается при половом акте без использования презерватива.
Причины воспаления паховых лимфоузлов:
- Попадание возбудителей инфекций через поврежденную кожу ягодиц, стоп и нижних конечностей в лимфатическую систему при фурункулезе, ссадинах и царапинах.
- Вирусные или бактериальные заболевания (в случае проникновения патогенов через слизистые оболочки), например, инфекционный мононуклеоз, герпес, гонорея.
- Воспалительные процессы в суставном аппарате и половых органах.
- Онкологические заболевания.
- Результат переохлаждения.
Признаки нарушения
Симптомы воспаления лимфоузлов у человека в паховой области при поражении близлежащих участков кожного покрова включают:
- увеличение образований в диаметре (до 1 см и более);
- боли в лимфоузле во время пальпации;
- покраснение кожи в области железы;
- повышение температуры тела (как местной, так и общей).
Один паховый лимфоузел (слева/справа) часто воспаляется при ранах, царапинах, локализующихся поблизости.
Воспаление лимфоузлов в паху при инфекциях
Паховые лимфатические узлы часто реагируют на различные заболевания, которыми можно заразиться как воздушно-капельным, так и другим путем. Ниже представлена таблица, где обозначены признаки воспалительного процесса в зависимости от возбудителя основной патологии.
Способы лечения
Стоит понимать, что изменение размеров лимфоузлов – не является отдельным заболеванием. Вот почему уделяется столько внимания поиску первопричины лимфаденонопатии. Последующее лечение будет напрямую зависеть от основного диагноза и тех факторов, что привели к развитию патологии.
Медикаментозные методы
Терапия с применением лекарств (антибиотиков) может назначаться при бактериальных поражениях лимфоузлов, а также в случае присоединения гнойной инфекции. Если же речь идет о вирусных заболеваниях, то в такой ситуации могут назначаться противовирусные препараты и иммуномодуляторы. Если же недугам сопутствует болевой синдром, то прописываются анальгетики.
Хирургические способы
Как правило, о хирургическом вмешательстве заходит речь в случае присоединения гнойной инфекции, бактериального поражения или же при травме. В подобных ситуациях проводят вскрытие либо дренирование острого гнойного формирования. Также операции не редкость при онкологических заболеваниях, когда вместе с опухолью могут удаляться и близлежащие пораженные лимфоузлы.
Лимфаденопатию легких иногда лечат хирургическим путем
Химиотерапия
Если же говорить о таком методе лечения, то он также применяется при онкологии. При химиотерапии пациента будут лечить путем ввода в организм токсических веществ и препаратов, угнетающе воздействующих на раковые клетки. На фоне этой терапии удается взять под контроль и бесконтрольный рост лимфатических узлов. Длительность такой терапии, а также применяемые в ходе лечения медикаменты будут полностью зависеть от разновидности опухоли и стадии ее развития. Порой химиотерапия малоэффективна и применяется лишь для снижения интенсивности проявления неприятной симптоматики.
Онкологические процессы
В организме человека все взаимосвязано, особенно это касается жидких тканей – крови и лимфы. Поэтому среди опухолевых заболеваний шеи, чаще всего шейные лимфоузлы увеличиваются в двух случаях:
- Занесение метастазов из прилежащих или удаленных опухолей.
- Гемобластозы – злокачественные или хронические заболевания крови и кроветворной системы.
В медицине описаны случаи отдаленного метастазирования в шейные лимфатические узлы рака молочной железы, мозговых оболочек, из других органов.
В последнее время отмечается заметный рост заболеваний кроветворной системы. Острые лейкозы поражают костный мозг, меняя лейкоцитарный состав крови. Лимфоидная ткань узлов в ответ увеличивается, пытаясь скомпенсировать недостаточную зрелость больных клеток.
Под влиянием лечения, лейкоз может переходить в хроническую форму. Во время ремиссии, шейные узлы обычно возвращаются к норме. Повторное их увеличение может стать первым симптомом обострения.
Специфические симптомы
При лимфаденопатии шейных лимфоузлов наблюдается образование своеобразных шишек, которые легко прощупываются. При этом пальпация может причинять боль. Это является наиболее красноречивым симптомом лимфаденопатии и требует консультации врача для выявления причины нарушения. Среди других симптомов:
- повышение температуры тела,
- общее недомогание,
- ночная потливость,
- ухудшение аппетита,
- дискомфорт в горле,
- потеря веса.
Точные признаки и симптомы лимфаденопатии шеи зависят от тяжести патологического процесса. Другими словами, чем больше увеличены узлы, тем сильнее дискомфорт. Также выраженность симптомов зависит от количества пораженных узлов в этой области, так как их несколько.
Достаточно часто отмечается покраснение кожи в зоне поражения
Причем здесь важно суметь отличить увеличение узлов от их воспаления. Второе нарушение носит инфекционный характер и может сопровождаться нагноением узла
В этом случае под кожей заметна крупная шишка с белым содержимым. Нагноение шейных узлов является опасным симптомом, который требует своевременного лечения, в то время как увеличение лимфатических узлов в большинстве случаев не представляет опасности, если удалось выявить причину патологии.
Симптомы
Температура при опухолевидных и инфильтративной формах может повышаться до 38-39 ° С, а затем длительное время оставаться субфебрильной. У детей возникает «беспричинная» потливость ночью, ухудшается аппетит, у детей раннего возраста появляется кашель как при коклюше или битональный кашель. Кашель чаще беспокоит детей ночью; сначала он сухой, а затем появляется мокрота.
Очень часто наблюдаются параспецифические реакции, особенно узловатая эритема фликтенулёзный конъюнктивит. В связи с вакцинацией детей, проведением химиопрофилактики туберкулеза симптоматика поражения внутригрудных лимфатических узлов стала не очень выраженной, стертой. Температура тела повышается периодически до субфебрильных цифр, кашель неустойчив, иногда бывает покашливание, ухудшение аппетита, умеренная потливость. Параспецифических реакций может не быть.
Распознать туберкулез внутригрудных лимфатических узлов только с помощью физических методов обследования сложно, поскольку узлы размещены в глубине грудной клетки. Следующие симптомы являются самыми распространенными при осмотре больных.
Визуальные
Симптом Видергоффера — расширение периферической венозной сетки в I-II межреберье с одной или двух сторон (обусловленный сжатием непарной вены).
Симптом Франка — расширение мелких поверхностных сосудов в верхних участках межлопаточного пространства.
Пальпаторно
Симптом Петрушки — болезненность при надавливании на остистые отростки III-VII грудных позвонков.
Перкуторные
Симптом Философова (симптом «чаши») — парастернальное притупление перкуторного звука в І-II межреберье, которое сужается книзу (поражение паратрахеальных лимфатических узлов).
Симптом де ла Кампа — притупление легочного звука в межлопаточной области на уровне II-IV позвонка (поражение бронхолегочных лимфатических узлов).
Симптом Коране — притупление при перкуссии по остистым отросткам ниже I грудного позвонка (у детей 1-2 лет), ниже II грудного позвонка (у детей до 10 лет) и ниже III грудного позвонка (у детей старше 10 лет). Симптом характерен для увеличенных бифуркационных лимфатических узлов.
Аускультативные
Симптом Д’Эспина — выслушивание бронхофонии на позвоночнике ниже I грудного позвонка.
Симптом Гейбнера — выслушивание над позвоночником (ниже I грудного позвонка) трахеального дыхания.
Важное значение в диагностике туберкулеза внутригрудных лимфатических узлов имеет рентгенологическое исследование. При этом нужно проводить исследования в переднезадней и боковых проекциях, поскольку тень лимфатических узлов может скрываться за сердцем и другими органами средостения
Большую роль играет томография трахеобронхиального дерева. Этот метод применяют у детей с жесткими показаниями, только при отсутствии патологических изменений на рентгенограмме и значительной клинической симптоматике.
Рентгенологически при инфильтративной форме туберкулеза внутригрудных лимфатических узлов корни легких расширены, имеют нечеткий, размытый внешний контур вследствие инфильтрации легочной ткани. Для опухолевидной формы туберкулеза внутригрудных лимфатических узлов характерна более выраженная интенсивность тени корней легких, они имеют выпуклую, волнистую четкую очерченность.
Со стороны крови могут быть такие изменения, как незначительный лейкоцитоз, повышение СОЭ при казеозной форме — лимфопения.
Отличие от лимфаденита
Когда в лимфатические узлы попадает инфекция, их защитная функция может не сработать, и тогда происходит воспаление, развивается лимфаденит. А лимфаденопатия (гиперплазия узлов) может быть синдромом этого воспаления.
Инфекция может проникнуть в узел через открытые раны или занестись с током лимфы. Часто лимфаденит сопровождается нагноением, что требует хирургического вмешательства.
При раковых заболеваниях лимфоузлы задерживают злокачественные клетки, где они и оседают. Они начинают делиться и разрастаться метастазами. Узлы увеличиваются, и воспалительный процесс, как правило, не наблюдается.
Посмотрите видео о причинах увеличения лимфоузлов:
Диагностика
Чтобы поставить диагноз необходимо обратиться к терапевту, который потом направит человека к отоларингологу, инфекционисту или иммунологу. Врач должен:
- собрать правильный анамнез;
- пальпаторно исследовать лимфатические узлы для оценки подвижности, наличия/отсутствия спаянности с окружающими тканями, консистенции узла;
- назначить лабораторные методы исследования для подтверждения диагноза.
Лабораторные методы диагностики включают в себя:
- общий и биохимический анализ крови;
- анализ крови на ВИЧ;
- УЗИ подчелюстной области.
При подозрение на озлокачествление процесса необходимо взять биопсию узелка.
Средостенная лимфаденопатия
Лимфаденопатия средостения или медиастинальная лимфаденопатия – это изменение размеров лимфоузлов, локализованных в области средостения, в сторону их увеличения. Бывает одно- и двусторонней.
Средостение — это внутригрудное пространство, со всех сторон ограниченное внутренними органами и другими структурами. Боковые стенки представлены внутренними поверхностями легких, которые покрыты плевральной оболочкой. Задняя и передняя стенки образованы позвоночным столбом и грудиной соответственно. В средостенном пространстве размещается ряд органов: бифуркация трахеи, корни и ворота легких, пищевод, вилочковая железа, сердце, нервные и сосудистые образования.
Кроме того, средостение содержит несколько групп лимфоузлов:
- Глубокие верхние и нижние шейные.
- Параэзофагеальные (те, которые окружают пищевод).
- Аортальные.
- Бронхиальные, в том числе и бифуркационные лимфоузлы.*
- Загрудинные.
- Паратрахеальные лимфоузлы.
Эти узлы собирают лимфатическую жидкость не только из вышеперечисленных органов, но и из некоторых органов брюшной полости и таза. Поэтому патология средостенных лимфоузлов может отражать любые воспалительные и злокачественные изменения во многих органах и системах.
Бифуркационные и паратрахеальные лимфоузлы. Это лимфатические узлы, расположенные в области раздвоения трахеи на главные бронхи, называются бифуркационными. Их количество не превышает 14, а диаметр не более 45-50 мм. Паратрахеальные же являются большой группой узлов, окружающих трахею по всей длине.
Этиология болезни
К ряду причин, способных привести к увеличению лимфоузлов средостения, относят:
- Злокачественные образования лимфатической ткани – лимфомы (Ходжкинские и неходжкинские).
- Бронхогенный рак легких.
- Метастазы карцином.
- Злокачественные опухоли гортани, молочных желез и других рядом расположенных органов.
- Саркоидоз.
- Туберкулёзный процесс.
- Лимфоаденома средостения (опухоль из железистой ткани, чаще встречается в детском возрасте).
Симптомы
Увеличение лимфоузлов средостения на ранних этапах может протекать бессимптомно. Клинические проявления появляются в том случае, когда увеличенные узлы сдавливают рядом расположенные органы.
Человека начинает беспокоить боль в центре грудной клетки, которая может отдавать в плечо, между лопаток, тем самым имитируя болезни сердца.
Кроме того, характерны такие симптомы: кашель, осиплость голоса (вследствие сдавливания гортани), затруднённое дыхание, потливость, неприятные ощущения при глотании, чувство сердцебиения, повышенная утомляемость, снижение массы тела, синеватый оттенок кожных покровов – цианоз.
При переходе болезни в хроническую стадию клинические признаки более развернутые: патологическая слабость, различные нарушения в ритме сердца, отеки на конечностях и лихорадка.
У детей средостенная лимфаденопатия может проявляться сильным потоотделением, особенно в ночное время, сбивчивым дыханием.
Диагностика лимфаденопатии
Чтобы лечение стало эффективным, нужно правильно установить причину возникновения лимфаденопатии. Это под силу исключительно квалифицированному врачу. Чтобы установить всю клиническую картину заболевания, специалист проводит первичный осмотр, включающий пальпацию увеличенных лимфоузлов. Так возникает шанс определить их плотность, консистенцию тканей, степень сродства с соседними тканями, а также подвижность, температуру, количество жидкости в узле, наличие болевого синдрома. Если болевой синдром есть, изучается его степень и распространение. Далее врач даёт направление на клиническое обследование и анализы:
- Анализ биологических жидкостей организма:
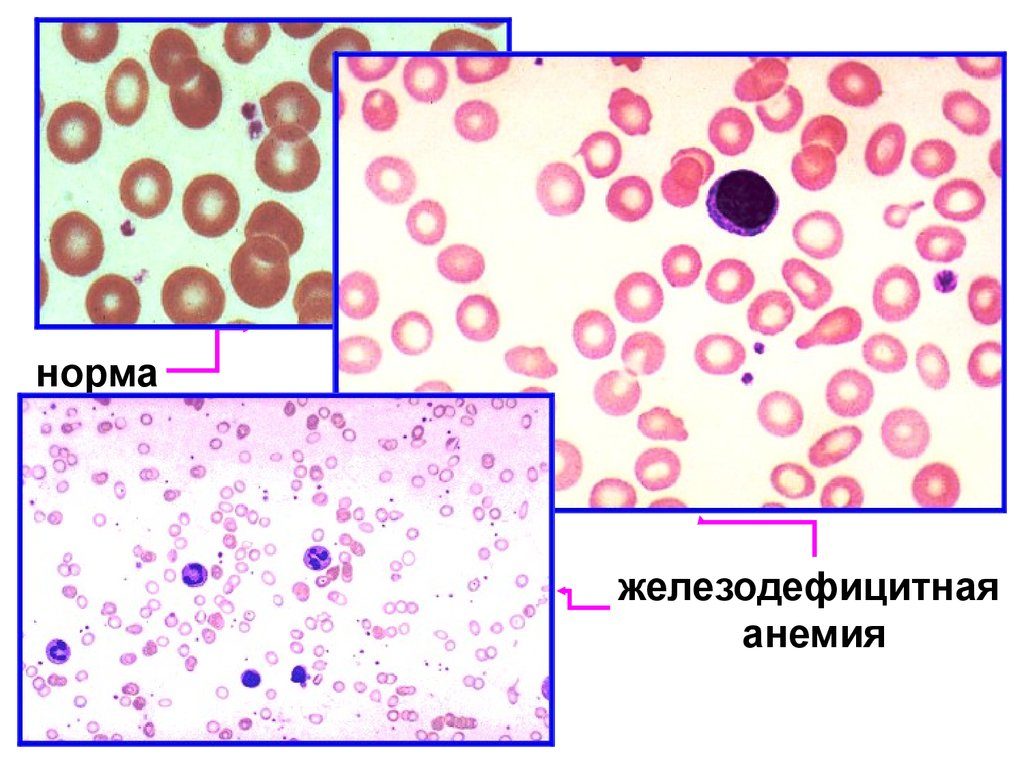
- Общий анализ крови – определение уровня лейкоцитов, соотношение между группами лимфоцитов, соотношение общей массы лейкоцитов по отношению к другим клеткам крови.
- Анализ крови на аллергены.
- Исследования крови на онкологические маркеры.
- Общий анализ мочи может определить начало системной волчанки, подагры, наличие вирусных инфекций, грибков, бактерий типа кишечной палочки.
- Диагностическая пункция лимфоузла – через прокол шприцем забирается жидкость и помещается на предметное стекло. В норме в препарате будут находиться только макрофаги и лимфоциты. Если есть нейтрофилы, в организме идёт воспалительный процесс, если есть онкология – в препарате будут присутствовать атипичные клетки. Также исследуется жидкость из увеличенного узла на степень чувствительности к препаратам противомикробного назначения.
Взятие биопсии
- Компьютерная или магнитно-резонансная томография назначается для того, чтобы исключить онкологические заболевания. А если такие имеются, с помощью исследования определяются границы очага поражения и наличие метастазов.
- Ультразвуковое исследование сосудов или ультрасонография – показывает консистенцию и наличие жидкости в лимфоузле, степень соединения узла с окружающими тканями, срастаются ли между собой лимфоузлы группы. Гнойные воспалительные увеличения шейных узлов покажут на ультразвуковом исследовании отсутствие кровотока в этих областях.
- Гистологическое исследование тканей лимфатических узлов или биопсия. Назначается для выявления злокачественных образований, метастазов или наличия деструктивных явлений в ткани, как при туберкулёзе.
- Флюорография назначается для исключения туберкулёза.
После получения результатов анализов лечащий врач может назначить лечение либо направить к специалисту узкого профиля: к пульмонологу, иммунологу, онкологу, гематологу. Такой врач скорректирует лечение, может назначить дополнительные исследования.