Лимфома ходжкина (лимфогранулематоз)
Содержание:
Симптомы
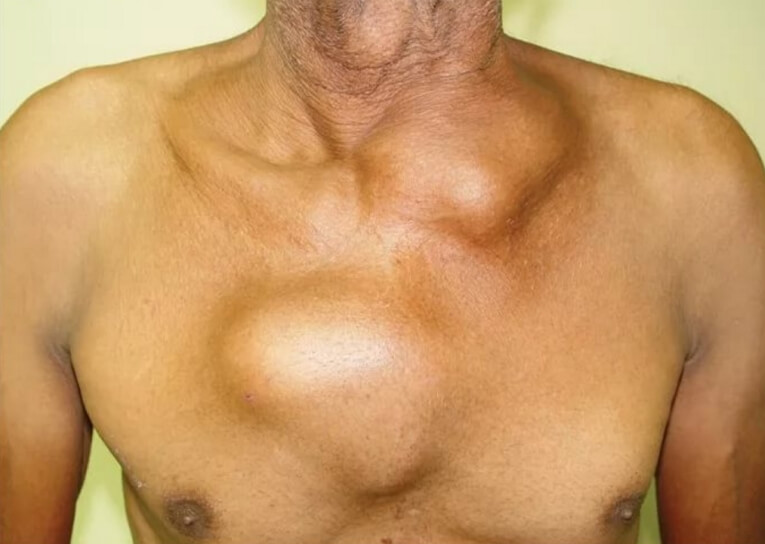
Первым и наиболее характерным симптомом при лимфоме Ходжкина является увеличение лимфатических узлов. Лимфатические узлы, как правило, безболезненные, плотные, подвижные, часто в виде конгломератов (напоминают «мешок с картошкой»). Наиболее часто увеличенные лимфоузлы можно заметить на шее (рис. 2), в области подмышек, рядом с ключицей, в паху или одновременно в нескольких местах. Лимфатические узлы могут увеличиваться и там, где их нельзя прощупать, например, в грудной клетке, животе, в области таза.
Рис. 2. Поражение шейных лимфатических узлов при лимфоме Ходжкина.
Если увеличенные лимфоузлы находятся в грудной клетке (средостении) (рис. 3), могут появляться приступы кашля или одышка.
Иногда увеличиваются печень и селезенка (в медицинской практике это называется гепатомегалия и спленомегалия).
Поражение ЦНС может развиться в далеко зашедших случаях лимфомы Ходжкина.
Поражение костей: чаще поражаются позвонки, тазобедренные суставы.
Вовлечение костного мозга встречается в 5-10% случаев болезни Ходжкина.
У детей могут появляться общие симптомы заболевания: повышение температуры тела выше 38°С в течение трех дней без признаков инфекционных заболеваний, сильные ночные поты, потеря веса более, чем на 10% за последние 6 месяцев без видимой причины, утомляемость, слабость, кожный зуд по всему телу. Эти симптомы в медицинской практике называют В-симптомами и обозначают буквой «В», их используют в определении стадии заболевания.
Для стадирования необходимо учитывать биологическую активность заболевания. Определяется она на основании двух и более следующих показателей: СОЭ ≥ 30 мм/час; фибриноген ≥ 4 г/л; альбумин ≤ 40 %; СРБ (++ и более); число лейкоцитов ≥ 12х10 /л; альфа-2-глобулин ≥ 12%
Лечение лимфомы Ходжкина в Москве и Краснодаре
При лимфоме Ходжкина на ранних стадиях лечение проводится по схеме АБВД. Это комбинация химиотерапевтических препаратов:
- адриамицина (доксорубицина),
- блеомицина,
- винбластина
- дакарбазина.
Все они вводятся с помощью капельницы. Каждый курс занимает 4 недели. Пациенту может потребоваться 4–6 курсов, то есть лечение лимфомы будет продолжаться 4–6 месяцев.
Химиотерапия по схеме АБВД приводит к иммунодефициту и подверженности инфекциям, усталости, слабости, множественным синякам, реакции со стороны кожи (покраснение, потемнение и др.), потере волос, бесплодию, чувствительности к свету и др. Кроме химиотерапии, пациентам при лимфоме Ходжкина обязательно нужна лучевая терапия.
Прогноз на ранних стадиях хороший, многим людям удаётся выйти в длительную ремиссию, то есть, по сути, выздороветь. Более точный прогноз сможет дать только врач, который учтёт возраст пациента, уровень гемоглобина, лимфоцитов, альбумина и др.
На III–IV стадиях (их называют поздними) нужна другая схема химиотерапии. Она называется BEACOPP. Это блеомицин, этопозид, доксорубицин, циклофосфамид, винкристин, прокарбазин и преднизолон. Часть из этих препаратов принимается в виде капсул и таблеток, часть вводится с помощью капельницы.
Побочные эффекты от BEACOPP довольно обычные для химиотерапии: снижение иммунитета, усталость, слабость, одышка, потеря волос, множественные синяки, носовое кровотечение, бесплодие и др. Один курс длится 3 недели, пациенту может понадобиться до 8 курсов, что в общей сложности займёт полгода. Лучевая терапия в этом случае нужна не всегда — она проводится, только если не достигнут полный эффект от химиотерапии и есть остаточные образования. Прогноз при лимфоме Ходжкина III–IV стадии зависит от тех же факторов, что и на ранних стадиях.
К сожалению, из-за токсичности используемых препаратов, последствия лечения (злокачественные новообразования, болезни сердца и др.) могут проявиться и через годы.
По статистике, болезнь может вернуться у 10–15 процентов пациентов, имевших изначально лимфому Ходжкина на ранних стадиях, и у 20–40 процентах — на поздних стадиях. Также 10–15 процентов больных будут устойчивы к химиотерапии первой линии (той, которая назначается первой). Во всех этих случаях вполне эффективна химиотерапия второй линии. Она может быть разной:
- GEM-P (гемцитабин, цисплатин, метилпреднизолон);
- GDP (гемцитабин, дексаметазон, цисплатин);
- GVD (гемцитабин, винорелбин, пегилированный липосомальный доксорубицин);
- IGEV (ифосфамид, месна, гемцитабин, винорелбин, преднизолон);
- mini-BEAM (кармустин, этопозид, цитарабин, мелфалан);
- ESHAP (этопозид, стероид, цитарабин, цисплатин);
- ICE (ифосфамид, карбоплатин, этопозид);
- DHAP (дексаметазон, цитарабин, цисплатин).
К сожалению, до сих пор не проводилось достаточно исследований, которые бы ответили на вопрос: какая из этих схем лечения наиболее эффективна. Обычно достаточно двух курсов такой химиотерапии, но некоторым пациентам требуется более длительное лечение.
Если лимфома локализована, то есть зона поражения ограничена, то проводится также лучевая терапия.
После такого курса лечения пациент проходит высокодозную химиотерапию и аутологичную трансплантацию гемопоэтических стволовых клеток (забранных заранее собственных клеток костного мозга, из которых образуются все клетки крови). После этого у 40–60 процентов наступает ремиссия. Шансы выше у тех, у кого был хороший ответ на терапию второй линии.
Если после трансплантации собственных клеток случается рецидив, то есть два варианта:
А) паллиативная помощь, то есть улучшающая качество жизни, но не ведущая к выздоровлению;
Б) высокодозная химиотерапия и трансплантация гемопоэтических стволовых клеток от донора.
На Западе применяются также некоторые моноклональные антитела (например, брентуксимаб ведотин). Однако в России эти препараты не зарегистрированы. Выбор в пользу одного или другого вида лечения делается в зависимости от общего состояния человека и агрессивности заболевания.
Диагностика лимфомы Ходжкина
Лимфома Ходжкина обычно может подозреваться у больных с безболезненной лимфаденопатией или увеличением внутригрудных лимфоузлов, выявленных при рентгенографии. Аналогичую лимфаденопатию могут вызывать инфекционный мононуклеоз, токсоплазмоз, цитомегаловирус, неходжкинские лимфомы и лейкозы. Сходная рентгенографическая картина может наблюдаться при раке легкого, саркоидозе и туберкулезе (для оценки объемных образований средостения).
Рентгенография должна выполняться, если не была сделана ранее. В случае подтверждения данных при КТ или ПЭТ-исследовании органов грудной клетки выполняется биопсия лимфоузлов. Если увеличены только лимфоузлы средостения, выполняется медиастиноскопия или процедура по Чемберлену (ограниченная левая задняя торакотомия, позволяющая выполнить биопсию медиастинальных лимфоузлов, не доступных при медиастиноскопии). Также может выполняться биопсия под контролем КТ, однако результаты тонкоигольной биопсии часто могут быть недостаточными, поэтому требуется выполнение корбиопсии.
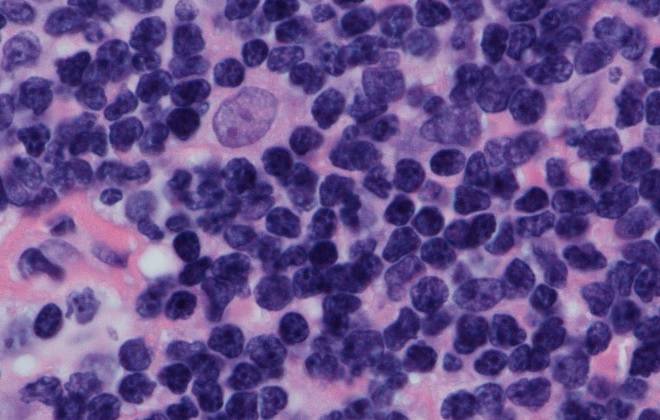
При исследовании биопсийного материала выявляются клетки Рид-Штернберга на фоне гетерогенного клеточного инфильтрата. Классическая лимфома Ходжкина имеет 4 гистопатологических варианта; кроме того, отдельно выделяют нодулярную лимфому Ходжкина с лимфоидным преобладанием (НЛП ЛХ). Отличить лимфому Ходжкина от неходжкинских лимфом, а также классическую лимфому Ходжкина от НЛП ЛХ позволяет исследование отдельных антигенов на поверхности клеток Рид-Штернберга.
Результаты других методов исследования также могут отличаться от нормы, но они не имеют диагностического значения. В анализе крови может выявляться незначительный полиморфноядерный лейкоцитоз. Лимфоцитопения может встречаться и быть клинически значимой при распространенных стадиях заболевания. Также участи больных отмечаются эозинофилия (до 20% больных) и тромбоцитоз. Анемия, чаще микроцитарная, обычно развивается при распространенном заболевании. Панцитопения обычно обусловлена опухолевой инвазией костного мозга,чаще при лимфоме Ходжкина с лимфоидным истощением.
Стадирование. После постановки диагноза необходимо адекватное стадирование для выбора тактики лечения. Как правило, применяется система стадирования Ann Arbor.Для определения стадии по этой системе необходимы определение наличия симптомов интоксикации, физикальное обследование больного, данные инструментальных методов обследования, в т.ч. рентгенографии, КТ и ПЭТ; реже — односторонняя биопсия костного мозга. Лапаротомия для установления диагноза не требуется. К другим необходимым тестам относится оценка функции сердца и легких для определения противопоказаний к отдельным препаратам. Система стадирования Ann Arbor в модификации Cotswold также учитывает наличие массивного опухолевого поражения и зоны опухолевого поражения.
Отметка А при любой из стадий означает отсутствие симптомов интоксикации. Отметка В означает наличие хотя бы одного из симптомов интоксикации. Наличие симптомов интоксикации определяет худший ответ на лечение.
Лечение ХЛ зависит от стадии на момент установления диагноза, поэтому цель врача — не только выявить лимфому, но и определить степень её распространённости.
- Состав крови может быть нормальным. Нормохромная нормоцитарная анемия может присутствовать, а сочетание её с лимфопенией — плохой прогностический признак. Вероятны эозинофилия или нейтрофилёз.
- СОЭ может ускориться.
- Определение функции почек необходимо; до лечения предпочтительна её сохранность.
- Функция печени может быть изменённой при отсутствии заболевания, что отражает специфическую инфильтрацию печени. Картина обструкции может быть вызвана сдавлением узлами в воротах печени.
- Измерение ЛДГ, повышение её уровня — плохой прогностический фактор.
- Рентгенограмма грудной клетки показывает объёмное образование в средостении.
- КТ позволяет определить стадию заболевания. Большое поражение (один узел >10 см) — плохой прогностический признак.
- Биопсию лимфатического узла выполняют хирургически или чрескожной пункционной биопсией под рентгенологическим контролем.
Лимфома Ходжкина – симптомы
Клиническая картина патологии включает разные признаки, но часто болезнь развивается длительно и скрыто. Выраженность симптоматики зависит от скорости, с которой прогрессирует лимфома Ходжкина, стадии по Энн-Арборской классификации дополнительно включают уточнение в виде буквы:
- А – отсутствие признаков;
- В – похудение, лихорадка, повышенная потливость (наблюдается один или более симптомов);
- Е – гигантские клетки в соседних органах;
- S – поражена селезенка;
- Х – очень крупные размеры объемного образования.
Лимфома Ходжкина – 1 стадия
Данный этап злокачественного процесса характеризуется ограниченным ростом многоядерных опухолевых клеток. Лимфома Ходжкина локализуется в узлах только одной группы или каком-то отдельном органе. На 1 стадии признаки могут отсутствовать или быть малозаметными, ассоциироваться с другими патологиями. Ранний лимфогранулематоз симптомы включает следующие:
- беспричинное похудение;
- ощутимая слабость;
- потливость по ночам;
- кожный зуд (периодически);
- увеличение лимфоузлов в одном участке.
Лимфома Ходжкина – 2 стадия
Прогрессирование болезни сопровождается распространением клеток Рид-Березовского-Штернберга. Лимфогранулематоз стадии 2 обнаруживается в нескольких группах узлов по одну сторону диафрагмы. Иногда к патологическому процессу подключается какой-то орган в этой же плоскости. Симптомы заболевания могут быть такими:
- лихорадка с пиками до 39 градусов;
- увеличение лимфатических узлов в районе средостения;
- одышка;
- сухой навязчивый кашель;
- дисфагия.
Лимфома Ходжкина – 3 стадия
Есть несколько вариантов тяжести рассматриваемого этапа, зависящие от локализации и распространенности опухолевых клеток:
- поражены лимфоузлы по обе стороны диафрагмы;
- патологическому процессу подвержен какой-то орган;
- повреждена селезенка.
Лимфома Ходжкина этой стадии классифицируется на 2 подгруппы в соответствии с расположением измененных органических структур:
- верхняя часть брюшной полости;
- зона таза и линия вдоль аорты.
Признаки лимфомы Ходжкина в описываемом случае могут включать все перечисленные выше и дополнительные симптомы:
- пневмония;
- синдром верхней полой вены;
- экссудативный плеврит;
- лихорадка Пеля-Эбштайна;
- спленомегалия;
- боли в пояснице и спине на фоне сдавливания нервных корешков;
- токсоплазмоз;
- вирусные, грибковые и бактериальные инфекции;
- генерализованный кожный зуд;
- криптококковый менингит;
- асцит;
- отеки конечностей.
Лимфома Ходжкина – 4 стадия
Помимо узлов поражается костная ткань и большинство внутренних органов:
- костный мозг;
- кишечник;
- печень;
- селезенка;
- почки;
- яичники;
- глаза;
- матка;
- щитовидная и молочные железы;
- миндалины и другие.
Признаки лимфогранулематоза в данной ситуации соответствуют тяжести и локализации опухолевого процесса:
- вертебралгии;
- деструкция тел позвонков;
- оссалгии;
- кишечные кровотечения;
- абдоминальные боли;
- тромбоцито- и лейкопении;
- анемии;
- перитонит;
- изъязвления слизистых оболочек органов желудочно-кишечного тракта;
- перфорация стенок кишки;
- гепатомегалия;
- склероз кровеносных сосудов;
- воспаления детородных органов;
- сильные гормональные сбои;
- бесплодие;
- почечная недостаточность и другие.
Классификация
ВОЗ выделяет несколько типов лимфомы Ходжкина:
- Смешанно-клеточный тип. Возникает в 20 процентах случаев гранулемы. Достаточно агрессивная форма, но прогноз все равно благоприятный;
- Нодулярный склероз. Наиболее часто диагностируемая форма — 80 процентов больных, которые часто излечиваются;
- Лимфома Ходжкина с большим количеством лимфоцитов, также редкая форма заболевания;
- Нодулярная лимфома. Еще одна редкий тип заболевания, встречается чаще всего у подростков. Симптомы не проявляют себя, отличается очень медленным течением;
- Дистрофия лимфоидной ткани. Очень редкая форма, примерно 3 процента заболевших. Ее сложно распознать, но и прогноз неблагоприятный.
Диагностика.
Ранняя диагностика неходжкинских лимфом у детей затруднена из-за отсутствия характерных симптомов, способности лимфом «маскироваться» под другие заболевания. Порой ребенок не в состоянии точно выразить свои жалобы или родители не придают должного значения словам ребенка.
При подозрении на лимфому родители должны немедленно обратиться за медицинской помощью. В случае с данным заболеванием промедление крайне опасно, поскольку лимфомы склонны к быстрому течению и метастазированию. Врач, заподозривший лимфому, обязан в самые короткие сроки направить на консультацию к детскому онкологу/гематологу для уточнения диагноза и специфического лечения.
К общим методам исследования, позволяющим оценить состояние ребенка и необходимость поддерживающей терапии, относят общий и биохимический анализы крови, общий анализ мочи. В крови часто отмечается снижение количества всех клеточных элементов. Общий анализ мочи позволяет выявить поражение почек на ранних стадиях.
Для исключения метастатического поражения костного мозга и для дифференциальной диагностики с лейкозами проводят пункцию костного мозга.
С целью раннего выявления вовлеченности в процесс центральной нервной системы осуществляют спинномозговую пункцию.
В первую очередь ребенка направляют на УЗИ брюшной, грудной полости, лимфатических узлов для уточнения локализации опухолевых масс. Проводят рентгенологическое исследование грудной клетки. Для более точного определения зон поражения используют сцинтиграфию. Меченое вещество, введенное внутривенно, избирательно накапливается в пораженных очагах. Компьютерная томографя, магнитно-резонансная томография являются дополнительными методами уточняющими распространенность поражения и вовлеченные структуры организма. При локализации опухоли в желудочно-кишечном тракте возможно эндоскопическое исследование, которое позволяет непосредственно увидеть очаг поражения и взять фрагмент для гистологического исследования.
Установить точный диагноз возможно лишь после гистологического, иммунологического и генетического анализов. В зависимости от вида неходжкинской лимфомы применяют тот или иной протокол лечения.
Почему дети заболевают лимфомой Ходжкина?
Никто точно не знает, почему дети заболевают лимфомой Ходжкина. Известно, что болезнь начинается, когда клетки лимфатической системы начинают злокачественно изменяться. Одновременно начинает мутировать генетика клетки. Но почему вообще начинаются генетические () изменения, неизвестно. И почему с этими изменениями одни дети заболевают, а другие — нет, тоже неизвестно. Сегодня считается, что дети заболевают лимфомой Ходжкина, когда одновременно встречаются несколько факторов риска.
Т.к. чаще всего болезнь находят у белокожих людей, то по всей вероятности есть определённая этническя и генетическая предрасположенность. Также известно, что у детей с некоторыми врождёнными болезнями иммунной системы (такими, например, как , ), или у детей с приобретёнными иммунодефицитными заболеваниями (например, из-за заражения вирусом ) увеличивается риск заболеть лимфомой Ходжкина.
Кроме того исследования показывают, что , который вызывает , способен у некоторых детей привести к лимфоме Ходжкина. Также проводятся исследования, могут ли токсичные вещества из окружающей среды (например, пестициды) стать причиной появления болезни Ходжкина. Но у большинства детей не находят какую-то точную причину, которая спровоцировала появление лимфомы.
Лимфома Ходжкина стадии
Клиническое стадирование данного заболевания предпринималось ещё с 1902 года, но только в 1965 году на международной конференции в Нью-Йорке была принята и установлена классификация клинической картины, которая стала основой современных стадий лимфомы. Она разделила лимфому Ходжкина на стадии, дала обозначения патологической и клинической стадиям, а также экстранодальному распространению (Е).
Согласно современной клинической классификации опухолевого заболевания, которая учитывает анатомическое распределение патологического процесса и все симптомы интоксикации, принятой в 1971 году, болезнь имеет четыре стадии: I, II, III, IV.
При первой (I) стадии лимфомы Ходжкина поражается одна лимфозона или лимфоструктура (I) или отдельно поражается в единственном количестве экстралимфатический орган или ткань (I Е).
При второй (II) стадии лимфомы Ходжкина поражается две лимфатические области по одну сторону диафрагмы (II), или локально поражается единичная экстралимфатическая ткань или орган и их региональные лимфатические узлы, поражая или нет другие лимфоузлы по ту же сторону диафрагмы (Н Е).
При третьей(III) стадии лимфомы Ходжкина поражаются лимфоузлы по обе стороны диафрагмы (III), которые сочетаются с локализованным изменением одной экстралимфатической ткани или органа (III), а может быть с изменённой селезёнкой (III S), а иногда и того, и другого(И Ё Е + S).
При четвёртой стадии (IV) стадии лимфомы Ходжкина диссеминированно поражаются один или несколько экстралимфоорганов, изменяя или нет узлы лимфатической системы, или изолированно поражается экстралимфатический орган, изменяя нерегионарные лимфоузлы.
Экстралимфатическим распространением заболевания (E) считается патологический процесс, при котором вовлекается одна доля или корень лёгкого одновременно с поражёнными лимфоузлами с одной стороны, либо односторонним выпотом из плевры с присоединением или нет лёгкого в процесс поражения, но с изменениями, здесь же, в прикорневых лимфоузлах.
К экстранодальному диффузному распространению болезни (IV) относятся поражения костного мозга и печени.
Кроме этого, все стадии лимфомы Ходжкина имеют или не имеют общие симптомы. И обозначаются при их отсутствии (А), а при наличии (Б). К тем общим симптомам можно отнести: потерю массы тела, необъяснимого характера, в течение полугода на 10%; без видимых причин подъёмы, до 38 градусов, температуры тела на протяжении 3-х дней и профузное ночное потоотделение.
В 1989 году были приняты в Костволде дополнения при обозначениях стадий с поражёнными регионами (II 2, III 3 и др.). Третью стадию могут делить на III 1, при которой поражается селезёнка, чревные лимфоузлы и узлы ворот селезёнки. Для III 2 характерно поражение пахово-бедренных, подвздошных, парааортальных и мезентеральных лимфоузлов.
При огромном поражении лимфоузлов (Х) патологический очаг достигает в диаметре десяти и более сантиметров.
Диагностика
Далее приведены традиционные методы диагностики данного типа рака.
Визуальная диагностика. Проводят ощупывание лимфоузлов
Особенное внимание уделяется их расположению, включая горло, шею, надключичные, паховые, подколенные участки, а также внимательный осмотр живота.
Сбор анамнеза (наличие в семье случаев заболевания, сопутствующих заболеваний, в случае рецидива – протекание болезни и выявление причин ее возобновления)
Рентгенологические исследования, в том числе компьютерная томография, позитронно-эмиссионная томография, УЗД, сканирование методом ядерно-магнитного резонанса.
УЗД органов брюшины, КТ грудной клетки и сканирование костей с радионуклидами – относятся к более агрессивным методам, продиктованным необходимостью дообследования. Сканирования УЗД с контрастом имеют особенную эффективность в случае расположения лимфомы в грудной клетке и брюшной полости, костях, печени, селезенке, почках.лимфатические узлы;
селезенка;
вальдейерово кольцо (лимфаденоидное глоточное кольцо)
экстралимфатические структуры: печень, легкие, кости.Морфологическая диагностика (использование методов изучения структуры органов, тканей, и клеток больного, то есть биопсия)
Обследованию подлежат:
Морфологическая диагностика считается достоверной только при обнаружении в тканях специфических для злокачественной гранулёмы клеток Березовского-Штернберга. Такая диагностика не только подтверждает диагноз – Ходжкина лимфома, отсеивая вариант «», но и определяет морфологический тип болезни.
При исследовании лимфоузлов средостения проводят торакотомию (вскрытие грудной клетки).
Забрюшинные лимфатические узлы – диагностическую лапаротомию с биопсией. Лапаротомия показана больным с 1,2 и 3А стадией, которых планируется лечить лучевой терапией.
Также проводится трепанобиопсия костного мозга (при подозрении на включение в процесс костной системы).
-
Лабораторные исследования:
- полный анализ крови при лимфоме (наблюдают небольшой лейкоцитоз с нейтрофилёзом);
- СОЭ;
- биохимический анализ крови, включающий анализ на C-реактивный белок;
- щелочную фосфатазу (увеличивается при поражении опухолью лимфоидной ткани печени);
- анализ альбумина;
- ЛДГ (повышение концентрации в крови);
- анализ β-микроглобулинов, кальция сыворотки и электрофорез белков.
Последние годы в США так же существует практика исследования реаранжировки генов иммуноглобулинов и Т-лимфоцитов
Дифференциальную диагностику следует проводить с лимфаденитами при заболеваниях:
- сифилис;
- туберкулёз легких;
- инфекционный мононуклеоз;
- токсоплазмоз;
- бруцеллёз;
- болезнь Бенье-Бёка-Шаумана;
- реактивная гиперплазия лимфоидной ткани;
- лимфобластная лимфома.
Другие заболевания из группы Онкологические заболевания:
| Аденома гипофиза |
| Аденома паращитовидных (околощитовидных) желез |
| Аденома щитовидной железы |
| Альдостерома |
| Ангиома глотки |
| Ангиосаркома печени |
| Астроцитома головного мозга |
| Базально-клеточный рак (базалиома) |
| Бовеноидный папулез полового члена |
| Болезнь Боуэна |
| Болезнь Педжета (рак соска молочной железы) |
| Внутримозговые опухоли полушарий мозга |
| Волосатый полип глотки |
| Ганглиома (ганглионеврома) |
| Ганглионеврома |
| Гемангиобластома |
| Гепатобластома |
| Герминома |
| Гигантская кондилома Бушке-Левенштейна |
| Глиобластома |
| Глиома головного мозга |
| Глиома зрительного нерва |
| Глиома хиазмы |
| Гломусные опухоли (параганглиомы) |
| Гормонально-неактивные опухоли надпочечников (инциденталомы) |
| Грибовидный микоз |
| Доброкачественные опухоли глотки |
| Доброкачественные опухоли зрительного нерва |
| Доброкачественные опухоли плевры |
| Доброкачественные опухоли полости рта |
| Доброкачественные опухоли языка |
| Злокачественные новообразования переднего средостения |
| Злокачественные новообразования слизистой оболочки полости носа и придаточных пазух |
| Злокачественные опухоли плевры (рак плевры) |
| Карциноидный синдром |
| Кисты средостения |
| Кожный рог полового члена |
| Кортикостерома |
| Костеобразующие злокачественные опухоли |
| Костномозговые злокачественные опухоли |
| Краниофарингиома |
| Лейкоплакия полового члена |
| Лимфома |
| Лимфома Беркитта |
| Лимфома щитовидной железы |
| Лимфосаркома |
| Макроглобулинемия Вальденстрема |
| Медуллобластома головного мозга |
| Мезотелиома брюшины |
| Мезотелиома злокачественная |
| Мезотелиома перикарда |
| Мезотелиома плевры |
| Меланома |
| Меланома конъюнктивы |
| Менингиома |
| Менингиома зрительного нерва |
| Множественная миелома (плазмоцитома, миеломная болезнь) |
| Невринома глотки |
| Невринома слухового нерва |
| Нейробластома |
| Неходжкинская лимфома |
| Облитерирующий ксеротический баланит (склерозирующий лихен) |
| Опухолеподобные поражения |
| Опухоли |
| Опухоли вегетативной нервной системы |
| Опухоли гипофиза |
| Опухоли костей |
| Опухоли лобной доли |
| Опухоли мозжечка |
| Опухоли мозжечка и IV желудочка |
| Опухоли надпочечников |
| Опухоли паращитовидных желез |
| Опухоли плевры |
| Опухоли спинного мозга |
| Опухоли ствола мозга |
| Опухоли центральной нервной системы |
| Опухоли шишковидного тела |
| Остеогенная саркома |
| Остеоидная остеома (остеоид-остеома) |
| Остеома |
| Остеохондрома |
| Остроконечные кондиломы полового члена |
| Папиллома глотки |
| Папиллома полости рта |
| Параганглиома среднего уха |
| Пинеалома |
| Пинеобластома |
| Плоскоклеточный рак кожи |
| Пролактинома |
| Рак анального канала |
| Рак ануса (анальный рак) |
| Рак бронхов |
| Рак вилочковой железы (рак тимуса) |
| Рак влагалища |
| Рак внепеченочных желчных путей |
| Рак вульвы (наружных половых органов) |
| Рак гайморовой пазухи |
| Рак глотки |
| Рак головного мозга |
| Рак гортани |
| Рак губы |
| Рак губы |
| Рак двенадцатиперстной кишки |
| Рак желудка |
| Рак желчного пузыря |
| Рак конъюнктивы |
| Рак лёгкого |
| Рак матки |
| Рак маточной (фаллопиевой) трубы |
| Рак молочной железы (рак груди) |
| Рак мочевого пузыря |
| Рак мошонки |
| Рак паращитовидных (околощитовидных) желез |
| Рак печени |
| Рак пищевода |
| Рак поджелудочной железы |
| Рак полового члена |
| Рак почечной лоханки и мочеточника |
| Рак почки |
| Рак предстательной железы (простаты) |
| Рак придатка яичка |
| Рак прямой кишки (колоректальный рак) |
| Рак среднего уха |
| Рак толстого кишечника |
| Рак тонкого кишечника |
| Рак трахеи |
| Рак уретры (мочеиспускательного канала) |
| Рак шейки матки |
| Рак щитовидной железы |
| Рак эндометрия (рак тела матки) |
| Рак языка |
| Рак яичка |
| Рак яичников |
| Ретикулосаркома |
| Ретинобластома (рак сетчатки) |
| Саркома Юинга |
| Синдром Сезари |
| Соеденительнотканные злокачественные опухоли |
| Соединительнотканные опухоли |
| Сосудстые опухоли |
| Тимома |
| Феохромоцитома |
| Фиброма носоглотки |
| Фиброма полости рта |
| Хемодектома каротидная |
| Хондробластома |
| Хондрома |
| Хондромиксоидная фиброма |
| Хондросаркома |
| Хордома |
| Хориоангиома плаценты |
| Хрящеобразующие злокачественные опухоли |
| Эпендимома головного мозга |
| Эритроплазия Кейра |
| Эстезионейробластома (нейроэпителиома обонятельного нерва) |
Классификация лимфомы
Лимфома классифицируется согласно морфологическому строению и иммунологическому поражению. Выделяют виды – лимфому Ходжкина, неходжкинскую, диффузную и крупноклеточную с мелкоклеточной лимфомы.
По степени злокачественности различают:
- Индолентную – развивается медленно, пациент может прожить более 5 лет;
- Агрессивную форму отличает прогноз для пациента, который колеблется в пределах нескольких недель;
- Высокоагрессивную – продолжительность жизни больного сокращается до нескольких дней.
По локализации опухоли выделяют множество разновидностей – лимфома молочной железы, костного мозга, почки и т.п. Злокачественные клетки способны формироваться на шее, на руке, на спине, на ноге, в области горла, на поверхности кожи, в крови. Возникают в области сердца, селезёнки, желудка, средостения, лёгких, конъюнктивы глаза, в паху. Способны поражать суставы.

Фолликулярная лимфома представляет лёгкий вид неходжкинской формы патологии. Опасность заключается в длительном бессимптомном протекании болезни. Первые признаки проявляются на поздних стадиях.
Группа лимфосарком насчитывает более 30 видов патологии. Лимфобластная клетка перерождается в раковую и накапливается в органах с лимфоидной тканью, провоцируя опухолевый процесс. Отличается различным характером развития – в одном органе проявляется медленно, в другом – развивается стремительно.
Классическая ходжкинская лимфома, или лимфогранулематоз, отличается неопластическим процессом формирования. Поражение болезни наблюдается в основном в лимфоузлах. Страдают взрослые люди после 25 лет.
Лимфома Беркитта относится к недифференцированным злокачественным опухолям. Причиной развития часто становится вирус Эпштейн-Барр и ВИЧ. Чаще поражает ткани лица, молочной железы, яичников, головного мозга и брюшной полости.
Согласно структуре и клеточному составу выделяют следующие виды – первичная, вторичная, Т-клеточная и В-клеточная лимфома.
В зависимости от дифференциации различают образования низкой и высокой степени злокачественности.