Cin 1 шейки матки: первый шаг на пути к карциноме
Содержание:
Методики лечения дисплазии CIN 2
Медикаментозный метод в чистом виде, без удаления патологических очагов, применяется крайне редко в случае неглубоких поражений, при отсутствии прогрессирования и при противопоказаниях к хирургическому лечению. Он подразумевает прием антивирусных и общеукрепляющих препаратов. Лечение проводится не более 6 месяцев, под строгим наблюдением за результатами.
Метод применяется при степени поражения CIN 1, но иногда оказывается успешным и при CIN 2. В случае активизации иммунной системы, позволяющей побороть вирус, проявления интраэпителиальной неоплазии исчезают без дополнительных местных процедур. Но все-равно, впоследствии пациентка должна периодически посещать гинеколога для выявления возможного рецидивирования болезни.
При неэффективности консервативных методов диспластические очаги удаляют с помощью аппаратных методов:
- Электрокоагуляцией — прижиганием током. Методика применяется достаточно редко, поскольку высокая температура обжигает и губит здоровые клетки. Это приводит к образованию рубцовой деформации шейки матки и проходящего внутри нее цервикального канала. Впоследствии у женщины могут быть проблемы с раскрытием шеечного канала при родах.
- Криодеструкцией — замораживанием патологических очагов жидким азотом. При таком методе сложно спрогнозировать глубину проникновения хладагента. В результате могут погибнуть здоровые клетки или, наоборот, остаться измененные. Поэтому эта методика тоже применяется ограниченно.
- Лазерным методом — современным способом лечения, при котором на пораженную область воздействуют лазерным лучом. Методика вызывает закипание жидкости внутри патологических клеток и их гибель. На месте воздействия формируется корочка, которая потом отпадает с образованием гладкого ровного эпителия. При этом не образуются жесткие рубцы и участки деформации, а эластичность тканевых структур остается в норме. Поэтому лазер может применяться у женщин, планирующих в перспективе еще рожать детей.
- Радиоволновым методом (радионожом), при котором на патологический очаг воздействуют высокочастотными радиоволнами, нагревающими жидкость внутри клеток. В результате диспластический участок испаряется. После тканевого заживления также не остается грубых рубцов и других выраженных изменений. Радионож подходит для женщин детородного периода.
Патология плоского эпителия lsil
Дисплазия шейки матки — это патологические изменения в клетках на поверхности шейки матки или аномальный рост предраковых клеток на поверхности шейки матки, которые видны под микроскопом. Альтернативные названия: цервикальная интраэпителиальная неоплазия (CIN), предраковые изменения шейки матки.
Сами по себе эти изменения не являются раком. Это состояние классифицируется как низкая степень или высокая злокачественности, в зависимости от степени роста аномальных клеток.
Низкая степень дисплазии шейки матки прогрессирует очень медленно и часто нормализуется сама по себе. Тем не менее, она может привести к раку шейки матки без надлежащего лечения.
Без лечения 30 — 50% случаев тяжелой дисплазии шейки прогрессирует в инвазивный рак. Риск заболевания раком ниже, в случае умеренного роста.
Дисплазия шейки матки напрямую связана с вирусом папилломы человека (ВПЧ), передающимся половым путем вирус.
Признаки и симптомы дисплазии шейки матки
Дисплазия шейки матки часто не имеет симптомов, и, как правило, обнаруживается в ходе исследования мазка на онкоцитологию (мазок Папаниколау).
Иногда признаки и симптомы могут включать:
— Остроконечные кондиломы — Аномальное менструальное кровотечение — Незначительные кровянистые выделения после полового акта — Влагалищные выделения между менструациями
— Боль в пояснице
Эти симптомы так же могут быть вызваны другими заболеваниями, поэтому очень важно обратиться к врачу для постановки точного диагноза
Причины дисплазии шейки матки
Точная причина дисплазии шейки матки не известна. Исследования показали сильную связь между дисплазией шейки матки и инфекцией вируса папилломы человека (ВПЧ).
ВПЧ является распространенным вирусом, который передается через половой контакт. Есть много различных типов ВПЧ. Некоторые типы привести к развитию дисплазии шейки матки или раку.
Дисплазия шейки матки чаще наблюдается у женщин в возрасте от 25 — 35 лет, но может развиться в любом возрасте.
Следующие факторы могут увеличить риск развития дисплазии шейки матки:
— Начало ранней половой жизни; — Раннее рождение ребенка (до 16 лет); — Наличие нескольких сексуальных партнеров; — Наличие партнера, чей бывший партнер имел рак шейки матки — Прием препаратов, которые подавляют иммунную систему — Курение — Вирус папилломы человека (ВПЧ) — Остроконечные кондиломы — История одного или нескольких венерических заболеваний, таких как генитальный герпес или ВИЧ — Химиотерапия — Использование противозачаточных пилюль в течение более 5 лет — У женщин, чья мать применяла диэтилстильбестрол (DES), чтобы забеременеть или для поддержания беременности. Этот препарат использовался в 60-е годы, чтобы предотвратить выкидыш. — Низкий уровень фолиевой кислоты (витамин В9) в красных кровяных клетках
— Недостаток витамина А, бета-каротина, селена, витамина Е и витамина С.
Диагностика дисплазии шейки матки
Для диагностики и скрининга дисплазии шейки матки ежегодно проводится Пап-тест (мазок на онкоцитологию, мазок Папаниколау) даже при отсутствии симптомов.
Дисплазия шейки матки, что видна в результатах мазка Папаниколау называют плоскоклеточным интраэпителиальным поражением (SIL). Эти изменения могут быть:
— Низкая степень плоскоклеточного интраэпителиального поражения (LSIL) — Высокая степень плоскоклеточного интраэпителиального поражения (HSIL) — Начальная степень рака (злокачественное поражение)
— Атипичные железистые клетки (AGUS)
Гинекологический осмотр, как правило, малоэффективен в диагностики дисплазии, поэтому если есть какие-либо сомнительные или неясные результаты мазка Папаниколау, то требуются иные диагностические мероприятия для изучения степени поражения и злокачественности:
— Кольпоскопия — Цервикальная биопсия — Тест ДНК ВПЧ
— Конусная биопсия (конизация)
Степени дисплазии шейки матки
Результаты Пап-мазка основаны на основе медицинской системы терминологии, называемой системой Бетесда (Bethesda), которая была разработана в Национальном институте здоровья США штата Мэриленд в 1988 году и изменена в 2001 году. Основные категории для оценки ненормальных результатов мазка Папаниколау заключаются в следующем:
Atypical squamous cells
Атипичные клетки плоскоклеточного эпителия неясного значения
Слово “плоскоклеточный” описывает тонкие, плоские клетки, которые лежат на поверхности шейки матки. Один из двух вариантов добавляется в конце ASC:
- ASC-US, что означает атипичные клетки плоского эпителия неясного значения
- ASC-H, атипичные клетки плоского эпителия, не позволяющие исключить HSIL
Low grade squamous intraepitelial lesion
Как лечить дисплазию шейки матки
При определении тактики ведения больной с данной патологией учитывают выраженность обнаруженных изменений, возраст пациентки, репродуктивную функцию и дальнейшие планы на деторождение. Современные методы диагностики диспластических изменений шейки матки, оптимизация лечения является надежным методом профилактики серьёзных осложнений.
1. Операция при дисплазии шейки матки
При легкой степени дисплазии (1 ст.) это — радиоволновое лечение путем создания термического повреждения на глубину 5-7 мм для уничтожения потенциально диспластического эпителия, лежащего под зоной трансформации. Специалисты, в том числе и врачи нашей клиники, не рекомендуют использование метода криодеструкции или лазерной вапоризации для лечения дисплазии шейки матки 2 и 3 степени ввиду не всегда предсказуемой глубины некроза и невозможности послеоперационного гистологического контроля. Пациенткам старше 40 лет показаны методы эксцизии или конизация дисплазии шейки матки тяжелой степени или при раке in situ, с обязательным исследованием ступенчатых срезов удалённой части органа.
При тяжелой дисплазии и внутриэпителиальной онкологии (рак in situ), показана консультация онкогинеколога с последующим выполнением конизации экзоцервикса с выскабливанием оставшейся части цервикального канала и, по показаниям, полости матки. У пациенток в постменопаузе с раком in situ, расположенным в переходной зоне в цервикальном канале, методом выбора является экстирпация матки.
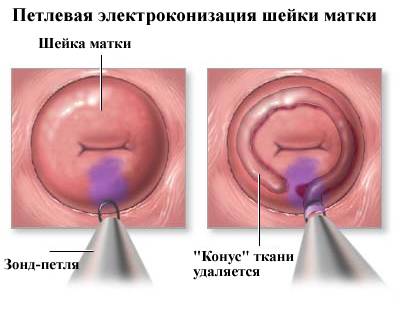
2. Петлевая электроконизация
Петлевая электроконизация шейки матки или LEEP (Loop Electrosurgical Excision Procedure) или LLEETZ (Large Loop Electrosurgical Excision of Transformation Zone). Это хирургическое вмешательство, состоящее в иссечении тонкого слоя аномальной ткани при помощи электрического тока и радиоволны, поступающего через тонкие петли — электроды. Полученный образец ткани направляется на гистологию. В нашей клинике процедура конизации при дисплазии шейки матки проводится современным радиоволновым методом.
3. Конизация шейки матки при дисплазии
Эта лечебная процедура включает удаление конического участка ткани шейки матки с явлениями дисплазии. Основание конуса образуют ткани экзоцервикса (влагалищной части шейки матки), а вершину — ткани цервикального канала. Зона трансформации (граница между экзо- и эндоцервиксом) включена в конический образец тканей. При гистологическом подтверждении диагноза и отсутствии опухолевых клеток в краях резекции и соскобе из цервикального канала проведенный объем хирургического вмешательства считается адекватным.
4. Медикаментозное лечение
Вспомогательный метод, применяется при лечении шейки или цервикального канала с начальной (легкой) степенью дисплазии, либо в качестве дополнения к оперативному.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
После деструктивных методов лечения дисплазии осмотр шейки матки и кольпоскопию проводят через 6-8 недель. При дисплазии 1 степени показано наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) каждые 6 мес в течение 2 лет. Наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) за пациентками, лечившимися по поводу ЦИН 1, 2 показано 1 раз в 3 мес. в течение первого года и 2 раза в год в последующем. При хороших результатах кольпоскопии и жидкостной онкоцитологии, отсутствии онкотипов ВПЧ пациентку можно перевести на обычный режим скрининга шейки матки.
Наличие признаков дисплазии в краях эпителия удаленного образца шейки матки свидетельствует о высоком риске рецидива, но не является поводом для повторной эксцизии, если:
- зона трансформации полностью визуализируется;
- нет признаков железистой патологии;
- нет признаков инвазии;
- возраст женщины менее 50 лет.
Женщины старше 50 лет с неполным удалением дисплазии и позитивными эндоцервикальными краями — группа риска по остаточному (резидуальному) заболеванию шейки матки. Адекватное наблюдение — минимальное требование в данной ситуации. Альтернативным методом лечения дисплазии шейки матки при остаточных явлениях процесса является повторная конизация. Удаление матки показано пациенткам со стойкими тяжёлыми поражениями, отягощенными наличием осложненного гинекологического анамнеза.
home
Лечение дисплазии шейки матки в Москве
Есть необходимость попасть к хорошему специалисту по дисплазии шейки матки? Клиника на Кутузовском и ее гинекологи предлагают полный спектр услуг от диагностики и удаления патологии до ежегодной профилактики. Не откладывайте на завтра заботу о собственном здоровье!
Цены
на услуги Запись
к врачам
Степени дисплазии
На трёх женщин с легкой дисплазией шеечной слизистой приходится одна пациентка со средней и тяжелой дисплазией. У девяти из десяти женщин место патологического изменения слизистой расположено у перехода плоского эпителия в железистый, который в норме находится у начала цервикального канала, но вследствие родов и абортов может перемещаться вглубь канала ближе к полости матки.
Дисплазия характеризуется появлением неправильных клеток – атипичных, но межклеточные структуры совсем не страдают. Клетки изменяют свою форму, ядра в них тоже меняют размер, форму и цвет. Ядра более крупные, неровные с толстой наружной оболочкой, внутриклеточная жидкость светлеет и увеличивается в объёме. Вместо абсолютно одинаковых клеточек эпителия появляется полная клеточная пересортица, усиленно делящаяся на такие же дефектные экземпляры. Вероятность развития рака в этой группе разноразмерных клеток доходит до 50%, правда, на это потребуются многие годы.
Степени дисплазии или по современной классификации, подчеркивающий возможность прогрессии до злокачественного процесса, цервикальной интраэпителиальной неоплазии или CIN градуируются следующим образом:
- Легкая цервикальная дисплазия или CIN I – патология располагается в одной трети пласта эпителия. Исследования показали, что у двух третей женщин в течение трёх лет с момента заражения вирусом папилломы человека 16 и 18 типов (ВПЧ) процесс самопроизвольно разрешится вследствие естественной гибели пораженной вирусом клетки, которую вирус не успеет покинуть и слущится вместе со своим клеточным «домиком». У трёх из десяти зараженных женщин ВПЧ продолжит жить дальше, а у одной перейдёт в среднюю степень дисплазии, тем не менее легкая дисплазия не считается предраком.
- Средняя степень цервикальной дисплазии или CIN II – поражение охватывает больше половины толщины эпителия – до двух третей. У трёх из сотни с течением времени такая дисплазия прогрессирует в тяжелую.
- При тяжелой степени цервикальной дисплазии или CIN III свободным от атипических клеток остается только поверхность эпителия, визуально даже в электронном микроскопе это патологическое состояние очень похоже на рак in situ. Предполагается, что у каждой седьмой женщины с диагностированной CIN III уже есть злокачественные клетки, тем не менее, у каждой третьей пациентки тяжелая дисплазия может уйти в среднюю и легкую степень и даже исчезнуть. Проблема в одном – нельзя сказать у кого в будущем будет рак шейки матки, а кто им не заболеет.
Риск рака реален у женщины с длительной цервикальной неоплазией, поэтому оперируют даже легкую дисплазию, не исчезнувшую после 36 месяцев наблюдения. Кстати, инфицирование ВПЧ не обещает обязательной дисплазии, у каждой четвертой зараженной женщины вирус не внедряется внутрь клеток – «проносится» мимо к выходу из половых путей.
Варианты хирургического лечения при цитологии с сомнительными клетками
Умеренная и тяжелая степень предрака лечится хирургически. Метод лечения зависит от расположения патологических очагов и их глубины.
Неглубокие очаги удаляют с помощью лазера, радионожа, фотодинамической терапии (ФДТ) – лечения светом. Эти методы убирают очаги предрака без образования рубцов, деформации тканей и других остаточных явлений. Растяжимость шейки при этом почти не страдает, поэтому такие методики отлично подходят для женщин, планирующих в перспективе беременность и роды.
Лазер
Радионож
Фотодинамическая терапия
При тяжелой степени предрака проводится конизация – удаление конусообразного участка шейки с захватом части цервикального канала. Операция может проводиться я с помощью радионожа или хирургического инструмента. Получившийся «конус» отправляют на гистологический анализ, чтобы убедиться в отсутствии на его краях измененных клеток. Их отсутствие указывает на полное удаление патологического очага.
В Университетской клинике применяются современные методы лечения предраковых патологий шейки матки, позволяющие удалить все измененные клетки, минимально травмируя окружающие здоровые ткани
Продолжение статьи
- Интерпретация (расшифровка) результатов цитологии
- Расшифровка цитологии: интерпретация лицевой стороны единого бланка
- Расшифровка цитологии: интерпретация данных по результатам цитологического анализа
- Расшифровка цитологии: интерпретация результатов цитологического анализа согласно их классификации по Папаниколау
- Интерпретация зарубежной терминологии, используемой для расшифровки цитологии
- Расшифровка цитологии: интерпретация протокола цитологического обследования при дисплазии шейки матки
- Расшифровка результатов цитологии при предраковых патологиях
- Расшифровка цитологии: интерпретация протокола цитологического обследования при раке шейки матки
- Расшифровка цитологии: дальнейшие действия при плохой интерпретации анализов
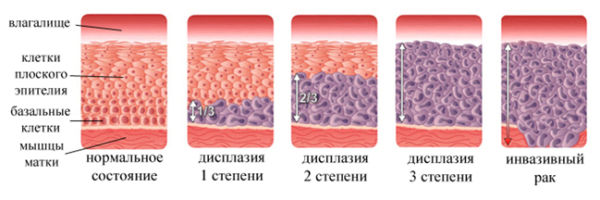
Степени CIN
☛ CIN 1 (LSIL, слабая, 1 степень)
представляет собой незначительные нарушения дифференцировки эпителия с умеренной пролиферацией клеток базального слоя. Имеется умеренный койлоцитоз и дискератоз. Изменения захватывают не более ⅓ толщи эпителиального пласта, начиная от базальной мембраны. Диагностика CIN 1 данной при проведении цитологического исследования может быть затруднена, поскольку изменения расположены глубоко и забор материала не гарантирует того, что пораженные клетки будут взяты для исследования.
☛ CIN 2 (HSIL, умеренная, 2 степень)
характеризуется более выраженными изменениями. Поражение при этом занимает ½ толщи эпителиального пласта, начиная от базальной мембраны. Исходным очагом распространения является базальная мембрана. При этом патология сопровождается широким спектром морфологических изменений, благодаря которым диагностировать заболевания достаточно легко. Как правило, имеется койлоцитоз и дискератоз, однако CIN 2 может быть и без них. Очаговая дисплазия 1-2 степени на фоне беременности не требует никаких активных действий и агрессивного лечения. Показано наблюдение у врача онкогинеколога. На тактику ведения беременности заболевание не влияет — правда, в определённых случаях рекомендуется выбрать оперативную тактику родоразрешения путём операции кесарева сечения. Лечение CIN 2 женщине в этом случае проводится только после рождения ребёнка.
☛ CIN 3 (тяжелая степень).
При такой форме поражено более ⅔ эпителиального пласта. Морфологически имеются значительные изменения клеток в виде нарушений взаимоотношений клеточного расположения, гигантские гиперхромные ядра, появление патологических митозов. CIN 3 объединяет в себе тяжелую дисплазию 3 степени и неинвазивный рак (carcinoma in situ). Атипичные клетки во всех слоях эпителия, но распространение патологических процессов не проникает в ткани и кровеносные сосуды, отделенные базальной мембраной.
Все эти стадии являются звеньями одного и тоже же процесса малигнизации плоского эпителия шейки матки. CIN 1 и 2 являются обратимыми и при определенных условиях (адекватное лечение) могут подвергаться обратному развитию. CIN 3 степени по сути является карциномой in situ.
Клиническая картина
Развитие дисплазий шейки матки происходит либо в ее отдельном участке, либо сразу одновременно в нескольких. Чаще всего это многослойный плоский эпителии влагалищной части шейки, однако это может быть и очаг плоскоклеточной метаплазии. Метаплазия — это зона замещения клеток одного типа на другие в норме. В шейке матки данный участок носит название зоны трансформации.
Симптомы заболевания напрямую связаны с активностью вируса папилломы человека. В то же время поражения, характерные для CIN 1, могут быть обусловлены не только им. Причины: инфекционно-воспалительные процессы, урогенитальные инфекции, и дистрофические процессы в шейке и состояния, связанные с недостаточностью уровня эстрогенов.
Анализ CIN
Проведение анализа «Дайджен тест» в сочетании с жидкостной цитологией является «золотым стандартом» в диагностике CIN шейки матки. Гинекология широко использует этот метод, поскольку он определяет концентрации вируса ВПЧ, при которых происходит развитие CIN и в последующем — онкологического процесса. В случае необходимости при явных признаках болезни 2 и 3 степени, проводят более углубленный анализ — гистологические исследования проб тканей, взятых при биопсии шейки матки.
Что делать дальше?
Хотя CIN шейки матки относится к предраковым состояниям, при постановке такого диагноза паниковать не следует. Современная гинекология располагает методами успешной борьбы с этим заболеванием, как консервативными, так и хирургическими, в большинстве случаев приводящими к полному излечению.
Евростандарты лечения CIN заключаются в применении эксцизионных вмешательств. Такая тактика считается более оправданной, чем различные методы консервативного воздействия, поскольку нет единой схемы и нет убедительных данных об эффективности медикаментозной терапии. На современном этапе врачами широко применяется петлевая эксцизионная процедура. По своей сути это удаление аномальной ткани с частью цервикального канала, выполняемое в пределах здоровых тканей. Поэтому описание методов лечения CIN шейки заслуживает отдельного и подробного рассмотрения — подробная информация доступна в материале «Дисплазия шейки матки».
Лечение интраэпителиального плоскоклеточного поражения шейки матки
Если результаты анализов указывают на раковые изменения, то показано только оперативное лечение. Для нерожавших женщин это может обернуться бесплодием, так как при беременности шейка матки выполняет поддерживающую функцию. В настоящее время используется метод имплантации запирательного элемента из никелида титана, он позволяет женщинам с ампутированной шейкой матки выносить ребенка.
Щадящими методами при низкой степени поражения является терапия иммуностимулирующими препаратами и местными средствами. В более тяжелых ситуациях применяются методы радиоволновой, лазерной, ультразвуковой деструкции тканей. Женщинам в постменопаузе рекомендуют более дешевые методы – электрокоагуляция, криодеструкция или конизация скальпелем.
Лечение дисплазии 1 степени
Возможно 3 варианта развития заболевания. Лечение патологии 1 степени зависит от того, как развивается процесс, насколько ослаблен организм женщины, что явилось причиной возникновения.
Первый вариант
Если иммунитет у женщины достаточно сильный, то лечения может не потребоваться, так как иммунной системе удается справиться с вирусом самостоятельно, патология исчезает. Такой вариант встречается чаще всего, поэтому при легкой дисплазии зачастую проводится лишь периодическое наблюдение за состоянием пациентки. При этом каждые три месяца обследование повторяют. Одновременно проводится лечение воспалительных заболеваний, восстановление гормонального баланса. Такая корректировка, как правило, производится путем индивидуального подбора и назначения гормональных противозачаточных таблеток.
Второй вариант
Степень повреждения слизистой шейки матки остается стабильной: поврежденные клетки не выходят за пределы базального слоя, но и не исчезают. При этом проводится терапия препаратами, стимулирующими укрепление иммунитета (имунофаном, например) и витаминами. Обязательно используются противовоспалительные средства, производится устранение инфекционных заболеваний. Если на этой стадии улучшение не наступает через 2 года, то во избежание осложнений проводится более радикальное лечение.
Химическое прижигание. Поврежденный участок обрабатывается раствором солковагина. В нем содержатся кислоты, разрушающие пораженную ткань.
Криодеструкция. Производится обработка поврежденной слизистой жидким азотом.
Радиоволновая деструкция. Это наиболее щадящий бесконтактный способ лечения.
Примечание: Все эти методы являются безопасными, не изменяющими эластичность ткани шейки матки, не имеющими ограничений по возрасту. Их можно применять для лечения женщин, планирующих беременность.
Третий вариант
Патология прогрессирует, переходит в следующую стадию. При этом производится хирургическое лечение. Ее сложность зависит от тяжести осложнений и наличия злокачественного перерождения.
Профилактика дисплазии 1 и более тяжелых степеней заключается в устранении факторов риска заражения половыми и другими инфекциями (в первую очередь ВПЧ), своевременном лечении воспалительных заболеваний, укреплении иммунитета, отказе от вредных привычек.
Видео: В чем опасность дисплазии шейки, причины возникновения, лечение
https://youtube.com/watch?v=79LyerAt7ZA
Дисплазия шейки матки 1 степени – это предраковое состояние цервикального эпителия. Как ее лечить, и есть ли риск перехода в рак маточной шейки? Подробнее в материале ниже.
Диспластические процессы сосудов
Фиброзно мышечная дисплазия относится к гиперпластическим процессам, поражающим артериальную сеть. Часто происходит поражение сонной артерии и почечных сосудов, реже фиброзно мышечная дисплазия поражает коронарные артерии или сосуды нижних конечностей. Другое название заболевания – фибромускулярная дисплазия или фибромышечная дисплазия. Наиболее часто заболевание поражает среднюю мышечную оболочку сосудов. Фибромускулярная дисплазия характеризуется гиперпластическим разрастанием тканей и появляется в сочетании с фиброзом эластической оболочки. На ангиографии фибромышечная дисплазия имеет вид бус или чёток, позволяя выставить диагноз с высокой достоверностью. Достоверный диагноз «фиброзно мышечная дисплазия» устанавливает биопсия тканей.
Лечение заболевания осуществляется путём назначения антиагрегантов, если не выявлены противопоказания к применению. В отдельных случаях проводится ангиопластика поражённого сосуда. Заболевание способно давать рецидив, требует регулярного наблюдения врачом. По данным РКФ прогноз у животных считается сомнительным.
Что такое умеренная дисплазия шейки матки?
Цервикальная дисплазия или дисплазия шейки матки – это патологическое нарушение структуры эпителиальной оболочки шейки матки из-за атипического перерождения её клеток.
Дисплазия – устаревшее понятие заболевания. Но им продолжают неофициально пользоваться из-за краткости звучания.
- ЦИН — Цервикальная интраэпителиальная неоплазия (CIN — Cervical intraepithelial neoplasia)
- ПИП — Плоскоклеточное интраэпителиальное поражение шейки матки (SIL — Squamous intraepithelial lesion)
Прежде чем говорить о неопластическом поражении эпителия (дисплазии) шейки матки, рассмотрим структуру здорового цервикального эпителия.
Виды цервикального эпителия – схема
Внешняя влагалищная часть шейки матки – эктоцервикс — покрыта слизистой оболочкой, представленной пластом многослойного плоского эпителия.
Внутренняя поверхность канала шейки матки – эндоцервикс — выстлана одним слоем цилиндрического (железистого) эпителия.
Переходная зона (область стыка) между двумя типами эпителия, называется зоной трансформации (ЗТ). Это самое уязвимое место шейки матки. Именно здесь легче всего происходит инфицирование базальных (ростковых) эпителиальных клеток различными микроорганизмами, возникает воспаление, берут начало дисплазия и рак шейки матки (РШМ).
Зона трансформации. Слои плоского эпителия.
Дифференцировка базальных клеток плоского эпителия шейки матки.
Основная функция слизистой оболочки шейки матки – защита.
Поэтому пласт эктоцервикса представлен сразу 4-мя слоями плоского (сквамозного) эпителия. А ряд крупных цилиндрических клеток эндоцервикса продуцирует густую слизь, богатую иммунными веществами (интерферонами, лизоцимом), способными разрушать микробы и вирусы.
Слоистая структура эпителия образуется за счёт роста и дифференцировки незрелых базальных клеток. В итоге поэтапного вызревания из них формируется поверхностный (наружный) слой эпителиального пласта.
Когда поверхностные клетки слизистой оболочки стареют, «приходят в негодность» и слущиваются, их тут же замещают новые зрелые клетки подлежащего эпителиального слоя.
В норме процесс обновления и восстановления повреждённой (травмированной, воспалённой, инфицированной, эрозированной) поверхности шейки матки до здорового состояния протекает постоянно.
- По тем или иным причинам ДНК базальной клетки эпителия повреждается (интраэпителиальное поражение, мутация)
- Клетки-мутанты становятся атипичными. Они теряют способность к адекватному росту и нормальной дифференцировке
- Незрелые атипичные клетки чрезмерно размножаются и вытесняют собой здоровые
- Слоистая структура эпителия «ломается». Цервикальная слизистая теряет свои защитные свойства. Снижается местный иммунитет
- На фоне ослабленного иммунитета накапливаются мутации ДНК. Выраженность клеточной атипии нарастает, принимает злокачественный характер. Такие клетки обретают способность к бесконтрольному размножению, «вечной жизни» и становятся раковыми
Атипичные клетки плоского эпителия
Степени заболевания
| Степень дисплазии |
Обозначение | Описание |
| 1 степень Лёгкая дисплазия Слабовыраженные интраэпителиальные изменения |
CIN 1 L-SIL |
Атипичные базальные клетки занимают менее 1/3 эпителиального пласта. Они ещё сохраняют способность к дифференцировке и вызревают до поверхностных клеток |
| 2 степень Умеренная дисплазия Умеренные интраэпителиальные изменения |
CIN 2 H-SIL |
Атипичные базальные клетки занимают до 1/2, но не более 2/3 эпителиального пласта. Способность к вызреванию у них заметно нарушена. |
| 3 степень Тяжёлая дисплазия Тяжёлые интраэпителиальные изменения |
CIN 3 H-SIL |
Атипичные базальные клетки занимают практически всю толщину эпителиального пласта. Способность к неполному вызреванию с дифференцировкой до промежуточных, сохраняет очень малое количество клеток. |
| Внутриэпителиальный рак (рак in situ) Тяжёлые интраэпителиальные изменения |
CIN3-CIS | Весь пласт эпителия состоит из незрелых атипичных базальных клеток, утративших способность к нормальной дифференцировке. Но базальная мембрана ещё не нарушена (рак на месте) |
Степени поражения многослойного плоского эпителия шейки матки
МКБ-10 – код дисплазии шейки матки 2-ой степени
N87 Дисплазия шейки матки
N87.1 Умеренная дисплазия шейки матки
Цервикальная интраэпителиальная неоплазия ІІ степени (CIN 2)
Методы лечения дисплазии на стадии CIN 3
Устаревшие, малоэффективные методики:
- Лекарственный метод, при котором лечение заболевания проводится с помощью таблеток, поднимающих иммунитет и тормозящих развитие вируса. Для запущенной стадии CIN 3 такое лечение не подходит.
- Электрокоагуляция. Прижигание тканей током. Применяется ограниченно из-за высокой травматизации шейки матки и возникновения деформаций цервикального канала.
- Хирургический (скальпелем). Травматичный метод, сопровождающийся кровотечениями. Ткани после него долго зарастают, а на шейке остаются рубцы.
Современные методы лечения дисплазии CIN 3:
К лучшим методикам лечения предракового состояния относится радиоволновая методика.
Лазерное лечение дисплазии подразумевает воздействие лазерных лучей (особый вид световой энергии). При неглубоком поражении выполняется вапоризация — выпаривание атипичных клеток. Но CIN 3 всегда подразумевает распространенный процесс, поэтому данный способ не будет эффективен.
Наиболее часто применяемый способ лечения дисплазии — радиоволновой. В этом случае на слизистую воздействуют радиоволнами высокой частоты 3,8-4,0 МГц, бескровно разрезающими слизистую и испаряющими участки дисплазии. Этот же метод подходит для конизации.
Сравнение результатов цитологии шейки матки по разным классификациям
| Папаниколау | Bethesda | Дисплазия | Система CIN | ВОЗ | Расшифровка |
| Класс I | Негативно | Норма | Норма | Норма | Патологии не обнаружены |
| Класс II | Доброкачественные изменения в клетках | Незначительные изменения | Незначительные изменения | – | Найденные изменения незначительны. Неоплазия не обнаружена |
| Класс II | ASCUS+ полиморфность (инфекция, воспаление) | Плоскоклеточная атипия. Полиморфные изменения (инфекция, воспаление) | Плоскоклеточная атипия. Полиморфные изменения (инфекция, воспаление) | – | Обнаружены воспалительные процессы и признаки инфекции. Возможно наличие дисплазии. Требуется наблюдение с повторной сдачей анализов после лечения воспаления |
| Класс III | LSIL | Койлоцитоз, слабая дисплазия | CIN I | Интраэпителиальная неоплазия шейки низкой степени, LGSIL 8077/0 | Обнаружены клетки койлоциты, характерные для папилломавирусной инфекции. Имеются начальные проявления предрака. Глубина поражения тканей – менее 1/3 толщины эпителия |
| Класс III | HSIL | Умеренная дисплазия | CIN II |
Плоскоклеточное интраэпителиальное поражение высокой степени HGSIL 8077/2 |
Средняя степень дисплазии. Глубина поражения эпителия – 2/3 толщины |
| Класс III | HSIL | Тяжелая дисплазия | CIN III | Тяжёлая дисплазия. Глубина поражения тканей составляет более 2/3 | |
| Класс IV | HSIL | Карцинома in situ | CIS | Карцинома in situ
(CIS) 8140/2 |
Рак на месте – первая стадия злокачественного перерождения |
| Класс V | Инвазивный рак шейки матки (РШМ) | РШМ | РШМ | Плоскоклеточный рак (NOS) 8070/3 | Обнаружена злокачественная опухоль, вышедшая за пределы эпителия в более глубокие ткани |
| Аденокарцинома | Аденокарцинома | Аденокарцинома | Аденокарцинома | Аденокарцинома 8140/3 | Железистый рак цервикального канала |
Гистологическое обследование осуществляется при высокой вероятности начавшегося перерождения в рак. В этом случае проводится биопсия – исследование, во время которого со слизистой шейки берётся небольшой фрагмент тканей для последующего изучения под микроскопом. Методика позволяет выявить глубину поражения тканей и обнаружить начавшиеся признаки рака.
Поскольку заболевание часто сопровождает различные инфекции половой сферы, у женщины берется мазок на флору из половых путей, шейки и уретры.
Назначается ПЦР-исследование на папилломавирус, которое дает возможность не только обнаружить возбудителя, но и выявить его тип.
Исследования не проводятся во время менструации, сразу после половых контактов, на фоне лечения гинекологических заболеваний, сопровождающихся введением различных лекарств в половые пути.
Назначается анализ крови на онкомаркеры – вещества, появляющиеся в организме при онкологии. На злокачественное поражение указывает наличие онкомаркеров CA-125, РЭА, SCC.
| Онкомаркер | Предельная норма, нг/мл |
| CA 125 (раковый антиген) | 35 |
| РЭА (раковый эмбриональный антиген) | 5,5 |
| SCC (антиген плоскоклеточной карциномы) | 1,5 |
Тактика ведения женщин с аномальными кольпоскопическими признаками на ШМ
В случае выявления высокоатипических признаков при КС рекомендуется произвести прицельную биопсию или эксцизию (в зависимости от деталей).
В случае выявления низкоатипических признаков при КС тактика может быть дифференцированной:а) цитологическим методом обследования можно ограничиться у молодых пациенток или при отсутствии высокоонкогенных типов ВПЧ;
б) если высокоонкогенные типы ВПЧ выявлены с помощью Digene-теста или возраст женщины более 30 лет, то при наличии низкоатипических признаков предпочтительно произвести биопсию для гистологической верификции диагноза.