Комплексное гинекологическое обследование как фактор женского здоровья
Содержание:
Эндоскопические методы
8.
Ультразвуковая диагностика
(см. вопрос 30)
9.
Рентгенологические методы
(см. вопрос 29).
Основные
симптомы гинекологических заболеваний:
1)
нарушение менструальной функции:
а)
аменорея — отсутствие месячных свыше 6
мес, может быть физиологической и
патологической, первичной и вторичной
б)
гипоменструальный синдром — выражается
в ослаблении, укорочении и урежении
менструаций (гипо, олиго, опсоменорея)
в)
гиперменструальный синдром — проявляется
в виде частых, продолжительных и обильных
менструация (поли, гипер, пройменорея)
г)
меноррагия — кровотечение, связанное с
менструальным циклом
д)
метроррагия — ациклические маточные
кровотечения, не связанные с менструальным
циклом
е)
альгодисменорея — болезненные менструации
ж)
овуляторные нарушения — заболевания с
сохранением овуляции
з)
ановуляторные нарушения — заболевания
при отсутствии овуляции
2)
нарушения половой функции:
отсутствие полового чувства (либидо),
отсутствие удовлетворения (оргазма),
болезненное половое сношение, наличие
кровянистых выделений после полового
акта (контактные кровотечения)
3)
нарушение детородной функции
4)
бесплодие
— как результат воспалительных заболеваний,
травм мягких тканей родовых путей,
аномалиях положения органов, нарушения
менструальной функции
5)
патологическая секреция (бели)
— бывают:
а)
вестибулярные — обусловлены воспалительными
процессами наружных половых органов
или больших желез преддверия влагалища
б)
влагалищные — при экстрагенитальных
заболеваниях (туберкулез легких,
гипотиреоз), местной инфекции, глистной
инвазии, инородном теле во влагалище
в)
шеечные — при воспалении шейки матки,
эрозиях, разрывах, полипах, раке,
туберкулезе шейки матки
г)
маточные — при эндометрите, подслизистой
миоме, полипах, злокачественных опухолях
д)
трубные — при воспалительных заболеваниях
маточных труб, злокачественных
заболеваниях
6)
боли
— возникновение и характер болевых
ощущений определяется особенностями
иннервации половых органов, состоянием
ЦНС и характером заболевания
7)
расстройства функции мочевыводящих
путей:
учащение или затруднение мочеиспускания,
недержание мочи, наличие болей при
мочеиспускании
8)
расстройства функции кишечника:
запоры, диареи, боли при дефекации,
недержание кала и газов
Гинекологические исследования
В гинекологическом кабинете могут быть проведены следующие процедуры:
- Ручное исследование. Определяется положение, состояние матки, маточных труб, яичников. Таким образом диагностируются миома матки, воспаление придатков, кисты яичников, обычная или внематочная беременность. Для более подробного анализа органов малого таза возможно выполнение УЗИ.
- Осмотр в зеркалах. Врач с помощью специального зеркальца осматривает стенки влагалища, шейку матки.
- Забор мазка на флору. Специальным тампоном врач берет отделяемое слизистой оболочки канала шейки матки, влагалища, мочеиспускательного канала и наносит на стекло. В лаборатории возможно выявление под микроскопом воспалительного процесса (по количеству лейкоцитов), бактериальных и грибковых инфекций.
- Забор материала для диагностики инфекций. С помощью мини-ершика, на щетинках которого остаются клетки эпителия с обитающими в них бактериями, забирается материал из канала шейки матки. Для диагностики герпеса, хламидиоза, микоплазмоза, уреаплазмоза, папилломатоза применяется метод полимеразной цепной реакции (ПЦР). ПЦР-анализ проводится в специализированных диагностических центрах, куда доставляется собранный материал.
- Кольпоскопия. Осмотр шейки матки кольпоскопом с увеличением позволяет обнаружить эрозию, лейкоплакию, папилломатоз, опухолевые изменения. При необходимости берут биопсию (маленький кусочек ткани) или соскоб клеток со стенки шейки матки и отправляют на гистологическое исследование, которое дает точные сведения о состоянии клеток в «проблемном» месте.
- УЗИ . Важная диагностическая процедура, помогающая собрать данные о состоянии слизистой оболочки матки, размеров и расположения органов, уточнить или опровергнуть первоначальный диагноз, поставленный вручную. Внешнее (трансабдоминальное) узи проводится через живот (переднюю брюшную стенку при наполненном мочевом пузыре. При внутреннем (трансвагинальном) исследовании, когда датчик аппарата в одноразовом презервативе вводят во влагалище, возможно обнаружение спаечных процессов, определяется состояние и размер яичников, количество эндометрия, выстилающего матку, созревание и прохождение яйцеклетки. Это исследование противопоказано на поздних сроках беременности, поскольку может спровоцировать выкидыш.
Также врач-гинеколог может дополнительно назначить следующие процедуры.
- Иммуноферментный анализ крови — определяет уровень антител к конкретной инфекции и позволяет точно установить, в какой форме — острой или хронической — протекает заболевание;
- Посев на флору / чувствительность к антибиотикам назначают при часто повторяющихся инфекциях. Материал из влагалища или цервикального канала помещается в питательную среду, на ней выращиваются бактерии. По исследованию «урожая» выбирается наиболее эффективные антибактериальные препараты.
- Анализ крови на гормоны. Цикличность месячных изменений в организме женщины обусловлена колебаниям уровня гормонов в крови, который зависит от менструального цикла. Анализы забираются по определенным дням циклам. Если по результатам обнаружены гормональные нарушения, то проводится дополнительные исследования — компьютерная томография, рентгенография черепа для сбора данных о состоянии гипофиза, регулирующим выработку гормонов, управляющих репродуктивной системой.
- Медико-генетические исследования рекомендованы тем женщинам, которые планируют беременность или перенесли выкидыши, неразвивающуюся беременность, рождение детей с отклонениями.
При диагностировании серьезных заболеваний женской половой сферы могут быть назначены инструментальные исследования и мини-оперативные вмешательства:
- Исследование проходимости маточных труб — при диагностике бесплодия. Метод кимографической пертубации предполагает введение в матку, трубы и брюшную полость воздуха или газа, после чего графически регистрируются сокращения маточных труб.
- Гистеросальпингография — в полость матки впускают особое вещество, после чего делают рентгеновский снимок.
- Гистероскопия . Эндоскоп проводится внутрь матки через шейку матки для выявления внутриматочных патологий. С подозрительного участка берется биописия.
- Лапароскопия . Внутрь брюшной полости вводится эндоскоп через небольшой разрез в брюшной стенке. Проводится при диагнозе бесплодии, внематочной беременности, эндометриозе.
Ни один анализ не показывает полную картину состояния здоровья или патологии женщины, а потому чаще гинеколог назначает несколько анализов одновременно. Полученная с их помощью информация, безусловно, помогает более точно поставить диагноз.
Бактериологическое исследование урогенитальных выделений (бакпосев)
Бактериологическое исследование выделений с посевом материала на специальные среды используется для конкретизации состава микрофлоры половых путей. Благодаря этому исследованию определяется наличие и количество представителей нормальной, условно-патогенной и патогенной флоры. Нередко вместе с бакпосевом проводят исследование чувствительности микроорганизмов к антибиотикам (антибиотикограмма).
В урогенитальных выделениях здоровой женщины могут содержаться следующие микроорганизмы (количество указано в КОЕ – колониеобразующих единицах):
| Микроорганизмы | Максимальное количество |
| Лактобактерии | 10^9 |
| Бифидобактерии | 10^7 |
| Бактероиды | 10^5 |
| Грибы рода Кандида | 10^4 |
| Энтерококки | 10^5 |
| Коринебактерии | 10^7 |
| Кишечная палочка (эшерихия) | 10^4 |
| Клостридия | 10^2 |
| Фузобактрии | 10^3 |
| Гарднерелла | 10^5 |
| Мобилинкус | 10^2 |
| Микоплазма | 10^3 |
| Пептострептококки | 10^4 |
| Стафилококки | 10^4 |
| Стрептококки | 10^5 |
Превышение указанных в таблице показателей может указывать на развитие в половых органах воспалительного процесса или наличие бактериального вагиноза.
Иногда в бланке результатов бакпосева указывается степень роста колоний микроорганизмов. I и II степени роста указывают на то, что женщина является бессимптомным носителем того или иного микроорганизма, III и IV степени роста свидетельствуют о том, что данный микроорганизм играет ведущую роль в развитии выявленного у женщины заболевания (воспалительного процесса).
Материал для бактериологического исследования берется почти так же, как мазки на флору. Основным требованием по подготовке к исследованию является отмена всех антибактериальных препаратов за 2 недели до исследования. Материал на бакпосев сдается в любой день менструального цикла.
Бакпосев не является исследованием, которое проводится регулярно и с профилактической целью. Для проведения бакпосева нужны показания – воспалительный процесс или наличие подозрения на бактериальный вагиноз.
Наружное акушерское исследование
—
Беременную уложить на кушетку, ноги
согнуты в тазобедренных суставах, врач
справа от нее, лицом к ее лицу
1
прием – позволяет определить высоту
стояния дна матки и часть плода,
находящуюся в ее дне
—
ладонные поверхности обеих рук располагают
на дне матки,
—
пальцы рук сближаю и осторожными
надавливаниями вниз определяют уровень
стояния дна матки
2
прием – позволяет определить положение,
позицию, вид плода
—
ладони обеих рук перемещают на боковые
поверхности матки
—
определяют в какую сторону обращены
спинка и мелкие части плода
—
по положению спинки судят о позиции и
виде плода
3
прием – позволяет определить характер
предлежащей части и ее отношение к
малому тазу
—
одну руку кладут немного выше лобкового
сращения так, что бы большой палец
находился на одной, а 4
остальных на
другой стороне нижнего сегмента матки
—
медленным и осторожным движением пальцы
погружают вглубь и обхватывают пределжащую
часть
Головка
прощупывается в виде плотной округлой
части, имеющей отчетливые контуры. При
тазовом предлежании прощупывается
объемистая мягковатая часть, не имеющая
округлой формы.
4
прием – позволяет определить уровень
стояния предлежащей части по отношению
ко входу в малый таз
—
врач поворачивается к ножному концу
исследуемой
—
обе ладони кладут в надлобковой области
концами пальцев навстречу
—
пытаются соединить их между предлежащей
частью и лоном.
Исследование шеечной слизи
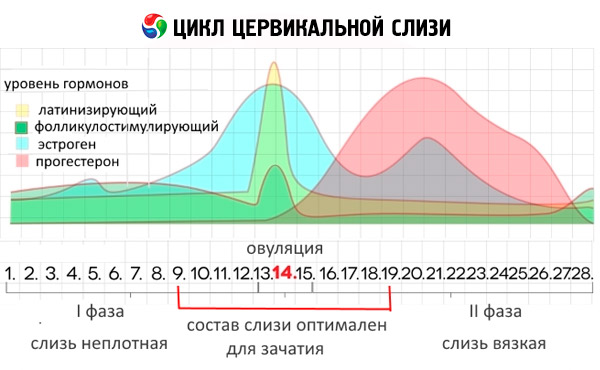
В течение нормального менструального цикла физико-химические свойства слизи и количество секрета подвержены характерным изменениям (от 60 мг/сут в раннюю фолликул иновую фазу до 700 мг/сут в период овуляции). К этому же периоду увеличивается активность некоторых ферментов слизи и появляется ее текучесть, связанная с уменьшением вязкости. На изменении секреции и преломляющей силы шеечной слизи основаны феномены зрачка, папоротника, натяжения шеечной слизи.
Феномен зрачка — связан с изменениями количества слизи в зависимости от гормональной насыщенности организма и тонуса шейки матки. На 8-9-й день менструального цикла появляется стекловидная прозрачная слизь в расширившемся наружном отверстии канала шейки матки. При направлении луча света наружный зев с выступающей каплей слизи кажется темным и напоминает зрачок. Количество секретируемой слизи и диаметр наружного зева прогрессирующе увеличиваются, достигая максимума к овуляции, затем они уменьшаются до минимальных показателей в позднюю лютеиновую фазу.
Тест оценивается по трехбалльной системе:
- наличие темной точки — 1 балл (+) — ранняя фолликулиновая фаза;
- наличие темной точки — 0,2-0,25 см — 2 балла (++) — средняя фолликулиновая фаза;
- наличие темной точки — 0,3-0,35 см — 3 балла (+++) — овуляция (максимальная продукция эстрогенов).
После овуляции с уменьшением секреции эстрогенов симптом зрачка постепенно ослабевает и исчезает к 20- 23-му дню менструального цикла.
Наличие слабовыраженного феномена зрачка в течение менструального цикла свидетельствует о гипоэстрогении, сохранение его в течение цикла на высоком уровне (3 балла) — о гиперэстрогении, на уровне 2- 3 баллов — о недостаточности функции желтого тела. При эрозии, эндоцервиците, старых разрывах шейки матки тест бывает нехарактерен.
Феномен папоротника (тест арборизации) — основан на способности шеечной слизи при высушивании образовывать кристаллы. Причиной кристаллизации считаются изменения физико-химических свойств слизи под воздействием эстрогенов (взаимодействие натрия хлорида с полисахаридами, коллоидами и муцином, рН слизи).
Материал забирают анатомическим пинцетом, который вводят в канал шейки матки на глубину 0,5 см. Полученную каплю слизи переносят на предметное стекло и высушивают. Оценку производят под микроскопом при малом увеличении. Уже при 2 баллах (++) виден четкий рисунок листа, при 3 (+++) — кристаллы образуют крупные листья, отходящие под углом 90°, с толстыми стеблями. При полноценной функции желтого тела в лютеиновую фазу цикла феномен папоротника постепенно исчезает. Наличие феномена папоротника в течение всего менструального цикла свидетельствует о высокой секреции эстрогенов и отсутствии лютеиновой фазы (ановуляторный цикл при персистенции фолликула), отсутствие его во время обследования может свидетельствовать об эстрогенной недостаточности.
Натяжение шеечной слизи — изменяется в течение менструального цикла. Максимум совпадает с максимальной продукцией эстрогенов при овуляции. Слизь набирают путем введения корнцанга в канал шейки матки
Затем инструмент извлекают и определяют натяжение при осторожном разведении браншей. Слизь растягивается в нить, длину которой измеряют в сантиметрах
Чем выше продукция эстрогенов, тем длиннее нить слизи. Тест оценивают по трехбалльной системе:
- 1 балл (+) — длина нити до 6 см;
- 2 балла (++) — длина нити 8-10 см;
- 3 балла (+++) — длина нити 15-20 см.
При 3 баллах отмечается максимальная продукция эстрогенов в организме (в период овуляции). В лютейновую фазу цикла натяжение слизи снова уменьшается.
Определение гормонов и их метаболитов
В гинекологической практике в плазме крови определяют
белковые (лютропин, фоллитропин , пролактин и др.) и
стероидные гормоны (эстрадиол, прогестерон, тестостерон,
кортизол и др.). В моче определяют метаболиты андрогенов (17кетостероиды) и прегнандиола — метаболита гормона желтого
В последние годы при обследовании женщин с проявлениями гиперандрогении и
проведении гормональных проб вместо определения 17-КС в моче исследуют
прегнандиола также уступило место исследованию прогестерона в крови.
Функциональные пробы. Однократное определение в крови и моче гормонов и их метаболитов
малоинформативно, эти исследования сочетают с проведением функциональных проб, что
позволяет уточнить функциональное состояние различных отделов репродуктивной системы и
выяснить резервные возможности гипоталамуса, гипофиза, надпочечников, яичников и эндометрия.
дексаметазоном; кломифеном; люлиберином.
тела прогестерона.
Гинеколог: лечение инфекций
Половые инфекции – заболевания половых органов, передающиеся при сексуальном контакте. Медицине известно более 100 типов ИППП, но наиболее распространен:
- гонорея;
- хламидиоз;
- сифилис;
- микоплазмоз;
- ВИЧ;
- гарднереллез;
- генитальный герпес.
Половые инфекции
Возбудителями инфекционного процесса становятся грибки, бактерии, вирусы, простейшие микроорганизмы.
Заражение ИППП можно распознать по таким признакам:
- патологические выделения из влагалища;
- неприятный запах от половых органов;
- отек и покраснение гениталий;
- зуд и жжение во влагалище;
- высыпания в области малого таза;
- нарушения менструального цикла;
- боли внизу живота.
Многие половые инфекции имеют схожую симптоматическую картину. Поэтому идентифицировать возбудителя можно только при помощи лабораторной диагностики. Применяется, например, цитограмма, которая покажет признаки воспаления в мазках и присутствие определенного типа микроорганизма. Клинические анализы позволяют определить тип инфекции и оценить ее устойчивость к разным группам антибиотиков. Это необходимо для определения лучшей схемы лечения.
Залог успешного лечения половой инфекции – одновременная терапия обоих партнеров. В зависимости от типа инфекции для лечения назначают такие группы препаратов:
- противогрибковые (молочница, другие грибковые поражения);
- антибиотики (гонорея, сифилис, др.);
- противовирусные (генитальный герпес, ВПЧ, др.);
- иммуномодуляторы (гепатит В).
Лечение подкрепляют витаминами и препаратами, которые стимулируют работу иммунитета. Терапевтический комплекс чаще всего позволяет полностью избавиться от болезни. Однако в некоторых случаях врач может только снять острые проявления инфекции. ВИЧ, генитальный герпес и некоторые другие вирусные инфекции вылечить невозможно.
Осмотр.
При
внешнем осмотре оценивается:
а)
тип конституции: инфантильный,
гиперстенический, астенический,
интерсексуальный, нормостенический
б)
характер оволосения и состояния кожных
покровов: избыточное оволосение,
повышенная сальность, пористость,
фолликулиты, полосы растяжения, их цвет,
количество и расположение
в)
состояние молочных желез: размер,
гипоплазия, гипертрофия, симметричность,
изменения на коже
г)
определение длины и массы тела:
определяется индекс массы тела
д)
состояние внутренних органов: исследуются
посистемно
е)
осмотр живота: пальпаторно, перкуторно
и аускультативно
3.
Гинекологическое исследование
(см. вопрос 22).
4.
Инструментальные методы исследования
(зондирование матки, раздельное
диагностическое выскабливание, биопсия,
аспирационный кюретаж, пункция брюшной
полости, продувание маточных труб,
катетеризация мочевого пузыря).
5.
Цитологические и функциональные
исследования
(см. вопрос 24).
6.
Гормональные исследования
(см. вопрос 25)
Измерение базальной температуры
Тест основан не гипертермическом эффекте прогестерона. Последний оказывает непосредственное воздействие на центр терморегуляции, расположенный в гипоталамусе. Поэтому при повышении секреции прогестерона во вторую половину нормального менструального цикла отмечается повышение базальной температуры на 0,4-0,8 °С. Стойкий двухфазный тип температуры свидетельствует о произошедшей овуляции и наличии функционально активного желтого тела.
Базальную температуру измеряют одним и тем же термометром утром натощак, не поднимаясь с постели, в течение 10 мин. Полученные данные изображают графически. При всех вариантах нормальных изменений базальной температуры в фолликулиновую фазу цикла она ниже 37 °С, а после овуляции повышается до 37,1-37,3 °С, редко до 37,6 °С.
Чаще всего перед началом подъема температуры отмечается кратковременное ее снижение (0,3-0,4°), что по времени соответствует овуляции. За 1-2 дня до начала менструации базальная температура вновь снижается.
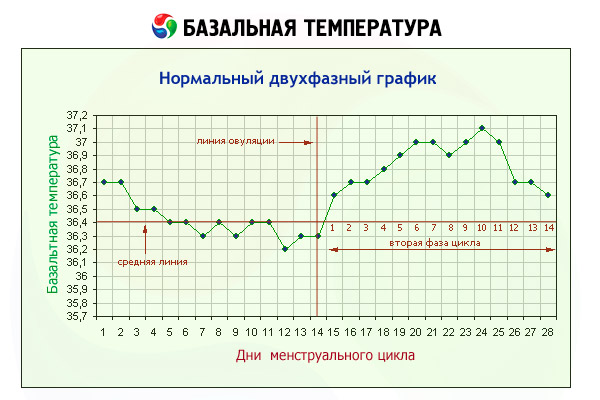
Для установления характера температурной кривой необходимо измерение температуры в течение 3 менструальных циклов. Если базальная температура во 2-ю фазу цикла повысилась на 0,2-0,3 °С, это свидетельствует о недостаточности функции желтого тела. Быстрый подъем температуры за 2-3 дня до начала менструации связан с недостаточностью как прогестерона, так и эстрогенов. Монофазная температура в пределах 36,5- 36,9 °С с незначительными колебаниями свидетельствует об ановуляторном цикле. Стойкое повышение температуры в пределах 37,2-37,4 °С в течение 18 дней и более или спустя 7 дней после задержки очередной менструации при регулярном менструальном цикле может быть в случае наступившей беременности. При нормально протекающей беременности базальная температура остается повышенной на протяжении первых 4 месяцев. Снижение температуры часто свидетельствует об угрозе прерывания беременности. Во время проведения этого теста следует помнить, что базальная температура может повышаться при хронических инфекциях, а также при патологических изменениях высших отделов ЦНС, гипертиреозе.
Базальную или ректальную (в прямой кишке) температуру женщина измеряет ежедневно самостоятельно угром, не вставая с постели в течение 10 мин на протяжении всего менструального цикла. Базальная температура у здоровой женщины изменяется в зависимости от фазы менструального цикла. При овуляторном цикле с полноценными первой и второй фазами базальная температура повышается на 0,5° С непосредственно после овуляции и держится на таком уровне в течение 12-14 дней. Подъем температуры обусловлен термогенным действием прогестерона на центр терморегуляции.
Для установления характера температурной кривой необходимо измерять базальную температуру в течение 3 циклов.
Кольпоскопия
Этот современный метод исследования позволяет провести осмотр шейки матки с использованием специальной системы линз, которые дают возможность получить увеличение в 5-25 раз. С помощью кольпоскопии можно определить форму величину шейки матки, изучить рельеф слизистой оболочки, границу перехода плоского эпителия в цилиндрический. При обычной кольпоскопии проводится только микроскопическое исследование, а при расширенной -используются специальные химические препараты. Так, например, применяется, раствор Люголя, уксусной кислоты, йода. С помощью обработки шейки матки таким образом можно выявить участки, измененные патологическим процессом.
Ректо-вагинальный и бактериологический способы
Ректо-вагинальный метод исследования проводится только при подозрении на болезнь придатков матки, а также в период постменопаузы. Эффективность у этого способа практически такая же, как у бимануального. В процессе осмотра специалист изучает внутренние стенки толстой кишки и влагалища, а также состояние перегородки между отверстиями. При проведении обследования один палец врач вводит внутрь влагалища, а другой — в анальное отверстие. Стенки двух отверстий прижимаются при помощи лёгкого надавливания на них.
В ходе осмотра этим способом специалист определяет, в каком состоянии находятся обе слизистые, а также имеющиеся деформации или опухоли. После извлечения пальцев доктор осматривает перчатки на присутствие следов выделений, гноя и крови. Благодаря этому исследованию определяется внутривлагалищная опухоль.
Особенно отличается бактериологический метод исследования. В процессе его проведения не изучается строение и состояние половых органов, а проводится доскональное изучение мазков, взятых из влагалища на состав флоры слизистой оболочки. С помощью этого способа специалист точно устанавливает, какое заболевание присутствует у пациентки.
Главное — очаг болезни определяется этим же методом, что даёт возможность предпринять необходимые меры своевременно. Аналогичным способом выясняется, насколько чувствительны микроорганизмы к антибиотикам.
Как проходить гинеколога девственницам, что делает врач на осмотре и может ли гинеколог определить, девственница девушка или нет? Эти и другие актуальные вопросы о том, как смотрят на гинекологическом осмотре пациенток, не живущих половой жизнью и надо ли бояться идти на прием, если в 14 или 15 – 16 лет уже «не девочка», рассмотрим в этой статье. Итак, по-порядку.
Для начала несколько мифов об обследовании девственниц «по гинекологии»:
- «Девственницам нет необходимости посещать гинеколога.» Это – неправда. Современная медицина рекомендует девочкам-девственницам идти к гинекологу с профилактической целью уже после первой менструации, ведь существует ряд заболеваний, которые могут возникать в возрастной группе 12-13-14 лет, и которые на ранних этапах сравнительно легко поддаются терапии. В первую очередь поводом пойти врача и пройти гинекологический осмотр девственнице следует для уточнения состояния плевы (ее тип, строение, отсутствие врожденных аномалий, которпые могут создать проблемы для здоровья и начала половой жизни).
- «При сексуальных играх не допускаю вхождения члена во влагалище, поэтому ни беременность, ни инфекции невозможны.» В результате интимных ласк с соприкосновением половых органов, также как и после первого полноценного сексуального контакта беременность и ИППП невозможны – миф. Беременность возможна при любом незащищенном половом акте, даже если он был самым первым в вашей жизни, либо вы активно занимаетесь петтингом или взаимной мастурбацией с последующим семяизвержением у вашего МЧ. Если это происходит недалеко от половых органов, зачатие не исключено. Чтобы этого не произошло, даже в таких ситуациях стоит использовать средства контрацепции. Также различные инфекции или кондиломы/папилломы интимных мест у девушек-девственниц совсем не редкость.
- «Осмотр девственницы у гинеколога – это всегда больно!» Это неверное мнение. Неприятные ощущения при прохождении гинекологического осмотра девушки с целой плевой ничуть не больше, чем у женщины, живущей половой жизнью. В первую очередь, во многом это зависит от специалиста, проводящего медицинские манипуляции на кресле. Если столкнулись с такой проблемой или опасаетесь за возможный дискомфорт – обращайтесь на прием к гинекологу в нашу платную клинику. Деликатность доктора и комфорт пациентке гарантируются!
- «Если не живешь половой жизнью, девственнице идти к врачу до 25 лет не нужно.» По общепринятым меркам гинекологический осмотр девственницам проходить следует 1 раз в год, причем первый поход к гинекологу лучше планировать лет в 15-16, а после достижения 18 лет – обследоваться надо дважды в год. Это при отсутствии жалоб и факторов риска. При наличии симптомов или проблем со здоровьем – частота визитов по необходимости.
Какие есть женские болезни
Список патологических состояний репродуктивных органов у женщин можно условно разделить на четыре большие группы.
1. Воспалительные гинекологические заболевания.
Список: гнойно-воспалительные (кольпит, вульвовагинит, вульвит, эндометрит, аднексит и др.), заболевания, передающиеся половым путем (гонорея, трихомониаз, хламидиоз, уреаплазмоз, кандидоз), вирусные заболевания (генитальный герпес, папилломавирусные инфекции, цитомегаловирус). В результате происходит поражение наружных и внутренних половых органов. Возникают на фоне ослабленного иммунитета, переохлаждения, хронических инфекций, гормонального дисбаланса, механических и химических травм, плохой гигиены и других факторов. Из симптомов: эти болезни проявляются обильными патологическими выделениями (белями), распиранием и болями внизу живота, дискомфортом, жжением при половом акте, мочеиспускании и др.
2. Болезни, вызванные эндокринными нарушениями.
Сбои в работе эндокринных органов — яичников, гипофиза, надпочечников, щитовидной железы — являются причиной гормонозависимых заболеваний у женщин. Нарушения в эндокринной системе организма приводят к патологиям полового созревания (задержка или преждевременное половое развитие, нарушения менструального цикла, аномалии развития половых органов). Сюда также относят нарушения менструального цикла (предменструальный синдром, аменорея, альгодисменорея), отсутствие овуляции, маточные кровотечения и т.д. Основные провоцирующие факторы: инфекции, аборты, стрессы, плохое питание, врожденные патологии, аутоиммунные процессы, травмы, опухоли. Приводят к эндокринной дисфункции, бесплодию, маскулинизации, росту частоты новообразований.
3. Гиперпластические, дистрофические, опухолевые.
Патологическое разрастание тканей и развитие опухолей половых органов — наиболее опасные из всех групп гинекологических заболеваний у женщин. Данная группа гинекологических заболеваний включает в себя доброкачественные и злокачественные новообразования (перечень: миома, эрозия, дисплазия, полипы, гиперплазия эндометрия, эндометриоз, лейкоплакия шейки матки, кисты, кистомы, рак шейки матки, тела матки, яичников, вульвы и влагалища). Большинство способов устранения данных патологий — хирургические малоинвазивные или радикальные.
4. Аномалии строения и развития половых органов.
Список женских болезней в гинекологии, связанных со структурными отклонениями: двурогая, седловидная матка, удвоение влагалища, отсутствие матки, атрезия (заращение просвета) влагалища, матки, слепая девственная плева, загиб матки, гипоплазия матки, половой инфантилизм и др. Таким образом, в эту группу гинекологических болезней относятся врожденные патологии, такие как: неправильная форма, отсутствие органа полностью или частично, наличие перегородок, удвоений, недоразвитие. Заращение и непроходимость гимена, сужение отверстия могут быть как врожденными, так и приобретенными. Не все они обнаруживаются сразу после рождения, многие из них проявляются в период полового созревания и с началом половой жизни, обычно это касается патологий девственной плевы.
Наиболее частые симптомы гинекологического заболевания у женщин в этом случае это: аменорея, боль, связанная со скоплением менструальной крови во влагалище (гематокольпос), бесплодие, невынашивание. Лечение в большинстве случаев оперативное и должно проводиться у интимного хирурга своевременно.
Причины болезни женских органов
- Наследственные и внутриутробные факторы,
- Регулярные либо периодические стрессы,
- Частая смена половых партнеров,
- Незащищенный секс, в т.ч. однополый,
- Плохая экология и нездоровый образ жизни,
- Злоупотребление антибиотиками,
- Имеющиеся инфекции, в т.ч. ЗППП,
- Раннее начало половой жизни,
-
Несоблюдение правил интимной гигиены.
Способы диагностики
- визуальный осмотр;
- пальпация матки и придатков;
- осмотр в зеркалах;
- ректальное исследование;
- мазки из влагалища на флору;
- цервикальная онкоцитология;
- бакпосев с антибиотиками;
- ПЦР анализы на инфекции;
- исследование крови на гормоны;
- УЗИ малого таза;
- кольпоскопия шейки матки;
- рентген и МРТ;
-
лапароскопия.
Особенности инструментальной диагностики
Инвазивный метод
диагностики, который
проводится с целью
установления положения
матки, ее длины.
Противопоказано при
подозрении на беременность желанную.
Осуществляется зондирование матки в условиях
малой операционной.
Кольпоскопия признана одним из эффективных методов исследования, позволяющих рассмотреть структуру стенок влагалища, вульвы и шейки матки. Используемое оборудование увеличивает изображение в 30-50 раз, что дает возможность обнаружить опухоли и уплотнения на раннем этапе развития, выбрать подходящий участок для забора биопсии или контролировать эффективность консервативного лечения. Сегодня выделяют два вида кольпоскопии — простой и расширенный.
Современные диагностические приспособления дают возможность предотвратить опасные патологии, и предпринять профилактические меры. Наиболее точные результаты удается получить, совмещая несколько методик сразу. Очередность, порядок проведения и правила подготовки к манипуляциям вам объяснит лечащий врач. Все, что требуется от женщины, это посещать гинеколога раз в 6-12 месяцев.