Миорелаксанты показания и противопоказания
Содержание:
Как «работают» миорелаксанты
После рекомендаций врача о приеме миорелаксантов люди нередко задаются вопросами, что это такое. Нередко по ошибки люди начинают принимать спазмолитики (обычно Но-шпу или дротаверин) и разочаровываются, не получая требуемого эффекта.

На самом деле это 2 разные группы препаратов.
Миорелаксанты действуют на поперечно-полосатую мускулатуру, которая предназначена для удержания положения тела и осуществления произвольных и автоматизированных движений. Она также называется скелетной, потому что такие мышцы крепятся к костям. А вот спазмолитики действуют преимущественно на гладкие мышечные волокна, которые располагаются в стенках сосудов и полых внутренних органов. Поэтому и показания у этих средств различные.
Миорелаксанты классифицируются по механизму действия. Они бывают центральные и периферические, это зависит от области приложения молекул действующего вещества. К каждой группе относят препараты разного молекулярного строения, что обуславливает особенности их применения.
Препараты периферического действия бывают деполяризующие, недеполяризующие и смешанные. Они оказывают курареподобный эффект, влияя на нейромышечную передачу на уровне синапсов с ацетилхолиновыми рецепторами.
Недеполяризующие препараты оказывают конкурентное действие по отношению к ацетилхолину, они называются также антидеполяризующими. Благодаря содержанию атомов азота периферические миорелаксанты являются водорастворимыми и практически не проникают через гематоэцефалический барьер. Они разрушаются под действием пищеварительных ферментов, поэтому могут вводиться только парентерально. Препараты этой группы достаточно мощные, поэтому необходимо строго соблюдать дозировку и контролировать функцию дыхательных мышц на фоне их применения.
Центральные миорелаксанты действуют на уровне центральной нервной системы. Они влияют на формирование возбуждающих импульсов в определенных моторных зонах головного мозга и некоторых участках спинного мозга. Стабильность их молекул и особенности фармакодинамики позволяют использовать многие из этих препаратов в виде таблеток и растворов для парентерального введения. Они нередко назначаются при различных заболеваниях позвоночника и другой патологии опорно-двигательного аппарата, в том числе и при амбулаторном лечении.
Что назначают при остеохондрозе
Список препаратов миорелаксантов при остеохондрозе для расслабления мускулатуры разнообразен.
Тизанидин-Тева отпускается по рецепту, требует выписного талона от лечащего врача
Учитывают особенности заболевания, степень разрушения, сопутствующие патологии опорно-двигательного аппарата.
Препараты централизованного действия
Популярными средствами из группы миорелаксантов центрального действия:
Тизанидин-тева. Справляется с любыми спастическими болями при патологиях опорно-двигательного аппарата. Активное вещество — тизанидина гидрохлорид, позволяет уменьшить спазм даже при пассивной подвижности суставов. Кроме прямого действия, Тизанидин обладает мягким седативным действием, нормализует сон, поэтому рекомендуется принимать препарат на ночь.
Баклофен
Лекарственный препарат обычно хорошо переносится больными, однако требует осторожного применения. Отмена курса осуществляется постепенно с уменьшением разовой дозы
Баклофен хорошо купирует спазмы при остеохондрозе любой стадии, улучшает качество жизни, сокращает продолжительной комплексной терапии.
Толперизон. Активный компонент в составе — толперизона гидрохлорид. Снижает интенсивность сокращения гладкой мускулатуры, обладает местным анестезирующим действием, облегчает состояние при произвольной активности мускулатуры.
Мидокалм. Активнодействующее вещество — Толперизон. Точный механизм воздействия изучен плохо, однако Мидокалм является препаратом выбора среди невропатологов для комплексной терапии остеохондроза. Препарат хорошо переносится, редко вызывает побочные явления, относительно безопасен при соблюдении суточной дозировки. Помимо расслабляющего, Мидокалм оказывает дополнительное анестезирующее воздействие.
Сирдалуд. Препарат особенно эффективен при хроническом остеохондрозе и боли при постоянном мышечном напряжении. Прием начинается при обострении заболевания согласно индивидуальному курсу приема.
Препараты централизованного действия отпускаются из аптечных сетей по рецепту, поэтому требуется предварительная консультация с врачом. Миорелаксанты могут быть в виде таблеток, инъекций для внутримышечного введения, растворов для перорального применения.
Периферические
Миорелаксанты периферического воздействия снижают восприимчивость нервных рецепторов, купируют проводимость нервных импульсов, приводят к расслаблению мышечной мускулатуры.
Миорелаксанты назначаются врачом. Только так повышается эффективность и безопасность терапевтического действия
Периферические миорелаксанты классифицируются на:
- Деполяризирующие. Способствуют нарушению нервно-мышечной взаимосвязи, действуют всего до 7-10 минут. Учитывая высокий риск побочных эффектов, назначаются редко, например, при необходимости снять симптомы прострела, тяжелом обострении. Популярный список препаратов: Сукцинилхолин, Листенон, Дитилин.
- Недеполяризирующие. Терапевтическое действие достигается за счет блока рецепторов, отвечающих за мышечную сократимость. Побочные явления — редкость, время воздействия около 20 минут (короткое действие) или до 40 минут (среднего действия). Среди известных названий препаратов этой группы Мивакуриум, Атракуриум, Цисатракуриум, Рокурониум, Тубокурарин.
Периферические миорелаксанты используются, преимущественно, в госпитальных условиях, когда пациентам необходимо срочно купировать острые боли, подготовить к лечебным манипуляциям, облегчить состояние после операции.
Общие показания к применению миорелаксантов[править | править код]
1. Обеспечение условий для интубации трахеи.
2. Обеспечение миорелаксации во время оперативных вмешательств для создания оптимальных условий работы хирургической бригады без избыточных доз препаратов для общей анестезии, а также необходимость мышечного расслабления при некоторых диагностических манипуляциях, выполняемых в условиях общей анестезии (например, бронхоскопия).
3. Подавление самостоятельного дыхания с целью проведения ИВЛ.
4. Устранение судорожного синдрома при неэффективности противосудорожных препаратов.
5. Блокада защитных реакций на холод в виде мышечной дрожи и гипертонуса мышц при искусственной гипотермии.
6. Миорелаксация при репозиции отломков костей и вправлении вывихов в суставах, где имеются мощные мышечные массивы.
Миорелаксанты
Историческая справка. Источники. Химические свойства. Кураре — это обобщающее название ядов, используемых для смазывания стрел южноамериканскими индейцами. История открытия и применения кураре долгая и увлекательная. В течение многих веков индейцы, обитающие по берегам Амазонки и Ориноко, применяли его для охоты — раненые животные погибали от паралича. Изготовление кураре было покрыто тайной, которой владели лишь колдуны. Вскоре после открытия Америки сэр Уолтер Рали и другие первопроходцы и ученые заинтересовались этим ядом, и в конце XVI века он впервые был доставлен в Европу. После работ путешественника и естествоиспытателя фон Гумбольдта, проведенных в 1805 г., начались поиски растений — источников кураре. Оказалось, что кураре из восточных областей Амазонки содержится в растениях рода стрихнос (Strychnos). В дальнейшем стало известно, что южноамериканские растения этого рода содержат преимущественно четвертичные алкалоиды, обладающие способностью блокировать нервно-мышечное проведение, тогда как азиатские, африканские и австралийские — четвертичные алкалоиды, по свойствам близкие к стрихнину.
Именно с помощью кураре Клод Бернар впервые показал, что точкой приложения фармакологических веществ может быть область соединения нерва с мышцей (Bernard, 1856). В клинике же кураре, видимо, впервые применил Уэст в 1932 г.: он использовал высокоочищенные препараты этого вещества у больных со столбняком и спастическими состояниями.
Резкий толчок исследованиям кураре был дан Джиллом (Gill, 1940). После долгого и подробного изучения индейских способов изготовления кураре он привез в США достаточное количество этого яда, чтобы можно было начать изучение его химических и фармакологических свойств. Для миорелаксации кураре впервые применили Гриффит и Джонсон в 1942 г. (Griffith and Johnson, 1942). Подробнее с захватывающей историей исследования этого вещества, его номенклатурой, получением и расшифровкой строения отдельных его алкалоидов и многими другими деталями можно ознакомиться в обзорах Mcl ntyre (1947) и Bovet (1972), а также в предыдущих изданиях настоящей книги.
Структура тубокурарина (рис. 9.2) была установлена Кингом в 1935 г. Синтетическое производное тубокурарина — диметил-тубокурарин — содержит 3 дополнительные метильные группы, одна из которых присоединена ко второму атому азота (превращая его тем самым в четвертичный), а две другие образуют эфирные связи с бензольными кольцами. Активность этого соединения у человека в 2—3 раза выше, чем тубокурарина.
Самые мощные из алкалоидов кураре — токсиферины — получают из стрихноса ядовитого (Strychnos toxifera). В клиниках европейских и других стран широко использовалось полусинтетическое производное токсиферинов — алкуроний (N.N’-ди-аллилнортоксиферина дихлорид). Семена деревьев и кустарников рода эритрина (Erythrina), широко распространенных в тропических и субтропических районах, содержат эритроидины, обладающие курареподобным действием.
В 1949 г. Бове и сотр. опубликовали данные о нескольких синтетических курареподобных веществах, в том числе — галламине (Bovet, 1972). Ранние исследования зависимости активности таких веществ от их структуры привели к разработке полиметилен-ди-триметиламмониевых соединений — так называемых метониевых производных(Barlow and Ing, 1948; Patonand Zaimis, 1952). Самым мощным из них как миорелаксант оказался декаметоний, содержащий в полиметиленовой цепи 10 атомов углерода (рис. 9.2). Гексаметоний, содержащий 6 таких атомов, на нервно-мышечное проведение не действовал, но зато оказался мощным ганглиоблокатором (см. ниже).
В 1949 г. было описано курареподобное действие суксаметония хлорида, и вскоре его стали применять для кратковременной миорелаксации (Dorkins, 1982).
Лечение и профилактика миалгии
Для лечения миалгии используют различные методы. Среди них прием медикаментов, физиотерапевтические процедуры, лечебная физкультура и народные средства. Так как причина заболевания кроется не в микроорганизмах и вирусах, то лечение на дому может быть эффективно для его начальной стадии.
Часто для лечения миалгии прибегают к медикаментам. Это противовоспалительные и обезболивающие средства, которые снимают напряжение мышц и болевые ощущения. Различные согревающие мази имеют высокую эффективность в лечении миалгии.
Болезнью нельзя пренебрегать. Длительное отсутствие лечения провоцирует развитие миалгии, что проводит к сильной боли в мышцах, непереносимой без обезболивающих препаратов. В таком случае используют миорелаксанты.
Это эффективное средство препятствует спазмам и действует длительный срок, что зависит от отдельного препарата. Но он не лечит болезнь, а является лишь временным или вспомогательным решением в терапии.
Среди других методов лечения отмечают лечебную физкультуру, физиотерапевтические процедуры и другие. Не стоит применять народную медицину как основное средство лечения, лучше проконсультироваться с врачом.
Профилактика миалгии отмечается лишь здоровым образом жизни, регулярными тренировками и слежением за состоянием тела. Правильное питание способствует стабильному обмену веществ, что тоже препятствует возникновению болезни. Это позволит снабжать мышцы необходимыми веществами, защищая их от стрессового состояния и перегрузок.
О причинах и лечении миалгии узнайте из данного видео.
Миорелаксанты — группа препаратов, используемых для расслабления мышечной ткани. Они используются для разных задач в медицине, включая хирургию, обследования, неврологию и другие аспекты. Подобные препараты применяются для лечения и терапии болезней, поражающих мышечную ткань. Среди них остеохондроз, миалгия и подобные. Их эффективность высока, а побочные эффекты минимальны.
Окт 8, 2015
При ишиасе
Ишиас представляет собой пояснично – крестцовый радикулит. Симптомами заболевания является боль, которая распространяется по всему седалищному нерву. Причиной патологии является сдавливание корешков спинного мозга на уровне поясничной области. Читайте подробнее про то, как вылечить седалищный нерв в домашних условиях читайте здесь.
В большинстве случаев ишиас поражает пациентов после 35 лет. К развитию заболевания приводит ряд причин, которые выделяют патогенные микроорганизмы и бактерии. Приступ боли может длиться около 14 дней.
Совместно с другими препаратами для снятия боли и воспаления, пациенту назначают пройти лечебный курс при помощи миорелаксантов. Эти лекарства применяются для устранения рефлекторного мышечного спазма и снятию боли.
В начале их можно использовать в виде инъекций, а затем перейти на таблетки. Дозировка и длительность лечения зависит от тяжести болезни и индивидуальной особенности пациента.
Действенными миорелаксантами при ишиасе являются:
- Карисопродол около 461 рубль;
- Диазепам 250 рублей;
- Сирдалуд;
- Мидокалм.
Применение Корисопродол при ишиасе
Относится к мышечным миорелаксантам.
Его действие обусловлено следующими факторами:
- блокировкой нервных импульсов, которые посылаются в головной мозг;
- совместно с физиотерапевтическими методиками дает высокий результат при лечении ишиасе.
Противопоказания:
- Порфирия;
- патология печени и почек;
- беременность;
- лактация;
- дети до 12 лет.
Побочные эффекты:
- нарушение зрения;
- паралич;
- развитие аллергических реакций;
- раздражительность;
- нарушения сна;
- депрессия;
- головокружение.
Деполяризирующие миорелаксанты
По особенностям взаимодействия с рецепторами миорелаксанты делятся на две группы:
Деполяризирующие миорелаксанты — при контакте с рецепторами вызывают стойкую деполяризацию мембраны синапса, сопровождающуюся кратковременным хаотичным сокращением мышечных волокон (миофасцикуляции), переходящим в миорелаксацию. При стойкой деполяризации нервно-мышечная передача прекращается. Миорелаксация непродолжительна, происходит за счет удержания открытыми мембранных каналов и невозможности реполяризации. Метаболизируются псевдохолинэстеразой, выводятся почками. Антидота нет.
Показания к применению деполяризирующих миорелаксантов:
1. Оперативные вмешательства и диагностические манипуляции короткого действия.
2. Интубация как фактор риска и один из ключевых моментов начала операции. При неудачной попытке интубации операция может быть отменена, а вот действие деполяризирующих миорелаксантов — нет, что в свою очередь потребует длительной ИВЛ.
Возможные осложнения при введении деполяризирующих миорелаксантов:
1. Тризм и ларингоспазм.
2. Злокачественная гипертермия. Чаще всего возникает вместе с тризмом и у детей.
3. Микроповреждения мышц. Симптомы: жалобы на боли в мышцах, миоглобинурия.
4. Повышение давления внутри полых органов и полостей организма.
5. Выброс калия в кровь может привести к гиперкалиемии, а та в свою очередь к брадикардии и остановке сердца.
Противопоказания:
1. Пациенты с исходной гиперкалиемией (почечная недостаточность, обширные ожоги и травмы мышц).
2. Пациенты с нарушением сердечного ритма.
3. Пациенты с риском осложнений при повышении ВЧД, повышении давления в полых органах ЖКТ. Пациенты с глаукомой.
Препараты:
На данный момент из-за возможных осложнений в клинике используется только листенон, но и он постепенно заменяется недеполяризирующими миорелаксантами короткого действия.
Обзор эффективных миорелаксантов
Эффективно сочетание миорелаксантов с современными анальгетиками и НПВС или замена нестероидных составов (при их непереносимости). Подбор наименований для снятия напряжения мышц проводится в индивидуальном порядке.
Баклофен
Информация о препарате:
миорелаксант с воздействием на ЦНС, ГАМК-стимулятор; действующее вещество – баклофен, в 1 таблетке – 25 либо 10 мг; назначают при патологиях, сопровождающихся спазмами скелетных мышц, многих неврологических заболеваниях; препарат снижает силу болезненных спазмов и опасных клонических судорог; при расслаблении мышц на фоне приема Баклофена врачам проще проводить кинезотерапию: массаж, мануальную терапию, комплекс ЛФК; детям до 3 лет миорелаксант не назначают, до 12 лет применяют с осторожностью; правила приема: обязательно, во время приема пищи. При пропуске очередной таблетки нельзя во время следующего приема употреблять двойную дозу лекарства; первоначальная норма – трижды в сутки по половине таблетки 10 мг
Каждые три дня дозировку Баклофена повышать на 5 мг, довести до 30–75 мг на протяжении 24 часов, пока не исчезнут болезненные мышечные спазмы;
нельзя превышать предельную суточную норму 100 мг, в противном случае ухудшается двигательная функция, развивается миастения; много положительных отзывов, достаточно хорошая переносимость состава, помогает при умеренных и тяжелых болях; средняя стоимость препарата Баклофен – 50 таблеток – 285 рублей.
Сирдалуд
Информация о миорелаксанте:
активное вещество – тизанидин; воздействие на центральную нервную систему, скелетную мускулатуру, ярко-выраженный обезболивающий эффект; препарат Сирдалуд часто назначают при хронических спазмах мышц
Препарат центрального действия также эффективен при купировании острого болевого синдрома; показания: спастические патологии спинальной и церебральной этиологии; тизанидин активно всасывается, быстро накапливается в тканях; пожилым пациентам Сирдалуд назначают с осторожностью: многие люди после 60 лет имеют сниженный клиренс креатинина, что может привести к избыточному накоплению тизанидина в организме, нефротоксическому эффекту;
дозировку врач подбирает индивидуально, исходя их характера патологии, выраженности клинической картины; начальная дозировка – не более 6 мг тизанидина в сутки. Обязательно разделить норму на три приема; для достижения противоспастического, анальгетического эффекта дозировку постепенно доводят до 12 и более мг за сутки
Максимальные показатели – 36 мг за 24 часа. Медики рекомендуют не превышать значение 24 мг тизанидина в сутки; средняя цена препарата Сирдалуд – 220 рублей (2 мг, 30 штук), 320 рублей (30 таблеток по 4 мг).
Мидокалм
Состав, действие, применение:
- препарат на основе толперизона более безопасен по сравнению с другими составами схожего действия. Мидокалм разрешен к применению в педиатрии с 1 года;
- каждая таблетка содержит 50 или 150 мг толперизона плюс вспомогательные ингредиенты;
- миорелаксант центрального действия;
- толперизон проявляет местноанестезирующее действие, стабилизирует мембраны клеток, тормозит передачу импульсов в двигательных нейронах и афферентных первичных волокнах. Результат – блокирование рефлексов: поли- и моносинаптических, устранение болезненного спазмирования мышц;
- широкий спектр показаний, хорошая переносимость современного препарата;
- во время лечения остеохондроза, артроза, спондилёза, люмбоишиалгии применение препарата Мидокалм позволяет снизить суточную норму НПВС, что уменьшает риск поражения пищеварительного тракта;
- лекарство употреблять внутрь, обязательно, после еды с небольшим количеством негазированной воды. Разжевывать таблетку, покрытую оболочкой, нельзя;
- дневная норма зависит от веса и возраста ребенка. Важный момент – в педиатрии применяют препарат по 50 г толперизона в одной единице. Взрослые принимают Мидокалм по таблетке 50 мг два либо три раза в течение дня. Для достижения терапевтического эффекта постепенно требуется увеличение дозировки до 150 мг на 1 прием;
- взрослым пациентам при острых болях назначают препарат в форме инъекций, концентрация толперизона – 10%;
- ориентировочная стоимость лекарственного средства Мидокалм: таблетки 30 штук – 360 рублей, уколы 5 ампул в упаковке – 550 рублей.
Для снижения риска побочных реакций, проявления лечебного эффекта миорелаксанты при болезнях позвоночника, неврологических расстройствах, поражении суставов применяют только по назначению врача. Строгое следование инструкции, подбор оптимальной начальной и терапевтической дозы обеспечивает устранение боли и мышечных спазмов.
Недеполяризирующие миорелаксанты
Недеполяризирующие миорелаксанты — блокируют рецепторы и мембранные каналы без их открытия, не вызывая деполяризацию. Продолжительность действия и свойства зависят от препарата.
Препараты: тубокурарин, пипекуроний, атракурий, панкуроний, векуроний, метокурин, рокуроний, мивакурий, доксакурий.
Сравнительная таблица свойств недеполяризирующих миорелаксантов:
| препарат | начало действия | время действия | начальная доза | поддерживающая доза | метаболизм | выведение | гистамин | вагус | ПБ |
|---|---|---|---|---|---|---|---|---|---|
| Тубокурарин | 1-2 мин. | 25-30 мин. | 0,3-0,5 мг/кг в/в. | в 1,5-2 р. меньше начальной | нет | Моча 90% Желчь 10% | да | нет | да |
| Пипекуроний | 4-5 мин. | 40-60 мин. | 0,06-0,1 мг/кг. | 1/3 начальной дозы. | нет | Моча 70% Желчь 30% | нет | нет | нет |
| Атракурий | 2-3 мин. | 15-30 мин. | 0,3-0,6 мг/кг. | 0,1 мг/кг | да, печень, элиминация Хоффмана | Моча 5% Желчь 5% | да | нет | нет |
| Панкуроний | 2-3 мин. | 30-60 мин. | 0,08-0,12 мг/кг. | 0,01 мг/кг | да, печень | Моча 40% Желчь 10% | нет | да | да |
| Векуроний | 3-4мин. | 20-30 мин. | 0,08 – 0,1 мг/кг. | 0,03 мг/кг | да/нет | Моча 30% Желчь 70% | нет | нет | нет |
| Рокуроний | 30-60 сек. | 20-30 мин. | 0,45-0,6 мг/кг. | 0,15 мг/кг | нет | Моча 40% Желчь 60% | нет | да | нет |
| Мивакурий | 1-3 мин. | 13-15 мин. | 0,15-0,25 мг/кг. | 0,1 мг/кг | да, псевдохолинэстераза | Моча 90% Желчь 10% | да | нет | да |
| Доксакурий | 4-6 мин. | 60-90 мин. | 0,05 мг/кг. | 0,005 мг/кг | да, псевдохолинэстераза | Моча 90% Желчь 10% | нет | нет | да |
Антидот: Прозерин.
Антихолинэстеразные препараты блокируют холинэстеразу, количество ацетилхолина увеличивается и он конкурентно вытесняет недеполяризирующий миорелаксант. Используется прозерин в дозе 0,03-0,05 мг/кг массы тела. За 2-3 минуты перед применением для нивелирования побочных эффектов прозерина вводится атропин 0,1% 0,5 мл. внутривенно. Декураризация противопоказана при глубоком мышечном блоке и любом нарушении водно-электролитного баланса. Если действие прозерина кончается раньше, чем действие миорелаксанта, то может произойти рекураризация — возобновление миорелаксации из-за активации холинэстеразы и уменьшения количества ацетилхолина в синаптической щели.
Деполяризирующие миорелаксанты[править | править код]
По особенностям взаимодействия с рецепторами миорелаксанты делятся на две группы:
Деполяризирующие миорелаксанты — при контакте с рецепторами вызывают стойкую деполяризацию мембраны синапса, сопровождающуюся кратковременным хаотичным сокращением мышечных волокон (миофасцикуляции), переходящим в миорелаксацию. При стойкой деполяризации нервно-мышечная передача прекращается. Миорелаксация непродолжительна, происходит за счет удержания открытыми мембранных каналов и невозможности реполяризации. Метаболизируются псевдохолинэстеразой, выводятся почками. Антидота нет.
Показания к применению деполяризирующих миорелаксантов:
1. Оперативные вмешательства и диагностические манипуляции короткого действия.
2. Интубация как фактор риска и один из ключевых моментов начала операции. При неудачной попытке интубации операция может быть отменена, а вот действие деполяризирующих миорелаксантов — нет, что в свою очередь потребует длительной ИВЛ.
Возможные осложнения при введении деполяризирующих миорелаксантов:
1. Тризм и ларингоспазм.
2. Злокачественная гипертермия. Чаще всего возникает вместе с тризмом и у детей.
3. Микроповреждения мышц. Симптомы: жалобы на боли в мышцах, миоглобинурия.
4. Повышение давления внутри полых органов и полостей организма.
5. Выброс калия в кровь может привести к гиперкалиемии, а та в свою очередь к брадикардии и остановке сердца.
Противопоказания:
1. Пациенты с исходной гиперкалиемией (почечная недостаточность, обширные ожоги и травмы мышц).
2. Пациенты с нарушением сердечного ритма.
3. Пациенты с риском осложнений при повышении ВЧД, повышении давления в полых органах ЖКТ. Пациенты с глаукомой.
Препараты:
На данный момент из-за возможных осложнений в клинике используется только листенон, но и он постепенно заменяется недеполяризирующими миорелаксантами короткого действия.
Осложнения при применении миорелаксантов
Тубокурарин-хлорид
блокирует вегетативные ганглии, тормозит
секрецию адреналина и вследствие
этого вызывает артериальную гипотензию.
Панкурония бромид сильнее других
миорелаксантов блокирует М-холинорецепторы
с развитием тахикардии и артериальной
гипертензии.
Четвертичные
амины (преимущественно тубокурарин-хлорид,
атракурия и цисатракурия бесилаты)
освобождают из тучных клеток гистамин,
что сопровождается бронхоспазмом,
бронхореей, саливацией и артериальной
гипотензией.
Особенно
тяжелые осложнения могут развиваться
при введении деполяризующего миорелаксанта
дитилина. Дитилин, проявляя свойства
ганглиостимулятора, повышает АД; вызывает
спазм наружных мышщ глаза и сдавление
глазного яблока (противопоказан при
операциях в офтальмологии). Его
миопаралитическое действие у некоторых
больных удлиняется до
3-5
часов. Причины пролонгированного эффекта
— дефект псевдохолинэстеразы или «двойной
блок». Недостаточная функция
псевдохолинэстеразы, осуществляющей
гидролиз дитилина. обусловлена
генетической аномалией с появлением
типичного фермента (частота в популяции
— 1:8000-1:9000).
Меньшее значение имеют тяжелые заболевания
печени и переливание плазмозаменителей
при кровопотере. Гидролиз дитилина
ускоряют введением препарата
псевдохолинэстеразы или переливанием
500
мл крови. При двойном блоке повторное
расслабление скелетных мышц возникает
в результате десенситизации
Н-холинорецепторов через
15-30 минут
после деполяризации. Во второй фазе
блока применяют антихолинэстеразные
средства, хотя их антагонистический
эффект оказывается слабее, чем по
отношению к препаратам типа
тубокурарина-хлорида.
Большую
опасность представляет злокачественная
гипертермия. Это осложнение развивается
при введении дитилина на фоне наркоза
у людей с генетической аутосомно-доминантной
патологией скелетных мышц.
Частота
злокачественной гипертермии у детей
— 1
случай на
15 000
наркозов, у взрослых
— 1
на
100 000.
Патогенез
злокачественной гипертермии обусловлен
нарушением депонирования Са2«
в саркоплазматическом ретикулуме
скелетных мышц и массивным освобождением
этих ионов. Ионы кальция, стимулируя
биоэнергетику, повышают выделение
тепла, продукцию лактата и углекислоты.
Клинические
симптомы злокачественной гипертермии:
• Гипертермия
(рост температуры тела на
0,5
°С каждые
15
минут);
• Ригидность
скелетных мышц вместо миорелаксации;
• Тахикардия
(140-160
сокращений в минуту), аритмия;
• Частое
дыхание;
• Метаболический
и дыхательный ацидоз;
• Цианоз;
• Гиперкалиемия;
• Сердечная,
почечная недостаточность, диссеминированное
внутрисосудистое
свертывание
крови.
Для
неотложной помощи вливают в вену
ДАНТРОЛЕН,
препятствующий освобождению ионов
кальция в скелетных мышцах. Необходимо
также проводить гипервентиляцию
100%
кислородом, купировать аритмию (лидокаин),
ликвидировать ацидоз (натрия
гидрокарбонат), гиперкалиемию (в вену
20-40
ЕД инсулина в 40-60
мл
40%
раствора глюкозы), увеличивать диурез
(маннит, фуросемид).
Для
охлаждения больного используют пузыри
со льдом, лаваж желудка, мочевого
пузыря и даже перитонеального пространства
(если вскрыта брюшная полость) ледяным
физиологическим раствором, вводят в
вену несколько литров охлажденного
физиологического раствора
(4
°С). Охлаждение прекращают при температуре
тела
38
«С.
Осложнения и побочные эффекты
Назначение миорелаксантов позволит забыть о боли в пояснице, однако необходимо быть ознакомленным о проявлении негативных моментов и побочных эффектов:
- Понижение концентрации внимания.
- Понижение артериального давления.
- Нервозность.
- Недержание мочи.
- Появление судороги и аллергической сыпи.
- Расстройства системы ЖКТ.
Если есть хоть одно проявление из вышеперечисленного, то можно говорить о передозировке препаратом, особенно из группы антидеполяризующих.
Даже препараты последнего поколения имеют побочные эффекты и осложнения. Меры купирования проявления тревожных симптомов должны начинаться с полного прекращения приема, а также незамедлительного консультирования с врачом. Терапия отравления и передозировки начинается с введения раствора Прозерина.
Как действуют миорелаксанты?
Мышечная боль или спазм в мышце непосредственно влияет на подвижность суставов, блокируя и понижая их активность. Как следствие – полное отсутствие движений.
Особенно ярко выражено данное явление на фоне развивающегося остеохондроза, так как спазм полностью блокирует оптимальное функционирование мышечного волокна.
Лечение в таком случае тянется довольно долго. А миорелаксант – это возможность привести в норму общее самочувствие человека, а также умерить развивающееся воспаление. Механизм действия миорелаксантов включает блокировку нервных рецепторов всех мышц.
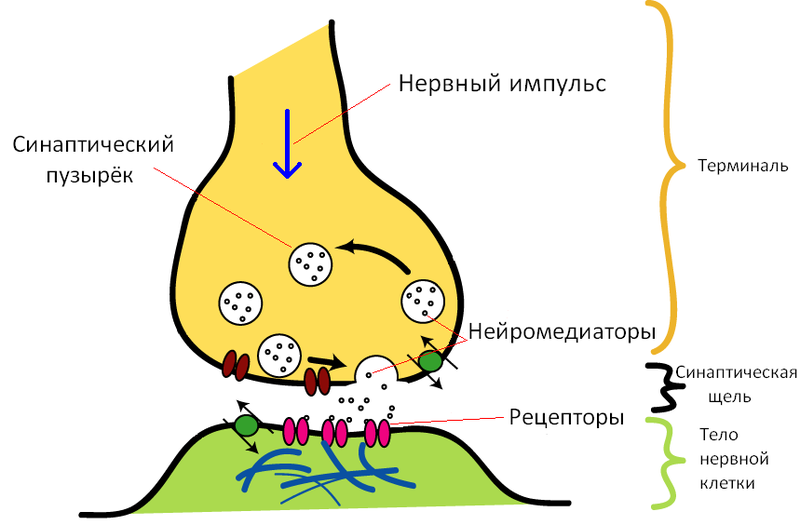
Действие миорелаксантов