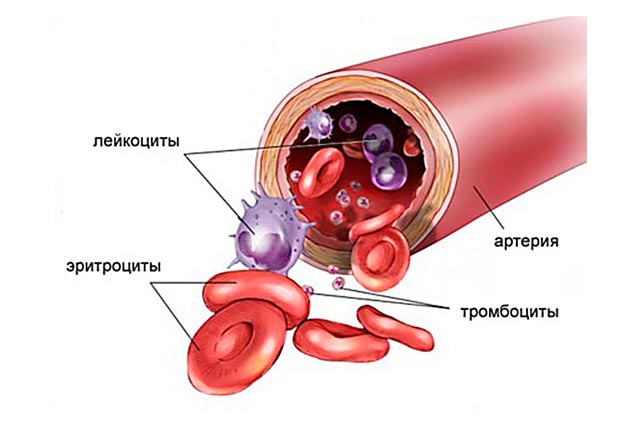
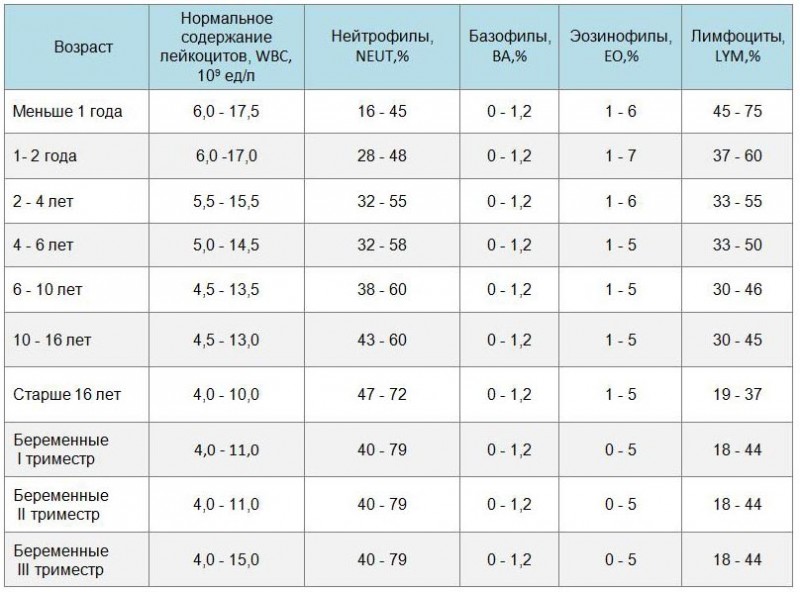
Откуда берется общий анализ крови у взрослых. когда показан забор крови по общему анализу, откуда берут у взрослых и грудничков, расшифровка результатов
Содержание:
Как сдают общий анализ крови
Подготовка к исследованию включает в себя следующие действия:
- За 1,5-2 часа до теста постарайтесь не курить, не пить кофе или крепкий чай. Под действием этих веществ возникает спазм периферических сосудов, что уменьшит доступ крови к фалангам и затруднит сбор материала.
- За 1-2 дня до ОАК исключите из питания жирные продукты.
- За сутки до исследования не рекомендуется прием некоторых лекарственных средств, влияющих на свертываемость (нестероидные препараты).
- Анализ сдается натощак, но если нет возможности или вам тяжело не есть с утра, можете неплотно позавтракать.
- Постарайтесь не совершать физическую нагрузку перед тестом.
В ОАК исследуют капиллярную кровь: лаборант забирает материал из пальца кисти. Место прокола обрабатывается ватной салфеткой, смоченной в спирте, а потом протирается сухим марлевым тампоном. Скарификатором прокалывают кожу. Затем 1 капля биологической жидкости помещается на предметное стекло, которое накрывают вторым стеклом для получения тонкого мазка.
В дальнейшем его окрасят по Райту и изучат под микроскопом. Чтобы определить СОЭ, требуется набрать образец в капилляр длиной 200 мл.
В современных клиниках показатели анализа определяются автоматически на гематологических анализаторах, позволяющих исследовать до 36 параметров. Для этих целей используется венозная кровь, набираемая в специальные пробирки или шприцы с обработкой антикоагулянта. После того как забор крови завершен, специалист переворачивает многократно пробирку, перемешав ее содержимое, для предупреждения образования тромбов.
Расшифровка анализа крови новорожденного
Состав крови новорожденного малыша отличается от состава крови старших деток. Это объясняется спецификой развития органов кроветворения и системы кровообращения в период внутриутробного развития. В первые месяцы после рождения ребенка происходит быстрое образование кровяных клеток в костном мозге всех его костей. Количество крови относительно веса новорожденного составляет 14%, при этом у грудничков этот показатель равняется 11%, у взрослых – 7%.
Гемоглобин
Основной особенностью анализа крови новорожденного является содержание значительного количества фетального гемоглобина, который образуется в эритроцитах плода. Фетальный гемоглобин необходим ребенку во внутриутробном развитии, так как он способен особо прочно связывать кислород и обладает стойкостью к щелочам. Еще до рождения ребенка начинается постепенная замена фетального гемоглобина на взрослый гемоглобин.
В первые сутки жизни малыша содержание фетального гемоглобина в крови составляет 70–80%. В дальнейшем этот вид гемоглобина должен более активно замещаться взрослым гемоглобином. Состояние, при котором не происходит такое замещение, называют гемоглобинопатией. Фетальный гемоглобин очень медленно отдает кислород органам и тканям, что существенно замедляет развитие организма ребенка.
В анализе крови новорожденного в норме содержание гемоглобина составляет 145–225 г/л. Уровень эритроцитов в крови малыша сразу после родов выше, чем у старших детей. Это связано с гипоксией (недостаточным снабжением кислородом), которая возникает в период внутриутробного развития. В норме уровень эритроцитов составляет 4,4–7,7 × 10 12 /л.
Эритроциты
Повышенное содержание эритроцитов в крови приводит к более высокому уровню цветового показателя и гематокрита. Цветовой показатель крови новорожденного малыша достигает 1,2. Гематокрит (процентное содержание эритроцитов в общем объеме крови) в первые сутки жизни малыша достигает 45–65%.
Эритроциты в крови новорожденных детей имеют различную форму, цвет, размер. Кроме того, их длительность жизни значительно меньше. Согласно расшифровке анализа крови новорожденного, она составляет 12 дней, а у годовалого ребенка данный показатель равен 120 дням.
Высокие показатели ретикулоцитов (молодые формы эритроцитов) указывают на повышенные регенераторные способности кровяных клеток новорожденных. Данный показатель составляет 28%.
Лейкоциты
Анализ крови новорожденного в норме указывает на физиологический лейкоцитоз. В первый день жизни новорожденного уровень лейкоцитов в его крови находится в пределах 10–33 × 10 9 /л, затем их уровень понижается до 7 × 10 9 /л. Основное количество лейкоцитов представлено сегментоядерными нейтрофилами (около 50–80%).
Палочкоядерные нейтрофилы
Палочкоядерные нейтрофилы составляют 6–10%, лимфоциты – 20–25%, эозинофилы – 1–4%, моноциты – 10–12%, базофилы – 0–1%.
Повышенная вязкость крови оказывает влияние на СОЭ (скорость оседания эритроцитов). Исходя из расшифровки анализа крови новорожденного, СОЭ в норме составляет 0–2 мм/час.
Билирубин
Билирубин (желтый пигмент) – промежуточный продукт, который возникает при распаде гемоглобина в печени, костном мозге, селезенке. Свободный билирубин не может вывестись из организма, так как он нерастворим. Для того чтобы он стал растворимым, специфические белки должны перенести его в печень. Там под воздействием ферментов печени в результате биохимических реакций билирубин превращается в растворимый и выводится с мочой. Иногда у новорожденных деток не хватает специфических белков, которые нужны для переноса билирубина в печень. Тогда у них развивается так называемая физиологическая желтуха новорожденных.
При рождении ребенка в пуповинной крови содержание билирубина должно быть не больше 51–60 мкмоль/л. На 3–7 день нормальное содержание билирубина в крови малыша – до 205 мкмоль/л, у недоношенного ребенка – до 170 мкмоль/л. Через две–три недели билирубин у деток должен прийти в норму и составлять 8,5–20,5 мкмоль/л.
Если содержание билирубина в крови новорожденного превышает данные показатели, его состояние рассматривается как патологическое. В таком случае ребенку проводят дополнительные исследования, исходя из результатов которых назначают необходимое лечение.
Показатели эритроцитов
При рассмотрении параметров эритроцитов можно диагностировать тот или иной тип анемии у человека или других отклонений.
- Эритроциты (RBC) — это красные кровяные тельца, которые содержат в себе особый белок — гемоглобин. Последний обеспечивает доставку кислорода к тканям органов человека, а также вывод углекислого газа из них. Количество эритроцитов измеряется в клетках на литр крови, при этом число клеток следует умножить на 1012. В норме количество эритроцитов у взрослых мужчин колеблется от 4,0 до 5,0, у женщин — 3,9–4,7. Сниженные эритроциты характерны для анемии, беременности, кровопотери и авитаминоза. Повышенное содержание эритроцитов наблюдается зачастую при обезвоживании.
- Гемоглобин (HGB): при расшифровке развернутого общего анализа крови этот показатель измеряется в граммах на литр крови. Нормальный уровень гемоглобина для мужчин считается 130–160 г/л, для женщин — 120–140 г/л. Низкий гемоглобин указывает на анемию, лейкоз или недостаток витаминов группы В. Если показатель повышен, возможно, у пациента имеются некоторые заболевания легких, сердца, почек и печени, провоцирующие повышенную выработку эритроцитов.
- Цветовой показатель: указывает на степень насыщенности эритроцитов красным пигментом. Норма его колеблется от 0,8 до 1,1. Увеличение цветового показателя наблюдается при онкологических заболеваниях и дефиците витамина В12. Недостаточность пигмента указывает на анемию.
- Гематокрит (HCT): выражается в процентах. Этот показатель определяет процентное соотношение эритроцитов к плазме. Для мужчин нормой считается 40–48 %, для женщин — 36–42%. Повышенный гематокрит может указывать на обезвоживание и сердечную недостаточность, а пониженный — на почечную недостаточность и анемию. Также дефицит гематокрита может обнаруживаться при расшифровке развернутого анализа крови женщины, переживающей последние месяцы беременности.
- Средний объем эритроцита (MCV): этот показатель оценивается, если нужно определить тип анемии, однако MCV будет неинформативным, если в крови человека имеется много эритроцитов аномальной, к примеру, серповидной, формы. MCV измеряется при расшифровке развернутого общего анализа в фемтолитрах. Нормальный объем 1 тельца колеблется от 80 до 100 фемтолитров. Слишком крупные эритроциты характерны для некоторых заболеваний печени, а малые — для гемолитической и апластической анемии.
- Среднее содержание гемоглобина в эритроците (MCH): выражает абсолютное содержание гемоглобина в 1 красном кровяном тельце. Измеряется в пикограммах. Норма колеблется от 27 до 35 пикограмм. Уменьшение показателя может указывать на развитие онкологических болезней и железодефицитной анемии.
- Ширина распределения эритроцитов по объему (RDW): коэффициент выражается в процентах. В пределах нормы значение колеблется от 11,5 до 14,5 %. Повышение значения часто свидетельствует о талассемии, дефиците фолиевой кислоты, раковых метастазах, проникших в костный мозг, или поражениях печени.
- Скорость оседания эритроцитов: отражает соотношение фракций белков плазмы. СОЭ показывает, насколько быстро оседают эритроциты за 1 час. Для женщин нормой СОЭ считается число, колеблющееся от 2 до 15 мм/ч., для мужчин — от 2 до 10 мм/ч. Если у человека повышенная СОЭ, это может свидетельствовать об очагах воспаления в организме, а также раковых заболеваниях.
- Ретикулоциты (RTC): это незрелые эритроциты, которые рассчитываются в процентном соотношении к общему количеству красных кровяных телец. Их должно быть не более 12 % в крови человека.
В каких случаях назначается общий анализ крови?
Чаще всего общий анализ крови врач назначает для того, чтобы оценить уровни гемоглобина, эритроцитов, тромбоцитов, СОЭ, количество лейкоцитов и лейкоцитарную формулу.
Так, например, при наличии признаков инфекции общий анализ крови поможет понять характер возбудителя: вирусный или бактериальный. В частности, для вирусной инфекции характерно повышения уровня лимфоцитов, а для бактериальной — нейтрофилов.
Также в общем анализе крови определяют количество эритроцитов, гемоглобина и гематокрита. Эти показатели позволяют выявить и оценить тяжесть анемии, а также предположить причину её возникновения.
Тромбоциты
Еще один важный показатель – тромбоциты. Эти небольшие клетки- непосредственные участники процессов свертывания крови. Если количество тромбоцитов снижено, возрастает риск кровотечения и образования синяков. В ситуации, когда тромбоцитов много – повышается вероятность образования тромбов и, как следствие, закупорки сосудов.
СОЭ
Скорость оседания эритроцитов (СОЭ) – это показатель того, как быстро кровь в пробирке разделяется на плазму и клетки. Основной фактор, влияющий на эту СОЭ— белковый состав крови, который, в свою очередь, изменяется при различных физиологических (беременность, менструация) и патологических (воспаление, инфекции) состояниях. Вместе с другими показателями крови СОЭ имеет прогностическое значение и может служить показателем эффективности проводимого лечения. В то же время увеличение СОЭ не является специфическим показателем какого-либо заболевания и напрямую не коррелирует с динамикой возникшего заболевания. Это обусловлено тем, что от начала заболевания может пройти от 24 до 48 часов, прежде чем значение СОЭ выйдет за пределы границ нормы, а также с тем, что СОЭ до нескольких месяцев может сохраняться на высоком уровне даже после исчезновения симптомов.
Существуют автоматизированные и ручные методы определения СОЭ
В разных лабораториях могут использоваться разные методики, именно поэтому важно понимать, что результаты СОЭ из разных лабораторий могут быть схожи только при нормальных значениях СОЭ. Если СОЭ выше нормы, то данные анализа могут быть несопоставимы, даже если исследование было проведено в одно время
Чем выше уровень СОЭ, тем больше разница между результатами, полученными при использовании различных методов. Для корректной интерпретации тестов специалисты советуют сдавать анализы всегда в одной лаборатории.
Где сдать общий анализ крови?
В медицинской лаборатории «Синэво» общий анализ крови выполняется из венозной (через прокол вены) и капиллярной (прокол пальца) крови.
Кровь из вены – “золотой стандарт” биологического материала для общего анализа крови и является предпочтительной. Дело в том, что в отличие от венозной, капиллярная кровь представляет собой смесь крови из мелких артерий, вен и капилляров, содержит межклеточную жидкость, остатки разрушенных клеток, лимфу, что может оказать влияние на результат анализа.
Сдать общий анализ крови (ОАК) можно в Минске, Гомеле, Бресте, Гродно, Витебске, Могилеве, Бобруйске, Барановичах, Солигорске, Слуцке, Полоцке, Новополоцке, Орше, Жлобине, Светлогорске, Молодечно, Пинске, Борисове, Речице, Ганцевичах, Сморгони.
В некоторых случаях всё же рекомендуется сдача капиллярной крови: при склонности к венозному тромбозу, избыточной массе тела и затрудненному доступу к венам, обширных ожогах, у маленьких детей.
Важно помнить, что только врач может правильно трактовать изменения в результатах исследования, рекомендовать дополнительные методы диагностики, в том числе и лабораторной, для уточнения имеющейся картины крови, назначить эффективное лечение и методы профилактики. Не занимайтесь самодиагностикой, обращайтесь за помощью к специалисту!. Подробную информацию по ценам и срокам выполнения анализов Вы можете получить по телефонам (для звонков с мобильных) и +375 (17) 338-88-88
Подробную информацию по ценам и срокам выполнения анализов Вы можете получить по телефонам (для звонков с мобильных) и +375 (17) 338-88-88
Зачем сдавать кровь на общий анализ
Человеческая кровь состоит из множества различных компонентов. Если в организм проникает бактериальная или вирусная инфекция, количество веществ может изменяться. Чтобы подтвердить или опровергнуть первоначальный диагноз, врач берет материал на общий анализ (оак). Также выявляется поведение гормонов и ферментов, на основании чего врач диагностирует какую-либо болезнь.
Показаниями для сдачи крови у детей являются:
- жалобы на симптомы, которые ранее у ребенка не проявлялись;
- осложнения заболеваний, которые протекают долгое время;
- определение активности лекарств, назначенных ранее для лечения;
- сдача материала перед вакцинацией или поступлением в детский сад.
В число причин, по которым ребёнку проводят общий анализ, входит профилактика болезней. Делается такая проверка 1 раз в год.
У взрослых такое исследование не обязательно, так как иммунитет так защитные силы человека к этому возрасту уже сформированы. Исключением являются пациенты со сниженным иммунитетом. Чаще проверка проводится при приеме на новую работу, прохождении медицинской комиссии и беременности.
Гематокрит
Гематокрит – это процентное соотношение объема исследуемой крови к объему, занимаемому в ней эритроцитами. Данный показатель исчисляется в процентах.
Снижение гематокрита бывает при:
- анемии;
- голодании;
- беременности;
- задержке воды в организме (хроническая почечная недостаточность);
- избыточном содержании белков в плазме (миеломная болезнь);
- обильном питье или введении большого количества растворов внутривенно.
Повышение гематокрита свыше нормы говорит о:
- лейкозах;
- истинной полицитемии;
- ожоговой болезни;
- сахарном диабете;
- заболеваниях почек (гидронефроз, поликистоз, новообразования);
- потери жидкости (обильное потоотделение, рвота);
- перитоните.
Нормальные показатели гематокрита: Мужчины – 40-48%, женщины – 36-42%.
Какие показатели соответствуют норме
В первую очередь анализ определяет количество сложного белка – гемоглобина, заключенного внутри красных кровяных телец. В женской крови должно присутствовать 120 – 140 г/л гемоглобина.
У представителей мужского пола этот показатель в норме выше – он составляет 130 – 160 г/л. Количество гемоглобина в крови грудных детей колеблется между 90 и 140 г/л.
Но у ребенка дошкольного возраста сложного белка, переносящего кислород в ткани, становится больше – от 105 до 150 г/л.
Нормы содержания эритроцитов в крови отражают следующие цифры: в гемограмме мужчин – 4,2 – 6 * 1012/л, а женщин – 3,7 – 5,5 * 1012/л.
Количественные показатели красных кровяных телец у детей зависят от возраста. У новорожденного ребенка они должны укладываются в рамки от 2,6 до 4,6 * 1012/л. В крови дошкольников и школьников в норме определяется 4 – 5,2 * 1012/л эритроцитов.
Уровень гематокрита измеряется в процентах. У детей в течение года после рождения он должен составлятьне менее 29 %, но свыше 40.
В крови здоровых дошкольников обычно наблюдается 35 (+/- 5) % гематокрита. Нормы процентного соотношения красных кровяных телец в крови для мужчин и женщин – 39 – 49 % и 35 – 45 % соответственно.
В крови мужчин и женщин может содержаться 4 – 9 * 109/л белых кровяных клеток. Нормы этого показателя для детей отличаются от норм для взрослых.
В крови грудничков допускается содержание 5,5 – 12 * 109/л лейкоцитов. У годовалых деток и малышей еще старше белых кровяных клетокне может быть менее 5*109/л.
Зернистые лейкоциты (гранулоциты) должны присутствовать в крови в количестве 47 – 70 процентов (от всего числа различных лейкоцитов).
Фото:
Положительная расшифровка развернутого анализа крови включает определенный процент лимфоцитов: у детей от года до 6 лет – 42 %, грудничков – 61 %, взрослых – не менее 34 % от всех элементов крови. Норма содержания в крови моноцитов – от 0,1 до 0,8 * 109/л.
Такие показатели, как масштаб распространения эритроцитов, скорость их оседания и средний объем одного красного кровяного тельца тоже должны соответствовать нормам. 11,5 – 14,5 % – это нормальное значение для ширины распространения красных кровяных телец у детей и взрослых. 80 – 100 фл – приемлемая цифра среднего объема эритроцита.
Показатель СОЭ зависит от половой принадлежности и возраста: у малышей до годика он составляет 4 – 10 мм/ч, у детей-дошкольников – 4 – 12 мм/ч, у женщин – не более 20 мм/ч, у мужчин – максимум 15 мм/ч.
Что можно узнать по анализу крови
Врачу этот анализ может рассказать о многом. Во многих случаях диагностика помогает установить характер заболевания и судить о компенсаторных возможностях организма.
Заболел, например, человек воспалением легких или ангиной, и анализ указал на повышение числа лейкоцитов (лейкоцитоз) в крови до 10000-15000 в 1 мм3, иногда и выше. А в составе — формуле крови — увеличилось количество гранулоцитов (юных, палочкоядерных, сегментоядерных нейтрофилов), т. е. тех форм, которые в основном являются пожирателями микробов, фагоцитами.
Обратился к врачу больной с жалобами на боль в животе, плохой аппетит, повышенную утомляемость. Врач, исследовав больного, не обнаружил изменений со стороны внутренних органов, но выявил в крови лейкоцитоз и процентное увеличение в формуле крови эозинофилов.
Сразу возникает мысль: надо искать паразитов в кишечнике, печени, других органах. Если нет паразитов — может быть налицо какое-либо аллергическое заболевание?
А вот при брюшном и сыпном тифах появление в крови эозинофилов — благоприятный признак, означающий приближение выздоровления.
Зачем сдавать кровь на общий анализ
Человеческая кровь состоит из множества различных компонентов. Если в организм проникает бактериальная или вирусная инфекция, количество веществ может изменяться. Чтобы подтвердить или опровергнуть первоначальный диагноз, врач берет материал на общий анализ (оак). Также выявляется поведение гормонов и ферментов, на основании чего врач диагностирует какую-либо болезнь.
Показаниями для сдачи крови у детей являются:
- жалобы на симптомы, которые ранее у ребенка не проявлялись;
- осложнения заболеваний, которые протекают долгое время;
- определение активности лекарств, назначенных ранее для лечения;
- сдача материала перед вакцинацией или поступлением в детский сад.
В число причин, по которым ребёнку проводят общий анализ, входит профилактика болезней. Делается такая проверка 1 раз в год.
У взрослых такое исследование не обязательно, так как иммунитет так защитные силы человека к этому возрасту уже сформированы. Исключением являются пациенты со сниженным иммунитетом. Чаще проверка проводится при приеме на новую работу, прохождении медицинской комиссии и беременности.
Перед сдачей биоматериала пациенту нужно подготовиться:
- За 12 (в крайнем случае 8) часов до посещения клиники откажитесь от еды. Чай, кофе и соки относятся к пище. Пить воду не запрещается. В исключительных случаях можно съесть яблоко или выпить несладкий чай за 60 минут до сдачи крови.
- За 2 недели до сдачи анализов прекратите прием антибиотиков и других лекарственных средств.
- Перед процедурой (за 30 минут) откажитесь от горячих ванн, психологических перегрузок и физических упражнений.
- Не курите в день сдачи биоматериала.
- Если в день забора крови у вас запланировано УЗИ, рентгеновский снимок, физиотерапевтические процедуры, ректальное исследование или рефлексотерапия, то в первую очередь сдайте кровь. Перечисленные процедуры могут исказить изначальные показатели.
Идеальное время для посещения лаборанта — с 7 до 12 утра. Это период сразу после сна, когда голод ещё не так ощутим. Кроме того, показатели могут значительно меняться в течение дня.
Что показывает клинический анализ крови
Обычно посещение терапевта по различным причинам сопровождается направлением на сдачу крови в лабораторию. Поэтому большинство пациентов задается вопросом, для чего необходим клинический анализ крови – что показывает это исследование, какие заболевания можно выявить с его помощью, насколько оно информативно.
Что показывает клинический анализ крови из пальца и вены?
Как правило, для общего исследования биологической жидкости ее берут из пальца (капиллярную). При биохимическом анализе необходима венозная кровь.
Современные лаборатории проводят клиническое исследование только биологической жидкости из вены. Дело в том, что в капиллярной крови довольно большое количество межклеточной составляющей, из-за которой в процессе забора материала могут образоваться микроскопические сгустки из поврежденных клеток. Это существенно снижает информативность анализа, возникнет необходимость сдавать его еще раз. Венозная биологическая жидкость не содержит межклеточного компонента, поэтому кровяные составляющие не разрушаются.
Клинический анализ обычно назначается для подтверждения следующих патологий:
- анемия;
- инфекционные поражения;
- воспалительные процессы;
- аллергия;
- нарушения свертываемости крови;
- внутренние кровотечения;
- обезвоживание организма;
- гемоглобинопатии;
- эритроцитоз;
- тромбоцитопения;
- отравления;
- заболевания печени;
- повышенный радиоактивный фон;
- паразитарные инвазии;
- лучевая болезнь;
- туберкулез.
Также рассматриваемое исследование бывает информативным при некоторых «детских» заболеваниях, поэтому многих родителей интересует, покажет ли клинический анализ крови коклюш. Педиатры на данный вопрос дают отрицательный ответ. В большинстве случаев клиническое исследование недостаточно информативно при диагностике коклюша, лучше сдавать кровь на специфические антитела (иммуноглобулины) и сделать бактериальный посев материала из-под языка и со слизистых носоглотки.
Может ли клинический анализ крови показать онкологию?
При злокачественных опухолях различных органов наблюдается изменение таких показателей как количество гемоглобина, эритроцитов, тромбоцитов и лейкоцитов. Но поставить диагноз только на основании колебания указанных значений невозможно, так как они свойственны и многим другим патологиям.
Поэтому не стоит задаваться вопросом, покажет ли клинический анализ крови рак, лучше выполнить другие, более информативные, назначения врача по диагностике.
| Раково-эмбриональный антиген
Если вам назначили анализ на РЭА или СЕА, но вы понятия не имеете, что это за показатели, для чего они используются и что показывают, прочитайте эту статью. В нашем свежем материале доступно объясняется смысл данного онкомаркера, указываются его нормальные значения и причины повышения. |
Щелочная фосфатаза – норма
Значимым показателем при биохимическом анализе крови является активность различных ферментов организма. Щелочная фосфатаза – ключевое вещество в обмене веществ. Узнайте о том, какова норма щелочной фосфатазы, и какие факторы могут оказать влияние на содержание фермента в крови. |
| Щелочная фосфатаза повышена – причины
Результаты биохимического анализа крови могут указывать на увеличение щелочной фосфатазы. Узнайте, при каких заболеваниях уровень щелочной фосфатазы повышен, всегда ли изменение количества фермента имеет патологический характер. |
Щелочная фосфатаза понижена
Щелочная фосфатаза является веществом, по концентрации которого в крови делается оценка состояния организма. Нередко при анализе выявляется изменение показателя щелочной фосфатазы. Узнайте, почему бывает понижен уровень фермента? Как привести содержание щелочной фосфатазы в норму. |
Фактор № 1. Палец или вена?
Сравнивать два ОАК, забранных в разных условиях/из разных источников (из вены и из пальца), следует с осторожностью. Показатели капиллярной и венозной крови могут отличаться
При взятии крови из пальца возможен ряд особенностей, которые стандартизировать трудно: холодные, цианотичные, отечные пальцы, необходимость в разведении исследуемой крови и другие. Тканевая жидкость, неизбежно оказывающаяся в капиллярной крови, содержит тромбопластин, который способствует образованию микросгустков.
Как влияет: Возможен значительный разброс в получаемых результатах, которые нивелируются в повторных пробах. Количество эритроцитов, гематокрит, качественный состав лейкоцитарной формулы и СОЭ в анализе, выполненном в различных условиях у одного и того же пациента, могут изменяться независимо от течения основного патологического состояния. В составе капиллярной крови более высокое содержание лейкоцитов и более низкое тромбоцитов по сравнению с венозной.
Фактор № 9. Препараты/лекарства
Медикаменты и их метаболиты могут изменять показатели ОАК за счет физико-химического влияния на методику выполнения или из‑за их взаимодействия с прибором и реактивами.
Если пациент принимает медикаменты, особенно в больших дозировках, например жаропонижающие, анальгетики, антибиотики, спазмолитики, необходимо учитывать влияние их метаболитов на рН крови. Чем больше лекарственных препаратов примет пациент непосредственно перед сдачей крови, тем выше вероятность искажения результата. Кроме того, присутствие активных метаболитов существенно сокращает стандартизированное время, отведенное для анализа. Для ОАК оптимальным временем выполнения считается 2 часа, в пределах которых материал остается максимально стабильным. Для ОАК, подсчитанного на гематологическом анализаторе, данное время составляет 6 часов. Для ОАК в случае если пациент принимал большое количеством лекарственных веществ, время может сократиться до 30 минут при любом варианте исследования.
Как влияет: Когда анализ крови с метаболитами лекарственных средств проводится позднее установленного временного интервала, изменяется объем лейкоцитов, увеличивается объем эритроцитов, что приводит к ошибкам морфологической дифференцировки лейкоцитов и расчетных эритроцитарных индексов.
При превышении лекарственных метаболитов в крови изменятся морфологические характеристики нейтрофилов и моноцитов, сократятся объемы и изменится форма остальных элементов анализа крови. У практически здоровых людей изменение основных параметров клеток существенных изменений в подсчете не вызовет. Состояние патологических элементов при тяжелых заболеваниях не поддается стандартизации, единственное требование — это минимизация времени до начала анализа.
Откуда брать кровь: из пальца или из вены?
Если в больницах и лабораториях вы нечастый гость, то удивитесь, узнав, что кровь из пальца сейчас практически не берут. Да, протыкать пальчик иголкой, давить на него и собирать красную жидкость в пробирку, как это делали лет 20 назад, уже не актуально. В приоритете венозная кровь, которая традиционно считается более качественной. Чем они отличаются?
Что будем колоть?
Капиллярная кровь (из пальца) значительно беднее по составу элементов. Она годится только для общих анализов. Врачи смогут оценить количественный состав в жидкости эритроцитов, тромбоцитов и лейкоцитов, гемоглобина.
Венозная кровь богата по составу. Она способна рассказать о множестве проблем исследуемого пациента. Лаборанты смогут выявить наличие инфекций, аутоиммунные заболевания, проблемы с гормонами, нарушения работы почек и другие расстройства.
Ещё один плюс такого анализа – большой объём исследуемого материала. Из вены можно взять кровь сразу для нескольких анализов.
– Даже в общем анализе крови измерения будут отличаться от аналогичных из венозной крови, — объясняет Юлия Кочкалда, заведующая лаборатории МДЦ «ЭЛИСА». – По тоненьким сосудам пальцев клеточки проходят «с трудом», протискиваясь по очереди. Нет общего потока, поэтому соотношение клеток может быть слегка изменено. Ещё один момент: палец прокололи, начали давить, соответственно, помимо крови из сосудов выдавится межклеточная жидкость с тканевыми факторами свертывания. Так что, кроме очередного нарушения соотношения клеток за счёт лишней жидкости, есть большая вероятность, что кровь в пробирке свернётся, и анализ будет невозможно провести. Такое случается часто, и пальчики приходится колоть снова, это довольна больно. Поэтому при любых анализах предпочтительнее делать забор именно венозной крови.
Результат – точный
Несмотря на преимущества венозной крови, у малышей до года кровь берут из пальца или пятки. Хотя вполне можно делать забор крови из вены и в 1 месяц, ограничений для этого нет. Чаще всего в больницах и лабораториях процедурные сёстры сталкиваются с категоричностью родителей. Многие мамочки уверены, что кровь из вены – это больно. Врачи объясняют, что венозная даёт самый точный результат и никакого дискомфорта малыш не почувствует.
– Из пальца мы берём кровь по настоянию родителей только для общего анализа крови и определения глюкозы, — продолжает Юлия Кочкалда. – В основном это мамы, которым жалко колоть вену ребёнку. Причём ребёнку может быть и больше 10 лет. Также кровь из пальца берут у ожоговых больных, у кого сильно повреждены кожные покровы и сделать пункцию из вены затруднительно.
Какой алгоритм забора крови из вены? Весь процесс довольно простой:
– Предплечье пережимают с помощью специального жгута.
– Пациент делает сгибательные движения локтем или кулаком. Это необходимо, чтобы врач смог обнаружить вену, с которой можно забирать кровь.
– Зона локтевого сгиба обрабатывается антисептическим раствором.
– Далее следует укол и забор крови в вакуумную пробирку.
– На место введения иглы накладывается повязка для остановки кровотечения.
Что касается болевых ощущений, то прокол пальца болезненнее, чем вены. И, к слову, палец после забора крови может болеть несколько дней, а прокол на вене не чувствуется. Поэтому советуем прислушиваться к советам врачей и доверять процедурным сёстрам. Всё это необходимо для комфорта пациента и точных анализов.
Что определяет развернутый анализ
Развернутый анализ крови похож на общий, но он основан на определении большего числа показателей.
Более глубокое исследование или общий развернутый анализ плазмы и форменных элементов жидкой соединительной ткани организма изучает большое число элементов, а также определяет скорость оседания эритроцитов и рассчитывает развернутую лейкоцитарную формулу.
Все определяемые показатели в схематической записи результатов исследования крови (гемограмме) имеют латинские обозначения.
Чтобы разобраться в количественных и качественных показателях, нужно узнать, что означают эти незнакомые латинские буквы.
Вот их расшифровка:
- HGB – это сокращенное латинское название гемоглобина, сложного белка, насыщающего ткани кислородом;
- WBC – это обозначение для белых кровяных клеток (лейкоцитов), вырабатывающих антитела для предохранения организма от инфекций;
- RBC – это латинское название эритроцитов, красных кровяных телец, распространяющих кислород по всему телу;
- НСТ – это обозначение гематокритной величины, измеряющей способность крови доставлять кислород к тканям;
- MCV – латинский термин, обозначающий средний объем красных кровяных телец в жидкой соединительной ткани организма;
- МСН – это обозначение среднего количества и концентрации гемоглобина в одном красном кровяном тельце (эритроците);
- RDW-CV – это масштаб распространения красных кровяных телец;
- PLT – это латинский термин, обозначающий количество сферических бесцветных клеток без ядра (тромбоцитов), отвечающих за закупорку повреждений сосудов и свертываемость крови;
- РСТ – это латинское название для тромбокрита или объема крови, который забирают на себя тромбоциты;
- MPV–это средний количественный показатель сферических бесцветных клеток без ядра (тромбоцитов);
- PDW– масштаб распределения в крови тромбоцитов;
- NEUT – латинское название нейтрофильных лейкоцитов, защищающих от бактерий и грибков;
- LYMPH – обозначение числа лимфоцитов (клеток иммунной системы) в крови;
- MONO– обозначение моноцитов или активных фагоцитов периферической крови;
- ЕО – обозначение количества эозинофилов (клеток иммунной системы);
- BASO – количественный показатель базофилов (крупных гранулярных лейкоцитов).
Чтобы получить расширенную гемограмму, забор крови производят не из пальца, а из вены на сгибе руки. Общий анализ в развернутом виде тоже сдается утром, обязательно на голодный желудок.
СОЭ
Скорость оседания эритроцитов показывает, как быстро кровь разделяется на два слоя – верхний (плазма) и нижний (форменные элементы). Этот показатель зависит от количества эритроцитов, глобулинов и фибриногена. То есть, чем больше у человека красных клеток, тем медленней они оседают. Увеличение количества глобулинов и фибриногена наоборот ускоряет оседание эритроцитов.
Причины высокой СОЭ в общем анализе крови:
- Острые и хронические воспалительные процессы инфекционного происхождения (пневмония, ревматизм, сифилис, туберкулез, сепсис).
- Поражения сердца (инфаркт миокарда – повреждение сердечной мышцы, воспаление, синтез белков «острой фазы», в том числе, фибриногена.)
- Болезни печени (гепатиты), поджелудочной железы (деструктивный панкреатит), кишечника (болезнь Крона, язвенный колит), почек (нефротический синдром).
- Гематологические заболевания (анемии, лимфогранулематоз, миеломная болезнь).
- Эндокринная патология (сахарный диабет, тиреотоксикоз).
- Травмирование органов и тканей (хирургические операции, ранения и переломы костей) – любое повреждение повышает способность эритроцитов к агрегации.
- Состояния, сопровождаемые выраженной интоксикацией.
- Отравления свинцом или мышьяком.
- Злокачественные новообразования.
СОЭ ниже нормы характерно для следующих состояний организма:
- Механическая желтуха и как следствие – высвобождение большого количества желчных кислот;
- Высокий уровень билирубина (гипербилирубинемия);
- Эритремия и реактивный эритроцитоз;
- Серповидноклеточная анемия;
- Хроническая недостаточность кровообращения;
- Снижение уровня фибриногена (гипофибриногенемия).
СОЭ, как неспецифический индикатор процесса болезни, часто используется для слежения за ее течением.