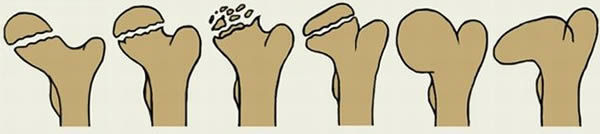
Причины, стадии и лечение ожоговой болезни
Содержание:
Лечение Ожогов:
Первая помощь:
- прекращение действия повреждающего агента;
- профилактика шока;
- профилактика инфицирования ожоговой поверхности;
- доставка больного в специализированный стационар;
- введение противостолбнячной сыворотки.
При оказании первой помощи прежде всего необходимо прекратить воздействие повреждающего фактора. Необходимо укрыть человека плотной одеждой, присыпать песком. Далее необходимо охладить обожженную поверхность с помощью проточной воды, льда и др. Если пузыри не лопнули, то можно всю пораженную поверхность обработать спиртом, а если лопнули, то только вокруг. Важным этапом является защита от вторичного инфицирования с помощью стерильной или проглаженной пеленки. Больному дается обильное, теплое питье.
Общие принципы лечения:
- нормализация психоэмоциональных расстройств;
- подбор необходимого кислородного режима;
- коррекция нарушений кровообращения;
- коррекция патологии кислотно-щелочного равновесия;
- коррекция нарушений водно-солевого обмена;
- коррекция нарушений энергетического обмена;
- борьба с интоксикацией.
Нельзя препятствовать охлаждению ожога. В первую неделю мазями и маслами не пользуются. Производят укрытие асептической повязкой или повязкой, смоченной новокаином с антибиотиками, фурацилином, диоксидином, 0,5%-ным раствором перманганата калия. В стационаре у взрослых большие пузыри срезают, у детей — надсекают, обрывки срезают. Производят туалет ран фурацилином, перекисью водорода.
Общее лечение. Проводят инфузионную терапию в больших объемах. Объем инфузии высчитывают по формуле: объем инфузии (в сутки) = (масса тела (кг) × площадь ожога (%)) / 2. Инфузия осуществляется в объеме около 6 л в сутки — медленно, длительно.
Применяют различные способы введения жидкостей:
- в подключичную вену;
- в вены нижних конечностей;
- в корень языка;
- внутрикостно.
Используют следующие препараты: свежезамороженная плазма (1-1,5 л), изотонический раствор хлорида натрия (2 л), 40%-ный раствор глюкозы (по 60-100 мл), 10%-ный раствор глюкозы (40-50 мл), белковые гидролизаты, кровезаменители.
Принципы местного лечения:
- устранение болевого синдрома, орошение хлорэтилом, пантенолом, создание покоя;
- асептическое состояние раны;
- предупреждение или ограничение лимфопотери и плазмо-потери (использование так называемой «искусственной кожи», этапная некротомия);
- обеспечение эпителизации ожоговой поверхности.
Методы местного лечения:
- закрытый;
- открытый;
- смешанный;
- оперативный.
Закрытый метод. Используют повязки с различными веществами (эмульсия синтомицина, диоксидиновая мазь). Ожоговую поверхность покрывают специальными фибрино-выми пленками, под которыми распределяют антибиотики.
Открытый метод
- Без обработки поверхности ожога дубящими веществами. Создается каркас из стерильных простыней, где поддерживается постоянная температура (+23-25 °С). Поверхность ожога подсушивается и покрывается корочкой.
- Создают корочку (струп) путем обработки поверхности коагуляционными препаратами (2-3%-ный раствор перман-ганата калия, 10%-ный раствор AgNO3).
Смешанный метод. Применяют в комбинации и открытую, и закрытую методики. Оперативный метод. Оперативное вмешательство проводят при удовлетворительном состоянии пострадавшего; при глубоких, но ограниченных ожогах (до 10% площади тела). Применяют следующие методы:
- ранняя некрэктомия: механическая (этапная или одномоментная), биологическая (с использованием протеолити-ческих ферментов), химическая (салициловая мазь, бензойная кислота);
- ранняя некрэктомия с закрытием поверхности раны ауто-трансплантатом или временным наложением аллотранс-плантата или синтетической кожи до момента, позволяющего произвести аутодермопластику;
- первичная кожная аутопластика;
- ампутация конечности;
- свободная пересадка кожи (при обширных ожогах);
- использование различных медикаментозных средств, способствующих подавлению микрофлоры и очищению ран от некротических тканей. С последующей отсроченной аутодермопластикой после отторжения ожогового струпа.
Online-консультации врачей
| Консультация хирурга |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация гастроэнтеролога детского |
| Консультация педиатра-аллерголога |
| Консультация андролога-уролога |
| Консультация специалиста по лазерной косметологии |
| Консультация кардиолога |
| Консультация онколога-маммолога |
| Консультация оториноларинголога |
| Консультация специалиста банка пуповинной крови |
| Консультация косметолога |
| Консультация проктолога |
| Консультация психиатра |
| Консультация эндоскописта |
| Консультация вертебролога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Патогенез ожоговой болезни
Внезапное образование обширного очага некроза и формирование значительного массива тканей, находящихся в фазе паранекроза, становится причиной выброса в кровь большого количества токсинов и элементов распадающихся клеток. В крови резко увеличивается уровень простагландинов, серотонина, гистамина, натрия, калия и протеолитических ферментов. Это приводит к повышению проницаемости капилляров. Плазма выходит из сосудистого русла, скапливается в тканях, в результате значительно уменьшается ОЦК. В ответ на это организм выбрасывает в кровь гормоны, вызывающие сужение сосудов – норадреналин, адреналин и катехоламины.
Запускается механизм централизации кровообращения. Периферические отделы тела, а затем и внутренние органы начинают страдать от недостатка кровоснабжения, что приводит к развитию гиповолемического шока. Наряду с этим наблюдается сгущение крови и расстройства водно-солевого обмена. Все перечисленное приводит к нарушениям функционирования различных органов. Развивается олигоанурия. В последующем патологические изменения усугубляются из-за истощения иммунной и эндокринной системы, а также токсического влияния продуктов распада тканей на внутренние органы. В сердце и печени возникают дегенеративные изменения, в желудочно-кишечном тракте образуются язвы, возможен парез кишечника, эмболии и тромбозы брыжеечных сосудов, в легких выявляются пневмонии.
Лечение
Выбор способа лечения ожоговой болезни определяется стадией заболевания и общим состоянием больного. На первых стадиях ее развития пациенту показана обязательная госпитализация, желательно сразу в специализированное ожоговое отделение. В остальных случаях стабилизация состояния достигается в условиях отделения хирургии, травматологии или реанимации, и только после этого пациента транспортируют в ожоговый центр.
На первой стадии ожоговой болезни рекомендуется обильное питье, соблюдение постельного режима и введение электролитных и кровезаменяющих растворов. Для устранения болей используются различные схемы приема анальгетиков.
После госпитализации больному продолжают вводить внутривенно большие объемы жидкости (кристаллических, коллоидных, плазмозаменяющих растворов и плазмы), выполняют оксигенотерапию и для обезболивания проводят новокаиновую блокаду. При невозможности купирования болей обычными анальгетиками назначаются наркотические средства. Пациентам с необходимостью восстановления компонентов крови вводятся порции цельной крови.
Для поддержания жизнедеятельности систем и органов в план медикаментозной терапии включаются следующие средства:
- аскорбиновая кислота;
- глюкокортикоидные препараты;
- сердечные гликозиды;
- антикоагулянты;
- кокарбоксилаза.
Раневые поверхности ожогов регулярно промывают растворами антисептиков, сверху на них накладывают влажные стерильные повязки.
После развития ожоговой токсемии и септикотоксемии продолжают активную дезинтоксикационную терапию, а для профилактики осложнений назначают антибиотики, анаболики, витаминные и белковые препараты. Для более быстрого заживления вводят средства для ускорения регенерации тканей и продолжают местное лечение ожога.
После начала выздоровления пациентам могут выполняться реконструктивные операции по устранению последствий травм:
- удаление рубцов;
- устранение контрактур;
- лечение трофических язв.
Для устранения косметических дефектов выполняются пластические операции.
Другие заболевания из группы Болезни кожи и подкожной клетчатки:
| Абразивный преканкрозный хейлит манганотти |
| Актинический хейлит |
| Аллергический артериолит, или васкулит Рейтера |
| Аллергический дерматит |
| Амилоидоз кожи |
| Ангидроз |
| Астеатоз, или себостаз |
| Атерома |
| Базалиома кожи лица |
| Базальноклеточный рак кожи (базалиома) |
| Бартолинит |
| Белая пьедра (узловатая трихоспория) |
| Бородавчатый туберкулез кожи |
| Буллезное импетиго новорожденных |
| Везикулопустулез |
| Веснушки |
| Витилиго |
| Вульвит |
| Вульгарное, или стрепто-стафилококковое импетиго |
| Генерализованный рубромикоз |
| Гидраденит |
| Гипергидроз |
| Гиповитаминоз витамина В12 (цианокобаламин) |
| Гиповитаминоз витамина А (ретинол) |
| Гиповитаминоз витамина В1 (тиамин) |
| Гиповитаминоз витамина В2 (рибофлавин) |
| Гиповитаминоз витамина В3 (витамин РР) |
| Гиповитаминоз витамина В6 (пиридоксин) |
| Гиповитаминоз витамина Е (токоферол) |
| Гипотрихоз |
| Гландулярный хейлит |
| Глубокий бластомикоз |
| Грибовидный микоз |
| Группа заболеваний буллезного эпидермолиза |
| Дерматиты |
| Дерматомиозит (полимиозит) |
| Дерматофития |
| Занозы |
| Злокачественная гранулема лица |
| Зуд половых органов |
| Избыточное оволосение, или гирсутизм |
| Импетиго |
| Индуративная (уплотненная) эритема Базена |
| Истинная пузырчатка |
| Ихтиозы и ихтиозоподобные заболевания |
| Кальциноз кожи |
| Кандидоз |
| Карбункул |
| Карбункул |
| Киста пилонидальная |
| Кожный зуд |
| Кольцевидная гранулема |
| Контактный дерматит |
| Крапивница |
| Красная зернистость носа |
| Красный плоский лишай |
| Ладонная и подошвенная наследственная эритема, или эритроз (болезнь Лане) |
| Лейшманиоз кожи (болезнь Боровского) |
| Лентиго |
| Ливедоаденит |
| Лимфаденит |
| Линия фуска, или синдром андерсена-верно-гакстаузена |
| Липоидный некробиоз кожи |
| Лихеноидный туберкулез — лишай золотушный |
| Меланоз Риля |
| Меланома кожи |
| Меланомоопасные невусы |
| Метеорологический хейлит |
| Микоз ногтей (онихомикоз) |
| Микозы стоп |
| Многоморфная экссудативная эритема |
| Муцинозная алопеция Пинкуса, или фолликулярный муциноз |
| Нарушения нормального роста волос |
| Неакантолитическая пузырчатка, или рубцующийся пемфигоид |
| Недержание пигментации, или синдром блоха-сульцбергера |
| Нейродермит |
| Нейрофиброматоз (болезнь реклингхаузена) |
| Облысение, или алопеция |
| Ожог |
| Отморожение |
| Отморожение |
| Папулонекротический туберкулез кожи |
| Паховая эпидермофития |
| Периартерит узелковый |
| Пинта |
| Пиоаллергиды |
| Пиодермиты |
| Пиодермия |
| Плоскоклеточный рак кожи |
| Поверхностный микоз |
| Поздняя кожная порфирия |
| Полиморфный дермальный ангиит |
| Порфирии |
| Поседение волос |
| Почесуха |
| Профессиональные заболевания кожи |
| Проявление гипервитаминоза витамина А на коже |
| Проявление гиповитаминоза витамина С на коже |
| Проявления простого герпеса на коже |
| Псевдопелада Брока |
| Псевдофурункулез Фингера у детей |
| Псориаз |
| Пурпура пигментная хроническая |
| Пятнистая атрофия по типу Пеллиззари |
| Пятнистая лихорадка скалистых гор |
| Пятнистая лихорадка скалистых гор |
| Разноцветный лишай |
| Рак кожи лица |
| Раны |
| Ретикулез кожи |
| Ринофима |
| Розацеаподобный дерматит лица |
| Розовый лишай |
| Рубромикоз, или руброфития |
| Саркоид Бека |
| Саркоидоз Бека |
| Саркома (ангиосаркома) Капоши |
| Сверлящая, или пронизывающая эктима |
| Себорея |
| Септическая эритема |
| Сикоз |
| Синдром Лайелла |
| Синдром Стивенса-Джонсона |
| Системная красная волчанка |
| Склерема и склередема |
| Склеродермия |
| Скрофулодерма, или колликвативный туберкулез кожи |
| Смешанная, или вариегатная, порфирия |
| Сморщивание вульвы (крауроз) |
| Сморщивание (крауроз) полового члена |
| Ссадины |
| Стрептококковое импетиго |
| Трехсимптомная болезнь Гужеро-Дюппера |
| Трихотилломания |
| Трихофитии |
| Туберкулез кожи |
| Туберкулез кожи и подкожной клетчатки |
| Туберкулезная волчанка |
| Угри, или акне |
| Узелковый периартериит |
| Ушиб |
| Фавус |
| Флегмона |
| Фрамбезия |
| Фурункул |
| Фурункул. Фурункулез |
| Хроническая мигрирующая эритема Афцелиуса-Липшютца |
| Хроническая поверхностная диффузная стрептодермия |
| Хроническая язвенная и язвенно-вегетирующая пиодермия |
| Хронический атрофирующий акродерматит |
| Хрономикоз |
| Центральный лентигиоз Турена |
| Черепицеобразный микоза |
| Черная пьедра |
| Чёрный лишай |
| Чесотка |
| Шанкриформная пиодермия |
| Экзема |
| Эксфолиативный (листовидный) дерматит новорожденных Риттера |
| Эктима вульгарная (гнойник обыкновенный) |
| Эпидемическая пузырчатка новорожденных |
| Эпидермофитиды |
| Эпидермофития |
| Эпидермофития стоп |
| Эритематозная анетодермия ядассона |
| Эритразма |
| Язва бурули |
| Язвенный туберкулез кожи и слизистых оболочек |
Первая помощь при ожоге
Первая помощь при ожогах заключается в следующих действиях:
- устранение источника действующего фактора;
- охлаждение обожженных участков;
- наложение асептической повязки;
- обезболивание;
- вызов Скорой помощи.
Вызов Скорой помощи
Существуют следующие показания, при которых необходимо вызвать Скорую помощь:
- при ожогах третьей и четвертой степени;
- в том случае, если ожог второй степени по площади превышает размер ладони пострадавшего;
- при ожогах первой степени, когда пораженный участок больше десяти процентов поверхности тела (например, вся область живота или вся верхняя конечность);
- при поражении таких частей тела как лицо, шея, области суставов, кисти, стопы, или промежность;
- в том случае, если после ожога появляется тошнота или рвота;
- когда после ожога наблюдается длительное (более 12 часов) повышение температуры тела;
- при ухудшении состояния на вторые сутки после ожога (усиление болей или более выраженное покраснение);
- при онемении пораженного места.
Причины ожогов
Ожоги могут развиться вследствие следующих причин:
- термическое воздействие;
- химическое воздействие;
- электрическое воздействие;
- лучевое воздействие.
Термическое воздействие
- Огонь. При воздействии огнем чаще всего поражаются лицо и верхние дыхательные пути. При ожогах других частей тела возникают трудности в удалении обгоревшей одежды, что может стать причиной развития инфекционного процесса.
- Кипяток. В данном случае площадь ожога может быть небольшой, но достаточно глубокой.
- Пар. При воздействии паром в большинстве случаев происходит неглубокое поражение тканей (часто поражаются верхние дыхательные пути).
- Горячие предметы. При поражении кожи с помощью раскаленных предметов на месте воздействия остаются четкие границы предмета. Данные ожоги достаточно глубокие и характеризуются второй – четвертой степенями поражения.
Степень поражения кожи при термическом воздействии зависит от следующих факторов:
- температура влияния (чем выше температура, тем сильнее поражение);
- длительность воздействия на кожу (чем дольше время контакта, тем тяжелее степень ожога);
- теплопроводность (чем она выше, тем сильнее степень поражения);
- состояние кожи и здоровья пострадавшего.
Химическое воздействие
например, кислоты, щелочиОжоги по причине химического воздействия могут возникать вследствие влияния на кожу следующих веществ:
- Кислоты. Влияние кислот на поверхность кожи вызывает неглубокие поражения. После воздействия на пораженном участке в короткий срок формируется ожоговая корочка, которая препятствует дальнейшему проникновению кислот вглубь кожи.
- Едкие щелочи. Вследствие влияния едкой щелочи на поверхность кожи происходит ее глубокое поражение.
- Соли некоторых тяжелых металлов (например, нитрат серебра, хлорид цинка). Поражение кожи данными веществами в большинстве случаев вызывают поверхностные ожоги.
амперЭлектрические травмы делятся на:
- низковольтовые;
- высоковольтовые;
- сверхвольтовые.
точка входа и выхода
Лучевое воздействие
Ожоги по причине лучевого воздействия могут быть вызваны:
- Ультрафиолетовым излучением. Ультрафиолетовые поражения кожи преимущественно возникают в летний период. Ожоги в данном случае неглубокие, но характеризуются большой площадью поражения. При воздействии ультрафиолета часто возникают поверхностные ожоги первой или второй степени.
- Ионизирующим излучением. Данное воздействие приводит к поражению не только кожи, но и близлежащих органов и тканей. Ожоги в подобном случае характеризуются неглубокой формой поражения.
- Инфракрасным излучением. Может вызывать поражение глаз, преимущественно сетчатки и роговицы, а также кожи. Степень поражения в данном случае будет зависеть от интенсивности излучения, а также от длительности воздействия.
Симптомы Ожоговой болезни:
При ожоговой болезни в патологический процесс вовлекаются центральная и периферическая нервная система, претерпевающая значительные как функциональные, так и морфологические изменения. В первые часы ожогового шока примерно у 25 % пострадавших наблюдается возбуждение, сменяющееся по мере углубления шока заторможенностью. Глубокие рефлексы при этом повышены, может определяться рефлекс Бабинского. Болевая чувствительность необожженной кожи снижается, дермографизм угнетен.
На фоне ожоговой токсемии и инфекции возможен менингизм, иногда развивается менингит. Гнойный менингит обусловлен гематогенным или контактным распространением инфекции на мозговые оболочки. Ожоги с поражением костей свода черепа часто осложняются эпи– и субдуральными абсцессами. Среди психических нарушений, осложняющих течение ожоговой болезни, преобладают делириозные и делириозно-онейроидные состояния.
Как токсико-инфекционный период, так и период ожогового истощения могут осложняться органическими поражениями головного мозга невоспалительного характера (ожоговая энцефалопатия). Ведущие патогенетические механизмы ожоговой энцефалопатии – нарушения проницаемости сосудов, гипоксия и отек вещества мозга. Клинически наиболее важны такие синдромы ожоговой энцефалопатии, как амавротически-судорожный, гиперкинетический, делириозно-аментивный, рассеянных органических симптомов, астенический, вегетативно-трофических нарушений.
Поверхностно лежащие нервные стволы могут поражаться уже в момент ожога, захватывающего область их проекции на достаточную глубину. Чаще всего при этом поражаются малоберцовый, локтевой и срединный нервы. На 3–4-й неделе ожоговой болезни возможны различные по патогенезу одиночные и множественные невриты: инфекционно-аллергические, токсические, а также обусловленные распространением некроза на поверхностный участок нервного ствола. При ожоговом истощении часты полиневриты обожженных и необожженных конечностей.
Ожоговый шок: признаки
Ожоговая болезнь включает в себя первую стадию заболевания, которая характеризуется шоковым состоянием больного. В таком случае нервная система особым образом реагирует на действие термического агента. Продолжительность ее составляет примерно 2-3 дня с момента ожога. Симптоматика и признаки данной фазы болезни описаны ниже.
- Площадь участков тела, поврежденных термическим агентом, составляет не менее 10%.
- Если у человека есть ожог легких или иных внутренних органов, диагностироваться данное заболевание может и при 5% поражений.
- Артериальное давление бывает нормальным либо же низким.
- Также нередко возникает частая рвота. Если она имеет довольно густую консистенцию, это весьма неблагоприятный фактор.
- Изменяется запах мочи, ее цвет. Она может принимать окрас от вишневого до черного.
Самостоятельно диагностировать данную проблему можно в том случае, если поражено более 10% видимых участков тела, или же есть хотя бы несколько из вышеперечисленных симптомов.
Стоит сказать о том, что особенно важно применять самые разные профилактические меры ожогового шока именно для детей. Ведь симптоматика у них не ярко выражена в связи с недостаточным развитием компенсаторных и регулирующих механизмов
Лечение
При выборе методики лечения ожоговой болезни учитывают стадию патологического процесса и ее тяжесть
Важно оказать помощь больному как можно раньше, чтобы избежать тяжелых последствий и осложнений
Лечение ожоговой болезни обычно проходит в 3 этапа:
- На первом этапе больного обеспечивают обильным питьем, проводят обезболивание, выполняя новокаиновые блокады. Назначаются анальгетики наркологической или ненаркологической группы. Проводят массивную инфузию плазмы или переливание крови. Дополнительно проводится терапия сердечными гликозидами, глюкокортикоидами, антикоагулянтами, аскорбиновой кислотой. Могут назначаться ингаляции с увлажненным кислородом или специальными растворами. Раны обрабатывают антисептиками, накладывая стерильные повязки.
- Терапия в период ожоговой токсемии и септикотоксемии направлена на борьбу с интоксикацией организма. Этот этап лечения является одним из ключевых и длительных. Врачами назначаются антибиотики, витаминные комплексы, анаболические стероиды, препараты белковой природы и лекарственные средства, стимулирующие регенерацию кожи. При необходимости дополнительно применяются препараты для восстановления работы внутренних органов.
- Третий этап – восстановительный период. При легкой степени ожоговой болезни используются препараты против рубцов, в более сложных случаях могут проводиться реконструктивные операции для ликвидации контрактур, трофических язв.
Ожоговая болезнь у детей лечиться намного сложнее:
- в целях обезболивания врачи применяют Промедол, который вводится с расчетом 0,1 мл. раствора (1%) на 1 год жизни;
- для профилактики ожогового шока проводят переливание крови;
- наступивший ожоговый шок ликвидируют инфузионной терапией.
В более тяжелых случаях требуется хирургическое вмешательство.
Стадии развития заболевания
Выделяют 4 основные стадии (периоды ожоговой болезни):
- Ожоговый шок. Проявляется непосредственно после термического воздействия. Длительность такого состояния может различаться в зависимости от состояния больного и составлять несколько часов или 2-3 дня. Наблюдаются нарушения обменных процессов, возбуждение ЦНС, заторможенность и неспособность пострадавшего оценивать окружающую действительность. Содержание гемоглобина в крови повышено, выявляется развитие гиперкалиемии и гипопротеинемии.
- Острая токсемия. Данный период характеризуется отмиранием тканей. Может длиться 3-15 дней. Вещества и токсины, образующиеся после распада клеток кожи, попадают в организм, вызывая инфицирование, сгущение крови и нарушение водно-солевых обменных процессов. Все это ведет к отклонениям в функционировании внутренних органов: снижается содержание эритроцитов и гемоглобина в крови, проявляется лейкоцитоз.
- Септикотоксемия. Стадия борьбы с инфицированием, может длиться до 5 недель. Характерными особенностями данного периода является развитие гнойных процессов, образование струпов и истощение организма. Снижается также плотность мочи. В тяжелых случаях возможно развитие сепсиса или пневмонии, при благоприятном развитии заболевания происходит постепенное восстановление раны.
- Реконвалесценция. Стадия выздоровления, которая может затянуться до 4 месяцев. Нормализуется общее самочувствие больного, стабилизируются температура и обменные процессы.

Местное консервативное лечение.
Закрытый
метод. При
этом методе применяются повязки с
различными препаратами. Он используется
при ожогах конечностей и небольших
ожогах туловища.
Ожоги
I степени. После туалета ожоговой
поверхности накладывают повязку с
мазями или маслянистыми препаратами-
5 % синтомициновая эмульсия, вазелиновое,
облепиховое или пихтовое масло. Заживление
наступает через 4-5 дней, поэтому нет
необходимости менять повязку.
Ожоги
II степени. Применяют мази на водо-растворимой
основе, обладающие бактерицидным
действием. Перевязки осуществляются
через 2-3 дня. В случае присоединения
гнойно-инфекционного процесса производят
повторный туалет с удалением пузырей
и отслоившегося эпидермиса. В дальнейшем
применяют влажно-высыхающие повязки с
растворами антисептиков. Сроки заживления
2 недели.
Ожоги
III а степени. При таких ожогах лечение
направлено на образование сухого струпа.
Поэтому применяют влажно-высыхающие
повязки с антисептиками. Отторжение
струпа происходит на 2-3 недели. Если
имеются неэпителизированные участки
с серозным или гнойным отделяемым, то
продолжают накладывать повязки с
антисептиками. После того, как поверхность
закроется новым эпидермисом, переходят
на мазевые повязки. Эпителизация обычно
заканчивается через 3-4 недели.
Ожоги
IIIб-IV степени. Местное лечение на первом
этапе направлено на быстрейшее отторжение
омертвевших тканей. В начале применяют
повязки с антисептиками (фурацилин,
борная кислота, йодопирон, диоксидин).
Обычно к концу первой недели наступает
демаркация и гнойное расплавление
струпа. Постоянно проводят туалет
ожоговой поверхности, удаляют отдельные
участки некротизированных тканей,
накладывают повязки с антисептиками.
При ожогах не более 10 % проводят
некролитическую терапию. Для этого
используются протеолитические ферменты.
После удаления омертвевших тканей и
образования грануляций чередуют повязки
с антисептическими растворами и мазями
на водорастворимой основе до стихания
воспалительного процесса. Только
небольшие по площади ожоги могут
закрыться самостоятельно, в большинстве
случаев приходится применять кожную
пластику.
Преимуществами
закрытого метода являются:
-
Защита
ожоговой поверхности от проникновения
инфекции; -
Уменьшает потери
жидкости; -
Позволяет
местно воздействовать различными
препаратами.
Недостатки:
-
Необходимость
выполнения большого количества
болезненых перевязок; -
Более
выраженная интоксикация организма
продуктами разрушения тканей; -
Большой расход
перевязочного материала.
Открытый
метод.
Данный
метод основан на использовании
высушивающего воздействия воздуха,
ультрафиолетового или инфракрасного
облучения. В результате действия
вышеперечисленных факторов быстро
образуется сухой струп, который играет
роль биологической повязки, препятствуя
проникновению инфекции и способствуя
более быстрой эпителизации. Быстрое
формирование струпа уменьшает также
интоксикацию организма. Преимуществами
открытого метода являются:
-
возможность
постоянно наблюдать за состоянием
ожоговой поверхности; -
больные не
подвергаются болезненным перевязкам; -
экономится
перевязочный материал.
При
открытом лечении ожогов поврежденную
поверхность после проведения первичного
туалета обрабатывают антисептиками с
коагуляционными свойствами (перманганат
калия, спиртовой раствор бриллиантового
зеленого и. т. д.) и оставляют открытой.
Окружающий воздух должен быть сухим,
температура его 26-28 С. Повторные обработки
антисептиками производятся 2-3 раза в
день.
Лучше
применять открытый метод в условиях
управляемой абактериальной среды.
Больных размещают в специальных палатах,
где обеспечивается ламинарный поток
стерильного, теплого воздуха (30-34˚С).
Созданы также палаты с установленными
источниками инфракрасного света и
воздухоочистителями. Инфракрасные лучи
способствуют более быстрому формированию
струпа.
Для
лечения открытым методом созданы
специальные кровати на воздушной
подушке. Преимуществом их является то,
что ткани не сдавливаются под силой
тяжести собственного тела.
Учитывая,
что для открытого лечения необходимо
сложное техническое оснащение, его
применение ограничено. Наиболее часто
к нему прибегают при ожогах лица, шее,
промежности. В таких случаях 3-4 раза в
день ожоговая поверхность обрабатывается
мазями.
Образовавшийся
струп при поверхностных ожогах сохраняется
до полного заживления, а в случае глубоких
после формирования демаркационной
линии удаляется оперативным способом.
Не
следует противопоставлять этих два
метода, на практике иногда приходится
их комбинировать.
Механизм развития ожоговой болезни
Развивается недуг при поступлении в кровь большого количества элементов клеточного распада и токсинов, которые образуются от массивного некротического очага и паранекроза тканей..
Ферменты протеолитические, простагландины, калий, серотонин, натрий и гистамин резко повышают свой уровень в крови, увеличивая капиллярную проницаемость. Плазма, проникая сквозь стенки сосудов покидает русло, скапливаясь в тканях, что приводит к снижению объема циркулирующей крови. Сужающиеся сосуды выбрасывают в кровь катехоламин, адреналин и норадреналин. Внутренние органы начинают страдать от нехватки кровоснабжения и случается гиповолемический шок.
Кровь сгущается, обмен водно-солевой нарушается. Сбой работы важнейших органов усугубляется до патологического уровня. Так как системы (эндокринная и иммунная) истощены, а влияние на них тканевого распада токсического характера постоянно усиливается.