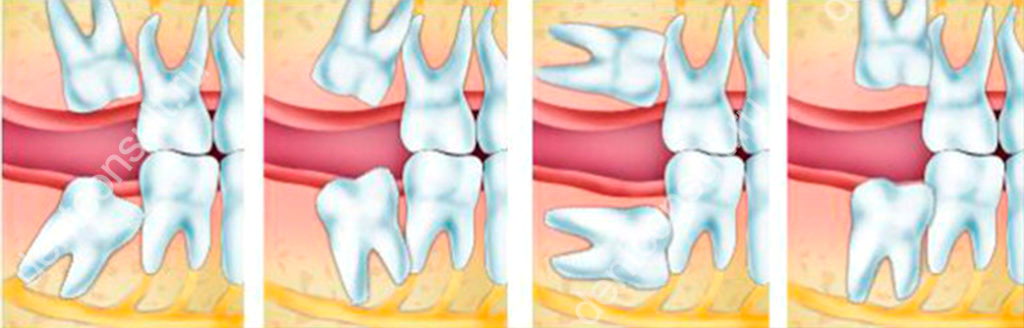
Что такое патология
Содержание:
Причины
Профилактика патологий плода предполагает исключение из жизни молодой мамы тех факторов, которые могут спровоцировать развитие внутриутробных отклонений. К самым распространённым причинам таких заболеваний относятся следующие.
Наследственность
Если вы знаете о наличии у вас в роду генетических отклонений, ещё перед зачатием необходимо пройти ряд обследований и .
Неблагоприятные условия окружающей среды
Работа мамы на химическом заводе, в лаборатории с токсическими веществами, проживание рядом с крупными промышленными предприятиями или радиационной зоне может привести к необратимым последствиям.
Неправильный образ жизни
Внешние уродства новорождённых очень часто обусловлены курением, алкоголизмом, наркоманией, недостаточностью или скудностью питания матери во время беременности.
Заболевания
Вирусные и бактериальные заболевания могут обернуться для малыша самыми опасными патологиями:
- грипп до 12 недель заканчивается либо выкидышем, либо ребёнок будет совершенно здоровым;
- грипп после 12 недель может привести к и патологиям плаценты;
- краснуха чревата глухотой, слепотой, глаукомой и поражением костной системы плода;
- токсоплазмоз, передающийся через кошек, провоцирует развитие микроцефалии, менингоэнцефалита, водянки мозга, поражение глаз и ЦНС;
- гепатит В: опасен внутриутробным заражение плода этим вирусом, в результате 40% детей получается вылечить, но 40% погибают в возрасте до 2 лет;
- цитомегалия может передаться малышу в утробе, и он рискует родиться слепым, глухим, с циррозом печени, поражением кишечника и почек, .
Венерические заболевания не менее опасны для внутриутробного развития плода:
- герпес может передаться ребёнку и стать причиной таких патологий, как микроцефалия, гипотрофия, слепота;
- у заражённого сифилисом плода наблюдаются специфическая сыпь, поражение костной системы, печени, почек, ЦНС;
- гонорея приводит к заболеваниям глаз, конъюнктивиту, генерализованной инфекции (сепсису), амниониту или хориоамниониту.
Чтобы избежать таких опасных последствий для жизни и здоровья ещё не рождённого малыша, родители должны сделать всё возможное, чтобы устранить выше перечисленные причины. Уйти с вредной работы, переехать подальше от промзоны, бросить курить и пить, полноценное питаться, избегать болезней и пролечивать их при первых же симптомах. Узнать о патологии плода можно уже в 12 недель, когда производится первое обследование на её наличие.
Античные представления о болезни.
Человекнесомненно размышлял о природе болезни с древнейших времен. Однако не только в первобытном обществе, но и в развитых древних цивилизациях Египта, Месопотамии и Персии болезнь оставалась таинственным событием, вызывавшим к себе религиозное отношение. Научный подход к проблеме впервые отразился в трудах школы Гиппократа (4 в. до н.э.). Ученые Древней Греции и Рима оставили множество отличных описаний внешних признаков болезней и травм, и сами такие описания впервые возникли в рамках научной патологии; однако без вскрытия трупов, конечно, невозможно было продвинуться дальше. Античные авторы допускали существование четырех жидкостей (крови, флегмы, желтой и черной желчи), четырех элементов (воздуха, воды, огня и земли) и четырех качеств (тепла, холода, влажности и сухости), которые все были связаны между собой. Так, кровь считалась теплой и влажной, как воздух; флегма – холодной и влажной, как вода; желтая желчь – теплой и сухой, как огонь; а черная желчь – холодной и сухой, как земля. Правильное сочетание жидкостей во всем теле и отдельных его частях обеспечивало здоровье; неправильное – порождало соответствующую болезнь.
Болезнь Мухи—Хаберманна
Болезнь Мухи—Хаберманна (Mucha—Habermann) — довольно распространенное, но редко распознаваемое кожное заболевание, встречающееся у детей. Характерно появление оспоподобных везикул на коже туловища, бедер, предплечий. Эти элементы могут эволюционировать в геморрагии, некроти-зироваться и разрешаются обычно с образованием корочек. Как правило, кожные поражения протекают изолированно, но иногда сопровождаются субфебрильной лихорадкой, а в ряде случаев — артритом (в том числе по типу ревматоидного артрита), склеродермией, интерстициальным пневмонитом, повышенной чувствительностью к укусу пчел. Предполагают возможную связь заболевания с реактивацией инфекции, вызванной вирусом Эпштейна—Барр.
Лекция №2. Воспаление.
Воспаление –
типический патологический процесс.
Воспаление
– сложная эволюционно
выработанная защитная приспособительная
реакция целостного организма,
характеризующаяся развитием функциональных
и структурных сосудисто-тканевых
изменений в месте повреждения, направленных
на устранение повреждающего агента и
восстановление поврежденных тканей.
Существуют различные
теории воспаления. Вирхов предложил
нутритивную
теорию воспаления
(воспаление обусловлено нарушением
питанием тканей и клеток). Ученик Вирхова
Конгейм выдвинулсосудистую
теорию
воспаления (развитие
воспаления связано с характерными
изменениями в микроциркуляторных
сосудах, в которых повышается проницаемость
и происходит процесс экссудации). Эти
теории относятся кXIXвеку. Позже Шаде выдвинулфизико-химическую
теорию
воспаления (важная причина
воспаления – изменение электростатических
зарядов, а также процессы гиперосмии,
гиперионии, гиперонкии). Но стержневой
теорией до сих пор остается теория
Мечникова –биологическая или
эволюционная теория
– учение
о фагоцитозе, эволюционный и системный
подход в оценке воспаления.
Воспаление имеет
два аспекта – местные изменения и общие.
Местные проявления
воспаления:
боль или латинское
dolo;
припухлость или
tumo;
жар – calo;
покраснение –
rubor;
нарушение функции.
Первые четыре
признака сформулировал Клавдий Гален,
последний выдвинул Цельс.
|
Признак |
|
|
Покраснение |
Артериальная |
|
Припухлость |
1.артериальная 3.пролиферация |
|
1.артериальная 2.повышение |
|
|
1.действие 2.механическое 3.повышение |
|
|
Нарушение |
1.альтерация 3.нарушение 4.рефлекторное |
Все локальные
изменения при воспалении протекают в
три стадии:
альтерация;
экссудация;
пролиферация.
По преобладанию
того или иного локального изменения
воспаление подразделяют на следующие
типы:
альтеративное;
экссудативное;
-
катаральное;
серозное;
фибринозное;
-
геморрагическое;
гнилостное;
смешанное.
пролиферативное.
Другой принцип
классификации воспаления – по длительности
течения:
острое (до трех
недель);
подострое (от
трех до шести недель);
хроническое
(свыше шести недель).
Третий принцип –
по выраженности воспалительной реакции:
нормэргическое
(сила воспалительного ответа равна
силе раздражителя;
гипоэргическое
(ответная реакция слабее);
гиперэргическое
(ответная реакция сильнее).
Что такое отчет о патологии, что он включает?
Ткани / органы / клеточная масса / жидкости, отправляемые в лабораторию для исследования патологом, называются образцами. Отчет о патологии является результатом проведенного исследования этих образцов. Отчет о патологии (в России – заключение по результатам гистологического исследования) должен включать:
- ФИО и возраст пациента
- Дата образца
- Номер и дата отчета
- ФИО врача, которым готовиться заключение
- Наименование исследуемого образца
- Из какой части тела взят образец для исследования, и каким методом
- Реагент (краситель), использованный при исследовании образца
- Каким методом было проведено исследование
- Клинический (предварительный) диагноз: диагноз, указанный врачом, которым было инициировано направление образца на исследование.
Также заключение может включать в себя разделы:
- Макроскопическое описание: описываются видимые признаки исследуемого образца, например, количество, цвет, размеры образцов.
- Микроскопическое описание: в этой части описываются свойства образца, исследованные под микроскопом. Информация, приведенная в этом разделе, понятна, как правило, только врачам.
- Заключение: это диагноз патолога. Указываются степень тяжести и масштаб выявленного заболевания. Если в исследуемом образце нет признаков заболевания, это может быть «обнаружено в норме». Такое утверждение, как «рекомендуется повторная биопсия», может быть также включено в отчет. Диагностический раздел заключения содержит достаточную информацию для лечащего врача. Становится ясно, была ли болезнь обнаружена. И методы последующего лечения уже будут определяться в зависимости от стадии заболевания.
Дают ли результаты патологических исследований точный диагноз?
Поставить точный диагноз возможно только при следующих условиях:
- Образец должен быть взят из правильного места и соответствующим методом.
- Полученный материал должен быть достаточным для экспертизы.
- Материал должен быть исследован верным методом.
- Патологические особенности заболевания должны быть специфическими для этого заболевания.
Результаты исследования могут указывать на более, чем одно заболевание или состояние. Иногда образец может быть недостаточным из-за метода его извлечения. В таких случаях, прежде чем поставить окончательный диагноз, патолог может запросить проведение повторного исследования, чтобы получить дополнительную информацию или взять новый образец другим методом,
Что означает «никаких патологических изменений не выявлено»?
Заявление о том, что в образцах, направленных в лабораторию, патологические изменения не были обнаружены, делается при отсутствии каких-либо пораженных тканей или нарушений. Невозможность наблюдать какие-либо патологические изменения не всегда свидетельствует о том, что человек здоров. Подобное утверждение используется только для конкретно взятого образца. Нужно учитывать, что образцы могут быть взяты из неповрежденной ткани и клеток. В таких случаях отбор проб повторяется, если все еще есть подозрение на наличие заболевания.
Что означает задержка результата исследования?
После того, как исследуемый материал попадает в лабораторию, время, необходимое для подготовки заключения, не регламентировано в сроках. Это время может затягиваться, если материал взят из трудно исследуемой ткани (например, кости), если существует необходимость в специальной процедуре для диагностики исследуемого образца, или имеется нехватка персонала в лаборатории в связи с большой загрузкой.
Поэтому, если выдача заключения задерживается, не стоит рассматривать это, как результат халатности. Отчеты о цитологических исследованиях готовятся в более короткие сроки, чем другие исследования. Но следует иметь в виду, что подготовка некоторых заключений может занять целый месяц.
Могут ли быть перепутаны образцы в лаборатории?
Образцы отправляются в лабораторию с уникальным штрих-кодом, включающим информацию о пациенте и взятом образце. Как только образец доставлен в лабораторию, ему присваивается номер, он регистрируется и маркируется. Имена на контейнере и в форме проверяются патологом до исследования
Подобные меры предосторожности предпринимаются, чтобы избежать ошибок. Но, если Вы в чем-то сомневаетесь, поговорите со своим врачом
При необходимости врач свяжется с лабораторией. :>>> Laboratory Tests
Ресурсы и Cсылки:
1- What is pathology?,2- Understanding pathology tests,3- Blood and pathology tests
Механизм развития патологического процесса
Микробная флора, вирус или какой-либо другой неблагоприятный фактор внешней или внутренней среды, воздействуя на орган с частично или полностью нарушенной нервной трофикой, являются разрешающими факторами патологического процесса, а доминирующий из этих факторов определяет специфику патологии органа.
Системная врожденная или приобретенная патология органов и тканей характеризуется не только изменением сегментарной иннервации, но и появлением пятен и образований, состоящих из меланоцитов и невусных клеток. Невус бывает различной формы и окраски: от бледно-розового до темно-коричневого, причем, цвет невуса свидетельствует о характере патологии и длительности ее существования, в частности, розовый цвет – патология приобретенная, существующая от нескольких месяцев до нескольких лет, темно-коричневый часто свидетельствует о наследственной патологии. Невус проявляется, как правило, в районе поврежденного сегмента спинного мозга, либо в непосредственной близости от позвоночника, либо в удалении от позвоночника, но в обоих случаях в области иннервации данным сегментом.
В основе этиопатогенетического понимания каждого заболевания лежит следующая причинно-следственная концепция: причина одна – нарушение иннервации органа или ткани по сегментарному типу в результате сдавления деформированным позвоночником корешков спинного мозга на этом уровне, а следствия возникновения и развития патологического процесса могут быть разными и зависят от конкретных на данный момент факторов внешней и внутренней среды, как от отдельных, так и от суммарных в том или ином сочетании.
При сдавлении структур спинного мозга и его корешков, нарушениях функционирования медуллярного аппарата нарушается соотношение симпатической и парасимпатической иннервации органов и тканей, изменяется характер эфферентной импульсации на уровне сегментарной иннервации, а также характер афферентной импульсации в вышележащие центры регуляции вегетативных функций. В этих центрах также нарушается соотношение функционирующих структур, что в свою очередь, изменяет состояние гладко-мышечных органов и, прежде всего бронхов, желудочно-кишечного тракта, кровеносных сосудов, мочевыводящих путей, а также паренхиматозных органов.
Патологическая афферентация больного органа на контролирующие его клетки спинного и головного мозга усугубляет патологические процессы в мозге. Вместе со снижением электрической активности поврежденных нейронов, нарушается баланс возбуждающих и тормозящих импульсов и их интеграция в ганглиях, проводимость импульсов, поступающих от коры головного мозга и из центров спинного мозга к органу, и их обратная связь.
При патологии даже одного сегмента спинного мозга могут возникнуть не только нарушения функций органа в соответствии с сегментарным уровнем иннервации, но и системные заболевания, т.к. при этом изменяется характер афферентной и эфферентной импульсации выше и ниже уровня повреждения.
Вследствие этого основополагающим и первоначальным приемом при лечении различных заболеваний должно быть воздействие направленное на предупреждение атрофии мышечно-связочного аппарата позвоночника, образования артроза и спондилеза позвоночника, протрузии или грыжи межпозвоночного диска, воздействие, направленное на устранение деформации позвоночника, направленное на устранение нарушений ликвородинамики, на устранение пережатия паравертебральных артерий и корешков спинного мозга. Этот прием – коррекция сегментарной иннервации (КСИ).
2.Гиперлипидемия, виды, этиология, патогенез, последствия.
Гиперлипидемия —
это
повышение содержания липидов (триглициридов
и холестерина) в крови. ( более 8 г/л).
Виды:
В основе классификации гиперлипидемий
пребывает оценка концентрации липидов
и липопротеинов в плазме крови. Различают
след.типы гиперлипидемий:
Тип
I — характеризуется высоким содержанием
триглицеридов;
Тип
Iа – отличается высоким содержанием
холестерина;
Тип
IIb – предусматривает высокую концентрацию
холестерина и триглицеридов;
Тип
III – возникает по причине накопления
фрагментов хиломикронов, при этом в
сыворотке крови имеет место избыточное
содержание триглицеридов и холестерина;
Тип
IV – характеризуется увеличением
содержания триглицеридов и нормальным
уровнем холестерина;
Тип
V – включает увеличение главным образом
концентрации холестерина и триглицеридов.
Смешанная
гиперлипидемия явл.частой патологией,
при которой у больных из одной семьи
существует один из трех различных типов
этого заболевания.
Этиология
(причины):
Гиперлипидимия явл.следствием образа
жизни человека: питания, какие мед.препараты
принимает, физической активности, веса
(ожирение), курения. Так же при наличии
сах.диабета, пониженной функции щитовидной
железы, беременности гиперлипидимия
развивается активнее. Так же эта болезнь
может носить наследственный характер
при нормальном весе и здоровом образе
жизни. В группу риска входят люди старше
45 лет (мужчины) и 55 лет (женщины).
Последствия:
ожирение, атеросклероз, ишемическая
болезнь сердца, инфаркт, инсульт.
Острая форма заболевания
Говоря о соматических процессах, необходимо классифицировать их по характеру развития и течения на острые и хронические.
Разграничение этих форм носит порой условный характер, ведь подавляющая часть болезней в острой стадии без надлежащего лечения трансформируется в хроническую патологию. Исключением служат болезни, симптомы которых могут проходить самостоятельно (ОРЗ), или те, которые заканчиваются летальным исходом, если недуг вызывает в организме процессы, несовместимые с жизнью.
Острое соматическое заболевание – патология, которая развивается быстро, а клиническая картина имеет ярко выраженный характер. Не заметить у себя признаки острой патологии практически невозможно.
Прежде всего, к болезням с острым течением относится большая часть вирусных и бактериальных процессов, отравления, воспаления на фоне инфекций. Таким образом, для болезни с острой формой характерно воздействие внешнего фактора, например вируса, бактерии, токсина.
Процесс может длиться от одного дня до полугода. Если за этот период заболевание не будет ликвидировано, можно считать, что острая форма перешла в хроническую.
Диагностика и сроки
Пренатальная диагностика отклонений в развитии плода — сложный и ёмкий процесс. Один из самых важных этапов — , который представляет собой комплекс обследований, назначаемых беременным в 12, 20 и 30 недель. Как правило, это исследование крови на наличие биохимических сывороточных маркеров хромосомных нарушений. Обычно проверка плода на патологии включает в себя следующие мероприятия.
Анализы крови
I триместр (двойной тест):
- свободная β-субъединица (её концентрация) ХГЧ;
- PAPP-A: плазменный протеин A.
II триместр (тройной тест на патологию плода):
- выявляется или общий ХГЧ, или же, как и в I триместре, свободная β-субъединица ХГЧ;
- α-фетопротеин (белок АФП);
- свободный эстриол (неконъюгированный).
Обязательным дополнением к анализам крови является УЗИ. Оценка результатов всегда комплексна. Однако анализ крови на патологию плода вкупе даже с УЗИ не может дать 100% гарантии, поэтому при подозрении на отклонения проводятся инвазивные методы диагностики: хорионбиопсия и кордоцентез.
Хорионбиопсия
Это получение ткани хориона на выявление и профилактику хромосомных болезней, носительство хромосомных аномалий и моногенных болезней. Производится в виде пункции матки, которая может осуществляться через брюшную стенку, влагалище или шейку матки специальными щипцами или аспирационным катетером.
Те родители, которые хотят знать, как определить патологию плода на ранних сроках, могут воспользоваться данным анализом, так как его основное преимущество — выполнение диагностики уже на 9-12 неделях, а также быстрое получение результатов (2-3 дня). Показания к проведению:
- возраст старше 35 лет;
- наличие ребёнка с ВПР (врождённым пороком развития), моногенной, хромосомной болезнями;
- наследственность хромосомной аномалии, генной мутации;
- в 10-14 недель беременности, по данным эхографии, толщина воротникового пространства более 3 мм.
Данный анализ на патологию плода достаточно болезненный и может спровоцировать кровотечение, но при опытном медицинском персонале всё проходит без осложнений.
Кордоцентез
Это метод получения пуповинной (кордовой) крови ребёнка для исследования. Производится обычно параллельно амниоцентезу (анализу околоплодных вод). Возможен не ранее 18 недель.
Под инфильтрационной анестезией через брюшную переднюю стенку делают прокол иглой и выкачивают из сосуда пуповины необходимое количество крови. Такое обследование плода на патологии может выявить хромосомные и наследственные заболевания, резус-конфликт, гемолитическую болезнь.
УЗИ
Одна из самых верных и надёжных диагностик — ультразвуковое исследование. Многих родителей волнует, какие патологии плода можно выявить при беременности на УЗИ, а какие могут остаться, что называется, «за кадром».
УЗИ на 12 неделе выявляет:
- пороки ЦНС (анэнцефалию);
- отсутствие брюшинной передней стенки (гастрошизис);
- патологию позвоночника у плода;
- пупочную грыжу (омфалоцеле);
- отсутствие конечностей;
- синдром Дауна.
На 20 неделе практически все видимые патологии плода на УЗИ могут быть диагностированы. Это объясняется тем, что большинство внутренних органов и систем малыша уже хорошо сформированы.
На 30 неделе ультразвуковое исследование может лишь подтвердить или опровергнуть данные, полученные другими методами (с помощью анализа крови, кордоцентеза, хорионбиопсии).
Теперь — о том, какие патологии плода не выявляет УЗИ:
- слепоту;
- умственную отсталость;
- глухоту;
- мелкие пороки органов у плода — непроходимость протоков печени, дефекты сердечных перегородок;
- генетические болезни: миопатию Дюшена, муковисцедоз, фенилкетонурию;
- хромосомные патологии плода — синдром Эдвардса, Патау, Тернера.
Однако последняя группа из этих отклонений не ускользает всё-таки от врачей, так как их помогает выявить анализ крови беременной на патологию плода и другие методы диагностики.
Молодая мама не может сама почувствовать никаких симптомов того, что с её малышом что-то не в порядке. Только комплекс диагностических мероприятий на разных этапах беременности может выявить отклонения. Таким образом, признаки патологии плода на ранних сроках, выявляемые УЗИ, должны быть визуально заметны. Это внешние отклонения в его развитии: форма черепа, соотношение размеров, особенности кожных складок и др.
К сожалению, бывают случаи, когда ребёнок рождается с патологиями, не выявленными пренатально. Происходит это либо из-за неопытности и непрофессионализма медицинского персонала, либо из-за неисправности или ветхости ультразвукового оборудования.
Что такое анатомическая патология?
Анатомическая патология – это отрасль медицины, изучающая влияние заболевания на структуру органов организма, как в целом (грубо), так и микроскопически. Основная роль анатомической патологии заключается в выявлении аномалий, которые могут помочь диагностировать заболевание и управлять лечением. Хотя одним из частых применений анатомической патологии является помощь в выявлении и лечении различных типов опухолей или раковых заболеваний, она также полезна при оценке других состояний, включая заболевания почек и печени, аутоиммунные расстройства и инфекции. На самом деле, в большинстве больниц, все ткани, удаленные во время операции, должны быть исследованы патологоанатомом.
Анатомическая патология несколько отличается от клинической патологии (или лабораторной медицины), которая занимается измерением химических составляющих крови и других жидкостей организма (клиническая химия), анализом клеток крови (гематология) и идентификацией микробов (микробиология). Хотя большинство тестов были бы классифицированы как клиническая патология, многие из них используются в сочетании с анатомическими процедурами патологии. На самом деле, технический прогресс размывает различия между ними во многих областях. Перекрытия включают, например, проточную цитометрию, цитогенетику и молекулярную патологию, которые могут быть выполнены как на образцах тканей, так и на образцах крови или жидкости тела. Таким образом, некоторые знания в этой области медицины могут помочь вам лучше понять тесты, которые ваш врач может рассмотреть в диагностике, мониторинге и лечении патологического состояния.
Существует два основных подразделения в рамках анатомической патологии:
- Гистопатология, которая включает в себя исследование интактной ткани из биопсии или операции под микроскопом. Этому часто способствует использование специальных методов окрашивания и других сопутствующих тестов, таких как использование антител для идентификации различных компонентов ткани.
- Цитопатология (цитология), которая представляет собой исследование отдельных клеток или небольших групп клеток из соскобов или аспирации жидкости или ткани под микроскопом. Общим цитологическим тестом является мазок папилломы шейки матки. Технологи часто просматривают препараты и сообщают о результатах, но во многих случаях патологоанатом дает окончательный диагноз практикующему врачу.
Анатомические патологи также участвуют в проведении посмертных исследований (вскрытий). Вскрытие может быть произведено после того, как человек умер от болезни, которую по какой-либо причине нельзя было правильно или полностью диагностировать, до наступления смерти. Врач будет запрашивать согласие семьи на проведение вскрытия. Если причина смерти подозрительна или связана с незаконной деятельностью, вскрытие будет произведено судебно-медицинским патологоанатомом. Согласие ближайших родственников не требуется, для проведения таких судебно-медицинских вскрытий.
Этиология. Патогенез. Нозология
Этиология— учение о причинах и условиях возникновения
болезней и патологических процессов.
Факторы, вызывающие заболевания,
называютсяэтиологическими. Их
можно подразделить на внешние и
внутренние. Факторы внешней среды
(экзогенные) классифицируются как
физические, химические, биологические
(например, микроорганизмы) и социальные.
Они совместно с внутренними (эндогенными)
определяют как условия возникновения,
так и характер течения болезней. К
внутренним факторам относятся
наследственные и приобретенные свойства
организма. Наследственные качества
организма определяютсягенотипом,
т.е. совокупностью генов. К приобретенным
свойствам относятся особенности
сложившегося типа реакций на раздражители
внешней среды, изменения в нейроэндокринной
системе, нарушения гомеостаза, различные
изменения структуры и функций тканей
и органов, возникшие в результате
индивидуальной жизни данного организма.
Например, имеется наследственная
предрасположенность к развитию
гипертонической болезни. Однако это
ещё не означает фатальной неизбежности
её возникновения. Наследственные факторы
обусловливают повышенную реактивность
вегетативных центров регуляции
артериального давления и повышенную
готовность гладких мышц сосудов к
сокращению. Приобретенные факторы —
появившиеся в течение жизни изменения,
например, ненормально большое возрастание
активности прессорной системы почек
(ренин — ангиотензин — альдостерон),
развившийся атеросклероз сосудов,
повышенная возбудимость сосудодвигательных
центров вследствие длительной
эмоционально-психической травматизации
и т.д. При сочетании наследственной
предрасположенности с перечисленными
приобретенными факторами может развиться
гипертоническая болезнь.
Патогенезпредставляет собой учение о сущности
болезни, о структурно-функциональных
изменениях, наблюдаемых при болезни и
механизмах их развития. При изучении
патогенеза рассматриваются пути
проникновения, распространения и
локализации болезнетворного агента.
Например, вирусы (гриппа или аденовирусы)
попадают в дыхательные пути респираторным
путём. Здесь же локализуется и развивается
первичный патологический процесс. Вслед
за вирусами через поврежденные ими
барьеры верхних дыхательных путей
проникают возбудители бактериальной
инфекции
Может возникнуть вторичный
очаг инфекции как в месте внедрения,
так и в других участках тела вследствие
распространения инфекции с током крови
(гематогенный путь) или другим путём.
При изучении патогенеза болезни важно
установить первичный патологический
процесс, т.е. звено, с которого начинается
цепь дальнейших патологических изменений.
Например, экзогенным этиологическим
фактором ангины (тонзиллита) являются
стрептококки или стафилококки
Первичным
патогенетическим звеном ангины является
повреждение клеток миндалин, вызванное
микробами и их токсинами. Затем развивается
аутоиммунный воспалительный процесс.
Он локализуется в соединительной ткани
суставов, в сосудах, клапанах сердца, а
также в мышечной ткани сердца. Развивается
ревматизм. Данные изменения можно
рассматривать как второй эшелон
патогенетических процессов, которые
взаимосвязаны с первичными звеньями
патогенеза.
Нозология— учение о болезнях, включающее
биологические и медицинские их основы,
вопросы этиологии, патогенеза,
номенклатуры, классификации, лечения.Главным звеном патогенезаназывают
тот процесс, который является ведущим
и от которого зависят остальные. Например,
главным патогенетическим звеном ангины
является стрептококковый инфекционный
процесс,. а ревматизма — аутоиммунный
воспалительный процесс, который в
дальнейшем может протекать и без участия
стрептококков или стафилококков —
исходного этиологического фактора.
Нозологическая
форма— это конкретное заболевание,
имеющее клинические проявления,
этиологию, патогенез и морфологическую
картину.
В соответствии с
установлением этиологии и патогенеза
заболевания определяется и принцип
лечения. При лечении ангины применяются
противомикробные средства (антибиотики
и сульфаниламиды), т.е. этиотропно (на
причину) действующие вещества. Для
лечения ревматизма потребуется также
применение лекарственных средств,
уменьшающих интенсивность воспалительного
процесса (ацетилсалициловая кислота,
бутадион), в ходе которого могут возникнуть
необратимые изменения, например,
сморщивание клапанов сердца. Этот
принцип лечения называется патогенетическим.