Сколько стоит сдать пцр-анализ
Содержание:
Ход анализа полимеразной цепной реакции
Анализ ПЦР происходит в 4 основных этапа:
- подготовка материала к копированию;
- объединение фрагмента ДНК и праймера;
- копирование генетического набора исследуемого материала;
- идентификация и оценка полученного ДНК-набора.
Этап 1
Образец подогревают до температуры 94-98°C в специальном приборе — амплификаторе, который программируется на выдерживание точных температур с низкой погрешностью. Заданная температура держится на протяжении минуты-двух. Это необходимо для денатурации ДНК, чтобы двойная спираль разошлась на две отдельные цепочки.
Этап 2
Температура в амплификаторе понижается до 72-75°C для того, чтобы праймер смог распознать сходный с ним участок ДНК-цепи и объединиться с ним.
Праймеры — это специальные реагенты, которые подходят только к одному виду возбудителя. Если необходимо провести анализ на несколько патогенов, то в образец добавляют необходимое количество праймеров.
На этой стадии ДНК реплицирует свою матрицу, используя праймер.
Возможности лаборатории ограничены наличием праймеров для определенных микроорганизмов, поэтому диапазон возможностей определяется наличием таких образцов.
Этап 3
В этом отрезке происходит увеличение генетического материала возбудителя. К праймеру с матрицей приближается фермент и воспроизводит новую цепь ДНК, идентичную той, которая содержалась в первоначальной цепочке.
Когда синтез окончен, завершается один полный цикл полимеразной цепной реакции. По времени он продолжается в среднем до 3 минут. За это время происходит удваивание материала. Дальнейшее увеличение количества цепочек происходит в геометрической прогрессии, и к окончанию анализа успевает пройти 50-80 циклов.
Этап 4
Этап, требующий внимательности и особой тщательности со стороны персонала.
Определение микроорганизма происходит с использованием электрофореза или меток, наносимых окраской. При использовании электрофореза определяющим моментом становится длина фрагментов ДНК, а при использовании меток — развитие окраски в ходе ферментативной реакции.
Виды анализов на ЗППП
При проведении лабораторных исследований устанавливается точный диагноз и назначается терапия, направленная именно на устранение выявленных возбудителей.
Наиболее эффективными методами считаются:
- анализ крови;
- анализ мочи;
- соскоб из уретры и цервикального канала;
- исследование спермы;
- анализ секрета простаты.
Анализ крови
Анализ крови на ИППП выполняется методом прямой и непрямой иммунной флюоресценции. Материал окрашивают особыми антителами в сочетании с красителями.
Например, достоверность подобного исследования достигает при выявлении:
- сифилиса — 100%;
- микоплазмоза – до 70%;
- хламидиоза – 98%.
Можно выделить следующие исследования:
- анализ крови на TORCH инфекции: токсоплазмоз, краснуха и цитомегаловирус;
- RW – реакция Вассермана (применяется для выявления сифилиса);
- ВИЧ-инфекции, гепатиты B и C.
Анализ мочи
С помощью общего анализа мочи диагностируется воспалительный процесс в мочеполовой системе, а также наличие инфекции.
Для ПЦР мочу сдают в основном мужчины. Единственным и главным недостатком такого метода обследования является то, что можно установить лишь сам факт наличия бактерий, но невозможно определить их количество.
Соскоб из уретры и цервикального канала
Эта диагностика является наиболее эффективной для определения ИППП. Методика совершенно безопасная и безболезненная. Мазок позволяет обнаружить как наличие вредных микроорганизмов, так и их количество.
Забор проводится следующим способом: врач соскабливает материал из уретры и цервикального канала (только у женщин) с помощью специальных инструментов.
Сперма и секрет простаты
Метод диагностики предназначен для обнаружения в биоматериале:
- специфических фрагментов ДНК основных возбудителей инфекций, которые могут передаваться половым путём;
- урогенитальных инфекций мочеполовой системы у мужчин (к ним относятся: гонорея, хламидиоз, трихомониаз, микоплазмоз, уреаплазмоз).
Главным преимуществом диагностики является установление не только наличия возбудителей, но и определение точного их количества.
Семенную жидкость пациент собирает самостоятельно в контейнер. Секрет простаты собирает врач после массажа предстательной железы.
Что такое ПЦР на ИППП
ПЦР (полимеразная цепная реакция) на ИППП – это анализ, который позволяет выявить 12 самых распространённых инфекционных заболеваний, передающихся половым путем.
Показания к назначению ПЦР на ЗППП
Показания к назначению ПЦР на ИППП:
- высыпания в области половых органов;
- боль во время мочеиспускания;
- зуд или жжение;
- обильные выделения с резким и неприятным запахом;
- эрозии на слизистой или в области гениталий;
- видоизменение (разрастание эпителия) слизистой в области шейки матки;
- воспаление мочеполовой системы;
- изменение цвета семенной жидкости у мужчин;
- увеличение лимфатических узлов в области паха;
- нарушение менструального цикла;
- случаи выкидышей, патологий при беременности, трудности с зачатием;
- наличие кисты на яичниках;
- наличие спаек в области малого таза;
- боли внизу живота;
- наличие простатита у мужчин.
Следует отметить, что вне зависимости от симптомов, проходить обследование должны все в случаях:
- незащищенного полового акта с двумя или более партнёрами в течение 6 месяцев;
- планирование беременности.
Преимущества и недостатки метода
Преимущества метода:
- Высокий процент достоверности. Даже если в биоматериале была обнаружена единичная клетка возбудителя, диагностика её выявит.
- Оперативность получения результата.
- Универсальность исследования. ПЦР на ИППП можно выполнять при взятии любого материала: мазок из влагалища или уретры, кровь, сперма.
- Специфичность процедуры. Во время анализа находят специфичный фрагмент ДНК, который принадлежит конкретному вирусу.
- Доступность. Проводят такие обследования практически все лаборатории.
- Достаточно одной пробы, чтобы определить наличие или отсутствие ИППП.
Есть и недостатки в проведении процедуры, которые необходимо учитывать, прежде чем сдавать анализ:
- Вероятность ложного результата. Её процент очень низкий, но все же возможен.
- Возможность микроорганизмов мутировать структуру ДНК. В таком случае выявить болезнь будет сложно. Это редкость, но стоит учитывать этот фактор при обследовании.
- Некоторых возбудителей сложно выявлять. Например, хламидиоз или трихомоноз. Чтобы результат был точным, приходится прибегать к стимуляции. Такие инфекции называют скрытыми.
Какие заболевания можно выявить с помощью ПЦР?
С помощью ПЦР методики можно обнаружить практически все вирусы и инфекции. Комплексный анализ предполагает сдачу стандартного перечня именуемого в медицине группа «ИППП-12».
Состав комплекса ИППП-12
ИППП-12 может применяться при целом комплексе инфекций, в который входят:
- Уреаплазмоз. Обычно протекает бессимптомно, но может стать причиной выкидыша, поэтому требует незамедлительного лечения при планировании беременности.
- Микоплазмоз. Наиболее распространённые симптомы: боли в паху (усиливаются при половом акте), жжение при мочеиспускании, выделения. Мужчины являются носителями.
- Хламидиоз. Хламидии опасны тем, что поражают уретру, кишечник и шейку матки. При отсутствии надлежащей терапии приводят к бесплодию у женщин.
- Трихомонада. К наиболее частым симптомам относятся: покраснение и отёк половых органов, обильные выделения с резким неприятным запахом, небольшие язвочки на гениталиях. У мужчин заражение всего проходит бессимптомно, но может появляться жжение при мочеиспускании. Наряду с этой инфекцией, врачи могут выявить у женщин ещё такое заболевание, как трихомонадный кольпит. При отсутствии надлежащего лечения поражаются матка, яичники и мочевой пузырь.
- Кандидоз (молочница). Самые распространённые симптомы: зуд и обильные творожистые выделения.
- ВПЧ (вирус папилломы человека) 16 и ВПЧ 18. Различают бессимптомные (дисплазия) и клинически ярко выраженные варианты заболевания (кондиломы, папилломы и бородавки). Большинство из них безопасные. Но необходимо постоянно наблюдаться у гинеколога. Самым опасным осложнением является онкология.
- Цитомегаловирус. Чаще всего протекает бессимптомно. Но может проявляться в виде обычной ОРВИ.
- Генитальный герпес тип 1 и тип 2. На половых губах появляется небольшое красноватое пятнышко, которое вызывает чувство жжения и зуда. Затем надувается пузырёк и нарастают болевые ощущения. Через 3–5 дней волдырь лопается и вытекает жидкость. На месте ранки образуются корочки. На десятый день все симптомы полностью исчезают.
- Гонорея. Возбудителем которой является нейссерия. Симптомы: сильные боли внизу живота, жжение и дискомфорт при мочеиспускании, выделения желтовато-белого цвета с резким неприятным запахом.
- Гарднереллёз (бактериальный вагиноз). Симптоматика схожа с молочницей.
- Сифилис и нейросифилис (по симптоматике похож на менингит).
- ВИЧ (СПИД).
Анализ ПЦР
Сущность метода состоит в том, что ДНК либо РНК взятого на исследование материала подвергается многократному преумножению (амплификации), что возможно при наличии ферментов. Благодаря этому получают большую массу ДНК либо РНК, по которой делают визуальную оценку. У специалистов имеется база сведений о строении всех болезнетворных возбудителей и в соответствии с ней дается оценка, какой микроорганизм получили.
Исследуемый материал (слюна, кровь, мокрота, др.) помещают внутрь специального прибора (амплификатор) и добавляют определенные ферменты. Они соединяются с исследуемыми ДНК либо РНК и вызывают синтез их копий. Посредством ПЦР возможно определить тип возбудителя, его количество.
Пробирки с исследуемым материалом
Плюсы и минусы
Методика ПЦР стала применяться в сфере медицины с недавнего времени и заняла важное место в диагностическом процессе. Преимущества метода:
Преимущества метода:
- Прямое определение возбудителя. Некоторые методы, к примеру, иммуноферментный анализ, даёт возможность выявить выделяемые микробами белки. Это косвенное определение присутствия возбудителей. А посредством ПЦР с высокой точностью выявляется кусочек ДНК, принадлежащий определённой инфекции.
- Специфичность методики. Поскольку ПЦР выявляет ДНК, принадлежащему возбудителю, получить ложное заключение практически невозможно (за исключением неизвестного возбудителя). А при иммунологическом методе может произойти ошибка вследствие перекрёстной реакции между антигенами.
- Большая чувствительность. Метод определяет присутствие даже очень малого количества бактерий либо вирусов в организме. Достаточно 10 болезнетворных клеток на одну пробу. Для других методов минимальное количество клеток должно быть не менее 105.
- Универсальность методики. Процесс исследования в отношении разных микроорганизмов схож из-за подобия всех ДНК, РНК. На основании этого в одной пробе возможно выявить несколько возбудителей.
- Быстрое получение заключения. От момента забора пробы до получения результата проходит не более 4-5 часов. При ПЦР не нужен посев культуры, поэтому метод довольно быстрый.
- Эффективность диагностирования при скрытых видах инфекций. Метод выявляет те микроорганизмы, которые трудно или вовсе не поддаются культивированию. Такие возбудители встречаются при скрытых формах заболевания.
- Широкая сфера использования. ПЦР может быть использована не только в целях диагностики болезней человека, но и для определения микроорганизмах в почве, продуктах, воде и пр.
Но можно столкнуться и с недостатками ПЦР-метода:
- Микробы способны изменяться. Возбудители могут меняться и мутировать. Поэтому они могут не поддаваться определению посредством ПЦР.
- Возможность умножения ДНК не только живого, но одновременно и мёртвого возбудителя. Чтобы избежать такой ситуации, использовать ПЦР можно только через 1-2 месяца после восстановления от перенесённой ранее болезни.
Кто из докторов выполняет расшифровку результатов ПЦР
Часто среди пациентов звучит вопрос о том, какой врач будет проводить расшифровку ПЦР исследования.
В первую очередь необходимо запомнить, что доверять результаты стоит тому же медицинскому работнику, что первоначально давал направление на исследование.

Связана эта рекомендация с тем, что в этом случае доктор будет представлять себе, что он ожидает увидеть в анализах. Сможет грамотно интерпретировать итоги, соотнося их с клинической картиной.
Получить направление наиболее часто можно от уролога, гинеколога или венеролога. Соответственно, после получения итогов относить бланк с результатами стоит кому-то из них
Важно помнить, что ПЦР – довольно дорогой метод диагностики. Его не принято использовать просто так, без специальных показаний к обследованию
Среди них:
- появление специфических для ЗППП симптомов
- обследование перед планированием беременности или процедурой искусственного оплодотворения
- поиск причин бесплодия и другие показания
Плюсы и минусы анализа ПЦР
- Достоинством методики является то, что в отличие от культуральных методов исследования, для выявления инфекции не требуется накопления агентов в организме. А в отличие от серологических анализов крови нет необходимости выжидать выработки антител к антигенам бактерий, вирусов, грибов или простейших. От момента заражения можно проводить тестирование. Идеальным можно считать ситуацию, когда интерпретация результатов проводится в день обращения к врачу. ПЦР выигрывает сравнение с ИФА и посевом по всем показателям, кроме одного: способности принимать прошлую инфекцию за настоящую в связи с высокой чувствительностью.
- Погрешности методики, приводящие к ложным результатам, в основном завязаны на неправильный выбор биологических образцов, удаленных от места воспалительных изменений или загрязнением их посторонней инфекцией в процессе забора или транспортировки, нельзя полностью полагаться на диагностику крови. Для половых инфекций предпочтительнее исследовать соскобы урогенитального эпителия.
- Еще одним аспектом становятся погрешности на этапе выполнения лабораторного этапа: старое оборудование, недостаточная квалификация персонала.
- Поэтому всегда предпочтительнее выбирать для исследования клинику с репутацией. Оснащенную современным оборудованием и расходниками и совмещающую в себе консультативный прием специалистов и лабораторные мощности.
Убедиться в симптомах.
COVID легко спутать с сезонной простудой и еще проще – с гриппом. Вот типичные симптомы:
- высокая температура от 38°С или озноб;
- кашель сухой или с небольшим количеством мокроты;
- разбитость, ломота в теле и головная боль;
- заложенность носа или насморк;
- боль в горле;
- иногда могут беспокоить тошнота, рвота и понос.
Потеря вкуса и обоняния – единственное характерное отличие COVID-19 от гриппа, на которое обращают внимание Центры по контролю и профилактики заболеваний США
Проявиться могут все симптомы сразу или только некоторые из них. Ощущения бывают как едва заметными, так и ярко выраженными.

Вызов врача на дом
Если человек узнал, что у его родственника или приятеля, с которым он недавно контактировал, обнаружен коронавирус, он должен вызвать на дом врача по месту регистрации. Специалист сделает осмотр, назначит анализ на COVID-19, а при необходимости и лечение. Забор мазка осуществляется двумя способами:
- лаборант приезжает на дом;
- пациент приходит в отведенный для этого изолированный бокс в поликлинике.

Чаще всего анализы на коронавирус берут на дому. До получения результатов пациенту не рекомендуется выходить из дома и контактировать с другими людьми. Больничный лист можно получить удаленно.

Вызов скорой помощи
При ухудшении самочувствия, появлении одышки и затруднении дыхания рекомендуется вызвать бригаду скорой помощи. Медицинская служба оценит состояние пациента и, если будут на это основания, госпитализирует его. В этом случае сдавать анализ на наличие вируса он будет в стационаре.
Частная клиника
Самый быстрый способ узнать, есть ли коронавирус, – обратиться в частную клинику. Здесь можно тоже приехать в бокс, надев маску и перчатки, или вызвать лаборанта на дом. Таким образом можно оперативно получить точный результат и дальнейшие рекомендации по лечению.
Кому надо быть особенно осторожным?
Группа риска – это те, у кого при заражении SARS-CoV-2 больше шансов получить симптомы, требующие вызова врача и госпитализации.
Вне зависимости от возраста в зоне высокого риска COVID-19:
- бывшие курильщики и курящие;
- люди с ожирением, т.е. те, у кого индекс массы тела выше 30 (рассчитать ИМТ);
- больные сахарным диабетом 2 типа;
- онкобольные;
- люди с тяжелыми проблемами сердца, легких и почек (например, с ишемической болезнью сердца, сердечной недостаточностью, ХОБЛ).
Как это работает?
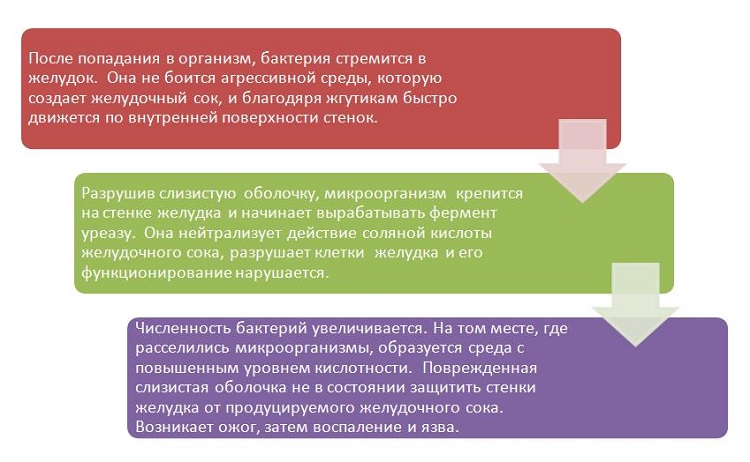
Сначала вирусную ДНК выделяют из материала, представленного в лабораторию, денатурируют: на этом этапе двухцепочечную ДНК-матрицу нагревают до 94—96 °C, чтобы цепи ДНК разошлись. Затем добавляют так называемые праймеры — начальные звенья цепочки, которые необходимы для старта синтеза новой копии, и так называемую полимеразу — тот самый фермент, который и будет заниматься репликацией ДНК.
Схема: как ДНК-полимераза копирует каждую из цепочек ДНК по отдельности. РНК-праймер изображен белым прямоугольником в начале каждой из двух цепей
Как правило, для лабораторной ПЦР используются ДНК-полимеразы из термофильных бактерий, поскольку в течение реакции смесь многократно охлаждают и нагревают. На следующем этапе в смесь из ДНК, полимеразы и праймеров добавляются нуклеотиды — то есть строительный материал для воспроизводства, после чего емкость с нею нагревается до 37°C, и процесс запускается.
На последующей стадии элонгации полимераза начинает синтез на каждой из двух цепочек разделенной ДНК недостающей пары. Происходит это по принципу комплементарности: фермент присоединяет напротив каждого нуклеотида, из которых состоят ДНК, противоположный. По завершении реакции цикл неоднократно повторяется (см. видео ниже).
Общая схема полимераной цепной реакции. Цифрами обозначены ее этапы.
В случае с вирусами, содержащими не «двойную» ДНК молекулу, а «одинарную» РНК (а это коронавирусы, или, например, ВИЧ), ученым приходится сначала провести обратную транскрипцию РНК с помощью фермента обратной транскриптазы, а уже потом производить амплификацию по той схеме, что была указана выше. Именно так, собственно, поступает и сам вирус, попадая в клетку, перед тем как встроить свою ДНК в человеческую и приступить к синтезу собственных белков, из которых состоит его «тело» (то есть не генетического материала, а самих вирусных частиц, при ПЦР же, наоборот, копируется генетический материал, а не новые частицы вируса).
Ингибиторы обратной транскриптазы — одни из самых распространенных видов лекарств от ВИЧ-инфекции. К ним относятся, например, зидовудин и ламивудин — самые первые препараты АРВТ, разработанные еще в 80-х.
Производится ПЦР на специальных приборах, амплификаторах, или так называемых термоциклерах (Thermal cycler).
Почему тесты лгут?
Однозначного ответа на этот вопрос не существует. Первое, о чем говорят врачи, — это неправильная подготовка пациента к тесту.
«Представим ситуацию, что пациент идет утром сдавать тест. Он проснулся, почистил зубы, прополоскал рот, позавтракал, выпил горячего чаю, еще раз прополоскал рот… После всех этих процедур у него в полости рта просто может не быть вируса. Он вымылся. То есть очень важна сама подготовка пациента», — сказал «Вестям» экс-глава Украинского центра гриппа Александр Гриневич
По его словам, для максимальной точности ПЦР-теста очень важно не совершать никаких манипуляций в ротовой полости за два часа до взятия образца
При этом проблема может быть и в условиях хранения образцов. «Между моментом, когда взяли мазок, и тем, когда собранный материал отправили на исследование, может пройти достаточно много времени. Сейчас гослаборатории буквально завалены, поэтому может быть, что тот белок, который необходим для определения вируса, просто разрушился. Ведь неизвестно, насколько лаборатории соблюдают технологический процесс», — объяснил «Вестям» Гриневич.
К слову, о большом влиянии человеческого фактора говорит и гендиректор лаборатории «ДІЛА» Алексей Бабич. «Около 80% ошибок и недостоверных результатов при лабораторных исследованиях происходит из-за нарушений так называемого преаналитического этапа, т. е. того, как, чем, когда и где медицинский работник берет биоматериал», — сказал он.
Также нельзя исключать и проблемы с тест-системами, о чем «Вестям» ранее неоднократно говорил биохимик, академик НАНУ, глава Комиссии по биобезопасности и биозащите при СНБО Сергей Комиссаренко. «На сегодняшний день очень большие вопросы вызывает качество проводимых в Украине ПЦР-тестов. На самом деле государство должно было взять ситуацию в свои руки. То есть определить качество тестов, найти те, которые имеют наименьшее количество ложноположительных и ложноотрицательных результатов, и проводить только их. Причем нужно быть точно уверенным в их качестве. А у меня пока такой уверенности нет», — сказал «Вестям» Комиссаренко.
Технология забора мазка на ПЦР
Для женщин необходима некоторая подготовка к забору мазка, в том числе на ПЦР.
Подготовка к забору мазков:
- в день забора материала не мыться, не спринцеваться
- не мочиться минимум за 2 часа до забора
- мазки не собирают в период менструации и в течение 2 дней после нее
- накануне не применять антисептические и антибактериальные средства, в том числе местно (свечи, орошение, таблетки, инъекции)
- антибиотики должны быть приняты курсом, но первое исследование назначают через месяц после последнего приема
Рассмотрим, как именно берут мазок на ПЦР у женщин. Процедура выполняется врачом-гинекологом, урологом, венерологом или акушеркой при помощи стерильного тампона.
Им проводят по местам забора материала, по кругу, без нажатия:
- мочеиспускательный канал
- цервикальный канал
- стенка влагалища
- ампула прямой кишки
- слизистая глаза и нижнее веко
- задняя стенка глотки и миндалины
Тампон помещается в стерильную пробирку или им проводится по предметному стеклу с фиксатором. После чего материал доставляется в лабораторию.
Соскоб проводится тем же стерильным тампоном. Только вращательными движениями и с приложением некоторого усилия или специальной «щеткой». Далее щетка или тампон также помещается в стерильную пробирку или ими проводится по предметному стеклу.
Забор мочи на ПЦР осуществляется стерильный контейнер, первые 50 мл, не выделяя средней порции. Далее контейнер закрывается и доставляется в лабораторию.
Забор мокроты на ПЦР проводится в стерильный контейнер. Предварительно пациенту предлагают выпить побольше жидкости.
С утра пациенту предлагают откашляться и отделить мокроту в стерильную посуду. Данное исследование используют для диагностики туберкулеза, хламидиоза и микоплазмоза.
Анализ методом ПЦР
ПЦР анализ — что это такое? Это метод использует принципы молекулярной биологии. Для исследования материала применяются особые ферменты, которые многократно и быстро копируют ДНК, РНК фрагменты возбудителей болезни. Существует разные виды ПЦР анализа в зависимости от исследуемого материала (кровь, моча, кал и т.д.). После обработки сотрудники лаборатории сравнивают с базой данных полученный результат, выявляют концентрацию, тип возбудителя.
Анализ на ПЦР помещают в специальный амплификатор (прибор), который нагревает и охлаждает пробирки с биоматериалом. Изменения температуры нужны для репликации фрагментов. Точность результата будет зависеть от точности температурного режима. Метод полимеразной цепной реакции помогает выявить:
- инфекционный мононуклеоз;
- ВИЧ;
- цитомегаловирусную инфекцию;
- вирусные гепатиты G, C, B, A;
- инфекции/заболевания, передающиеся половым путем (ИППП/ЗППП): гарднереллез, трихомониаз, уреаплазмоз;
- герпетическую инфекцию;
- онкогенные вирусы;
- листериоз;
- хеликобактерную инфекцию;
- клещевой энцефалит, боррелиоз;
- туберкулез;
- кандидоз.
Крови
На данный момент из-за новизны технологии анализ крови методом ПЦР все еще имеет высокую цену. Для подготовки биоматериала не нужно соблюдать определенные требования. Даже вызванные физическими нагрузками, стрессами, сменой рациона питания изменения состава не влияют на результат исследования. ПЦР анализ крови может испортить только прием антибактериальных средств, поэтому перед сдачей необходимо выдержать паузу между лечением и тестом.
ПЦР исследование крови – самый распространенный вариант диагностики хронических, острых инфекционных патологий при вирусном или атипичном проявлении. Серологические методы исследования имеют определенную трудность при проведении – определение наличия возбудителя проводится по наличию антител в организме человека. Результат мог быть ложноотрицательным, если состояние больного не давало время для их выработки.
Мазка
В сфере гинекологии для исследования наличия инфекционных микроорганизмов используют ПЦР анализ мазка. Работа с материалом проводится по тому же принципу, что и с кровью: многократное увеличение фрагментов ДНК возбудителя, чтобы с легкостью его идентифицировать. Это же помогает обнаружить скрытые инфекции у женщины. Для проведения анализа могут быть взяты разные биологические жидкости: слюна, мокрота, моча, кровь. В гинекологии для точности определения чаще используется мазок со слизистой влагалища из цервикального канала.
Для проведения ПЦР существуют определенные показания. Нередко его нужно сделать, чтобы выявить устойчивый к антибиотикам вид возбудителя. У женщин основными показаниями для диагностики по этому методу выступают:
- беременность, которая протекает тяжело;
- острая фаза ИППП;
- если есть подозрение на переход ИППП в хроническую стадию;
- поиск причин бесплодия.
Кала
Для выявления инфекции может быть назначен со стороны врача анализ кала на ПЦР. Для того, чтобы получить максимально достоверные результаты после теста, необходимо придерживаться следующих правил перед забором биоматериала:
- за несколько суток прекратить прием слабительных препаратов: масла, свечи;
- исключить медикаменты, которые дают специфическую окраску калу, к примеру, с содержанием железа.
Для забора следует использовать стерильную палочку и контейнер. Чем-либо их дополнительно протирать, ополаскивать не нужно. При сборе материала будьте осторожны, вы не должны задеть рукой внутренние стенки контейнера. Следите, чтобы в кале не было примесей мочи, нельзя использовать дополнительные вспомогательные средства для испражнения (клизма). Собирать материал нужно в день сдачи, хватит 1/3 объема контейнера. Данный метод диагностики имеет следующие преимущества:
- Анализ способен указывать на ДНК паразита, другие же тесты могут определять только остатки их жизнедеятельности.
- Высокая точность, будет установлен возбудитель.
- Ультрачувствительный анализ, который способен выявить даже одну клетку вируса.
- Результат исследования ПЦР будет готов через 4-5 часов.
Мочи
При необходимости для проведения теста врач может взять для исследования мочу. Высокая точность открывает возможность работать с любой биологической жидкостью, из которой удается извлечь ДНК вируса. Чтобы сдать анализ мочи ПЦР, нужно придерживаться таких ограничений перед забором материала:
- минимум за 1 день до процедуры прекратить половые контакты;
- за 3 недели до сдачи должно быть окончено любое антибактериальное лечение, потому что медикаменты смажут картину;
- сдавать анализ нужно натощак (жидкость тоже запрещена);
- брать нужно первую утреннюю порцию материала.
ПЦР на коронавирус у новорожденных
Новорожденные – группа особого риска. Иммунной защиты у них практически нет, поэтому, если они инфицируются коронавирусом, то теоретически должны болеть тяжело. К счастью, сегодня случаев заражения коронавирусом у младенцев мало, практически более 80% протекает бессимптомно или в легкой форме.
Вероятно, это особенность COVID-19 и отсутствие белка-провокатора АСЕ2 на мембранах клеток у детей. В условиях пандемии ПЦР-тестирование осуществляется у младенцев на общих основаниях. Достаточно только мазка из носоглотки. Он обязателен для всех, контактировавших с заболевшими, и при наличии внезапной температуры выше 38,5°С.
https://youtube.com/watch?v=Fb-jIJZPE8g
Людмила Жаворонкова
Метод ПЦР
ПЦР — это метод полимеразной цепной реакции. О нем наслышаны многие, хотя до эпидемии значение аббревиатуры ПЦР было знакомо лишь криминалистам, генетикам, а также лабораторным работникам, определяющим ВИЧ, сифилис, гепатиты, туберкулез и еще ряд заболеваний.
Как работает ПЦР и какие бывают вирусы
ДНК — это двойная спираль, кодирующая генетическую информацию, в том числе, вирусов. Обе части ДНК соединены по принципу комплементарности. То есть, один элемент может соединяться только с соответствующим ему. Например, гуанин (G) только с цитозином(C). ДНК-содержащие вирусы — это вирус герпеса, оспы, гепатита В. Коронавирус относится к РНК-содержащим вирусам.
Для исследования методом ПЦР берется мазок из ротоглотки. Если в материал для анализа попала вирусная частица, то в лаборатории одна нить ее РНК достраивается до двойной спирали ДНК.
РИА Новости/Сергей Пивоваров
В чем суть метода ПЦР?
Вместо того, чтобы искать иголку в стоге сена (одну нить вирусной частицы), можно сделать целый «клубок» нитей, найти которые не составит труда. Нуклеотидная последовательность («буквы») РНК вируса уже расшифрована. И к этим «буквам» по принципу комплиментарности присоединяются в результате химической реакции другие. В итоге получается молекула ДНК. Она служит матрицей. Затем ее многократно размножают примерно по той же технологии. ДНК помещают в раствор со специальным набором химических веществ в устройство-амплификатор, в котором периодически меняется температура от 50 до 92 градусов. В нем, как в ксероксе, ДНК копируется.
Финальный этап исследования – электрофорез, на нем можно увидеть размноженные копии ДНК. ДНК заряжена отрицательно, и в электрическом поле ее притягивает положительный заряд. Притягиваясь к нему, размноженная ДНК проходит через краситель. Чем больше фрагмент ДНК, тем медленнее он двигается и тем ярче окрашивается.
Если в биоматериале пациента не было вирусной частицы, то и первая цепочка ДНК не выстроится – химическим веществам, подобранным для строительства, не за что будет «зацепиться». Соответственно, форез ничего не покажет.
Интерпретация результатов ПЦР анализа
При определении наличия ДНК (РНК) полимеразная цепная реакция считается положительной, и это точно демонстрирует наличие возбудителя.
Для диагностики вируса иммунодефицита человека и гепатитов В и С используют ПЦР с определением концентрации ДНК (РНК).
Для ДНК высокой считается концентрация 1,0 x 105 копи на такие инфекции как герпес, цитомегаловирус, ВИЧ и гепатиты, а также токсоплазмоз.
Количественная оценка ПЦР или количественный анализ экспрессии генов говорит об их активности. В результате экспрессии генов образуются определенные белки. которые и считаются в рамках количественной ПЦР в реальном времени. По результату этого исследования врач судит об инфекционной нагрузке и активности возбудителей.
При диагностике ИППП используют несколько диагностических исследований. ПЦР позволяет довольно точно определить наличие определённого возбудителя уже в продромальный период развития инфекции.
Когда симптомы больше напоминают простуду, чем конкретное заболевание. Интересно также оценить напряженность иммунного ответа макроорганизма. Для этого назначаются серологические исследования ИФА, РПГА, РИФ и прочие.
Серология показывает, сколько антител и к какому именно антигену сформировалось, какая стадия заболевания наблюдается. Существует понятие «титр антител». То есть их количество, характеризующее напряженность, то есть выраженность иммунитета. Случается, что ответы разных исследований противоречат друг другу.
ПЦР является реакцией проверки, то есть именно по её положительному результату судят о наличии возбудителя. Например, если ПЦР положительна, а мазок на флору отрицательный.
Мы считаем, что в последнем случае в материал просто не попало нужного количества микроорганизмов. Или они не окрасились по разным причинам. Если ПЦР положительна, а серологические пробы отрицательны, то организм человека не вырабатывает иммунного ответа на возбудителя.
Наблюдается состояние иммуносупрессии, что бывает:
- при ВИЧ
- при приёме специальных лекарственных препаратов после трансплантации
- при лечении аутоиммунных заболеваний
- в период выздоровления после тяжёлой болезни
- при истощении или тяжелой хронической усталости
Если ПЦР отрицательна, а серологические пробы положительны, то нужно смотреть на фракцию иммуноглобулинов. IgM характерен для острой фазы течения заболевания при первичном заражении.
В такой ситуации врач может повторить забор материала. Или ориентироваться по точному, но длительно выполняемому культуральному методу (посев культуры возбудителя на питательные среды).
Высокий титр Ig A или IgG могут свидетельствовать о хронической инфекции в стадии обострения. А их низкие титры – просто о том, что пациент перенёс данное заболевание. Именно поэтому серологические пробы не используют для контроля эффективности лечения. В частности, проводить ПЦР нужно после определенного промежутка.
Цена анализа зависит от материала, использованного для ПЦР, и колеблется от 350 до 1200 рублей.
При необходимости сдать ПЦР анализы обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.