Первая помощь при переломе верхней челюсти
Содержание:
Как определить тип перелома
Челюстные переломы классифицируют по локализации на верхнечелюстные и нижнечелюстные, по форме – на открытые и закрытые.
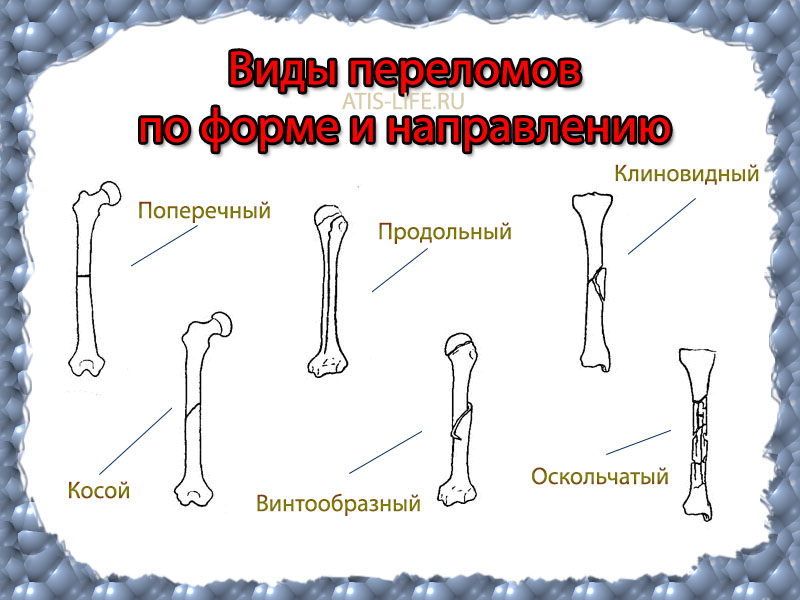
По характеру расположения осколков костей различают:
- Перелом со смещением. Отломки под действием внутренних или внешних факторов смещаются, отклоняясь от правильного положения.
- Перелом без смещения. Характеризуется появлением линии перелома, щели, но соотношение фрагментов остается правильным.
- Оскольчатый возникает при сильном ударе, возникает много мелких осколков.
Перелом нижней челюсти – наиболее распространенный тип, определить можно по следующим клиническим признакам:
- Болевой синдром, локализующийся в верхней части челюсти;
- Кровотечение при открытой форме;
- Невозможность открыть рот на всю ширину;
- Выраженная асимметричность лица;
- Нарушение прикуса;
- Отек и гематома;
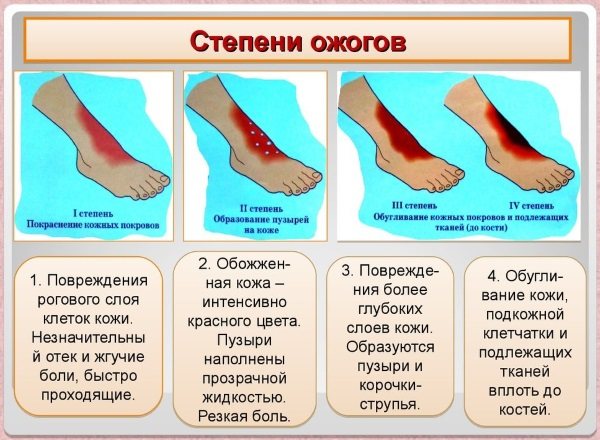
- Покраснение кожи и локальное повышение температуры;
- Сенсибилизация зубов на поврежденном участке;
- Расфокусировка зрения;
- Местное онемение лица.
Повреждения верхней челюсти часто сопровождается симптоматикой сотрясения мозга, сопутствующего травме. Клиническая картина, позволяющая выявить этот тип, следующая: наблюдается тошнота, рвота, болевой синдром высокой интенсивности, нарушение дыхания, прикуса, жевание сопровождается резкой болью.
Диагностировать перелом челюсти возможно в медицинском учреждении при рентгенологическом исследовании, МРТ, КТ или ортопантомографии.
Первая помощь при подозрении на перелом челюсти
Нужно ли вызывать скорую помощь?
Доврачебная помощь предполагает:
- сердечно-легочную реанимацию (при необходимости);
- остановку кровотечения;
- обезболивание;
- обездвиживание и фиксацию челюсти.
Сердечно-легочная реанимация (при необходимости)
Сердечно-легочная реанимация предполагает:
Проверка и обеспечение проходимости дыхательных путей. Проверка проходимости дыхательных путей в обычных условиях осуществляется путем открывания нижней челюсти и ревизии ротовой полости. Однако в условиях перелома нижней челюсти, когда при ее открытии может возникнуть смещение отломков с повреждением сосудов и нервов, а также может присутствовать спастическое сокращение жевательных мышц, препятствующих открыванию рта, данная процедура может быть затруднена. Наличие рвотных масс в полости рта и западение языка являются наиболее частой причиной закупорки дыхательных путей и развития асфиксии (отсутствия дыхания). Для предотвращения этого, если пациент находится в бессознательном состоянии, следует зафиксировать его язык. Для этого язык необходимо проколоть в 1,5 – 2 см от кончика и привязать к нему нить, другой конец которой следует пришить снаружи к одежде или воротнику так, чтобы язык упирался во внутреннюю поверхность зубов
Важно, чтобы нить была все время в натянутом состоянии. Больного следует уложить на горизонтальную поверхность набок на случай возникновения рвоты вследствие возможного сотрясения головного мозга
Проверка дыхания и искусственное дыхание. Дыхание проверяется путем выслушивания легких или наблюдения за дыхательными движениями грудной клетки. Если дыхание отсутствует и пациент находится в бессознательном состоянии, то следует приступить к процедуре искусственного дыхания «рот в рот». Для этого рот пациента приоткрывают, покрывают чистым платком или любой другой тканью и, закрыв ему нос, вдувают воздух. Данная процедура не позволяет эффективно вентилировать легкие пострадавшего, однако способствует восстановлению его собственного дыхания. Проверка пульса и непрямой массаж сердца. Для оценки функции сердечной мышцы необходимо прощупать пульс на лучевой артерии (на ладонной поверхности запястья со стороны большого пальца) или на сонной артерии (немного вбок от щитовидного хряща на горле). При отсутствии пульса следует выполнить непрямой массаж сердца, который предполагает ритмичные надавливания на грудную клетку в области сердца с частотой 90 – 100 в минуту.
30 надавливаний на грудную клетку на 2 вдувания
Обезболивание
Обезболивание может быть осуществлено следующими препаратами:
- анальгин в дозе 500 мг;
- напроксен в дозе 500 – 750 мг;
- ревалгин в дозе 1 – 2 мл.
при наличии
Перелом Le Fort I
Минимально смещенные переломы Le Fort I можно репонировать и стабилизировать путем межчелюстной фиксации. Эластичные ленты создают тракцию, которая поддерживает правильную окклюзию в процессе заживления перелома.
Если имеется смещение или подвижность верхней челюсти, необходим открытый доступ. Сначала петлями Ivy или арочными дугами устанавливается окклюзия, а затем осуществляется доступ к месту перелома через разрез под губой. Медиальные или латеральные опоры восстанавливаются 1,2-1,7-мм монокортикальными минипластинами. Пластины нужно ориентировать вдоль направлений нагрузки, и, в идеале, с каждой стороны перелома ввинчиваются по три винта (рис. 2). Фиксация пластинами уменьшает потребность в послеоперационной межчелюстной фиксации, тем самым допуская раннее возвращение функции.
Рис. 2. Фиксация перелома Le Fort I. Остеосинтез медальных и/или латеральных опор пластинами. Расщепление неба фиксируется горизонтальной пластиной по средней линии.
Продолжительность послеоперационной межчелюстной фиксации диктуется как степенью перелома, так и стабильностью его фиксации. В большинстве случаев, дуги оставляются на месте и пациент прицельно наблюдается на протяжении 8-12 недель после операции. При внимательном наблюдении проблемы прикуса можно выявить и своевременно исправить. Частое повторное наложение эластичных лент достаточно для возвращения правильной окклюзии. Неудача корректировки даже небольшого нарушения окклюзии может привести к проблемам, связанным с дисфункцией височно-нижнечелюстного сустава.
Переломы Le Fort I у беззубых пациентов представляют определенную проблему для хирурга, но, к счастью, в этих случаях репозиция может быть менее точной, так как протезы можно изменять в соответствии с новыми взаимоотношениями челюстей. Когда перелом беззубой челюсти минимально смещен и достаточно стабилен, можно предпочесть репозицию перелома без фиксации. Если имеет место смещение или заметная подвижность, перелом необходимо фиксировать пластинами. Методики, в общем, такие же, как те, что применяются у пациентов с зубами, хотя более тонкая атрофичная кость и уменьшенные силы жевания позволяют использовать пластины меньшего размера.
Классификация преломов
К переломам относят повреждения костей с нарушением их целостности. При травмах, полученных в бытовых условиях, обычно разрушается нижняя челюсть, для разлома верхней требуется значительное механическое воздействие.
Это может произойти в результате:
- драки с применением предметов, используемых в качестве оружия (кастета, молотка и прочих);
- огнестрельного ранения;
- ДТП;
- падения с высоты на твердую поверхность;
- занятий экстремальными видами спорта.
Некоторые категории людей в большей степени подвержены переломам верхней челюсти. Дополнительными факторами риска являются:
- онкопатологии;
- воспаления костной ткани;
- прием некоторых лекарств;
- сильный авитаминоз;
- метаболические нарушения;
- деминерализации костей;
- инфекционные заболевания (например, туберкулез).
Особенность верхнечелюстных переломов в том, что они всегда сопровождаются выламыванием части кости, поскольку верхняя челюсть очень прочно соединена с остальными отделами черепа, повредить ее иным способом невозможно. Разлом проходит по линиям стыка либо по участкам с отверстиями для сосудов, нервных волокон. В таких местах костная ткань наименее прочная. Траектория смещения отломанных фрагментов зависит от силы травмирующего воздействия, расположения креплений жевательных мышц, размера осколка.
В соответствии с общим подходом к идентификации видов разрушения костей, верхнечелюстные повреждения подразделяются на: открытые (с разрывом мягких тканей) и закрытые; со смещением отломков и без такового.
Непосредственно переломы верхней челюсти врачи делят на две основные группы: огнестрельные и неогнестрельные.
Для травм первой категории используют систему Я.М. Збаржема, предложенную в 1965 году. Так, по направлению и глубине раневого канала огнестрельные верхнечелюстные разломы подразделяются на:
сквозные (поперечные, косые или продольные);
- касательные;
- слепые.
В зависимости от характера повреждения ранения бывают:
- без выраженного дефекта костей и мягких тканей;
- со значительным дефектом;
- непроникающие;
- проникающие (в полость рта, черепную коробку).
По признаку влияния на функциональность челюсти либо окружающих органов травмы могут быть без нарушения функций либо с нарушением:
- речи;
- жевания;
- слуха;
- глотания;
- зрения;
- дыхания.
Применяемую современными травматологами классификацию переломов челюсти неогнестрельного характера предложил в 1901 году французский хирург Ле Фор. Он выделил три типа линии слабости костной ткани, по которым обычно проходят разломы: верхний, средний и нижний.
Что представляет собой перелом ле фор 1
Перелом I типа (перелом Герена или плавающее небо) – самая тяжелая из всех верхнечелюстных травм. Линия разлома в этом случае проходит по естественным зазорам глазниц сверху, по височным костям – по бокам.
В результате твердое небо полностью отрывается от основания черепа и прочих частей лица. Рассекаются все стенки верхнечелюстной пазухи, носовая перегородка, крыловидные отростки. Перелом I типа всегда сочетается с отломом основания черепа. Чаще травма происходит при ударе в область глаз.
Что собой представляет перелом ле фор 2
При переломе II типа (или «пирамидальном») образуется фрагмент в форме пирамидки, который перемещается обособленно от основания черепа и остальных лицевых костей. Верхушка отломка располагается в области носолобного шва (иногда немного ниже).
Травма относится к суборбитальным, поражает обе глазницы, разрушает проходящие под ними нервы. Иногда Ле Фор II бывает основания черепа, ушибом либо сотрясением головного мозга.
Что такое перелом типа Ле Фор 3
Перелом III типа характеризуется полным отделением костей лица от основания черепа. Разлом проходит по дну носа и верхнечелюстным пазухам, распространяется на тыльную стенку глазницы, скулу, носолобный шов.
По время такой травмы повреждается нервный узел верхней челюсти, что провоцирует потерю чувствительности и функциональности в отдельных участках лица.
Первая помощь
Восстановление переломов верхней челюсти рекомендуется начинать с помощи человеку в момент получения перелома. Моментальная помощь пострадавшему позволит избежать в дальнейшем осложнений и частичной потери функций челюсти, причиняющих дискомфорт человеку. Существует несколько основных действий, направленных на полное восстановление функций верхней челюсти:
- Возвращение верхней челюсти на изначальное место.
- Удержание челюсти в определенном положении.
- Усиление восстанавливающих процессов в области костных тканей.
- Профилактика, останавливающая развитие потенциальных осложнений.
Следует помнить, что моментальная первая помощь может довольно сильно сократить процесс восстановление кости.
Оказание помощи пациенту следует разделить на несколько видов:
- Профилактическая.
- Врачебная.
- Хирургическая.
- Специальная.
Оказание помощи пострадавшему в первые минуты после перелома должная быть направлена на осуществление удержания верхней челюсти в одном месте для дальнейшего оказания квалифицированной медицинской помощи. Если пострадавший ощущает невыносимую боль, медики могут ввести специальную инъекцию и приложит холодный компресс. Такие действия помогут притупить боль, а также снизить степень отека лица в области перелома. Также это помогает при обильном кровотечении.
При доставке пациента в больницу следует немедленно сделать рентген черепа, чтобы определить, насколько опасен перелом. При обнаружении осколков костей или зубов в результате происшествия их следует удалить перед тем, как проводить основные мероприятия, направленные на дальнейшее восстановление. Далее врач обычно накладывает шину на поврежденный участок.
Полное лечение перелома верхней челюсти занимает около месяца после того, как была оказана профессиональная медицинская помощь. Если появляются осложнения, то восстановление челюсти может занять еще дополнительный месяц. В течение такого большого количества времени некоторые функции челюсти будут недоступны, что сильно сказывается на самочувствии человека.
Следует помнить, что даже самые незначительные повреждения верхней челюсти могут впоследствии обернуться длительным лечением, если поздно обратиться к врачу.
Нанести травму челюсти не представляет особой сложности, но лечение занимает очень большое количество времени. Самолечение может только еще больше навредить человеку. Осложнения при травме являются огромным риском для здоровья человека, поэтому при получении травмы следует срочно бежать к врачу.
Экспозиция
Кости лицевого скелета можно обнажить через скрытые хирургические разрезы, не оставляющие видимых рубцов на лице. Расширенный двухсторонний венечный разрез, снятие мягких тканей со средней части лица и трансконъюнктивальные разрезы позволяют точно репонировать все вертикальные опоры и горизонтальные перекладины в этой области. Выбор разрезов диктуется степенью повреждения верхней челюсти и распространением переломов на скуловой и носо-глазнично-решетчатый комплексы.
В общем, переломы Le Fort I, или изолированные переломы альвеолярного отростка, можно лечить через широкий разрез под губой. Перелом Le Fort II может потребовать дополнительно к разрезу под губой окологлазничного разреза (субцилиарного, субтарзального или трансконъюнктивального). Двухсторонний венечный разрез обычно нужен для обнажения лоб- но-скуловых и лобно-носовых выступов при переломах Le Fort III . Хотя эти расширенные доступы обеспечивают достаточную экспозицию лицевого скелета, хирург не должен игнорировать традиционные ограниченные внутренние разрезы, которые дают прямой доступ к местам переломов. Эти разрезы могут быть очень удобны при переломах, где требуется минимальный остеосинтез пластинами.
Классификация травмы
С учетом провоцирующего фактора классификация переломов выделяет такие виды:
- Травматические – обусловлены интенсивным механическим воздействием. Такие повреждения бывают огнестрельными и неогнестрельными.
- Патологические – связаны с развитием в костных структурах деструктивных процессов. К ним относят развитие остеомиелита, опухолевого образования, остеопороза. А также причиной могут быть метастазы и другие факторы.
В зависимости от расположения линии перелома выделяют такие разновидности:
- Клыковый – локализуется в зоне фиксации клыков.
- Угловой – расположен в углу челюсти. Его также называют ангулярным переломом нижней челюсти. А также травму именуют переломом нижней челюсти в области угла.
- Ментальный – локализуется в области отверстия подбородка. Для ментального перелома нижней челюсти характерны специфические симптомы.
- Срединный – в этом случае страдает зона между центральными резцами.
- Резцовый – повреждается зона между боковыми резцами.
- Цервикальный или шеечный – нарушается структура мыщелкового отростка.
- Коронарный – при этом страдает венечный отросток. Для перелома венечного отростка нижней челюсти характерны особые проявления.
Отдельно стоит отметить переломовывих. При этой травме, помимо нарушения структуры кости, наблюдается вывих височно-нижнечелюстного сустава.
В зависимости от состояния мягких тканей и кожи выделяют такие переломы:
- открытый – при этом поврежденная поверхность сообщается с окружающей средой;
- закрытый – в такой ситуации целостность дермы не страдает.
Двойной перелом
Под этим термином понимают наличие двух линий излома с одной части нижней челюсти. Отдельно стоит выделить наличие двустороннего перелома нижней челюсти. В этом случае переломы локализуются на двух половинах челюсти.
Сочетание двойного и двустороннего переломов именуют множественной формой заболевания. При этом болевой синдром локализуется не только в зоне удара, но и в районе ушной раковины.
Чтобы выявить двойной и двухсторонний перелом, обязательно стоит выполнить рентгенографию. Эту процедуру проводят в двух проекциях. Иногда возникает потребность в более точных исследованиях – к примеру, в компьютерной томографии.
Перелом нижней челюсти со смещением
Чаще всего переломы челюсти происходят со структур. Это связано с влиянием двух факторов. Прежде всего причиной становится сокращение и тяга мышц лица. А также провоцирующим фактором выступает сила тяжести самих отломков.
Ключевую роль в смещении костей играют мышечные ткани. Чем больше таких элементов прикреплено к кости, тем сильнее она сместится. При минимуме мышц перелом может пройти и без смещения. В этом случае травму называют неполным переломом.
Кости могут смещаться в разных направлениях – внутрь или наружу. Также смещение происходит латерально. Это значит, что оно направлено в левую или правую сторону.
Иногда смещение происходит в горизонтальной плоскости. Такая ситуация возникает в том случае, если боковые фрагменты накладываются друг на друга. В действительности такой вид смещения происходит довольно редко.
Чтобы выявить разновидность и степень тяжести нарушения, врачи применяют лучевые способы диагностики. Чаще всего используются рентгенография и компьютерная томография. Степень и разновидность повреждения влияют на тактику лечения, срок восстановления и прогноз травмы.
Симптомы перелома нижней челюсти
Перелом нижней челюсти сопровождается следующими симптомами:
Боль. Боль при переломе челюсти выраженная и особенно сильная в месте перелома или месте воздействия травматического фактора. Болевое ощущение значительно усиливается при движении челюсти, а также при жевании или во время разговора. Связано появление боли с повреждением надкостницы (тонкая оболочка кости, содержащая большое количество нервных окончаний), а также с развитием воспалительной реакцией в месте перелома. Повреждение нервов, которое может возникнуть в некоторых редких и тяжелых случаях также сопровождается выраженными болевыми ощущениями. Кровотечение. Так как более чем в восьми случаях из десяти перелом челюсти является открытым, у больных возникает кровотечение. Обычно кровь изливается в ротовую полость, однако сосуд может кровоточить и через кожу, в зависимости от места повреждения и воздействия травматизма. Возникает кровотечение как результат повреждения кровеносных сосудов, расположенных в надкостнице, кости и мягких тканях. При закрытых переломах кровотечение также существует, но из-за невозможности выхода во внешнюю среду кровь скапливается в месте повреждения и образует сгустки. Следует отметить, что большие объемы кровопотерь указывают на повреждение крупного сосуда и нуждаются в экстренной медицинской помощи. Отек лица. Отечность возникает не только в зоне воздействия травматического фактора, но также и в других местах возникновения переломов. Отек проявляется значительным увеличением объема мягких тканей в области перелома, пастозностью, потеплением и покраснением кожи. Возникает отек по причине воздействия провоспалительных веществ на кровеносные сосуды, которые расширяются и становятся более проницаемыми для жидкого компонента крови. Следует отметить, что увеличение половины или всего лица при переломе челюсти может возникать также и из-за кровотечения в мягких тканях или под кожей. Повреждение кожных покровов. Так как перелом нижней челюсти в большинстве случаев развивается после воздействия какого-либо сильного травматического фактора, он обычно сопровождается различными повреждениями лица и головы. В большинстве случаев отмечается наличие ссадин и ран. Иногда выявляется перелом других костей лица (верхняя челюсть, кости черепа, носовые кости), а также повреждение шейного отдела позвоночника и спинного мозга. Изменение рельефа кости нижней челюсти. Смещение костных отломков, которое возникает при переломе, в той или иной степени изменяет рельеф кожи, покрывающей соответствующую область. Это может быть заметно как при визуальном осмотре (при значительном смещении), так и только при внимательном ощупывании челюсти
Ощупывать челюсть следует осторожно, начиная с противоположной перелому части (или наиболее удаленной), следуя кончиками пальцев по нижнему краю. Отраженная боль
При давлении на подбородок возникает выраженное болевое ощущение в области перелома. Связано это с некоторым перемещением костных отломков и раздражением нервных окончаний.
Подготовка
При первичном осмотре пациент с челюстно-лицевой травмой должен обследоваться на предмет какого-либо опасного для жизни состояния. Последовательное применение алгоритма ABC не даст пропустить или усложнить существующие повреждения. Сначала каждый пациент требует тщательной оценки дыхательных путей. При потере сознания, внутричерепной травме или кровотечении, для сохранения адекватной оксигенации может потребоваться воздуховод. Если верхняя челюсть сдвинута назад, кровь и секреты перекрывают глотку, то проходимость дыхательных путей можно улучшить отсасыванием и временной репозицией верхней челюсти. Если этот маневр неэффективен в разрешении дыхательных проблем, то можно использовать ротоглоточный или носоглоточный воздуховод
Если есть подозрение на какое-либо повреждение шейного отдела позвоночника, необходимо защитить шейный отдел спинного мозга и соблюдать соответствующие предосторожности, независимо от метода, используемого для поддержания проходимости дыхательных путей.
Эндотрахеальную интубацию, если она необходима, должен выполнять опытный анестезист. Хотя существует некоторое опасение относительно назотрахеальной интубации при травме средних отделов лица, большинство авторов сообщает о том, что ее можно выполнить безопасно
Назотрахеальная интубация имеет то преимущество, что окклюзия может быть восстановлена без помехи со стороны трубки; однако она может затруднить репозицию переломов носа. Оротрахеальная интубация проще и менее травматична, но она может мешать окклюзии. Для предотвращения этого трубку обычно можно установить за верхнечелюстную бугристость, где она не будет мешать фиксации верхней челюсти. Когда обычная интубация невозможна, существуют другие техники, которые позволяют фиксировать верхнюю челюсть и не прибегать к трахеостомии. Трахеостомия или крикотиреотомия является безопасной альтернативой и должна рассматриваться, если существуют какие-либо вопросы относительно восстановления проходимости дыхательных путей.
Перелом верхней челюсти: классификация по Ле Фор 1, 2, 3, МКБ-10, симптомы, лечение
Челюстные травмы в повседневной жизни встречаются нередко. Однако перелом верхней челюсти возникает значительно реже нежели перелом нижней челюсти. Наиболее распространенными источниками такого травматизма являются конфликтные ситуации с применением физического насилия и дорожно-транспортные происшествия. Нередки также травмы, полученные на производстве или во время спортивных тренировок и соревнований. Челюстно-лицевое травмирование, сопровождающееся разломом кости, весьма распространено и в боевых условиях.
Перелом верхней челюсти (внешний вид)
При воздействии травмирующих факторов на челюстно-лицевую зону наиболее часто страдает нижняя челюсть, поскольку раскол верхнечелюстной костной ткани требует более сильного механического воздействия. Так, например, верхняя челюсть может сломаться при использовании в драке кастета, камня, молотка либо другого подобного орудия. Причиной разлома верхнечелюстной кости может также быть и падение лицом на бетон или камень и, либо удар летящего тяжелого тела.
Спецификой верхнечелюстного перелома является то, что он всегда имеет характер выламывания костного участка, так как верхнечелюстная кость жестко соединена с прилегающими черепными костями, и отделить ее от них без разрушения ткани кости невозможно.
Верхнечелюстные переломы являются опасными травмами, ведущими к утрате челюстью ее опорной функции. Возникает риск развития серьезных осложнений в виде травматических воспалений в зоне перелома и дополнительного травмирования мягких тканей острыми краями кости в области разлома. Кроме того, при верхнечелюстном костных разломе возможно даже повреждение мозга – в частности, если ему сопутствует перелом основания черепа. В таких случаях при отсутствии срочных мер может произойти летальный исход.
Удар в челюсть самая частая причина ее перелома
При сильном механическом воздействии на верхнюю челюсть, как правило, лицевая область черепа разламывается на части. Линии разлома при этом проходят по стыкам костей, участкам, на которых кость наиболее тонка, и местам где имеются различные функциональные отверстия, через которые проходят кровеносные сосуды и нервные волокна. Эти естественные отверстия ослабляют механическую прочность костной ткани, потому разлом по ним наиболее вероятен.
Раскол верхнечелюстной кости способен вызвать серьезные негативные последствия. Потому необходимо своевременно диагностировать разлом кости, и в случае его обнаружения, принять неотложные лечебные меры. Итак, какие бывают верхнечелюстные переломы, как их выявить, и какие меры нужно принимать для их лечения?
Классификация переломов верхней челюсти Ле-Фор
Переломы Ле-Фора — это сложные (комплексные) переломы лицевых костей, возникающие в результате удара высокой силы по структурам средней части лица и характеризуются различной степенью черепно-лицевых диссоциаций (разъединений), охватывающие несколько лицевых контрфорсов. Эти переломы были впервые описаны в начале 20 века французским хирургом Рене Ле Фором, который проводил эксперименты, в которых тупая сила был применена к средней зоне лица трупов.
Перелом I тип по Ле Фор, также известный как перелом Герена (Guérin) или “плавающей неба”, проявляющийся в отделении твердого неба (нижний поперечный верхнечелюстной контрфорс) от остальной части лица и основания черепа. Этот вид перелома ориентирован горизонтально и поражает переднюю, латеральную (заднюю), и медиальную стенки верхнечелюстной пазухи, рассекая нижний край грушевидной апертуры и носовой перегородки и распространяющиеся кзади через крыловидные отростка. Так как перелом распространяется в переднезаднем направлении в осевой плоскости, он обычно лучше виден изображенные на корональных и трехмерных изображениях.
Перелом II типа по Ле Фор, также известен как “пирамидальный” перелом, формирует верхнечелюстной фрагмент пирамидальной формы, который может двигаться независимо от остальной верхней части средней части лица и основания черепа. Вершина пирамиды находится на уровне или чуть ниже носолобного шва. Косо ориентированные линии перелома проходит через медиальные стенки глазниц, «пол» (нижние стенки) орбит и скуловерхнечелюстный швы, но щадит скуловые кости. Этот перелом охватывает верхне-медиальный верхнечелюстной, нижний латеральный верхнечелюстной, верхний поперечный верхнечелюстной и задний верхнечелюстные контрфорсы. Аксиальные изображения и корональные реконструкции полезны для визуализации распространения II типа перелома Ле Фор в косой плоскости, проходящей через медиальную и нижние стенки глазницы.
Перелом III типа по Ле Фор, также известный как черепно-лицевая диссоциация (разъединение), приводит к полной диссоциации лицевых костей от основания черепа, как видно из названия. Этот перелом начинается в носолобном шве и проходит в боковом направлении по медиальной и латеральной стенкам орбит и скуловой дуги; таким образом, перелом III типа Ле Фор, в отличие от I и II типов, включает скуловой кости. Лицевые контрфорсы, повреждаемые при Тип III перелома Ле Фор – это верхняя часть медиального верхнечелюстного и латерального верхнечелюстного, верхний поперечный верхнечелюстной и задний верхнечелюстной контрфорсы. Определение распространения перелома на латеральную стенку глазницы и скуловую дугу на аксиальных или корональных изображениях лица помогает различать Перелом III типа от перелома II типа Ле Фор, вовлечение носолобного шва и медиальных стенок глазниц является общим для обоих.
Источник статьи: http://radiographia.info/article/klassifikatsiya-perelomov-verkhney-chelyusti-le-for
Диагностика перелома челюсти
Обычно выявление признаков перелома нижней челюсти не вызывает сложностей. Врач сумеет определить характер повреждения при проведении визуального осмотра и выполнении пальпации. Также может проводиться опрос человека. Затем его направляют на расширенное обследование. Это помогает выявить функциональные отклонения и осложнения.
Клиническое обследование
При проведении внеротового обследования удается визуализировать отечность, деформацию и кровоподтеки в поврежденной области. Врач проводит пальпацию челюсти. При этом отмечаются болевые ощущения или нарушение контура.
Внутриротовое исследование помогает выявить окрашивание кровью слюны. При этом врач выполняет детальный осмотр ротовой полости, проверяет целостность зубов.
Простая рентгенография
При переломе нижней челюсти рентген делают в разных проекциях. Изображения нужно сделать в правой и левой боковых косых проекциях. Также снимки выполняют в переднезадней проекции. При подозрении на перелом мыщелкового отростка нужно проводить дополнительные процедуры рентгенографии.
Оптимальным исследованием при подозрении на перелом считается обзорный снимок верхней и нижней челюсти. Такое изображение позволяет четко визуализировать изгибы поверхности в области костей лицевого черепа. В такой ситуации не остается областей, которые вызывают сложности при интерпретации результатов.
Ортопантомография
Благодаря проведению ортопантомографии нижней челюсти удается визуализировать на одном снимке все изменения, которые возникли вследствие повреждения структуры.
Компьютерная томография КТ
Это один из самых информативных методов диагностики. Он базируется на сочетании принципов рентгеновского излучения и компьютерного моделирования. Как следствие, компьютерная томография позволяет получить качественное изображение среза костных структур. Благодаря этой процедуре удается визуализировать тот участок костной ткани, которые недоступен при обычной рентгенографии.
Магнитно-резонансная томография МРТ
Эта процедура базируется на действии постоянного магнитного поля на сканируемый участок. При этом электромагнитные импульсы проходят через ткани. После отражения они возвращаются на датчики и считывают данные относительно состояния структур, органов, жидкостей.
Полученные сведения попадают в компьютерную систему. В результате преобразований удается получить снимки, которые помогают выявить даже небольшие изменения в структуре сустава.