Эпилептические припадки или как распознать эпилепсию
Содержание:
Как опознать судорогу
— Елена Николаевна, расскажите, пожалуйста, про судороги, когда и как часто они возникают, чем отличаются друг от друга.
— Хотя я работаю эпилептологом, говорить мы с вами будем о судорогах не эпилептического характера.
— Как правило, судороги возникают ночью, в тепле, в состоянии сна. Именно эти условия способствуют быстрому и интенсивному укорочению мышц. Реже судороги мышц бывают спровоцированы мышечной активностью. Судороги также могут возникнуть и при утомлении, когда длительно подвергаются нагрузке одни и те же группы мышц. Такие судороги, как пример, возникают в ногах у людей, работающих стоя.
Единственное утешение для страждущих – небольшая продолжительность приступа, как правило, в пределах пяти минут. Но даже за это короткое время человек успевает испытать интенсивную, покалывающую боль в затвердевших мышцах, когда темнеет в глазах и невозможно пошевелить «сведенной» частью тела.
Мышечные сокращения различаются между собой. Судороги в ногах, характеризующиеся длительной, тянущей болью и окаменевшими мышцами, относятся к тоническим спазмам. Клонические судороги или конвульсии протекают в виде приступов, когда болевые спазмы чередуются с периодами расслабления.
Первая помощь при эпилепсии
1. Общие рекомендации
Для постороннего человека приступ эпилепсии внезапный и пугающий.
Больной чувствует предварительные симптомы. Ему становится холодно или жарко. Меняются зрительные ощущения: появляются различные «точки» или «фигурки», нарушается координация размеров вещей, появляются слуховые галлюцинации, может резко измениться настроение, подняться аппетит или усилиться жажда.
Человек может громко крикнуть, упасть и потерять сознание. Крик вызывается спазмом голосовой щели и судорожными сокращениями грудных мышц.
При проявлении первых признаков приступа нужно:
подстраховать человека и не дать ему упасть;
вести себя спокойно и не блокировать судороги;
не хватать за руки или ноги;
проследить, чтобы место падения не угрожало здоровью или жизни больного;
особое внимание следует уделить голове: убрать предметы, которыми больной может травмироваться;
расстегнуть одежду и расслабить пояс;
положить голову набок, чтобы не запал язык;
при рвотных судорогах повернуть все тело набок;
не стоит пытаться разомкнуть челюсти больного руками, а вставить между ними какой- то плоский или другой предмет, обмотанный полотенцем или хотя бы салфеткой.
Судороги пройдут сами по себе через несколько минут. После приступа больному следует дать возможность «отойти» от него и хорошенько выспаться. Часто после приступа больной чувствует «помутнение» сознания и слабость в организме. Минут через пять или, максимум через полчасика, человек «возвращается» в себя и ему можно позволить встать с постели.
Если эпилептические приступы длятся больше, чем 30 минут или периодически повторяются, необходимо обратиться к врачу. Посещение невропатолога после приступа обязательно.
2. При легких проявлениях, абсансах
На французском слово «absence» означает малые припадки. В медицине – один из симптомов приступа эпилепсии, когда сознание внезапно отключается на короткое время: человек «замирает», без эмоций на лице устремляет взгляд куда-то перед собой с полным отсутствием реакции на внешние раздражители. Такое состояние продолжается считанные секунды, после чего полностью восстанавливается психическая деятельность человека.
Из-за своей кратковременности секундные приступы, как правило, протекают незаметно для окружающих. Если кто-то заметил такие перемены в поведении человека, лучше его не трогать и подождать, пока приступ пройдет, и человек сам придет в себя.
3. При психомоторных всплесках
Они сопровождаются поведением человека «на автомате». Больной перестает осознанно контролировать свои движения и воспринимает происходящее вокруг, как в кривом зеркале, с искривлениями. Появляется чувство страха и необъяснимые ощущения.
Такое состояние человека, страдающего от эпилептических припадков, на практике встречается довольно часто. К сожалению, после его завершения может развиться амнезия с характерными признаками окончания приступа эпилепсии.
Профилактика эпилепсии
Итак, разберем всё по порядку.
Риск развития эпилепсии разный, так как существует две принципиально разные формы этой болезни: идиопатическая (наследственно детерминированная) и симптоматическая (развившаяся на фоне первичной патологии головного мозга).
Для предотвращения симптоматической эпилепсии следует снизить риск любой патологии центральной нервной системы. Меры профилактики симптоматических форм эпилепсии меняются в зависимости от возраста.
В период планирования беременности важны такие мероприятия:

наблюдение у гинеколога с проведением диагностических методов обследования на выявление инфекций, способных оказывать повреждающее воздействие на плод (цитомегаловирусная инфекция, вирусы простого герпеса, токсоплазмоза, вируса краснухи и других инфекций);
выявление и лечение этих инфекций ;
исключение других факторов риска (токсических — работа на вредном производстве, табакокурение и других интоксикаций; стрессовых факторов — актуально исключение хронической стрессовой ситуации в семье; нормализация отношений в коллективе и другие);
адекватные физические нагрузки, достаточная двигательная активность ;
лечение у матери хронических заболеваний и очагов хронической инфекции (синуситы, хронический пиелонефрит, паразитозы и другие).
В период беременности требуется с ранних сроков динамическое наблюдение у акушера — гинеколога и выполнение всех рекомендаций врача, профилактика и лечение гестоза, хронической фетоплацентарной недостаточности, угрозы выкидыша, метаболических нарушений, анемии.
В период родов квалифицированное родовспоможение .
В ранний возрастной период детства актуальны профилактика инфекций , в том числе нейроинфекций (менингитов, энцефалитов), черепно-мозговых травм.
У взрослых — профилактика сосудистых кризов (инсультов головного мозга), а также соматических заболеваний.
При идиопатических формах эпилепсии предотвратить дебют приступов почти невозможно. Но при этих формах следует говорит ь о вторичной профилактике . Это профилактика самих приступов при эпилепсии.
Меры вторичной профилактики эпилепсии состоят в
-регулярном непрерывном длительном приёме антиконвульсантов в индивидуально подобранной дозе, не меняя на дженерики;
-проведение контроля за лечением (электроэнцефалографии, контроля концентрации противоэпилептического препарата в крови);
-соблюдении режима сна и бодрствования;
-исключении алкоголя у подростков и взрослых;
-если у пациента с эпилепсией выявлена фотосенситивность по ЭЭГ, то в избегании мелькания света, ограничении просмотра телепередач и занятий на компьютере, ношении солнцезащитных очков;
-при рефлекторных формах эпилепсии в исключении воздействия факторов , провоцирующих эпилептические приступы;
-в профилактике нервных перегрузок и стресса . Статистически достоверных доказательств факта провокации стрессом эпилептических приступов нет. Однако в жизни мы видим, что сильные эмоции гнева и страха провоцируют приступы. Значит, для профилактики эпилепсии и стресс нужно избегать.
У пациентов без приступов бывают случаи выявления на электроэнцефалограмме каких -то изменений :
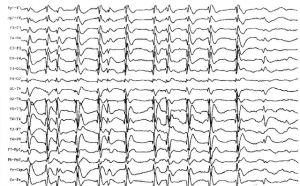
снижение порога судорожной готовности; ирритативные изменения;
дисфункция срединных структур;
наличие элементов эпилептиформной активности;
наличие особого электроэнцефалографического феномена «доброкачественных эпилептиформных разрядов детства»
и некоторых других.
Таким пациентам требуется консультация эпилептолога, чтобы разобраться, что представляют из себя эти изменения на ЭЭГ, каков их прогноз, дать рекомендации.
Как правило, эти нарушения на обследовании не нуждаются в назначении противосудорожной терапии. В этих случаях профилактика эпилепсии путем назначения противоэпилептических препаратов не показана. Мы не лечим ЭЭГ (кроме вариантов наличия продолженной эпилептиформной активности в высоком индексе, наличия электрического эпилептического статуса в фазу медленного сна). Принято считать, что нет профилактики эпилепсии, а есть только её лечение.
Алкогольная эпилепсия
Несмотря на то что многие люди периодически употребляют спиртные напитки, сталкиваются с таким опасным осложнением, как эпилептические приступы, не многие. Часто подобное нарушение в полной мере проявляется у людей, страдающих 2-3 стадией алкоголизма.
Нередко появлению выраженных припадков предшествует несколько случаев выраженного абстинентного синдрома. В мозге человека уже имеются характерные очаги повреждения и изменения в протекании биохимических процессов.
Это приобретенное заболевание, сопровождающееся выраженными парциальными приступами, нередко наблюдается у людей, которые имеют врожденные повреждения мозга. На скорость нарастания симптомов может оказать влияние даже пережитая в детском возрасте гипоксия.
Кратковременная нехватка воздуха во время родов нередко не отражается на здоровье детей. Если имеются даже незначительные повреждения теменных долей мозга на фоне гипоксии при злоупотреблении спиртным, повышается риск развития хронической формы эпилепсии.
Если у человека присутствует выраженная несовместимость с алкоголем, спровоцировать появление припадков может единичный прием большого количества алкоголя.
Особенности алкогольной эпилепсии
Фокальная и другие типы эпилепсии на фоне алкоголизма протекают с некоторыми особенностями. У людей, на протяжении длительного времени злоупотребляющих спиртным, не всегда развитие эпилепсии связано с приемом этанолсодержащих напитков.
Если изменения в структуре головного мозга необратимы, отказ от спиртного без медикаментозной поддержки организма уже через несколько дней может стать причиной появления выраженной симптоматики эпилепсии. Возникновение припадков в этом случае вызывается алкоголизмом косвенно.
Нередко развитие эпилепсии у людей, страдающих алкоголизмом, проходит несколько этапов. Сначала припадки возникают только после приема спиртного напитка. Если образ жизни больного не меняется, в дальнейшем припадки могут возникать даже в периоды трезвости.

Эпилептики, заболевшие на фоне приема спиртных напитков, имеют характерные симптомы. У пациентов во время приступов могут возникать галлюцинации, которые более свойственны алкоголикам.
После припадков нередко усиливаются проявления белой горячки, в т. ч.:
- Нарушения сна;
- Озноб;
- Повышение температуры;
- Бред;
- Галлюцинации.
После припадка, сопровождающегося судорогами, наблюдается изменение поведения. Человек становится обидчивым, злобным, может постоянно придираться к окружающим. У больного снижается концентрация внимания и способность адекватно оценивать свои поступки.
Нередко в более интенсивной форме проявляются и другие признаки деградации личности. При случаях эпилепсии, развивающихся не в результате систематического приема алкоголя, подобных проблем не наблюдается.
Лечение
Лечение эпилепсии — это длительный и сложный процесс. Терапия включает в себя:
- Прием медикаментов.
- Соблюдение диеты и режима дня.
Медикаментозное
Лекарственные препараты назначаются сначала в минимальной дозировке. Если приступы повторяются, то дозу увеличивают.
Для достижения ремиссии применяются следующие группы лекарств:
- противоэпилептические;
- сосудосуживающие.
В настоящее время есть множество противоэпилептических препаратов пролонгированного действия. Они не оказывают токсического воздействия и имеют минимум побочных эффектов.
Самые популярные средства:
- Конвусольфин;
- Конвулекс Хроно;
- Топирамат;
- Кармабазепин.
Сначала выписывают один вид препаратов. Если не удается достичь стойкой ремиссии, применяют комплекс средств.
Для предотвращения негативного влияния лекарств на печень, каждые три месяца делают анализ крови для определения количества тромбоцитов и печеночные пробы. Также проходят УЗИ органов брюшной полости.
Режим дня и питание
Предотвратить приступы помогает строгий распорядок дня. Больной должен ложиться и вставать в одно и то же время. Следует избегать физического и эмоционального напряжения.
Фотосенситивная эпилепсия не поддается лечению. Чтобы не спровоцировать припадок, больной должен соблюдать следующие ограничения:
- не смотреть долго телевизор и не сидеть за компьютером;
- носить солнцезащитные очки;
- избегать яркого света.
Специальная диета для эпилептиков предполагает ограничение углеводной пищи, соли и увеличение количества жиров в рационе.
Также запрещено курить, употреблять алкоголь, пить крепкий кофе и чай.
Родственникам больного следует научиться оказанию первой помощи. При возникновении приступа больного нужно уложить на ровную поверхность, освободить полость рта от рвотных масс.
Затем положить под голову что-то мягкое, повернуть голову на бок, чтобы больной не захлебнулся. Потом нужно ослабить воротник, расстегнуть верхнюю одежду.
Не надо делать искусственное дыхание или массаж сердца. Нужно лишь контролировать пульс. Также нельзя переносить больного, пытаться разжимать зубы. Обязательно дождаться приезда скорой.
Эписиндром и эпилепсия — в чем разница
 Следует дифференцировать истинную эпилепсию от эпилептического синдрома.
Следует дифференцировать истинную эпилепсию от эпилептического синдрома.
Основное отличие — в происхождении патологии. Эписиндром всегда развивается на фоне другого заболевания мозга.
Эпилепсия — самостоятельное заболевание, которое часто возникает по неизвестным причинам.
При эпилепсии у больного прогрессируют психические расстройства: психозы, амнезия. Для таких пациентов характерны изменения личности, выражающиеся в снижении интеллекта, нарушении мышления, изменении настроения. При ЭС этого практически не происходит.
У детей, больных эпилепсией, наблюдается гиперактивность или заторможенность, повышенная агрессия, садистские проявления. Эти дети не могут обучаться в обычной школе.
При эписиндроме вышеперечисленные проявления отсутствуют, дети могут посещать учебные заведения наряду со здоровыми сверстниками.
Если устранить основное заболевание мозга, являющееся первопричиной развития ЭС, все признаки исчезнут. Другими словами, ЭС не означает, что пациент болен эпилепсией.
Лечение эпилепсии
Большинство людей волнует вопрос: «можно ли вылечить эпилепсию», поскольку бытует мнение, что эта патология неизлечима. Невзирая на всю опасность описываемого недуга излечить от него можно, при условии своевременного выявления и адекватного лечения. Приблизительно в 80% случаев заболеваемости удается достичь стойкой ремиссии. Если данное заболевание выявлено впервые и адекватная терапия начата незамедлительно, то у 30% людей с эпилепсией приступы больше не повторяются или прекращаются минимум на два-три года.
Как лечить эпилепсию? Выбор методов лечения рассматриваемой патологии в зависимости от ее формы, типа, клинической картины, возраста больного, очага поражения осуществляется либо хирургическим путем, либо консервативным методом. Современная медицина чаще прибегает к медикаментозному лечению, так как прием противоэпилептических средств дает стойкий эффект практически в 90% случаев.
Консервативная терапия охватывает несколько ступеней:
— дифференциальная диагностика, позволяющая определить форму недуга и тип судорог для правильного подбора препаратов;
— установление факторов, породивших эпилепсию;
— предупреждение припадков для полного исключения факторов риска, таких как переутомление, стрессы, недосыпание, переохлаждение, употребление алкоголя;
— купирование эпилептических судорожных припадков посредством оказания неотложной помощи, назначения противосудорожного средства.
Важно проинформировать о диагнозе родственников и проинструктировать их о мерах предосторожности, первой помощи при судорожных припадках. Так как во время припадков высока вероятность травмирования больных и остановка дыхания, вследствие западания языка
Медикаментозное лечение эпилепсии предполагает регулярный прием противоэпилептических средств. Нельзя допускать ситуацию, при которой эпилептик пьет лекарства только после наступления эпилептической ауры, поскольку при своевременном приеме противоэпилептического препарата предвестники грядущего припадка, в большинстве случаев, вообще не появляются.
Что делать при эпилепсии?
Консервативное лечение эпилепсии предполагает следование следующим правилам:
— строгое соблюдение графика приема лекарственных средств и дозировок;
— по достижению положительной динамики нельзя прекращать принимать препараты без разрешения специалиста;
— своевременно уведомлять своего врача обо всех необычных проявлениях, изменении в самочувствии, сдвигах в состоянии или настроении.
Больным, страдающим парциальными эпиприступами, назначают такие группы препаратов, как карбоксамиды, вальпроаты, фенитоины. Пациентам с генерализованными припадками показано назначения сочетания вальпроатов с Карбамазепином, при идиопатической форме применяются вальпроаты; при абсансной эпилепсии – Этосуксимид; при миоклонических судорогах – только вальпроаты.
При стойкой ремиссии эпилепсии продолжительностью, как минимум пять лет, можно задуматься о прекращении лекарственной терапии.
Лечение эпилепсии следует завершать постепенно, снижая дозы препаратов до полного прекращения в течение шести месяцев.
Первая помощь при эпилепсии предполагает, в первый черед, предотвращение западения языка, путем вставления между челюстей больного какого-нибудь предмета, желательно сделанного из резины или другого материала, но не очень твердого. Переносить больного во время припадка не рекомендуется, но для избегания его травмирования необходимо подложить под голову что-то мягкое, например, смотанную в куль одежду. Рекомендуется также накрыть глаза эпилептика чем-то темным. При ограниченном доступе света припадок проходит быстрее.
Мы в телеграм! Подписывайтесь и узнавайте о новых публикациях первыми!
Особенность лечения
Лечение парциальных припадков обязательно должно начинаться с проведения комплексной диагностики и выяснения причин, спровоцировавших приступ. Это требуется для устранения и полного прекращения эпиприпадков, а также минимизации побочных проявлений.
Стоит отметить, что если болезнь возникает во взрослом возрасте, то вылечить ее невозможно. В таком случае суть терапии заключается в уменьшении приступов. Для достижения устойчивой ремиссии назначаются противоэпилептические препараты, в частности, такие как:
«Ламиктал».
«Карбамазепин».
«Топирамат».
«Депакин».
Чтобы получить максимально возможный результат, врач может назначить комбинированные препараты. Если медикаментозная терапия не приносит требуемого результата, то показано проведение нейрохирургической операции. К хирургическому вмешательству прибегают в случае, если способы консервативного лечения не принесли требуемого результата, а больной страдает от частых припадков.
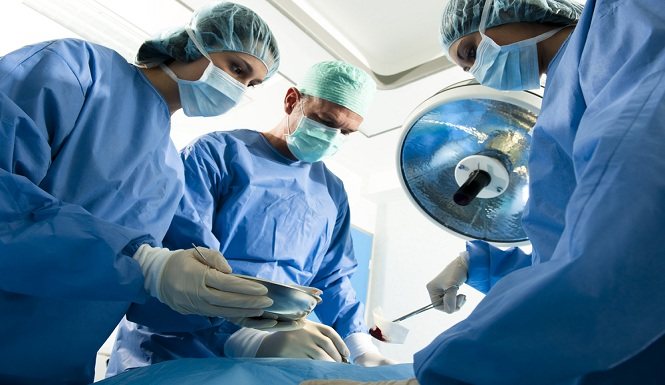
При проведении менингоэнцефалолиза выполняется трепанация черепа в той области, которая стала причиной эпилепсии
Нейрохирург очень осторожно все иссекает, что раздражает кору головного мозга, а именно — оболочку, которая изменена рубцовой тканью, а также удаляются экзостозы
Иногда проводится операция по Хорсли. Ее методику разработал английский нейрохирург. При этом удаляются пораженные корковые центры. Если приступы провоцируют образование рубцовой ткани на оболочках мозга, то при проведении такой операции никаких результатов не будет.
После устранения раздражающего воздействия рубцов на мозг, припадки на некоторое время прекратятся, однако очень быстро в области проведения операции снова образуются рубцы, которые будут намного больше, чем предыдущие. После проведения операции Хорсли может наступить монопаралич той конечности, двигательные центры которой были удалены. При этом припадки сразу же прекращаются. Со временем паралич проходит самостоятельно и его сменяет монопарез.
У больного навсегда сохраняется некоторая слабость в этой конечности. Зачастую со временем припадки снова появляются, именно поэтому операция назначается в самом крайнем случае. Врачи предпочитают проводить изначально консервативное лечение.
При незначительной эпилепсии, которая не спровоцирована серьезными патологиями, возможно лечение путем устранения раздражителей остеопатическими методиками. Для этого показано проведение массажа или акупунктурного лечения. Хороший результат оказывают также физиотерапевтические методики и соблюдение специальной диеты.
Стоит отметить, что болезнь проявляется намного слабее и реже при отсутствии стрессов, нормальном питании, соблюдении режима дня
Также важно отказаться от вредных привычек, которые относятся к сильным провоцирующим факторам
Эпилептический приступ во сне
Разновидностью рассматриваемого недуга считается эпилепсия с ночными припадками, характеризуемая приступами в процессе отхода ко сну, во время сновидений или пробуждения. Согласно статистической информации статистике, данной разновидностью патологии, страдает практически 30% всех страдающих эпилепсией.
Приступы, наступающие ночью менее интенсивны, нежели дневные. Это объясняется тем, что нейроны, окружающие патологический очаг во время сновидения больного не реагируют на размахи активности, что в итоге выдает меньшую интенсивность.
В процессе сновидений приступ может начинаться с внезапного беспричинного пробуждения, с ощущения головной боли, дрожи телу, рвотных позывов. Человек во время эпиприпадка может вставать четвереньки или садиться, совершать взмахи ногами, похожие на упражнение «велосипед».
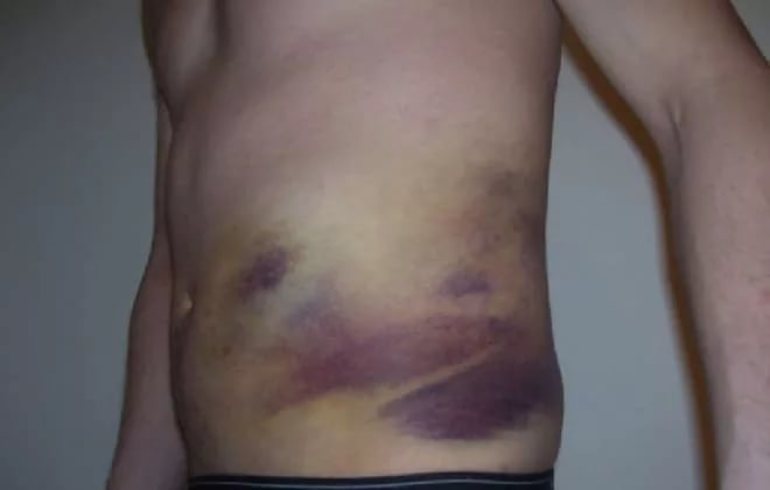
Как правило, приступ имеет длительность от десяти секунд до нескольких минут. Обычно люди собственные ощущения, возникающее в ходе приступа, запоминают. Также, помимо явных признаков перенесенного припадка, часто остаются косвенные свидетельства, такие как следы кровавой пены на подушке, ощущение в мышцах тела боли, на теле могут появиться ссадины и синяки. Редко после приступа во сне человек может пробудиться на полу.
Последствия эпилептического приступа во сне довольно неоднозначны, поскольку сон является важнейшим процессом жизнедеятельности организма. Депривация сна, то есть лишение нормального сна приводит к учащению приступов, что ослабляет клетки мозга, истощает нервную систему в целом и повышает судорожную готовность. Поэтому индивидам, страдающим эпилепсией, противопоказаны частые ночные пробуждения или ранние, нежелательна резкая перемена часовых поясов. Часто очередной припадок может вызвать обычный звонок будильника. Сновидениям больного эпилепсией могут сопутствовать клинические проявления, которые непосредственной связи с недугом не имеют, такие как ночные кошмары, снохождение, недержание мочи и т.д.
Что делать при эпилептическом приступе, если он настиг человека во сне, как бороться с такими припадками и как избежать возможных травм?
Чтобы не пораниться во время эпилептического приступа необходимо обустроить безопасное спальное место. Необходимо убрать любые хрупкие предметы и все, что может нанести увечье, рядом с кроватью. Также следует избегать спальных мест на высоких ножках или со спинками. Лучше всего спать на полу, для чего можно приобрести матрац, или окружать кровать специальными матами.
Чтобы решить проблему ночных приступов, важен комплексный подход. В первый черед, необходимо полноценно высыпаться. Нельзя пренебрегать ночным сном. Также следует отказаться от употребления разного рода стимуляторов, таких как энергетические напитки, кофе, крепкий чай. Следует также выработать специальный ритуал засыпания, который будет включать в себя размеренность движений, отказ от всех гаджетов за час до планируемого отхода ко сну, принятие теплого душа и т.п.
Лечение эпилепсии
Лечение эпилепсии – это очень трудоемкий процесс, который не похож на терапию других недугов. Следовательно, схему, как лечить эпилепсию, должен определять врач после установления диагноза. Лекарства от эпилепсии нужно принимать сразу же после того, как были проведены все исследования. Речь здесь не идет о том, как вылечить эпилепсию, а, прежде всего, о предупреждении прогресса недуга и проявления новых припадков
И больному, и его близким людям важно доступно объяснить смысл такого лечения, а также оговорить все другие моменты, в частности то, что при эпилепсии нельзя обойтись исключительно лечением народными средствами
Лечение болезни всегда длительное, причем, прием препаратов должен быть регулярным. Дозировку определяет частота проявления припадков, продолжительность болезни, а также ряд других факторов. В случае неэффективности терапии препараты заменяются другими. Если же результат лечения положительный, то дозы лекарственных средств постепенно и очень аккуратно снижают. В процессе терапии необходимо в обязательном порядке отслеживать физическое состояние человека.
При лечении эпилепсии применяются разные группы препаратов: противосудорожные, ноотропные, психотропные средства, витамины. В последнее время врачи практикуют применение транквилизаторов, которые расслабляющее воздействуют на мышцы.
При лечении этого недуга важно придерживаться сбалансированного режима труда и отдыха, правильно питаться, исключить алкоголь, а также другие факторы, провоцирующие припадки. Речь идет о перенапряжении, недосыпании, громкой музыке и др
При правильном подходе к лечению, соблюдении всех правил, а также при участии близких людей состояние больного значительно улучшается и стабилизируется.
В лечении детей, больных эпилепсией, наиболее важным моментом является правильность подхода родителей к его осуществлению
При детской эпилепсии особое внимание обращается на дозировку препаратов и ее коррекцию по мере роста малыша. Изначально за состоянием ребенка, который начал принимать определенный препарат, должен следить врач, так как некоторые лекарственные средства могут вызвать аллергические реакции и интоксикацию организма
Родители должны учитывать, что провоцирующими факторами, влияющими на возникновение припадков, является вакцинация, резкий подъем температуры, инфекции, интоксикации, ЧМТ.
Стоит консультироваться с врачом перед тем, как начинать лечение медикаментозными препаратами других болезней, так как они могут не сочетаться со средствами против эпилепсии.
Еще один важный момент – позаботиться о психологическом состоянии ребенка. Необходимо объяснить ему, по возможности, об особенностях болезни и позаботиться о том, чтобы малыш комфортно чувствовал себя в детском коллективе. Там должны знать о его болезни и уметь помочь ему во время приступа. А самому ребенку необходимо осознать, что в его заболевании нет ничего страшного, и стыдиться недуга ему не нужно.
Доктора
специализация: Невролог / Эпилептолог
Иванова Ольга Алексеевна
нет отзывовЗаписаться
Подобрать врача и записаться на прием
Карбамазепин
Кеппра
Тегретол
Депакин
Топирамат
Фенитоин
Габапентин
Леветирацетам
Нейронтин
Ламотриджин
Ламиктал
Определение понятия
Идиопатическая эпилепсия — это форма заболевания, при которой не наблюдаются органические поражения головного мозга. Причинами являются не травмы и перенесенные заболевания, а наследственная предрасположенность.
При отсутствии лечения патология приведет к серьезным осложнениям, существенно ухудшающим жизнь пациента. К счастью, врачи научились контролировать течение заболевания и с помощью терапии достигать стойкой ремиссии.
По МКБ 10 идиопатическая эпилепсия имеет шифр G40.3.
Обычно заболевание впервые проявляется у детей в 8-10 лет, реже — в 12-18 лет.
Основные признаки, отличающие идиопатическую форму болезни:
- отсутствие органического поражения мозга;
- появление в детском возрасте;
- отсутствие заболевания, являющегося пусковым механизмом для развития недуга;
- отсутствие влияния на психическое и физическое состояние ребенка.
Фебрильные судороги у детей – что это такое?
Пик возникновения фебрильных судорог у детей припадает от 6 месяцев до 2 лет. К 6 годам такие проявления исчезают вообще. В зависимости от организма ребенка, риск возникновения приступа появляется при температуре 38,5°С, но есть случаи возникновения и при температуре 37,9°С.
Фебрильные судороги появляются не так часто: лишь 5 деток из 100 в возрасте до 6 лет страдают ими. А 30% деток испытывают приступы повторно.
Отметим! В зоне риска находятся дети, которые появились на свет раньше срока, с низким весом, патологиями центральной нервной системы. Большой риск возникновения судорог у детей, чьи родители или родственники страдают на эпилептические припадки.
Причины возникновения
Точные причины возникновения фебрильных судорог у детей не известны. До 5-6 летнего возраста причиной может быть незрелость нервной системы. У старших детей такие приступы могут говорить о более серьезных заболеваниях.
Основные факторы, провоцирующие приступы:
- Перенесенные инфекции у детей, которые спровоцировали поражение нервной системы.
- Отравление организма ядовитыми или другими веществами.
- Травмирование головы или головного мозга, новообразование в головном мозге.
- Нарушение вещественного обмена в организме, которое затронуло нервную систему.
- Врожденные пороки, генетические дефекты.
- Начальная стадия эпилепсии.
- Иногда спровоцировать судороги может прорезывание зубов, аллергическая реакция, реакция на прививку.
- Вызвать фебрильные судороги могут и такие заболевания, как пневмония, грипп, пониженное количество витаминов, минералов в организме. В более тяжелых случаях приступы свидетельствуют о злокачественных образованиях, менингите, энцефалите, отравлениях, пороках развития.
У многих родителей при первых приступах фебрильных судорог возникает страх, поскольку это могут быть и приступы эпилепсии
Важно знать несколько отличительных качеств фебрильных судорог от эпилептических
- Первые в основном возникают только до 5-6 летнего возраста. Главной их причиной является реакция организма на повышенную температуру.
- Фебрильные судороги возникают только под воздействием одной причины.
Симптомы и признаки
Большинство случаев фебрильных судорог возникает во время лихорадки. Признаки приступов зависят от их вида, но для большинства их характерно:
- Потеря сознания.
- Тело становится сильно напряженным, руки и ноги начинают подергиваться, спина изгибается, голова может запрокидываться.
- Кожные покровы могут стать бледными или синюшными, глаза закатываются. Кожа приобретет обычный оттенок после того, как приступ пройдет.
Примечание! Если это фебрильная судорога, то она проходит через 5 — 7 минут. После приступа ребенок очень вялый, слабый, сонливый.
Методы терапии
Эписиндром исчезает только после устранения его причины. Поэтому необходимо пройти курс терапии основного заболевания. Одновременно проводят симптоматическое лечение эпилептиформного синдрома. Назначают следующие группы препаратов:
- Противосудорожные лекарства: «Карбамазепин», «Ламотриджин», «Депакин», «Конвулекс». Эти средства купируют судороги и уменьшают частоту припадков.
- Седативные препараты: «Фенибут», «Феназепам», «Элениум», «Атаракс». Эти средства успокаивают очаг возбуждения в головном мозге и расслабляют мышцы.
В качестве дополнительного метода лечения используют фитотерапию. Пациентам рекомендуется принимать отвары из фиалки, липы, пижмы, багульника. Эти лекарственные растения успокаивают центральную нервную систему.
При эпилептиформном синдроме пациентам показана диета. Из рациона следует исключить острые и соленые блюда, а также ограничить количество углеводов и белков. Такие продукты могут спровоцировать приступ. Рекомендуется уменьшить количество потребляемой жидкости.

В большинстве случаев эписиндром поддается консервативной терапии. Оперативное лечение применяется редко. Нейрохирургические операции проводят только при наличии новообразований в головном мозге.