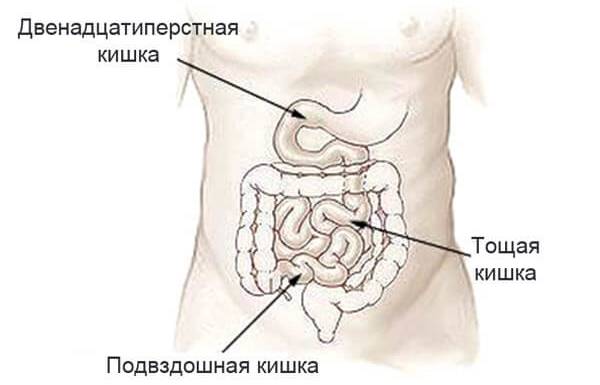
Проктит кишечника
Содержание:
Лечение
Независимо от формы заболевания назначается постельный режим и щадящая диета, рекомендуется избегать/минимизировать пребывание в сидячем положении. По мере улучшения состояния рекомендуется поддерживать умеренную физическую активность. В случаях тяжелых форм острого проктита (язвенно-некротической/язвенной) на начальном этапе больного рекомендуется госпитализировать в стационар.
Лечение проктита зависит от его этиологии. Так, для лечения специфических инфекционных проктитов, вызываемых возбудителями кишечных инфекций назначают антибактериальные препараты с учетом чувствительности патогенной микрофлоры, выделенной из кишечного содержимого (Ципрофлоксацин, Ампициллин, Тетрациклин, Сульфаметоксазол и др.), при гельминтозах — антигельминтные средства. При гонорейном проктите назначается Цефтриаксон, Доксициклин.
Для лечения болезни Крона прямой кишки/неспецифического язвенного проктита назначаются клизмы с 5-АСК (аминосалициловой кислотой) и глюкокортикостероидами системными (Преднизолон перорально/парентерально, Метилпреднизолон) и топическими ГКС (свечи от воспаления прямой кишки с преднизолоном и/или в микроклизмах (Гидрокортизон в виде микроклизм), Буденофальк в форме ректальной пены. Широко практикуется лечение проктита свечами (лечебные ромашковые клизмы, свечи с метилурацилом, клизмы с раствором колларгола, облепиховым маслом).
При изолированном лучевом проктите хороший эффект оказывают свечи с месалазином (суппозитории ректальные Салофальк), являющийся высокосульфатированным полианионным дисахаридом, оказывающим влияние на течение радиационного проктита за счет защиты слизистой ЖКТ и стимуляции ангиогенеза, что повышает скорость заживления. Также эффективны клизмы с короткоцепочечными жирными кислотами (Закофальк NMX).
Широко используется симптоматическая терапия. Так при болях в нижних отделах живота, вызванных дискинезией кишечника, высокоэффективным является миотропный спазмолитик Мебеверин, Дюспаталин, которые устраняют спазмы толстой кишки, не влияния на эвакуаторную функцию. Симптомы диспепсии (тяжесть в животе, метеоризм) купируются назначением препаратов итоприда (Ганатон, Итомед, Итопра и др.).
Местное лечение хронического проктита аналогично терапии острого проктита. Местно назначают монокомпонентные ректальные суппозитории (Постеризан, Натальсид и др.) и комбинированные (Ультрапрокт, Проктозан), в состав которого входит Лидокаина гидрохлорид, эффективно снимающий раздражение, зуд и боль. При появлении из прямой кишки кровянистых выделениях назначают суппозитории, содержащие натрия альгинат (Натальсид), обладающий выраженным гемостатическим эффектом. Курс лечения ректальными свечами должен продолжаться не менее 2 недель.
Лечение воспаления прямой кишки в домашних условиях проводится с применением ихтиоловых, прополисных и облепиховых суппозиториев, сидячих ванночек с лечебным отваром/настоем (цветков календулы, ромашки, отвар чертополоха, крапивы, корня конского щавеля, тысячелистника, дубовой коры, листьев полыни, настой из подорожника, отвар из пижмы, крапивы, корня череды, валерианы и другие).
Доктора
специализация: Проктолог
Марков Сергей Валерьевич
6 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Ципрофлоксацин
Ампициллин
Тетрациклин
Салофальк
Месалазин
Месакол
Преднизолон
Метилпреднизолон
Гидрокортизон
Буденофальк
Натальсид
- Антибактериальные препараты (Ципрофлоксацин, Ампициллин, Тетрациклин, Сульфаметоксазол).
- Препараты 5-AСК (Салофальк, Месалазин, Месакол, Пентаса).
- Системные глюкокортикостероиды (Преднизолон, Метилпреднизолон).
- Топические ГКС (свечи от воспаления прямой кишки с Преднизолоном; Гидрокортизон в виде микроклизм; Буденофальк в форме ректальной пены).
- Спазмолитики (Мебеверин, Дюспаталин).
- Суппозитории с гемостатическим эффектом (Натальсид).
- Противовоспалительные ректальные монокомпонентные суппозитории (Постеризан, Натальсид).
- Комбинированные ректальные суппозитории (Ультрапрокт, Проктозан).
В лечении проктита чрезвычайно важны промывания кишечника (клизмы) с щелочной теплой минеральной водой Боржоми/Ессентуки для удаления слизи и активации моторной функции кишечника. После очищения кишечника с лечебной целью назначаются клизмы с настоем ромашки, которые со второй недели заменяют на клизмы раствора колларгола. Курс лечения необходимо повторить после 10 дневного перерыва.
Как применять?
Для безопасного применения вагинальных суппозиториев женщине следует тщательно вымыть руки и наружные половые органы. Если врач назначил спринцевания, их тоже необходимо провести до процедуры. Затем нужно лечь на спину, согнуть ноги в коленях и прижать к тазу. Не торопясь, ввести во влагалище свечку либо с помощью пальца, либо с помощью аппликатора. Она должна оказаться в области заднего свода влагалища. После процедуры необходимо полежать в течение 15 минут для того, чтобы средство растворилось, и лекарство проникло в ткани. Рекомендуется применять лекарство перед сном.
Под действием тепла тела масляная основа растворяется, высвобождая активные вещества. Слизистая влагалища богата кровеносными сосудами, лекарство быстро всасывается и с током крови доставляется ко всем органам малого таза. При этом печень и пищеварительная система не затрагиваются, поскольку действующее вещество поступает к ним в очень малых дозах.
Суппозиторий рассасывается в течение 20-30 минут. В это время нежелательно менять позу, чтобы лекарство не вытекло сразу. А после необходимо использовать прокладку, так как остатки масляной основы могут стать причиной жирных пятен на белье и постели.
По мнению специалистов вагинальные суппозитории нецелесообразно использовать во время менструации. Желательно подгадать проведение курса к середине цикла. Но в экстренных случаях гинеколог может порекомендовать начать лечение незамедлительно.
Для того, чтобы решить какой фирмы лучше приобретать средство, необходимо посетить врача и сдать анализы, потому что лечение назначается только после диагностики. По мнению гинекологов, не стоит совершать ошибки при выборе, ориентируясь на советы и рекомендации знакомых, или бездумно покупать недорогие, популярные препараты.
Лечение

Лечение эрозивного проктита консервативное, при этом должно проводится в условиях терапевтического или гастроэнтерологического стационара. Оно должно быть комплексным и всесторонним, не только устранять неприятные симптомы, но и воздействовать на причину патологии. Для этого пациент должен соблюдать определенную диету, принимать медикаменты.
Диета
Основной вектор диетического питания при этой патологии – ограничение клетчатки. Именно она способствует расстройству стула, постоянным диареям, которые значительно ухудшают течение заболевания.
Пациентам необходимо полностью исключить из своего меню:
- бобовые продукты;
- жирное, а также жаренное мясо;
- капусту;
- колбасы, сардельки;
- консервы;
- острое и соленое.
Пациентам стоит сделать акцент на нежирных кисломолочных продуктах и поддержании адекватного водного баланса. Питаться необходимо дробно, т. е. небольшими порциями 5-6 раз в день
Медикаментозная терапия
Стандартная схема терапии эрозивного проктита включает в себя такие группы медикаментов, как:
- Антибактериальные препараты. Именно эта группа медикаментов направлена непосредственно на борьбу с причиной патологии. Подбирают антибиотик в зависимости от вида бактерий.
- Спазмолитики. Эти препараты способствуют устранению болевого компонента, нормализуют стул, помогают уменьшить тенезмы. .
- Антигистаминные препараты. Снимают отек, уменьшают болевой компонент, раздражение кожных покровов в перианальной области. Актуальны при глистной инвазии, поскольку паразиты приводят к общей аллергической реакции организма.
Народные методики
Народная медицина не должна полностью заменять консервативную схему лечения, но может стать эффективным дополнением к ней. Наиболее популярными народными методиками при эрозивном проктите являются:
- Клизмы. Активно применяют масляные и лекарственные микроклизмы. К теплой воде можно добавлять отвар коры дуба, цветков календулы или настой корня конского щавеля. Они не только способствуют очищению прямой кишки от патогенной флоры, но и устраняют боль, зуд, жжение.
- Ванночки. Сидячие ванночки активно применяются в проктологической практике. Рекомендуют сидеть в теплой ванне, в которую можно добавить отвар из травы полевой сосенки, настои ромашки, спорыша, эвкалипта, бессмертника. Процедура не должна длится более 30 минут.
- Настои и отвары. Прием лекарственных напитков во внутрь поможет стимулировать иммунитет, улучшит общее состояние пациента, нормализовать его душевное состояние. Подойдут настои из ромашки и календулы, отвар из малины, валерианы, череды, пижмы. Принимать их следует 4-5 раз в сутки.
Причины развития
Этиология заболевания многогранна. Вызвать воспаление слизистой прямой кишки могут различные факторы, начиная от банального механического повреждения и заканчивая злокачественной опухолью.
Инфекционные возбудители
- Патогенные микроорганизмы, имеющиеся в кишечнике или проникшие из соседних заражённых органов (хламидии и кокки, кишечная палочка, герпес или цитомегаловирус);
- Гонококки, способные спровоцировать воспаление слизистой прямой кишки у женщин; инфицирование происходит по причине проникновения гонококков из влагалищной стенки в нижний отдел кишечника;
- Возбудители сифилиса, бледные спирохеты, также являются провокаторами хронического проктита у слабой половины человечества;
- Туберкулёзные микобактерии ˗ ещё один источник развития воспалительного процесса прямой кишки. Проникая через кровеносное русло или трещины, данные микроорганизмы вызывают патологию с характерным образованием свищей и язв в нижнем отделе кишечника;
- Гельминты.
Механические повреждения стенок прямой кишки
- Хронический запор и сопутствующий ему геморрой;
- Непереваренная пища: косточки, инородные твёрдые предметы;
- Оперативное вмешательство, проведённое в области нижнего отдела кишечника;
- Разрывы в процессе родоразрешения;
- Медицинские манипуляции;
- Анальный секс.
- Несбалансированный рацион, в результате чего в каловых массах концентрируются вещества раздражающего характера. Попадая под химическое воздействие, оболочка начинает вырабатывать слизь в избыточном количестве. К продуктам, которые приводят к такому негативному явлению, относится острая пища и пряности, копчёности и соления, алкоголь.
- Дисбактериоз кишечника также способен вызвать хронический проктит. Выступая закономерным следствием нерационального питания, злоупотребления алкогольными напитками и частого приёма антибиотиков дисбактериоз становится причиной дисфункции деятельности и нарушений стула. Это приводит к развитию другого отклонения в виде проктита хронической формы.
- Патологии органов ЖКТ, при которых процесс пищеварения не может осуществляться на должном уровне. Попадая в прямокишечный отдел, непереваренная пища раздражает слизистую оболочку и вызывает воспаление (гепатит, цирроз, холецистит, гастрит и язвенную болезнь кишечника, панкреатит).
- Венозная недостаточность. Питание кишечника обеспечивает огромное количество кровеносных сосудов, располагающихся на стенках прямой кишки. Дисфункция кровообращения данной области влечёт за собой застой крови и как следствие ˗ недостаточный доступ кислорода к слизистой. В качестве вторичного явления происходит снижение местного иммунитета и развитие воспалительного процесса в виде проктита. Геморрой, варикоз и тромбофлебит ˗ всё это серьёзные факторы, увеличивающие риск развития хронического проктита в разы.
- Злокачественные образования, с появлением которых в организме начинается активная выработка антител. В процессе подобного взаимодействия раковые клетки выделяют токсины, охватывающие слизистую кишечника и поражающие её.
- Отравления любого типа: химическое или лучевое, полученное в результате проведения терапии онкологических разрастаний органов малого таза.
Список возбудителей проктита не мал, однако, существуют и некоторые другие обстоятельства, являющиеся благоприятной почвой для развития воспалительного процесса в нижнем отделе кишечника:
- Сниженный иммунитет и частые простудные заболевания;
- Общее переохлаждение организма;
- Патологии инфекционного характера, имеющиеся в соседних органах (вагинит и вульвовагинит у женщин, цистит, простатит).
Клиническая картина при проктите
 Проктит может протекать в острой и хронической форме. Острое заболевание сопровождается постоянной и периодической симптоматикой иногда с повышением температуры тела и типичными признаками интоксикации организма. Возникает болезнь вследствие инфекций и травматических повреждений.
Проктит может протекать в острой и хронической форме. Острое заболевание сопровождается постоянной и периодической симптоматикой иногда с повышением температуры тела и типичными признаками интоксикации организма. Возникает болезнь вследствие инфекций и травматических повреждений.
При хроническом течении болезни клинические признаки слабо выражены. Как правило, периоды обострений чередуются с ремиссиями. Недуг развивается на фоне хронических инфекционных заболеваний, болезней аутоиммунной природы, злокачественных новообразований в прямой кишке и проблем с сосудами. Иногда хроническое воспаление развивается в качестве самостоятельной патологии, в иных случаях он становится следствием недолеченного острого заболевания.
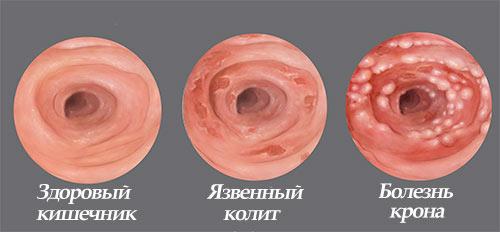
Классификация острого проктита включает в себя такие формы болезни, как катаральную, эрозивную, полипозную, язвенную и лучевую. Хронический проктит может протекать в гипертрофической, нормотрофической и атрофической формах.
Типичные признаки острого проктита обычно следующие:
- болезненные ощущения, жжение и зуд в заднем проходе. Острая боль становится интенсивнее при опорожнении кишечника;
- дискомфорт и тяжесть;
- болевые ощущения в промежности, иррадиирующие в половые органы;
- вероятно появление болей в поясничной области;
- появление выделений гнойного характера с примесями крови из заднепроходного отверстия;
- повышение температуры до 38 градусов, общая слабость;
- запоры или диарея;
- учащенные позывы к дефекации, которые могут быть довольно болезненными;
- примеси крови в испражнениях.
Внимание! При острой форме болезни патологические проявления возникают обычно всего за несколько часов. Если своевременно начать терапию, они исчезают довольно быстро, главное – не затягивать с обращением к врачу-проктологу
Симптомы проктита хронического включают в себя слабовыраженные боли и жжение в прямой кишке. У ряда пациентов эти признаки могут и вовсе отсутствовать. Возможно незначительное повышение температуры. При хронической форме заболевания слизистые или гнойные выделения из ануса присутствуют постоянно, при определенных типах патологии также отмечаются кровянистые примеси в кале.
У пациентов, страдающих от длительного кровотечения в кишечнике, отмечается характерная бедность кожных покровов и общая слабость. При проктите, спровоцированном онкологическими и иными тяжелыми заболеваниями, возникает истощение.
Ректальный свищ и парапроктит при проктите, как выявить, чем опасен?
парапроктитомпара-» с латинского «около»абсцессаректальные свищиКакие симптомы указывают на развитие парапроктита?
- усиление болей в прямой кишке, боль острая, простреливающая, часто она локализуется в промежности;
- покраснение в промежности, прощупывается абсцесс – возможно при нижней локализации парапроктита;
- повышение температуры тела до высоких цифр;
- ухудшение общего самочувствия (выраженная слабость, плохой аппетит, головная боль, нарушение сна и так далее);
- болезненные ложные позывы к акту дефекации;
- запор;
- частое мочеиспускание небольшими порциями.
симптомы образования ректальных или параректальных свищей.Симптомы ректальных свищей, зависимо от вида.
| Виды ректальных свищей | Характеристика | Симптомы |
| Аноректальные свищи (рисунок №1) | Свищи, которые соединяют прямую кишку и анус. Все аноректальные свищи носят хронический характер с обострениями и ремиссиями процесса. | |
| Выход свища локализуется в промежности возле анального отверстия. | Появление темной точки, вокруг которое покраснение кожи. Из этой точки выделяются гной, кровь и/или кал. Их может быть несколько, они могут сливаться, образуя одну большую рану. | |
| Выход свища располагается непосредственно в просвете сфинктера анального отверстия. | Такие свищи часто сужают анальное отверстие за счет образования рубцов. Поэтому акт дефекации очень болезненный. Боли в области анального отверстия возникают и при ходьбе, длительном сидении, кашле и чихании. Из ануса постоянно выделяется гной, кровь, кал. В некоторых случаях наступает несостоятельность сфинктера анального отверстия, как результат – недержание кала. | |
| Свищ выходит над сфинктером анального отверстия. | Боли в прямой кишке усиливаются при дефекации, характерны частые позывы на дефекацию, не приносящие облегчения. Вместе с калом выделяется гной и кровь. | |
| Прямокишечно-влагалищные свищи | Свищ открывается в просвет влагалища женщины. | Из влагалища выделяются гной, кал, кишечные газы. Такой свищ практически всегда сопровождается воспалительными процессами в мочеполовой системе. |
| Прямокишечно-пузырные свищи | Свищ выходит в просвет мочевого пузыря. | У больного выделяется гнойная моча, мутная, с примесями кала, особенно в начале мочеиспускания. Часто развиваются симптомы цистита. |
| Прямокишечно-мошоночные свищи | Выход свища в мошонку у мужчин. | Мошонка увеличивается в размерах, наблюдается ее синюшность, возможно появление свищей на коже мошонки. Часто такое осложнение встречается со свищами, выходящими на переднюю поверхность бедер. |
| Внутренний свищ | Свищ, который впадает в просвет прямой кишки. | Особых симптомов не возникает. Такой свищ обнаруживает доктор при детальном обследовании прямой кишки. |
Общие симптомы ректальных свищей:
- выделение из выхода свища в виде кала, гноя, каловых масс, эти выделения носят постоянный характер и имеют крайне неприятный зловонный запах;
- периодические боли в промежности и анальном отверстии, сильно усиливающиеся во время акта дефекации;
- психоз, невроз и депрессия;
- периодическое повышение температуры тела до 38С;
- слабость, недомогание.
Рис. №1. Схематическое изображение видов аноректальных свищей.Для диагностикиинструментальные методы исследования:
- рентгенография с введением в свищ контрастного вещества;
- введение контрастного вещества в прямую кишку и определение выхода свища;
- УЗИ малого таза с контрастированием;
- эндоскопические виды исследования – введение зонда по ходу свища;
- ректоманоскопия и аноскопия – исследование прямой кишки и сфинктера анального отверстия.
Чем опасны парапроктит и ректальные свищи?сепсисинфекциименингитрубцовые изменения в прямой кишкеперитонитпочекопухольинвалидностьЧто делать, как лечить?
Причины
Лечение патологии должно проводиться под наблюдением врача, поскольку болезнь может развиваться по разным причинам. В зависимости от влияния негативного фактора пациенту назначается различная терапия. Причинами проктита могут быть инфекции, травмы, нерациональное питание, заболевания ЖКТ, сосудистые проблемы, аутоиммунные болезни.
К инфекционным причинам относятся:
- инфицирование кишечника хламидиями, гонореей, вирусом герпеса, кампилобактериями, цитомегаловирусом, кишечной палочкой, стрептококками, стафилококками и другими микроорганизмами, вызывающими воспаление в соседних органах;
- туберкулез, проникающий в прямую кишку посредством кровотока либо через расчесы и трещины с образованием свищей и язв;
- паразитарное поражение органа цепнями, острицами, аскаридами, власоглавами, а также дизентерийной амебой и инфузориями балантидии;
- разные повреждения.
Травмы органа могут являться следствием:
- хирургического вмешательства по поводу анальных трещин, геморроя и иных патологий кишки;
- половых контактов анального характера;
- родовой травмы, приводящей к разрыву влагалища и промежности, а также стенок прямой кишки;
- не переваренной грубой пищи;
- умышленного повреждения;
- анальной трещины.
Патология может появиться и на фоне нерационального питания. При злоупотреблении острыми блюдами, пряностями, специями и алкоголем может появиться алиментарный проктит. Все эти продукты способствуют раздражению слизистого слоя прямой кишки, провоцируя образование большого количества слизи.
Болезни органов ЖКТ также являются причинами развития проктита. Среди них:
- гепатит, цирроз печени и холецистит;
- воспаление поджелудочной железы;
- гастрит и язвенная болезнь желудка;
- дисбактериоз кишечника.
Особенно негативно сказывается на работе органа дисбактериоз, при котором происходит нарушение состава полезной микрофлоры кишечника. Он проявляется в виде частого стула, запоров, вздутия живота и других симптомов. Дисбактериоз часто развивается на фоне инфицирования органа вредной средой. Также может у больного после прохождения лечения онкологии органов малого таза развиться постлучевой проктит. Стоит заметить, что лечение проктита в домашних условиях такой формы достаточно проблематично, без квалифицированной помощи больному не обойтись.
Провоцировать воспаление слизистой органа могут разные нарушения, происходящие в кровеносных сосудах. Такими могут быть:
- болезни, сопровождающиеся венозным застоем;
- варикозная болезнь;
- геморрой;
- венозная недостаточность;
- тромбофлебит.
Часто подобный диагноз вызывают аутоиммунные заболевания. К ним относят:
- болезнь Крона, при которой происходит хроническое воспаление кишечника, переходящее на прямую кишку;
- хронический язвенный колит неспецифической формы, вызывающий воспаление толстого кишечника и провоцирующий образование язв на слизистой оболочке.
Способствуют проктиту также:
- снижение иммунитета;
- переохлаждение;
- частые инфекции.
Лечение хронического проктита
При проктите лечение зависит от формы течения.
Как правило, хронический проктит протекает в трех формах: нормотрофической, гипертрофической и атрофической.
Для начала специалист выясняет причину и работает над ее устранением.
Затем больному назначается строгая диета. Она является основным звеном в лечении, соблюдение ее ускорит выздоровление и улучшит качество жизни.
Из рациона питания исключаются следующие блюда, раздражающие слизистую кишки:
- жареные;
- жирные;
- острые;
- алкогольные напитки.
Свежий хлеб и сдобные булки запрещены. Необходимо ограничить прием сладкого и шоколада, кофе и крепкий чай.
Газированные напитки раздражают кишечник и усиливают боль, поэтому их прием исключается.
Продукты, богатые клетчаткой, следует резко ограничить.
Питание пациента должно быть щадящим, чтоб пищевой комок мягко проходил по кишечнику и не вызывал повреждений.
Благоприятно воздействуют овощи, устраняя запоры, к тому же в них содержится большое количество витаминов и минералов, которые повышают иммунный ответ организма и помогают в борьбе с болезнями.
Меню включает в себя вареные супы из нежирных сортов мяса с овощами, разрешается добавление бобовых, тушеных овощей, фруктов. Можно есть сушки и сухари.
Если диету не соблюдать, то никакие лекарственные препараты не помогут. Процесс будет усугубляться и приведет к развитию осложнений.
Для лечения используются местные свечи и мази, антибактериальные средства.
При атрофической форме заболевания нельзя использовать суппозитории, так как они могут легко ранить истонченную слизистую прямого отдела кишечника.
Особенно осторожно обращаться следует с теми свечами, которые в прямой кишке образуют пузыри газа, то есть в составе имеют бикарбонат лития, ревень.
Образованные пузыри углекислого газа повышают давление в полом органе, раздражая рецепторы.
При длительном течении регулярно назначаются курсы антибактериальных средств и сульфаниламидов. Положительный эффект наблюдается от применения лечебных клизм.
В редких случаях используются глюкокортикоидные препараты. Антисептические средства, вводимые в кишечник, благоприятно влияют на лечение и ослабляют симптомы.
Психоэмоциональное состояние пациента следует нормализовать, так как больной раздражен.
Для этого проводятся медитации, создается приятная атмосфера.
Пациенту назначаются седативные лекарственные средства, которые не будут влиять на слизистую кишечника раздражающим образом. Иногда следует проводить сеансы психотерапии.
Народная медицина широко используется при проктите. Рекомендованы микроклизмы отваром ромашки, колларголом.
Полезен чай с разнообразных сборов трав. При появлении спазмов используются спазмолитики. Ближе к завершению лечения назначаются мази, активизирующие регенерацию тканей.
В период ремиссии больному рекомендованы сидячие ванны с марганцовкой, микроклизмы с масляным раствором.
Полезны санаторно-курортные поездки на щелочные воды, например в Ессентуки или на Трускавецкие воды, физиотерапевтические процедуры.
Если возник стеноз кишки, то сначала проводят бужирование — расширение бужами Гегара, при неэффективности проводят хирургическую операцию.
Прогноз заболевания благоприятный. Своевременное лечение и правильное питание приводят к длительной ремиссии.
Человек, следящий за своим здоровьем, регулярно посещающий медицинское учреждение, может уберечь себя от развития осложнений и не подвергаться обострениям заболевания.
Симптомы проктита
Симптомы острого проктита
- Боль в прямой кишке. Она носит острый характер и усиливается при дефекации.
- Другие неприятные ощущения в прямой кишке: жжение, чувство тяжести.
- Боль в промежности – участке, расположенном между анусом и половыми органами. У женщин может отдавать в половые губы и влагалище, у мужчин – в мошонку и половой член.
- Боль в пояснице – встречается при проктите у некоторых пациентов.
- Выделения из прямой кишки. Чаще всего они бывают гнойными и кровянистыми.
- Повышение температуры тела. Обычно до 37 – 38*С.
- Общее недомогание, озноб, повышенная утомляемость.
- Нарушения стула: запор или понос.
- Частые болезненные позывы на дефекацию.
- Примеси свежей крови или ее сгустков в кале. Этот симптом характерен для язвенного и язвенно-некротического проктита.
- Кровянистые выделения, жжение и тяжесть прямой кишки – признаки, характерные для лучевого поражения прямой кишки.
Симптомы острого проктита возникают в течение часов или суток. При правильном лечении они проходят быстро. При их возникновении нужно как можно быстрее обратиться к проктологу.
Симптомы хронического проктита
- Боли в прямой кишке присутствуют, но они выражены очень слабо, практически не причиняют пациенту беспокойства.
- Зуд и жжение. Тоже выражены относительно слабо.
- Повышение температуры тела отмечается не всегда. Чаще всего ее показатели не превышают 37*С.
- Постоянные выделения из прямой кишки. Они имеют вид слизи или гноя.
- Примеси в кале крови при отдельных формах проктита, например, вызванных неспецифическим язвенным колитом, хроническими анальными трещинами.
- Бледность, анемия. Развиваются при хронических кровотечениях в прямой кишке.
- Истощение. Возникает в том случае, если проктит вызван раковыми опухолями прямой кишки и другими тяжелыми заболеваниями.
Хронический проктит может быть изначально самостоятельным заболеванием или результатом недолеченного острого проктита.
Хирургическое лечение параректальных свищей
Единственным показанием к операции является наличие свища.
Противопоказания:
- общее тяжелое состояние пациента;
- печеночная и почечная недостаточность;
- хронические болезни в стадии декомпенсации;
- нарушение свертываемости крови;
- острые инфекции в организме.
Операция обычно проводится планово. При обострении же вскрывают абсцесс, а сам свищ удаляют через 1-2 недели.
Подготовка к операции включает стандартное предоперационное обследование: анализы крови, мочи, ЭКГ, флюорографию. Дополнительно могут назначаться ректальные обследования и/или УЗИ.
Есть несколько разновидностей операций. Определенный вид выбирается, в зависимости от сложности патологии:
- лигатурная методика;
- иссечение свища по всей протяженности с последующим ушиванием или без него;
- пластика внутреннего отверстия свища;
- лазерное прижигание свищевого хода;
- пломбирование свищевого хода.
Хирургическое вмешательство проводится в стационаре, от 3 до 10 дней после него необходимо оставаться под наблюдением врачей. Эффективность операции достигает 90%.
Послеоперационный период
В первые дни в стационаре устанавливается газоотводная трубка, назначаются антибиотики, проводятся перевязки. Болевой синдром купируется анальгетиками
Важно, чтобы в первые 2-3 дня не было стула, поэтому назначается жидкая диета
Со второго-третьего дня можно есть протертую легкоусвояемую пищу, надо много пить. Необходима профилактика запоров, из-за которых могут расходиться швы. Назначаются сидячие ванночки с антисептическими растворами, при необходимости – слабительные, обезболивающие мази.
После выписки пациент должен чутко прислушиваться к своему организму и при следующих симптомах срочно обратиться к врачу:
- чрезмерное газообразование;
- недержание кала;
- резкое повышение температуры тела;
- постоянные абдоминальные боли;
- выделение крови и/или гноя из анального отверстия;
- боль при мочеиспускании или дефекации.
Основные рекомендации на период реабилитации:
- есть малыми порциями 6 раз в день;
- выпивать не менее 2 л воды в сутки;
- не употреблять продукты, которые раздражают кишечник – газированные напитки, алкоголь, шоколад, острые специи, жирную пищу, продукты со вкусовыми добавками и др.;
- отдавать предпочтение овощам и фруктам как источникам клетчатки, есть каши, зерновой хлеб и кисломолочные продукты.
Как лечить проктит
Лечение проктита у взрослых начинается с лекарственной терапии, проводимой в условиях амбулатории и использующей симптоматические и этиопатогенетические методы.
Больным предписывают постельный режим и щадящее питание, а также не рекомендует длительно сидеть. После того как удается снять обострение болезни, пациент должен избегать перенапряжения во время физической активности. Если заболевание протекает особенно тяжело, что характерно для острой формы язвенного или язвенно-некротического проктита, то лечение начинается с помещения больного в стационарные условия под наблюдение врача.
Немалая роль в лечении проктита отводится физическим нагрузкам. Пациенты не должны подолгу сидеть, так как такая поза и отсутствие динамических движений ослабляет тазовые мышцы и вызывает застой в нижней части тела. Даже тяжело протекающее заболевание и постельный режим не должны служить ограничением для умеренной двигательной активности и требуют использования специального комплекса лечебной физкультуры.
Лекарственные препараты и клизмы
Необходимые препараты для медикаментозного лечения назначает врач на основе индивидуальных показаний и в зависимости от вида проктита и нанесенных им повреждений. Чаще всего для устранения симптомов заболевания используют лекарственные средства с такими свойствами, как:
- Антибиотики. Конкретный препарат с содержанием антибиотиков назначают после лабораторного исследования, с помощью которого установлен вид возбудителя, послужившего причиной воспалительного процесса в прямой кишке. Основное действие антибактериальных средств предназначено для подавления активности этих патогенных микробов.
- Спазмолитики. Средства с содержанием спазмолитиков устраняют спазмы и избавляют от боли, также таким образом, удается привести в норму процессы опорожнения кишечника.
- Антигистаминные препараты. Данный вид лекарств предназначен для расслабления мышечных тканей кишечника и устранения болезненного симптома.
- Клизмы с лечебным и очистительным действием. Часто используется этот вид лечения для устранения воспаления в кишечнике. Использование лекарственных средств в виде раствора и отвара из целебных растений позволяет произвести очищение и антисептическую обработку в полости кишечника.
- Глюкокортикоиды. Данные лекарственные средства являются гормонами, вырабатываемыми надпочечниками, их назначают при проктите, причиной которого служит неспецифический язвенный колит.
Самостоятельно назначать себе любые препараты для лечения не допускается, назначения лекарств и их дозировка должна определяться только проктологом.
Правильное питание
Для начала необходимо исключить из вашего меню всю еду, раздражающую кишечник. Стоит ограничить себя в слишком жирной, чрезмерно острой и чересчур кислой еде. Правильно будет на завтрак есть творог, яичницу, а также каши, вареные на воде. На обед можно есть обезжиренные бульоны, варенное мясо, овощные супы или куриные котлеты. Ужинать необходимо кашами, вареными на воде, нежирными котлетами или творогом.
Также при борьбе с проктитом стоит отказаться от употребления алкоголя.
Режим физических нагрузок
Очень важная мера при лечении проктита. Чтобы не происходило застоя крови в тазовых мышцах, не стоит проводить длительное время в продолжении сидя. Нужно создать для больного не очень утомительные физические нагрузки. Если состояние тяжёлое и врачом показан постельный режим, всё равно следует позаботиться о минимальной нагрузке.
Показания к хирургическому вмешательству
При возникновении парапроктита следует сначала хирургическими методами избавиться от эпицентра загноения. Если произошло сужение прямой кишки, то нужно провести операцию по восстановлению её нормальных размеров. Ещё хирургическое вмешательство необходимо, если длительное время не удаётся излечить проктит другими методами или при появлении опухолей прямой кишки.