Симптомы воспаление кишечника у взрослых
Содержание:
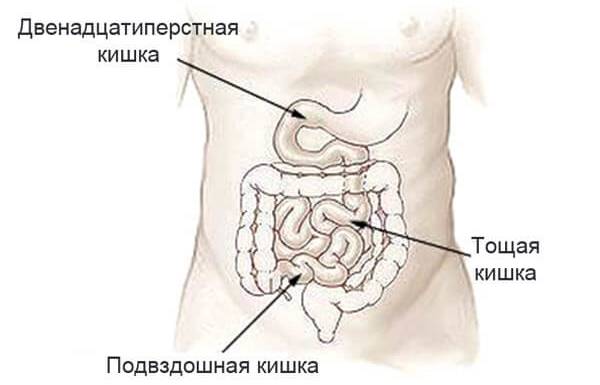
Воспаление тонкой кишки
Тонкая кишка расположена сразу после желудка и отделяется от него мышечным привратником. Это самая длинная часть кишечника: в состоянии тонического напряжения длина тонкого кишечника может достигать 3-4 м. В тонком кишечнике начинается процесс пищеварения и расщепления, а также происходит всасывание питательных веществ, витаминов, минеральных солей, кислот и других элементов, необходимых для жизнедеятельности организма и функционирования иммунной системы человека.
Воспаление оболочек, выстилающих стенки тонкого кишечника, называется энтерит. Заболевание характеризуется выраженной «кишечной» симптоматикой, ухудшением общего самочувствия и острым болевым синдромом, имеющим четкую локализацию. Врачи выделяют пять разновидностей энтерита в зависимости от локализации очага воспаления.
Виды энтерита
Причины и негативные факторы
Острый энтерит у больных любого возраста почти всегда связан с инфекционными факторами. Это может быть пищевая интоксикация (пищевое отравление), кишечные инфекции, системные инфекционные заболевания. Например, употребление в пищу несвежих яиц, на 80 % вызовет энтерит, так как в яичном белке при несоблюдении условий хранения или истечении срока годности активно размножается патогенная флора, представленная сальмонеллами. Если сальмонелла попадет в организм человека пероральным путем (через рот), она будет проявлять патогенную активность, что приведет к развитию сальмонеллеза, брюшного тифа и других острых инфекций, сопровождающихся воспалением кишечника.
Схема определения свежести яйца
Еще одним фактором, способным спровоцировать острый воспалительный процесс, является аллергия на вещества, попадающие в организм человека через пищеварительный тракт (продукты и лекарства). Аллергический энтерит при отсутствии лечения может привести к образованию язвенных дефектов и даже внутреннему кровотечению, поэтому при систематических болях в нижней части живота, возникающих после употребления конкретного препарата или продукта, следует обратиться к врачу.
К причинам хронического воспаления у взрослых людей можно отнести:
- несоблюдение принципов здорового и диетического питания (особенно повышенное потребление острых блюд и специй);
- алкогольная зависимость;
- систематическое вдыхание вредных ядов и паров (например, соединений свинца), связанное с особенностями профессиональной деятельности;
- паразитарные инфекции;
- длительный прием антибактериальных препаратов и солевых слабительных, например, «Магния сульфата».
Несоблюдение принципов здорового и диетического питания может спровоцировать острый энтерит
Обратите внимание! Нарушение ферментативной функции также может стать провоцирующим фактором в развитии энтерита, поэтому важно своевременно лечить любые патологии органов пищеварения
Признаки и симптомы
Почти все формы энтерита у взрослых имеют одинаковые симптомы и всегда начинаются с внезапных тянущих или схваткообразных болей внизу живота или посередине пупочной линии (пациенты описывают это состояние, как «схватило живот»). В течение 1 часа к клинической картине присоединяются и другие симптомы, среди которых:
- повышение температуры (температура может доходить до 40° и тяжело сбивается жаропонижающими лекарствами);
- многократная рвота, усиливающаяся после приема пищи или жидкостей (часто рвота возникает сразу после приема лекарств);
- очень частый водянистый стул (до 10-15 раз в день);
- обезвоживание (сухие губы, бледность кожи, снижение суточного диуреза);
- расстройство со стороны сердца (изменение сердечного ритма, понижение давления).
Симптомы хронического энтерита
Симптоматика хронического воспаления менее выражена и проявляется частыми поносами, тошнотой, умеренными болями в центральной части живота. Насторожить человека должно урчание в животе, возникающее через 1-2 часа после еды: такой симптом указывает на нехватку ферментов, необходимых для усвоения, что может быть одним из последствий воспалительного процесса.
Обратите внимание! Если воспаление тонкой кишки вызвано вирусами, первым признаком обычно является температура, после которой уже возникают диспепсические расстройства и другие типичные симптомы
Дуоденит
Основной причиной развития дуоденита является травмирование слизистой оболочки. Очень часто оно происходит за счет длительного воздействия кислот. Такая ситуация характерна для повышенной кислотности желудка.
Эта болезнь возникает как в острой, так и в хронической форме. В первом случае речь идет о травмах и о пищевых отравлениях, во втором дуоденит развивается на фоне таких заболеваний, как гастрит, холецистит, лямблиоз, ишемия кишечника и гепатит. Так что надо начать с диагностики основной патологии и ее лечения. Только тогда можно устранить сам дуоденит.
Признаки воспаление двенадцатиперстной кишки долгое время могут проявляться в слабой форме. Человек сталкивается и с некоторым дискомфортом. К числу таких симптомов относятся:
- снижение аппетита;
- метеоризм и вздутие живота, сопровождающиеся отрыжкой;
- нарушения стула (чаще – диарея);
- малокровие, которое является косвенным симптомом внутреннего кровотечения;
- чувство переедания, ощущение переполненности желудка;
- периодические рвотные позывы и тошнота, которые не приносят облегчения.
Схема лечения дуоденита
Лечение дуоденита представляет собой комплексный процесс. Многие люди склонны недооценивать опасность этого заболевания и пытаются лечиться исключительно народными средствами. Но этого делать не стоит, поскольку использование даже самых лучших и проверенных рецептов поможет только снять симптоматику, но не устранит причину заболевания. Дело в том, что практически всегда дуоденит сопровождается бактериальной инфекцией. Речь идет о таких микроорганизмах, как Хеликобактер пилори. Они опасны тем, что вызывают гастрит и язвенные болезни. Именно поэтому часто для лечения этой формы воспаления назначают антибиотики. В этой категории хорошо зарекомендовали себя такие препараты, как Левомицетин и Эритромицин.
Одновременно нужно позаботиться о выведении из организма токсинов, являющихся результатами жизнедеятельности бактерий. Для этого используют 5%-ный раствор глюкозы, который вводят внутривенно.
Лечение дуоденита будет осуществляться по тем же правилам, что при терапии других форм неспецифического язвенного колита, которые были описаны выше. Если имеет место диарея, то в особо тяжелых случаях могут назначать препараты, ее останавливающие. Это такие средства, как кальция карбонат, белая глина и т. д. Таблетки и инъекции могут быть дополнены народными средствами. Но они играют только вспомогательную роль при лечении болезни. Речь идет о фитопрепаратах на основе зверобоя и шалфея. Рекомендуется пить кисели (за исключением клюквенного).
Методы лечения энтерита
Разные виды энтеритов требуют различного лечения. Острая форма лечится в стационаре. Если причиной стали патогенные микроорганизмы, то назначаются препараты, подавляющие их активность: антибиотики, противовирусные средства, противогрибковые. Обязательно проводится корректировка питания, в рацион вводится пюреобразная и отварная пища, не способная раздражать кишечник.
Обязательно назначается ферментотерапия, коррекция микробного равновесия. Назначаются витамины, иммунотерапия, подбираются сорбирующие препараты.
Лечение хронической формы энтерита проводится назначением диеты. Некоторым пациентам врачи рекомендуют пожизненное ее соблюдение. Также назначаются ферментные препараты, корректируется моторика кишечника, подбираются медикаменты от диареи. Обязательно назначаются пробиотики и биопрепараты, поливитамины, минеральные добавки.
При правильном и своевременном лечении энтерита, прогноз благоприятный. При хроническом виде недуга прогноз зависит от причины, степени тяжести поражения кишечника. При регулярном лечении можно избежать истощения и неблагоприятных исходов.
Колит – это воспаление толстого кишечника, возникающее в результате инфекционного, ишемического, лекарственного поражения. Колиты протекают с болевым синдромом, расстройством пищеварения, метеоризмом, тенезмами.
Колит бывает острый и хронический. Для первого типа характерны боли в животе, метеоризм. В кале наблюдаются примеси слизи, крови. Если недуг не вылечить, то он переходит в хроническую форму, а также острый колит может осложняться язвами, кровотечениями, канцерофобией.
При хроническом колите происходит изменение строения слизистой оболочки кишки с дистрофическими изменениями.
Клинически колит проявляется болью, расстройством дефекации, тенезмами. При воспалении, отмечается боль, носящая тупой и ноющий характер. В некоторых случаях может возникать разлитая боль. После еды обычно болевой синдром усиливается, а после дефекации – ослабевает. Провоцировать боль может ходьба, клизма.
Если колит не лечить, то он может стать причиной перфорации кишечника с развитием перитонита, анемии из-за кровотечения, кишечной непроходимости в результате возникновения спаек, стриктур, рубцов.
Хронический колит лечат в стационаре. При лечении хронического и острого типа воспаления обязательно соблюдается диета. Она предусматривает исключение из рациона продуктов, способных раздражать кишечник.
При воспалении кишечника, вызванного патогенными микроорганизмами, назначают антибиотики, противовирусные, противогрибковые препараты. Если обнаружены гельминты, то подбирают противогельминтные средства.
В лечении воспалений кишечника, любых его отделов, положительное воздействие оказывает настой ромашки, календулы и другие народные средства.
Воспаление кишечника
Кишечник считается одним из важнейших элементов желудочно-кишечного тракта, состоящей из толстого и тонкого кишечника, двенадцатиперстной кишки.
Главное предназначение этого органа заключается в переваривании пищи и ее расщепление до элементарных соединений посредством пищеварительных ферментов. Воспаление кишечника, симптомы и лечение которого крайне неприятны и продолжительны, считается одним из наиболее распространенных заболеваний ЖКТ, не зависящее от полового и возрастного отношения.
Воспалительные процессы в кишечнике возникают как следствие различных причин, разделяемых на несколько групп:
- Инфекции. Воспаление происходит в результате попадания в кишечник различных бактерий – сальмонеллы, шигеллы, кишечной палочки; вирусов, а также простейших организмов;
- Паразиты;
- Процессы аутоиммунного вида. Это особая ситуация, при которой иммунная система видит клетки слизистой кишечника инородными и начинает продуцировать антитела для борьбы против них, в результате чего и возникает воспаление;
- Генетическая расположенность. Некоторые болезни кишечника и врожденная недостаточность ферментов могут предаваться по наследству;
- Несоблюдение диеты. Чрезмерное употребление копченой, соленой, жирной пищи, переедание могут вызвать воспаление какого-либо участка ЖКТ, в частности тонкого кишечника и двенадцатиперстной кишки;
- Неполноценное кровоснабжение сосудов, проходящих в стенках кишечника как следствие атеросклеротических перемен и утонения русла артерий;
- Изменения здоровой микрофлоры. Воспаление слизистой кишечника происходит по причине доминирования патогенной флоры.
Причины
Диагностика толстого кишечника для выявления патологии
При первой встрече врач проводит пальпаторный осмотр и сбор анамнеза. При наличии симптомов болезни следует показаться проктологу или гастроэнтерологу. Для постановки точного диагноза специалист направляет на:
- Сдачу анализа крови на общие данные по ней, биохимию и присутствие сахара.
- Забор мочи для подтверждения воспалительного процесса.
- Копрограмму. Она способна указать на скрытую кровь.
- УЗИ и КТ помогают увидеть утолщение стенок, расширение органа.
- ПЦР-диагностику. С ее помощью проводится оценка аутоантител, pANCA, кальпротектина, возможно обнаружение присутствия глистов.
- Ирригоскопию с контрастом. Она помогает выявить сужения, опухоли.
- Фиброилеоколоноскопию. Ее относят к эндоскопическим методам, она нужна для расчета поврежденной колитом поверхности.
Общая симптоматика воспалительных изменений в кишечнике
В большинстве случаев воспаление подает о себе признаки, которые беспокоят больного и заставляют обращаться в лечебное учреждение. Симптомы воспаления кишечника:
- Боль в области живота. Зачастую пациенты не могут точно указать локализацию боли, но характеризуют ее как сдавливающую или распирающую, не подозревая, что у них воспалился кишечник. Как правило, таблетки такую боль купируют лишь на незначительный период времени. Состояние напоминает синдром раздраженного кишечника.
- Появление тошноты после еды (зачастую этот признак указывает на воспаление тонкого кишечника или двенадцатиперстной кишки).
- Рвота после еды, указывающая на воспаление в верхних частях.
- Вздутие живота. Этот признак указывает на недостаточность ферментов, которые участвуют в процессе пищеварения.
- Расстройства стула (либо длительные запоры, либо частая диарея).
- Потеря веса, говорящая о недостаточности всасывания жизненно важных веществ стенками кишечника.
- Малокровие, возникающее из-за невозможности пораженным органом «забрать» нужное количество железа из поступающей в организм пищи.
- Повышенная температура (от высокой до субфебрильной) – классический признак нагноительных процессов в организме.
Воспалительные заболевания кишечника по характеру течения подразделяют на острые (болезнь протекает тяжело, сроком до одного месяца) и хронические (течение заболевания может быть вялым с периодами обострения, длится такой период до одного года). По локализации нагноительного процесса недуг подразделяют на следующие заболевания:
- энтерит – воспалительный процесс, локализующийся в кишечнике, захватывающий как отдельную его часть, так и весь орган;
- дуоденит – воспаление двенадцатиперстной кишки; болезнь в большинстве случаев начинается с первого отдела, где желудок переходит в кишечник;
- мезаденит – воспаление лимфатических узлов, которое может провоцировать патологии слизистой; в большинстве случаев нагноение возникает из-за проникновения вирусов и инфекций;
- колит – воспаление слизистой оболочки толстого кишечника; в большинстве случаев воспаление затрагивает весь орган, но бывает и нагноение в отдельных его частях.
Народные методы
Ниже приведены два рецепта, которые помогут в короткие сроки улучшить работу кишечника и ускорить заживление воспаленных слизистых оболочек.
Настой семян фенхеля
Одно из самых эффективных средств в борьбе с колитом. Настой устраняет метеоризм, способствует растворению пузырьков газа в кишечнике и нормализует стул. Чтобы его приготовить, необходимо:
- столовую ложку семян залить 200 мл кипятка;
- настоять в течение 2 часов;
- выпить на голодный желудок (лучше это делать в утренние часы).
Настой семян фенхеля — одно из самых эффективных средств в борьбе с колитом
Принимать настой фенхеля следует 1 раз в день в течение 2-3 недель.
Картофельный сок
Сок картофеля отлично снимает воспаление, устраняет кишечные спазмы и уменьшает процессы гниения и брожения в кишечнике. Сок сырого картофеля также обладает антипаразитарным действием и, если принимать его на пустой желудок, выводит из организма мелких гельминтов. Пить сок необходимо 3-4 раза в день по 40-50 мл за 1 часа до еды. Продолжительность лечения – 10 дней.
Воспаление кишечника – частая патология желудочно-кишечного тракта. Обычно для достижения стабильной ремиссии достаточно соблюдения диеты и коррекции образа жизни, но если заболевание прогрессирует, могут потребоваться хирургические методы, поэтому к лечению необходимо подходить очень ответственно. Что пропить после антибиотиков для микрофлоры читайте в нашей статье.
Диагностика заболевания у взрослых и детей
Чтобы правильно диагностировать болезнь, гастроэнтеролог нередко направляет больных на дополнительное обследование. При помощи анализа крови, кала и эндоскопических методов легко выявить и определить очаг воспаления. Дополнительное обследование поможет специалисту установить диагноз и правильно подобрать схему лечения. У детей ВЗК проявляется в виде НЯК (неспецифического язвенного колита) и болезни Крона. НЯК у грудничка сопровождается диареей и следами крови в каловых массах.
Ребенок постарше, у которого выявлен неспецифический язвенный колит, нередко жалуется на спазмы, боли в животе и жидкий стул. Диагностика НЯК проводится при помощи ректального исследования и пальпации. Воспаление кишечника у ребенка в виде болезни Крона, при которой появляются язвы на слизистой больного органа, проявляется частым стулом, болями. Диагностику в этом случае проводят при помощи колоноскопии, эндоскопии, ирригоскопии, пальпации. Рассмотрим более подробно лабораторные и другие методы, применяемые для выявления ВЗК.
Клинический анализ крови
Анализ крови – обязательное лабораторное обследование, которое назначается врачом пациенту при подозрении воспалительного процесса в кишечнике. По выявленным при данном исследовании значениям СОЭ и содержанию лейкоцитов в кровяном русле, гастроэнтеролог определит степень болезни. Их повышенные показатели укажут врачу на происходящий в организме воспалительный процесс.
Копрограмма
Для установления правильного диагноза при ВЗК больного направляют на анализ кала. Это обследование покажет, правильно ли проходит процесс пищеварения в организме. Копрограмма поможет выявить нехватку ферментов по плохо переваренным остаткам пищи. Анализ кала еще способен выявить наличие гельминтов, которые могут быть причиной проблем с кишечником.
Бактериологическое исследование кала
При подозрении на кишечную инфекцию делают посев на микрофлору. Бактериологическое исследование каловых масс поможет выявить в кишечнике болезнетворных бактерий, идентифицировать эти микроорганизмы, определить их чувствительность к антибиотикам. При наличии инфекции врач на основании анализа кала сможет назначить эффективные препараты для лечения воспаления.
Фиброэзофагогастродуоденоскопия (ФЭГДС)
Исследование желудка при помощи эндоскопа назначают в некоторых случаях для подтверждения диагноза при ВЗК. При этом зонд вводят в организм пациента через рот. Эндоскоп представляет собой оптоволоконную трубку, оснащенную камерой и освещением. С помощью фиброэзофагогастродуоденоскопии проводят осмотр слизистой оболочки желудка и других отделов ЖКТ. При необходимости во время такого обследования берут часть слизистой на гистологическое исследование.
Колоноскопия
При ВЗК могут назначить колоноскопию. Этот метод исследования проводят при помощи прибора, который состоит из гибкой трубки диаметром 1 см, длиной 1,5 м и оптического прибора. При колоноскопии исследование проводят путем введения эндоскопа через прямую кишку. При этом анус предварительно обрабатывают дикаиновой мазью. Такой метод обследования применяют для оценки состояния слизистой толстого кишечника. Перед колоноскопией проводят тщательное очищение обследуемого органа от каловых масс при помощи клизмы.
Видеокапсульная эндоскопия
Новейший метод обследования кишечника – видеокапсульная эндоскопия. При проведении такого вида исследования пациент проглатывает специальную, одноразовую, стерильную капсулу, которая при прохождении по ЖКТ делает множество снимков. Врач по компьютеру в режиме реального времени видит место нахождение видеокапсулы. Такое исследование кишечного тракта дает точную информацию о состоянии ее слизистой. Видеокапсула через сутки удаляется из организма во время дефекации.
Причины воспалённого кишечника
Для начала необходимо разобраться с основными задачами, которые выполняет кишечник в человеческом организме. Используя специальные вещества, именуемые ферментами, происходит переработка употребленной пищи. Этим занимается кишечник. Он разделяет пищу на мелкие частицы и передает полезные компоненты в кровь.
К наиболее распространенным причинам возникновения воспалительных процессов в кишечнике относятся:
- генетическая предрасположенность;
- плохое кровообращение в сосудах стенок кишечника из-за их сужения;
- неправильное питание или несбалансированный рацион;
- аутоиммунный процесс, который приводит к уничтожению организмом его собственных клеток. Происходит это из-за того, что организм ошибочно принимает их за патологические клетки;
- гельминтоз;
- проникновение вирусов в организм или патогенных видов бактерий;
- наличие простейших микроорганизмов, среди которых кишечная палочка.
Основные причины воспаления кишечника:
- проникновение в органы ЖКТ бактерий и вирусов – холерный эмбрион, золотистый стафилококк, кишечная палочка;
- аутоиммунные процессы;
- глистные инвазии, заражение грибами и простейшими;
- атеросклероз – очаги воспаления возникают из-за нарушения кровоснабжения стенок кишечника;
- генетический фактор;
- изменение кишечной флоры.
Проблемы с ЖКТ часто возникаю у женщин во время беременности – это связано с изменениями гормонального фона.
Золотистый стафилококк при попадании в кишечник вызывает нарушения в его работе
- Инфекция (бактерии, вирусы, простейшие). Нередко причиной ВЗК становятся: кишечная палочка, шигеллы, сальмонеллы, ротавирус, амебная дизентерия.
- Гельминтоз (заражение глистами).
- Переедание и неправильное питание, насыщенное жирной, жареной, копченой, острой пищей.
- Наследственность. Недостаток ферментов в кишечнике иногда передается на генетическом уровне, как и предрасположенность к возникновению ВЗК.
- Дисбактериоз, нарушение нормальной кишечной микрофлоры. Это приводит к размножению болезнетворных бактерий и возникновению заболеваний слизистой оболочки этого органа.
- Плохое кровообращение в стенках кишечника, атеросклеротические изменения.
- Аутоиммунные процессы, при которых происходит выработка иммунной системой антител против клеток кишечника, что вызывает воспаление в этом органе.
Диагностика
Если какие-либо из описанных выше симптомов повторяются достаточно часто или отмечаются в течение продолжительного времени, можно заподозрить заболевание кишечника. Чтобы поставить точный диагноз, следует обратиться к врачу-гастроэнтерологу. Он сможет провести необходимую диагностику, установить причины и локализацию воспаления, назначить необходимую терапию.
Для диагностики используются следующие методы лабораторного обследования:
- Общий анализ крови – повышение скорости оседания эритроцитов (СОЭ) и уровень лейкоцитов подтверждает наличие воспалительного процесса в организме.
- Копрограмма – лабораторное исследование кала. Позволяет оценить функциональное состояние кишечника, выявить недостаточность пищеварительных ферментов и наличие патологических включений (слизи, крови, микропаразитов, остатков непереваренной пищи).
- Бактериологическое исследование кала – исследование кала на наличие бактерий, их идентификации и определения чувствительности к антибиотикам для выбора адекватного лечения.
При исследовании кишечника как правило проводится комплексное инструментальное исследование, включающее рентгенологические и эндоскопические методы, так как они выполняют разные задачи и во многом дополняют друг друга.
Для диагностики воспалительных заболеваний кишечника могут быть назначены:
- Фиброэзофагогастродуоденоскопия (ФЭГДС, гастроскопия) – эндоскопическое обследование с применением оптической аппаратуры, вводимой через ротовую полость, для визуализации слизистой оболочки желудка и двенадцатиперстной кишки. Процедура дает возможность забора ткани для цитологического или гистологического исследования.
- Колоноскопия – принцип тот же, что и ФЭГДС, только датчик вводится через анальное отверстие. Обследуется толстый кишечник, оценивается состояние слизистой оболочки, определяется локализация воспаления.
- Видеокапсульная эндоскопия – современный метод обследования кишечника, при котором пациент проглатывает капсулу с освещением и камерой, капсула проходит через все отделы кишечника в течении суток, информация передается посредством радиоволн на компьютер, позволяет оценить состояние слизистой оболочки всего кишечника.
- Рентгенологическое исследование.
- Рентгеноскопия – обследование желудка и тонкого кишечника с использованием контрасного вещества. Проводится после перорального приёма водной взвеси сульфата бария. Рентгеновские снимки, фиксирующие продвижение контрасного вещества, позволяют изучить параметры и функциональное состояние (перистальтическую и эвакуаторную функции) разных отделов тонкой кишки.
- Ирригоскопия – обследование толстого кишечника посредством заполнения исследуемых отделов контрастным веществом. При ирригоскопии раствор сульфата бария вводится через прямую кишку, после чего делается серия снимков в различных проекциях. Позволяет детально осмотреть слизистую и оценить работу толстого кишечника.
Особенности воспаления
Кроме общих признаков, характерных для поражения любого отдела кишечника, у пациента могут появиться специфические симптомы воспаления.
При дуодените проблема возникает на слизистой двенадцатиперстной кишки и часто сочетается с заболеваниями желудка. Из клинических проявлений у человека добавляется повышенное слюнотечение, чувство распирания в животе, растет температура и давление. Часто это все происходит на фоне общей слабости и раздражительности. При отсутствии своевременного лечения патология может привести к эрозиям и язвам, при которых добавляются такие симптомы, как головокружение, черный стул, коллапс.
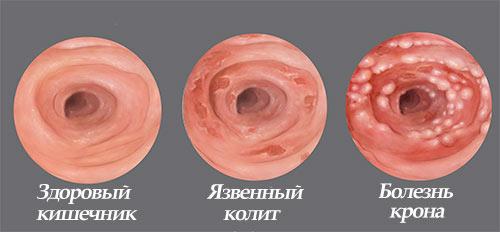 Болезни толстого кишечника.
Болезни толстого кишечника.
Воспаление в прямой кишке называется проктитом и обычно вызвано патогенными микроорганизмами или запорами. Болевые ощущения при этом несильные и локализованы в области заднего прохода. Температура тела может не повышаться, а в качестве специфического симптома можно считать выделение слизи, крови или гноя при испражнении.
Воспаленная сигмовидная кишка часто вызывает интенсивные боли спастического характера слева подвздошной области, которые могут отдавать в поясницу и ногу. Частый зловонный стул сопровождается постоянным урчанием и вздутием живота. Если пациента тошнит, то после рвоты облегчение не наступает. Для патологии в этой области кишечника характерны признаки общей интоксикации — температура, слабость, бледность.
Воспаление слепой кишки может напоминать симптомы аппендицита, поэтому требует быстрой диагностики и осмотра специалиста. Состояние опасно тем, что патологический процесс часто распространяется на окружающие ткани или лимфоузлы, в результате чего пациенту требуется оперативное вмешательство. Проблема в этом отделе кишечника обычно имеет острое течение и характеризуется режущей болью справа живота, увеличенным размером органа, тошнотой без рвоты, вздутием и нарушением стула. Чувство дискомфорта возникает через несколько часов после еды.
Изменения в слизистой толстого кишечника встречается довольно часто. Колит провоцируют инфекции, интоксикации, паразиты. Кроме этого, заболевание может иметь вторичное происхождение, то есть быть следствием проблем с другими органами пищеварительной системы (панкреатита, холецистита, гастрита). Из характерных симптомов можно отметить выделение слизи с калом, вздутие живота, болезненная дефекация. При осмотре диагностируется отек и утолщение пораженной области, мелкие кровоизлияния или эрозии.
https://youtube.com/watch?v=NUMU_cRNlAs
По длительности и скорости возникновения заболевания бывают:
- Острые. Воспаление развивается в течение месяца. Его проявления выражены довольно сильно и снижают качество жизни пациента.
- Хронические. У взрослых симптомы возникают медленно, они более стертые. Больные могут не испытывать особого дискомфорта и считать сбои в работе пищеварительного тракта нормой.
Врачи стали все чаще ставить диагноз «синдром раздраженного кишечника». Однако это состояние полностью не изучено. Есть предположения, что оно носит стрессогенный характер и может легко быть устранено.
Лечение
Независимо от формы заболевания назначается постельный режим и щадящая диета, рекомендуется избегать/минимизировать пребывание в сидячем положении. По мере улучшения состояния рекомендуется поддерживать умеренную физическую активность. В случаях тяжелых форм острого проктита (язвенно-некротической/язвенной) на начальном этапе больного рекомендуется госпитализировать в стационар.
Лечение проктита зависит от его этиологии. Так, для лечения специфических инфекционных проктитов, вызываемых возбудителями кишечных инфекций назначают антибактериальные препараты с учетом чувствительности патогенной микрофлоры, выделенной из кишечного содержимого (Ципрофлоксацин, Ампициллин, Тетрациклин, Сульфаметоксазол и др.), при гельминтозах — антигельминтные средства. При гонорейном проктите назначается Цефтриаксон, Доксициклин.
Для лечения болезни Крона прямой кишки/неспецифического язвенного проктита назначаются клизмы с 5-АСК (аминосалициловой кислотой) и глюкокортикостероидами системными (Преднизолон перорально/парентерально, Метилпреднизолон) и топическими ГКС (свечи от воспаления прямой кишки с преднизолоном и/или в микроклизмах (Гидрокортизон в виде микроклизм), Буденофальк в форме ректальной пены. Широко практикуется лечение проктита свечами (лечебные ромашковые клизмы, свечи с метилурацилом, клизмы с раствором колларгола, облепиховым маслом).
При изолированном лучевом проктите хороший эффект оказывают свечи с месалазином (суппозитории ректальные Салофальк), являющийся высокосульфатированным полианионным дисахаридом, оказывающим влияние на течение радиационного проктита за счет защиты слизистой ЖКТ и стимуляции ангиогенеза, что повышает скорость заживления. Также эффективны клизмы с короткоцепочечными жирными кислотами (Закофальк NMX).
Широко используется симптоматическая терапия. Так при болях в нижних отделах живота, вызванных дискинезией кишечника, высокоэффективным является миотропный спазмолитик Мебеверин, Дюспаталин, которые устраняют спазмы толстой кишки, не влияния на эвакуаторную функцию. Симптомы диспепсии (тяжесть в животе, метеоризм) купируются назначением препаратов итоприда (Ганатон, Итомед, Итопра и др.).
Местное лечение хронического проктита аналогично терапии острого проктита. Местно назначают монокомпонентные ректальные суппозитории (Постеризан, Натальсид и др.) и комбинированные (Ультрапрокт, Проктозан), в состав которого входит Лидокаина гидрохлорид, эффективно снимающий раздражение, зуд и боль. При появлении из прямой кишки кровянистых выделениях назначают суппозитории, содержащие натрия альгинат (Натальсид), обладающий выраженным гемостатическим эффектом. Курс лечения ректальными свечами должен продолжаться не менее 2 недель.
Лечение воспаления прямой кишки в домашних условиях проводится с применением ихтиоловых, прополисных и облепиховых суппозиториев, сидячих ванночек с лечебным отваром/настоем (цветков календулы, ромашки, отвар чертополоха, крапивы, корня конского щавеля, тысячелистника, дубовой коры, листьев полыни, настой из подорожника, отвар из пижмы, крапивы, корня череды, валерианы и другие).
Доктора
специализация: Проктолог
Марков Сергей Валерьевич
6 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Ципрофлоксацин
Ампициллин
Тетрациклин
Салофальк
Месалазин
Месакол
Преднизолон
Метилпреднизолон
Гидрокортизон
Буденофальк
Натальсид
- Антибактериальные препараты (Ципрофлоксацин, Ампициллин, Тетрациклин, Сульфаметоксазол).
- Препараты 5-AСК (Салофальк, Месалазин, Месакол, Пентаса).
- Системные глюкокортикостероиды (Преднизолон, Метилпреднизолон).
- Топические ГКС (свечи от воспаления прямой кишки с Преднизолоном; Гидрокортизон в виде микроклизм; Буденофальк в форме ректальной пены).
- Спазмолитики (Мебеверин, Дюспаталин).
- Суппозитории с гемостатическим эффектом (Натальсид).
- Противовоспалительные ректальные монокомпонентные суппозитории (Постеризан, Натальсид).
- Комбинированные ректальные суппозитории (Ультрапрокт, Проктозан).
В лечении проктита чрезвычайно важны промывания кишечника (клизмы) с щелочной теплой минеральной водой Боржоми/Ессентуки для удаления слизи и активации моторной функции кишечника. После очищения кишечника с лечебной целью назначаются клизмы с настоем ромашки, которые со второй недели заменяют на клизмы раствора колларгола. Курс лечения необходимо повторить после 10 дневного перерыва.