Посттромбофлебитическая болезнь (птфб синдром)
Содержание:
Как проводится лечение тромбофлебита?
Применение консервативных методик приемлемо при ранее здоровых венах или при отсутствии обширного патологического процесса. В качестве местной терапии используется метод УВЧ с мазями на основе гепарина. Также назначаются противовоспалительные препараты, обезболивающие и средства, уменьшающие застойные процессы в венах.
Если наблюдается выраженный воспалительный процесс, предварительно, перед назначением УВЧ проводится противобактериальная терапия. Назначаются антибиотики широкого спектра действия, чаще всего — Сумамед, Макропен, Азитромицин. Препараты могут использоваться в пероральной форме или для внутримышечного введения.
Хирургическое вмешательство
В настоящее время, в большинстве случаев назначается хирургическое лечение тромбофлебита, что считается наиболее эффективным методом терапии с минимальными шансами рецидивирования болезни.
Зачастую применяются малоинвазивные технологии, что позволяет свести к минимуму кровопотерю во время операции, ускорить процесс восстановления и не дать патологии перейти в хроническую стадию.
В качестве оперативных методик широко применяются следующие два типа:
- операция по установке специального фильтра;
- тромбоэктомия.
Первый вариант предусматривает установку внутрь вены фильтра, напоминающего вид зонтика. Его задача нормализовать кровообращение без возможности прохождения по сосуду тромба. По истечению некоторого времени фильтр может быть удален.
После оперативного вмешательства в обязательном порядке назначается ношение компрессионного белья, регулярное УЗИ сосудов и посещение врача.
Лечение
Лечение бывает нескольких типов. Кратко рассмотрим каждую из разновидностей.
Симптоматическая терапия
Главная задача такого вида лечения заключается в том, что необходимо наладить отток из венозных сосудов в больной ноге. Для этого используются плотный эластичный трикотаж или правильное обматывание компрессионным бинтом.
Однако такая компрессия не сможет оказать противодействия развитию болезни и однажды перестанет быть эффективной. В стандартные методики лечения включают использование венотоников, укладывание ног на возвышения, физиопроцедуры и стимуляторы для мышц. Однако все эти меры являются малоэффективными.
Паллиативная терапия
Во время появления трофических язв и дерматита необходимо использовать склеротерапию и лазерную коагуляцию вен. Эти методы являются полностью безопасными и способны улучшить процесс обращения крови в кожных покровах нижней части голени. Это приводит к быстрому заживлению язв трофического типа.
Иногда используют повязки Унна из цинка и железа. Действие таких повязок основывается на долгосрочном сдавливании сети под кожей на протяжении нескольких месяцев. Но для пациента такая методика является крайне дискомфортной. Кроме того, она не эстетична из-за неприятного запаха.
Операции для улучшения оттока
Во многих ситуациях посттромбофлебитический синдром имеет конкретную причину своего появления, что позволяет более эффективно бороться с устранением проблемы. Однако не каждый хирург может определить такую причину.
В целом существует несколько хирургических методик лечения проблемы.
Если произошло сужение или закупоривание вены рубцами, то необходимо произвести процедуру венозного стентирования. Эта операция заключается во введении тонкого и скользкого проводника через отверстие под коленкой.
Проводят его через узкие места. Затем в вену помещают стент – сеточка для восстановления венозной проходимости. После такой операции спадает отечность и быстро заживают язвы. Состояние больного стабильно улучшается.
Несостоятельность клапанного аппарата вен. В таком случае стентирование проводить бессмысленно. Следует использовать микрохирургическое вмешательство открытого типа. Суть заключается в создании клапанов из стенок вен, иногда освобождаются створки клапанов вен от рубцов.
Все эти операции делают под микроскопом. Когда клапаны не подлежат восстановлению, то необходимо пересадить участки вен, которые содержат клапаны с прочих конечностей. Эффективность процедуры высокая.
Прогноз лечения и возможные осложнения
Посттромботическая венозная недостаточность после перенесённого тромбоза не излечивается полностью. Главная задача терапии — максимально возможное замедление развития патологической симптоматики при любой форме ПТФС.
Но патология протекает по-разному. У одних пациентов нередко наблюдают продолжительный период проявлений умеренных и даже слабовыраженных симптомов. У другой части больных заболевание быстро прогрессирует с нарастанием тяжести симптомов и развитием стойких трофических нарушений, вплоть до потери трудоспособности.
Если игнорировать развитие ПТФС, все проявления будут только усиливаться, провоцируя осложнения в виде экземы, упорных трофических язв, склерозирования сосудов, некрозу тканей, а самое опасное — приводя к повторному развитию тромбоза и последующих инфаркта, тромбоэмболии лёгких и инсульта.
При ранней диагностике и соблюдении всех принципов лечения прогноз болезни вполне благоприятный, поскольку большой выбор препаратов, физикальных процедур, наружных средств позволяют максимально затормозить патологический процесс.

Контрастный душ для ног — эффективное средство профилактики при ПТФС
Методы лечения ПТФС
Прежде чем назначить пациенту лечение, врач проводит тщательную диагностику, чтобы подтвердить посттромбофлебитический синдром. К диагностическим методам, позволяющим выявить заболевание, относятся:
- рентгеноконтрастное обследование;
- осмотр и сбор анамнеза болезни;
Флебосцинтиграфия при ПТФС нижних конечностей
- флебосцинтиграфия;
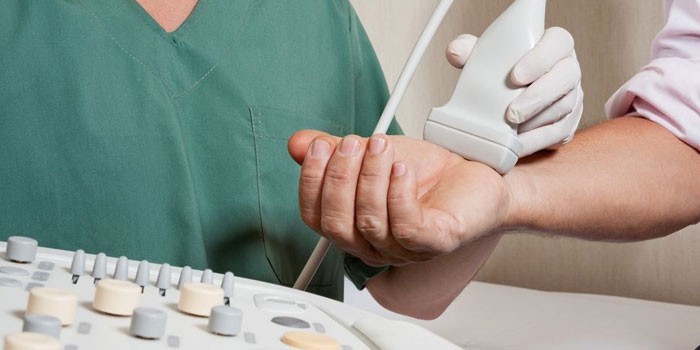
- ультразвуковое ангиосканирование.
С помощью обследования врач диагностирует не только наличие у пациента ПТФС, но и стадию течения патологии, что позволяет назначить адекватное лечение.
Лечение ПТФС сводится к тому, чтобы уменьшить проявления болезни и облегчить состояние пациента. Только на начальной стадии развития заболевания можно полностью избавиться от патологи. На более поздних стадиях повреждения, вызванные болезнью, являются необратимыми.
В консервативной терапии этого недуга используются такие методы лечения, как:
- компрессионная терапия;
- лекарственная;
- местная;
- корректировка образа жизни и физиотерапия.
Медикаментозное лечение недуга
Людям, страдающим от ПТФС, врачи рекомендуют регулярно носить компрессионное белье (трико, колготы, гольфы) и туго бинтовать поражённые конечности. Согласно исследованиям, пациенты с тяжёлой формой ПТФС, когда на конечностях образуются трофические язвы, гораздо быстрее идут на поправку, если носят компрессионное белье. В частности, у 90% людей происходит быстрое заживление язвенных поражений.
Обязательным условием для всех людей с ПТФС является коррекция образа жизни. В частности, рекомендуется отказаться от вредных привычек – курения и употребления алкоголя, и уменьшить физическую активность. Условия труда для таких людей должны быть специфические – им нельзя долгое время находиться на ногах, носить тяжести и работать в условиях повышенных или низких температур.
Что касается питания, то из рациона нужно исключить продукты, способствующие сгущению крови и вызывающие сосудистые повреждения.
Медикаментозное лечение при ПТФС является эффективным, особенно если начато своевременно. Оно проводится курсами, длительность которых определяет врач с учетом симптоматики и стадии заболевания.
Реопирин в коробке 5 ампул по 5 мл
Обычно в первую неделю пациентам показан приём нестероидных противовоспалительных медикаментов (Реопирин, Кетопрофен, Диклоберл), антиоксидантов (Токоферол, Милдронат, витамин В6), а также дезагрегантов (Трентал, Реополиглюкин и других).
Если у человека образовались язвы, проводится посев на микрофлору, после чего назначаются антибиотики с учётом чувствительности возбудителя.
На вторую-третью неделю терапии к вышеперечисленным препаратам добавляют репаранты, такие как Актовенгин, и поливалентные флеботики – Гинкор-форт, Вазокет, Детралекс.
Наряду с приёмом медикаментов показано проведение местного лечения с использованием гелей и мазей, способных снять воспаление, укрепить стенки вен и предотвратить появление новых тромбов. Наиболее популярными средствами местного действия при ПТФС являются:
- Индовазин;
- Гепариновая мазь;
- Лиотон;
- Троксевазин, и другие.
Физиотерапевтические методы лечения ПТФС многочисленны, поэтому их подбирает врач с учётом течения болезни у пациента и данных его анализов.
Троксевазин мазь при ПТФС
Обычно пациентам с этим заболеванием проводят:
- ультразвуковую терапию;
- электрофорез с дефиброзирующими препаратами;
- радоновые и йодобромные лечебные ванны;
- ВЧ-магнитотерапию;
- местную дарсонвализацию;
- лазеротерапию;
- оксигенобаротерапию и некоторые другие физиопроцедуры.
Если комплексное терапевтическое лечение не приносит желаемого эффекта, показано хирургическое вмешательство.
Радоновые и йодобромные лечебные ванны
Показания к проведению операции определяются индивидуально для каждого пациента. Существует несколько методик проведения хирургического лечения людям с ПТФС нижних конечностей, среди которых:
- операция Псатакиса, позволяющая восстановить разрушенные или повреждённые клапаны путём создания искусственного клапана в подколенной вене;
- иссечение поражённой вены с последующим шунтированием с применением аутовенозного трансплантата;
- сафенэктомия, предусматривающая перевязку коммуникантных вен по Фелдеру, Линтону или Коккету;
- операция Пальма, при которой формируется надлобковый шунт между здоровой веной и повреждённой.
В последнее время хирурги часто проводят операции по замене внутренних и внешних клапанов, позволяющих нормализовать работу венозного кровотока. Если же вены повреждены сильно, проводится даже трансплантация здоровой вены с клапанами.
Причины развития болезни и факторы риска
Существует множество причин, способных спровоцировать тромбофлебит. На первое место среди причин принято выдвигать венозные воспаления, характерные для людей с хронической венозной недостаточностью и варикозным расширением. Также повышается риск развития патологии у женщин, длительно использующих гормональную контрацепцию и у заядлых курильщиков. В редких случаях часто повторяющийся флебит может быть признаком паранеопластического характера, то есть говорить о возможном злокачественном заболевании. Конкретными причинами тромбофлебита у госпитализированных пациентов являются внутривенные канюли. Если возникает воспаление вены, канюля должна быть немедленно удалена.
Кроме того, существуют определенные факторы риска, повышающие шансы на развитие тромбофлебита:
- местные воспалительно-гнойные процессы.
- посттромбофлебитический синдром;
- нарушение работы сердечнососудистой системы;
- ранее проведенные операции на нижних конечностях;
- некоторые виды раковых патологий.
- инфекционные болезни.
Прогноз посттромботической болезни и профилактика ее возникновения
К сожалению, полностью вылечить ПТБ современная медицина не в состоянии. Однако она может поддерживать стабильное состояние пациента и не допускать усугубления проблемы.
Если заболевание было диагностировано на ранних стадиях, есть реальный шанс не допустить серьезного ухудшения состояния сосудов пациента. Для этого он должен придерживаться ряда клинических рекомендаций при посттромботической болезни и скорректировать образ жизни. В частности – принимать назначенные флебологом антикоагулянты, носить компрессионный трикотаж, выполнять разрешенные физические упражнения, правильно питаться, отказаться от курения и употребления алкогольных напитков, ношения плотно облегающих брюк и тесной обуви на высоких каблуках.
Профилактика посттромботической болезни: выполнение клинических рекомендаций
В качестве профилактической меры может быть рекомендовано использование средств Нормавен: например, Крема для ног. В его состав входят активные компоненты, способствующие уменьшению ощущения тяжести в нижних конечностях, судорог и отечности: экстракты каштана, брусники, гинкго билоба, арники, зеленого чая и полыни, пантенол и ментол.
Также в качестве вспомогательного средства можно использовать Нормавен Тоник для ног. Он помогает быстро избавиться от усталости и чувства тяжести в нижних конечностях, благодаря чему является незаменимым помощником при долгом пребывании на ногах, а также при длительных поездках и авиаперелетах.
Для точной диагностики обращайтесь к специалисту.
Post-thrombotic syndrome, recurrence, and death 10 years after the first episode of venous thromboembolism treated with warfarin for 6 weeks or 6 months / S. Schulman / J Thromb Haemost. – 2006 Apr. – Vol. 4, N 4.
Cost of long-term complications of deep venous thrombosis of the lower extremities: an analysis of a defined patient population in Sweden / D. Bergqvist / Ann Intern Med. – 1997 Mar. – Vol. 126, N 6.
Determinants of health-related quality of life during the 2 years following deep vein thrombosis / S. R. Kahn / J Thromb Haemost. – 2008 Jul. – Vol. 6, N 7.
Post-thrombotic syndrome, functional disability and quality of life after upper extremity deep venous thrombosis in adults / S. R. Kahn / Thromb Haemost. – 2005 Mar. – Vol. 93, N 3.
Kahn S. R. Effect of postthrombotic syndrome on health-related quality of life after deep venous thrombosis / S. R. Kahn, A. Hirsch, I. Shrier / Arch Intern Med. – 2002 May 27. – Vol. 162, N 10.
Для точной диагностики обращайтесь к специалисту.
Посттромбофлебитический синдром — хроническая, трудноизлечимая патология, локализующаяся преимущественно в кровеносных сосудах ног. Симптомокомплекс диагностируется у 5-8% пациентов; основной причиной его возникновения является перенесенный больным ТГВ (тромбоз глубоких вен). В медицинской практике для обозначения заболевания используется ряд синонимов и аббревиатур, среди которых — постфлебитическая болезнь, ПТФБ, ПТБ, посттромботическая венозная недостаточность, ПТФС нижних конечностей.
Диагностика
Выявить посттромбофлебитическую болезнь несложно. В процессе диагностики врач ориентируется на характерные жалобы пациента, а также учитывает то, что тот переболел тромбофлебитом. В ряде случаев больные с тромбофлебитом (в частности, легкой формой) не обращаются к врачу – про этот нюанс следует помнить и расспрашивать у пациента, не было ли у него продолжительных выраженных отеков нижней конечности, не страдал ли он от чувства распирания. Для постановки точного диагноза следует прибегнуть к дополнительным методам обследования – физикальным, инструментальным, лабораторным.
При физикальном обследовании обнаруживается следующее:
- при осмотре – выявляются отечность, пигментация кожных покровов, в запущенных случаях – наличие трофических изъязвлений. Во время осмотра заметно, что больному тяжело стоять;
- при пальпации (прощупывании) нижней конечности – мягкие ткани уплотненные, ригидные, пульс на артериях может быть ослабленный. Может отмечаться пальпаторная болезненность пораженной нижней конечности в области голени.
В диагностике посттромбофлебитической болезни используются такие инструментальные методы, как:
- реовазография нижних конечностей (или импендансная плетизмография) – это изучение гемодинамики и характеристик микроциркуляции (кровообращения на уровне капилляров) в пострадавшей конечности. При ПТФС обследование проводится в динамике – с повторами для отслеживания нарастающего ухудшения. В динамике кровоток при данном заболевании ухудшается;
- ультразвуковое допплерографическое исследование вен нижних конечностей (УЗДГ) – с его помощью оценивается состояние венозных сосудов в пораженной конечности (их стенок, клапанов), оценивается ток крови;
- радионуклидная флебография – в вену на тыле стопы пораженной конечности вводят контрастное вещество с радиоизотопами, сразу же после введения больного просят выполнить сгибательные и разгибательные движения в голеностопном суставе. За тем, как радиоактивное вещество передвигается по венам, наблюдают с помощью гамма-камеры;
- ультразвуковое ангиосканирование – пациенту внутривенно вводят контрастное вещество, после чего делают серию рентген-снимков. С помощью этого метода исследования можно выявить точное место поражения.
Лабораторные методы исследования, которые применяются в диагностике тромфбофлебитической болезни, это:
общий анализ крови – помогает отследить, нет ли воспалительного процесса в пораженных венах. Про его наличие свидетельствует повышение количества лейкоцитов и СОЭ
Также оценивают количество тромбоцитов – это важно для своевременной диагностики повторного тромбообразования;
коагулограмма – анализ показателей свертываемости крови. Его следует проводить у всех больных, перенесших тромбоз – для своевременного выявления изменений со стороны свертывающей крови, на фоне которых возрастает риск тромбообразования;
протромбиновый индекс – показатель, который отображает активность свертывающей системы крови
Цель исследования – та же, что и цель изучения коагулограммы.
Терапия
Посттромбофлебический синдром и сопровождающаяся им недостаточность вен не может быть излечены полностью. Лечение будет направлено на то, чтобы как можно сильнее снизить скорость прогрессирования такой неприятности, как посттромбофлебитическая болезнь. Для этого используют такие методики терапии, как:
- Компрессия. Назначается ношение специального компрессионного трикотажа. Это могут быть чулки или бинты. Такое белье позволяет снизить или полностью устранить гипертензию вен.
- Изменение стиля жизни. Необходимо начинать более активный образ жизни, заниматься спортом, отказаться от табака и алкогольных напитков, скорректировать рацион.
- Назначение лекарственных препаратов. Использование медикаментов, которые могут в несколько раз улучшить работоспособность и состояние стенок венозных сосудов, помогают справиться с воспалительными проявлениями и оказывают профилактику возникновения кровавых сгустков.
- Местное лечение медикаментами. Назначаются мази, гели и прочие средства, которые помогают заживлять язвы трофического типа и налаживают кровоток.
- Физиотерапевтическое лечение. Помогает улучшить обращение крови в нижних конечностях. Делает лучше процесс обмена веществ на кожном покрове.
- Хирургическая операция. Лечение ориентировано на устранение эмболии артерий и тромбов, и развитие патологии на других венах. В этом случае применяют радикальные операции.

Медикаменты
Для лечения синдрома применят такие препараты, как:
- Нестероидная группа, ориентированная на снятие воспалительного процесса, болевого синдрома и повышенной температуры тела.
- Дезагреганты – позволяют улучшить процесс микроциркуляции кровотока, делают сосуды более широкими, сводят на нет вероятность появления кровавых сгустков.
- Антибактериальные препараты могут быть назначены тогда, когда появляются язвы трофического типа или в организм попадает инфекция.
- Антикоагулянтные препараты. Помогают снижать вязкость крови, обеспечивают предотвращение появления новых тромбов.
- Антиоксиданты позволяют выводить из организма токсины и прочие вредные вещества.
- Для снятия отёков назначают мочегонные препараты.
- Гели и мази местного применения бывают разных типов: устраняющие воспаление, с антибактериальным воздействием, восстанавливающие состояние тканей.
Симптоматика заболевания
В 20% случаев ПТБ на ранней стадии протекает бессимптомно. По этой причине человек узнает о своем заболевании гораздо позже, когда патология уже развилась. Основные симптомы болезни показывают себя также не сразу, иногда имитируя другие патологии вен. Но у 15% заболевших они появляются уже на первом году образования недуга.
Посттромботическая болезнь на разных стадиях характеризуется определенными симптомами. На ранней появляется отечность. Локализуется она в районе тромба, который обычно находится в области голени, иногда бедра. Первые отеки проявляют себя нерегулярно. Появляются днем и пропадают после сна. Позднее отеки становятся стойкими: кожа грубеет и начинает зудеть, эластичность ее понижается. Если кожу расчесывать, то появляются медленно заживающие ранки, которые могут увеличиваться в размерах. На поздней стадии последние трансформируются в трофические язвы.
Давление в сосудах вызывает дискомфортные ощущения. «Слоновость» появляется по причине кровяного застоя в венах. Больные отмечают ощущения тяжести, ноющую боль, зуд в области ног как при движении, так и в состоянии покоя. Жалуются на судороги по ночам, повышенную утомляемость.
Изменения в доязвенной стадии:
- образование уплотнений на коже;
- гиперпигментация;
- покраснение и припухлости;
- белесые пятна, которые свидетельствуют о начале атрофического процесса.
Клинические наблюдения показали, что каждый десятый заболевший страдает трофическими язвами. Появляются они в области голеней, лодыжек и на пальцах ног. К язве иногда присоединяется инфекция, провоцирующая нагноение и усложняющая терапию.
По причине аллергической реакции на прием лекарственных средств как побочный эффект может появиться экзема или дерматит. Пациенты отмечают болевые ощущения, зуд и жжение в пораженной области. Появляются локальные дефекты на голени. Варикоз встречается в 40% случаев и основным симптомом ПТБ не является.
Итак, список основных симптомов посттромботического заболевания:
- цианоз нижних конечностей;
- ночные судороги и острые боли;
- судороги во время движения;
- отечность ног;
- облысение нижних конечностей;
- гиперпигментация;
- дерматит, экзема;
- трофические язвы;
- точечные дефекты с гнойными выделениями;
- хроническая усталость.
Из-за изменений, которые происходят в венах, появляются благоприятные условия для рецидива ПТБ, причем не только в пораженных местах, но и на других участках тела. Отмечается, что благоприятно протекает патология без трофических нарушений. Остальные же формы недуга приводят к развитию хронической венозной недостаточности.
Если наблюдаются симптомы данного заболевания, нужно незамедлительно отправиться на прием к флебологу – врачу, занимающемуся лечением вен.
Диетическое питание при заболевании
Как таковой диеты при тромбофлебите не существует. Но, врачи выделяют ряд продуктов, полезных для пациентов с таким диагнозом, и ряд, которых необходимо исключить из рациона.
При тромбофлебите рекомендуется увеличить употребление следующих продуктов питания:
- некоторые виды растительных масел (оливковое, кунжутное, льняное);
- фрукты и овощи, богатые витамином С;
- продукты кисломолочного типа (йогурт, ряженка, кефир);
- при отсутствии заболеваний ЖКТ чеснок и лук.
Рекомендуется повышенное употребление продуктов, содержащий магний и клетчатку — овсянка, кешью, соя, гречка.
Свести к минимуму или по возможности исключить употребление продуктов, содержащих витамин К, поскольку он снижает эффективность антикоагулянтов. Также стоит отказаться от употребления пищи в жареном виде и перейти на продукты, приготовленные на пару или отварные.
В обязательном порядке полностью исключается прием алкогольных напитков и курение, поскольку это может ухудшать состояние вен, а также снизить эффективность терапии.
Причины появления посттромбофлебитического синдрома
Даже несмотря на продолжающиеся исследования, причины ПТФС остаются не до конца понятны. Согласно современным европейским данным к развитию постромбофлебитического синдрома приводит следующая цепочка событий. Воспалительная реакция, возникающая в ответ на наличие тромботических масс в просвете сосудов, вызывает травмирование и последующий фиброз тканей. Повреждаются и деформируются венозные клапаны, в большей степени механически от тромба. Возникающая вследствие этого клапанная несостоятельность в сочетании с постоянной венозной обструкцией повышает давление в венах и капиллярах. Венозная гипертензия вызывает застойные явления в тканях, такие как разрыв мелких поверхностных вен, подкожное кровоизлияния, повышение проницаемости тканей. Это в свою очередь проявляется такими симптомами, как боль, отек, гиперпигментация, липодерматосклероз и даже язва.