Реактивный артрит
Содержание:
Симптомы, особенности течения
К заболеванию часто приводят легкие инфекции, протекание которых скрыто и бессимптомно. Реактивный артрит может проявиться после излечения от инфекционной болезни и проследить связь между ними будет довольно сложно.
Для заболевания характерна острая форма начала, примерно через две недели после перенесенной инфекции
К общей симптоматике относят:
- слабость;
- повышенную температуру (до 37,0-37,5 °С);
- увеличение паховых лимфоузлов;
- снижение аппетита.
Воспаление суставов
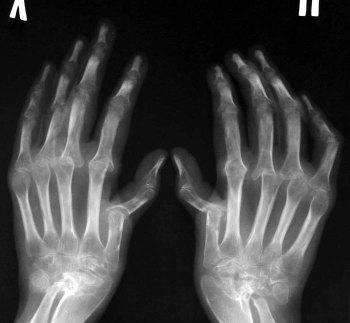
После общих симптомов у больного начинают возникать воспалительные процессы в суставах, их отеки и покраснения. Чаще всего воспалению подвергаются колени и голеностопы. На фоне суставных болей возникают боли в мышцах, а также в пояснице. У некоторых пациентов поражаются большие тазобедренные суставы, в редких случаях могут начаться боли в кистях рук.
Поражение кожи
Вместе с воспалением суставов у больного могут развиваться поражения кожи в виде небольших воспалений слизистой оболочки рта (язвенный стоматит). Происходит разрушение ногтевых пластин или их пожелтение, у мужчин возникают воспалительные процессы на головке полового члена (баланит). У больного появляется кератодермия – заболевание кожи, при котором нарушается процесс ороговения в эпидермисе, чаще всего возникает на подошвах и ладонях.
Признаки при синдроме Рейтера
Признаки реактивного артрита вместе с поражением органов мочеполовой системы и параллельным течением конъюнктивита характерны для синдрома Рейтера. Основной причиной этого синдрома выступает хламидиоз.
Аберрантные реакции иммунной системы приводит к спонтанному параллельному воспалению в суставах и других системах организма
Проявления кишечной инфекции
Кишечные инфекции вызывают пищевые отравления человека, после попадания различных микроорганизмов в желудочно-кишечный тракт вместе с едой или водой. В таких бактериях присутствуют антигены, способные запустить аутоиммунный реакцию в организме. Сальмонеллы и энтеробактерии могут долгое время находиться в организме больного человека и поддерживать воспалительный процесс в суставах.
Факторы риска
- Такое аутоиммунное заболевание, как псориаз, нередко приводит к псориатической артропатии. Псориаз приводит к нарушению естественных процессов питания хрящевой ткани, из-за чего начинаются дистрофические изменения.
- Люди, страдающие гемофилией, тоже могут столкнуться с артритом. Это связано с сильным переполнением сосудов синовиальной сумки кровью. Сосуды разрываются, что приводит к развитию воспаления в суставах. Клетки крови распадаются, попадают в полость сустава, запускают необратимые процессы в хрящах.
- Существует понятие аллергической артропатии. Она появляется на фоне аллергии.
- Провокатором артрита также нередко являются хламидии. Они приводят к нарушениям работы уретры, суставов и конъюнктивы глаза.
- Пирофосфатную артропатию называют хондрокальцинозом. Она возникает из-за нарушения обменных процессов кальциевых солей. Подобное происходит из-за инфекционных, воспалительных процессов, профессиональных, бытовых или спортивных травм.
- Подагрическая артропатия возникает из-за подагры, при которой в тканях суставов скапливаются кристаллы мочевой кислоты. Обычно подагра поражает голеностопы и большие пальцы на ногах.
Симптомы реактивного артрита
В классическую триаду признаков реактивного артрита входят: конъюнктивит, уретрит и собственно артрит.
Наряду с поражением суставов воспаление переходит на окружающие ткани, поражая места прикрепления сухожилий, связок и суставных капсул, возможно развитие бурситов, тендовагинитов, энтезопатий.
Отличия в симптоматики зависят от этиологического фактора.
Постэнтероколитический реактивный артрит
- Возбудители: иерсиния, сальмонелла, дизентерийная палочка, кампилобактерия, клостридия и т.д.
- Развивается через 1-3 недели после перенесенного энтероколита, реже одновременно с ним.
- Преобладает поражение опорно-двигательного аппарата.
- Характерен полиартрит (50% случаев), олигоартрит (39%) и моноартрит (11%).
- Острое начало.
- Типичная локализация в суставах нижних конечностей (голеностопных, коленных), но иногда могут вовлекаться и мелкие суставы кистей, лучезапястные и локтевые суставы.
- Кожные изменения по типу узловатой эритемы, конъюнктивит, у 25-30 % больных — острый увеит (ирит, иридоциклит).
- Полное обратное развитие реактивного артрита наблюдается в большинстве случаев; возможна хроническая форма.
Урогенитальный реактивный артрит
- Возбудители: хламидии, уреаплазма и др.
- Развиваются спустя 1-6 недели после появления мочеполовой инфекции или одновременно с ней.
- Преобладают признаки воспаления соответствующих органов (мочевого пузыря, матки, влагалища, вульвы).
- Затяжное начало.
- Жалобы на учащение позывов к мочеиспусканию, чувство жжения, боли внизу живота, гнойное отделяемое, межменструальные кровотечения и пр.
- Развиваются по типу асимметричного моно- или олигоартрита.
- При прогрессировании заболевания возможны множественные поражения суставов с их последовательным вовлечением снизу вверх («лестничный» тип поражения), а также переходом с одной стороны на другую (симптом «спирали»).
- Часто поражаются мелкие суставы стоп с развитием «сосискообразной» дефигурации пальцев за счет параартикулярного отека, кожа над пораженными суставами приобретает красноватый или цианотичный оттенок, наблюдается гипертермия.
- Бессимптомная урогенитальная инфекция особенно характерна для женщин (до 80% случаев) и часто остается нераспознанной, приводя к заражению половых партнеров и отдаленным неблагоприятным последствиям.
Внесуставные проявления реактивного артрита:
- лихорадка;
- снижение массы тела;
- периферическая лимфоаденопатия;
- гипотрофия мышц;
- со стороны крови: нормо- или гипохромная анемия;
- со стороны сердца: миокардит с развитием АВ-блокады различной степени, экстрасистолии, перикардит, аортит и аортальный вальвулит с формированием аортального порока;
- со стороны почек: иммунокомплексный гломерулонефрит, амилоидоз почек, полиневрит.
Народные средства
Фото: 365news.biz
Реактивный артрит нельзя вылечить без устранения инфекции с помощью фармацевтических препаратов, подобранных с учетом вида возбудителя и особенностей течения болезни. Попытки самолечения могут привести к ухудшению состояния пациента, переходу заболевания в хроническую форму, развитию осложнений со стороны внутренних органов.
Народные средства рекомендованы только в качестве вспомогательного метода. На этапе восстановления полезны ванны с солями Мертвого моря, отваром ромашки или свежих сосновых иголок. Местно применяют:
- Мазь из душицы. Цветки душицы заливают оливковым маслом, оставляют на 12 часов, а затем наносят на пораженные суставы.
- Растирку из хмеля. Смесь вазелина, измельченных шишек хмеля и эфирного масла можжевельника выдерживают 7 часов, потом растирают ею сустав.
- Компрессы из лопуха. Свежий лист разминают для выделения сока и привязывают к суставу, закрывая сверху мягкой теплой тканью.
- Компрессы из полыни. Соцветья полыни заливают кипятком, настаивают, процеживают. Наносят на марлю. Марлю накладывают на сустав, закрывают тканью.
Использование любых народных средств допустимо только после разрешения лечащего врача. При появлении раздражения кожи, отека, покраснения перечисленные средства противопоказаны.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания .
Лечение
Начиная терапию реактивного артрита, врач ставит за цель уничтожить инфекцию, излечить болезнь либо достичь состояния стойкой ремиссии. Болезнь Рейтера необходимо лечить в условиях стационара. Лечение болезни Рейтера проводится с использованием консервативных методов. При этом терапия болезни у женщин и у мужчин предполагает применение антибиотиков, нестероидных противовоспалительных средств, иногда также используются глюкокортикоиды. Когда воспалительные симптомы стихают, практикуются занятия лечебной физкультурой, курс массажа. Особенности того, как лечить заболевание, в индивидуальном порядке указывает лечащий врач.
Антибиотики – один из основных методов лечения, причем их выбор должен проводиться с учетом особенности жизнедеятельности хламидий или других микроорганизмов, спровоцировавших инфекцию. В основном при лечении этой болезни применяются тетрациклины, макролиды, фторхинолоны. Однако, учитывая токсичность некоторых антибактериальных препаратов, при лечении болезни, вызванной хламидиями, у детей применяются только макролиды. Однако следует учесть, что лечение антибиотиками эффективно при остром течении заболевания. Если же реактивный артрит переходит в хроническую форму, то антибактериальные средства уже не оказывают должного эффекта.
В то же время при терапии хронического хламидийного артрита применяются разнообразные иммуномодулирующие препараты. Но такое лечение можно проводить только под постоянным наблюдением врача. Лекарственные средства из этой группы помогают повысить общую сопротивляемость организма и его защитные свойства.
Но не только избавление от хламидий является единственным условием излечения. Антигены микроорганизмов в организме сохраняются более длительное время, чем возбудитель
Поэтому очень важно проводить контрольное обследование через определенные промежутки времени. Иногда требуется проведение повторных курсов лечения антибактериальными препаратами и иммуномодуляторами
Кроме того, при необходимости больным назначается симптоматическое лечение. Нестероидные противовоспалительные средства назначают, чтобы уменьшить болевые ощущения в остром периоде. Дозы таких препаратов рассчитывают в зависимости от возраста пациента.
Стероидные противовоспалительные средства обладают сильным противовоспалительным воздействием, поэтому назначаются в том случае, если нужно быстро купировать боль, осложнения или активность болезни. При реактивном артрите глюкокортикоиды вводят внутрисуставно.
Если суставный синдром обостряется, и при этом имеет место энтезопатия, ограничена подвижность позвоночника, то практикуется прием ммуноподавляющих препаратов. Их также назначают, если стандартное лечение неэффективно. Лечение такими препаратами может длиться на протяжении нескольких лет, однако при этом необходимо постоянное наблюдение врача.
Если боль в суставах сохраняется на протяжении длительного времени, их нужно беречь от нагрузок. Но позже, после того, как воспаление излечивается, следует постепенно восстанавливать физическую активность. Лечение заболевания, как правило, продолжается около 4-6 месяцев.
Доктора
специализация: Ортопед / Инфекционист / Ревматолог
Саруханян Анна Робертовна
2 отзываЗаписаться
Подобрать врача и записаться на прием
Азитромицин
Бетаметазон
Дексаметазон
Диклофенак
Доксициклин
Кларитромицин
Лефлуномид
Мелоксикам
Метилпреднизолон
Ацеклофенак
Метотрексат
Нимесулид
Преднизолон
Сульфасалазин
Фолиевая кислота
Фуразолидон
Ципрофлоксацин
Эторикоксиб
Офлоксацин
Напроксен
Ибупрофен
Причины возникновения реактивного артрита
Реактивный артрит обычно развивается вследствие возникновения инфекции. Зачастую она возникает в кишечнике, половых органах или мочевыделительной системе. Вы можете даже не подозревать о инфекционном поражении, ставшем причиной реактивного артрита, т.к. симптомы могут быть слабо выражены или отсутствовать вовсе.
Выделяют три причины, способные дать толчок возникновению реактивного артрита:
- Нарушения в иммунной системе;
- Инфекция;
- Генетические факторы.
Иммунная система
Ваша иммунная система защищает организм от заболеваний и инфекций. Когда иммунитет различает присутствие инфекционных агентов, таких как вирусы или бактерии, он посылает антитела и клетки для борьбы с инфекцией. В месте попадания инфекции возникает воспалительный процесс, характеризующийся отеком тканей.
Воспаление является своеобразным препятствием для дальнейшего распространения инфекции и помогает организму подавить бактерии и вирусы, вызвавшие ее.
Иногда могут возникнуть сбои в иммунной системе. Ваш иммунитет после подавления инфекции может все еще думать, что она присутствует в организме и продолжает атаковать уже здоровые ткани, провоцируя воспаление. Этот аутоиммунный процесс способен стать причиной реактивного артрита.
Инфекции
Причиной реактивного артрита могут стать два наиболее распространенных вида инфекции:
- Инфекции, передаваемые половым путем (ИППП). Сюда можно отнести хламидиоз или гонорею, хотя зачастую реактивный артрит возникает вследствие негонорейного уретрита.
- Инфекции кишечника и пищеварительной системы (желудочно-кишечные инфекции). Как правило, вызывается двумя типами бактерий – кампилобактерии и сальмонелла, которые могут стать причиной пищевого отравления.
Генетические факторы
Исследования показали, что люди со специфическим типом гена HLA-B27 подвержены повышенному риску развития реактивного артрита, а также других аутоиммунных заболеваний, таких как анкилозирующий спондилит (форма артрита, влияющая на позвоночник).
Считается, что около 10% людей имеют ген HLA-B27. 75% случаев реактивного артрита возникает у людей с геном HLA-B27. Они, как правило, имеют более серьезные проявления заболевания, с большим риском возникновения повторных симптомов.
Одно исследование показало, что люди с геном HLA-B27 имеют 2%-ю вероятность развития реактивного артрита после возникновения инфекции в ЖКТ. Но пока остается неясным, есть ли подобный риск после заражения ИППП.
Как видно, причины реактивного артрита достаточно изучены и в любом из случаев требуется незамедлительное лечение.
Причины
Выделяют 2 группы реактивного поражения суставов. Первая – постэнтеколитические артриты. Возбудителями в таком случае являются:
- иерсиния – 20% случаев;
- дизентерийная палочка – 1% случаев;
- кампилобактер – до 1,5 % случаев;
- сальмонелла – до 7 % случаев;
- шигелла – до 1,4% случаев.
Вторую группу реактивных артритов связывают с такими инфекционными агентами, как:
- хламидии;
- уреаплазма;
- ВИЧ-инфекции.
Коды болезни по МКБ 10 включены в класс M 02:
- M 02.1 – артропатия после дизентерии;
- M02.3 – синдром Рейтера;
- M02.8 – другие реактивные артропатии;
- M02.9 – реактивные артриты без уточнений.
Причины возникновения
Вероятными причинами реактивного артрита являются наследственная предрасположенность и наличие в организме гена, несовместимого с антигенами бактерий. Иммунная система реагирует на внедрение микроорганизмов, поражая собственные клетки.
Реактивный артрит, спровоцированный пищевыми отравлениями, называется энретоартрит. Патологию провоцируют:
- паразитные инвазии;
- шигеллы;
- иерсиниозы;
- сальмонеллы.
Основными факторами развития реактивного артрита являются инфекционные болезни половых органов:
- микоплазмоз;
- хламидиоз;
- уреаплазмоз.
Артрит развивается в 80% случаев в результате перенесенной хламидийной инфекции. Частыми способами заражения являются сексуальные контакты, бытовой путь, а также родовой процесс. Бактерии, провоцирующие кишечные расстройства, могут внедряться в тело человека с едой, пылью, воздушно-капельным способом.
Факторы риска
Реактивный артрит чаще всего поражает людей в возрасте 20–40 лет. Интересно, что после инфекций, передающихся половым путём, мужчины заболевают в девять раз чаще женщин, в то время как после кишечных инфекций опасность одинаковая. Мужчины болеют несколько тяжелее женщин.
Риск повышен у лиц, имеющих HLA B 27, однако его исследование до развития болезни не нужно
Грипп может привести к развитию реактивного артрита
Продолжительные исследования заболевания дали свои результаты. Было выявлено, что имеется некий ген, который несёт ответственность за предрасположенность организма к развитию недуга. Этому гену впоследствии присвоили имя — HLA-В27. Если у ребёнка обнаруживается наличие этого гена, то такие дети являются более подверженными к развитию реактивного артрита. Причём недуг может возникнуть в любом возрасте и без основательных на то причин, т. е. даже грипп может привести в итоге к развитию реактивного артрита.
Если у взрослых заболевание развивается по причине попадания инфекций в половую или пищеварительную систему, то реактивный артрит у детей может быть спровоцирован и следующими возбудителями:
- Инфекциями, вызывающими недомогания дыхательных путей и органов. Это могут быть воспаления лёгких и бронхов, пневмония и т. п.
- Инфекции, вызывающие раздражение носоглотки: фарингит, ангина.
- Инфекции, попадающие в желудочно-кишечный тракт и вызывающие недомогания органов пищеварения (сальмонеллез, кишечная палочка, иерсинии).
Зачастую все же причиной реактивного артрита у ребёнка является генетическая предрасположенность. При преобладании повышенной чувствительности к артриту, возникает реакция, которая по характеру напоминает аутоиммунный процесс при коллагенозах. В случае подавления очага инфекции симптоматика недуга с течением времени исчезнет. Если по какой-либо причине возбудитель, к которому чувствителен организм, снова появится, то картина недуга повторится.
Таким образом, основными причинами, которые вызывают реактивные артриты у человека, являются:
- Инфекции, поражающие различные системы и органы человека.
- Генетическая предрасположенность организма к тем или иных возбудителям недуга.
- Аномальные явления в иммунной системе.
Зная причины провоцирования недуга необходимо рассмотреть картину симптомов заболевания.
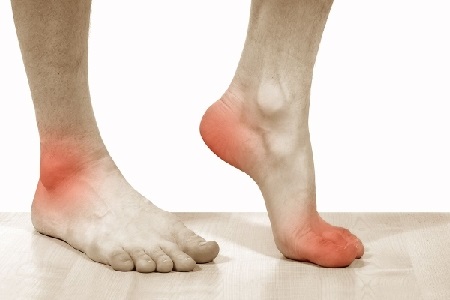
Симптомы реактивного артрита
Реактивный артрит может поражать один сустав, но чаще носит системный характер и затрагивает от 2 до 6 сочленений.
Чаще всего заболевание проявляет себя в суставах нижних конечностей. Эпизод начинается остро, с болей в области пораженных хрящей, повышения общей температуры тела и температуры суставов, утомляемости. Тупая ноющая боль ощущается во всем сочленении, усиливается в состоянии покоя. В ночное время суставы начинает выкручивать, по пробуждении или изменении позы отдыха наблюдается скованность, которая вызвана отеком и уходит после “разминки”, направленной на отток жидкости. Болевой синдром наблюдается при любых движениях, в особенности, с большой амплитудой, а также усиливается при пальпации пораженного сустава.
Первыми начинают болеть крупные и мелкие суставы конечностей, при этом пальцы ног и рук постепенно деформируются и распухают из-за накопления экссудата в суставе и отека мягких тканей. При тяжелом течении болезни и на поздних ее стадиях возникают также боли в позвоночнике (от них страдает примерно каждый 10-й пациент), которые свидетельствуют о разрушении межпозвоночных дисков и воспалительном процессе в прилегающих тканях.
Также ухудшается аппетит, снижается масса тела, увеличиваются лимфоузлы (особенно, в области паха, шеи, подмышечных впадин).
Первые признаки реактивного артрита обычно проявляются спустя месяц после попадания инфекции в организм (например, после полового акта или ОРЗ).
Клинические симптомы реактивного артрита таковы:
- признаки артрита выражены несимметрично;
- возникновение язв на слизистых (глаз, ротовой полости, гениталий) и коже (зачастую в области стоп, кистей рук);
- воспаление и дистрофия сухожилий, а также мест прикрепления связок и мышц (энтезит и тензинит);
- при сопутствующей кишечной инфекции наблюдается колит;
- кожа больных часто страдает от гиперкератоза и кератодермии, при отслоении корочек образуются открытые ранки, возможно их инфицирование;
- вследствие кожных проблем и местного воспаления кожа в зоне поражения приобретает багровый оттенок, конечности напоминают редис.
Классическая “триада” реактивного артрита, известная также как болезнь Рейтера, включает:
- уретрит, цервицит, другие воспалительные заболевания мочеполовой системы (бактериальной, вирусной, грибковой или паразитарной природы);
- конъюнктивит (от незначительного покраснения до сильной боли в глазах и светобоязни);
- поражения слизистых и кожных покровов, иногда вплоть до разрушения ногтевой пластины.
На первых порах больные часто путают кожные симптомы реактивного артрита с проявлением аллергии или самостоятельного дерматита. Однако главное отличие состоит в относительной безболезненности язв, отсутствии зуда. При наличии ороговевших папул, бляшек и везикул (сыпи) вокруг ногтей, на стопах, внутренней стороне ладоней врач проводит дополнительный сбор анамнеза или исследование, чтобы исключить псориатический артрит. Нужно понимать, что у больного может наблюдаться только один признак Рейтера — например, конъюнктивит встречается у 25% больных, высыпания — у 12%, а язвы в полости рта и стоматит — у 10%.
Стоит также отличать реактивный артрит от инфекционного. При инфекционном артрите инфекция проникает в суставную сумку вместе с кровью или лимфой. При реактивном, как правило, возбудитель в синовиальной жидкости и оболочке не представлен — даже если незначительное количество бактериальных агентов заметно при исследовании, гной отсутствует.
Лечение реактивного артрита
Лечением реактивного артрита должны заниматься врачи-ревматологи. При параллельном его развитии с острым инфекционным заболеванием лечащим специалистом может стать и врач-инфекционист. Основную роль при этом будет играть то, какие симптомы преобладают у конкретного пациента. При синдроме Рейтера с выраженным поражением глаз может понадобиться и консультация офтальмолога.
Лечение реактивных артритов и синдрома Рейтера может проводиться как в стационарных условиях (в больнице), так и в домашних условиях. Как правило, на первых порах больного кладут в больницу для проведения надлежащего обследования и постановки точного диагноза. При умеренной интенсивности симптомов госпитализация не обязательна. Тогда ответственность за проведение всех диагностических процедур ложится на самого пациента.Для безусловной госпитализации пациента на первых этапах существуют следующие показания:
- необходимость индивидуального подбора противовоспалительных препаратов;
- обострение болезни во время лечения базовыми противовоспалительными препаратами;
- появление атипичных форм болезни (перикардит, нефрит, васкулит – воспалительное поражение сосудов);
- подозрение на септический (бактериальный) артрит;
- необходимость проведения артроскопии или других инвазивных исследований;
- высокая температура и тяжелое общее состояние пациента.
Независимо от того, лечится пациент в больнице или дома, основная роль отводится медикаментозному лечению. Только правильно подобранные препараты смогут быстро улучшить состояние пациента и предотвратить развитие болезни. Самолечение или лечение народными средствами при реактивных артритах опасно, так как может вызвать ухудшение состояния больного.
Медикаментозное лечение реактивных артритов можно разделить на несколько основных направлений:
- устранение воспалительного процесса;
- лечение кишечной или дыхательной инфекции;
- лечение хламидиоза;
- лечение конъюнктивита при синдроме Рейтера.
Антибактериальные лекарства
Такие препараты назначают в случаях, когда подтверждено активное течение инфекции, развитие которой спровоцировано проникновением в организм хламидий.
Для достижения поставленных задач пациенту назначают антибактериальные лекарства, курс приема которых рассчитан на продолжительное время. Длительность терапии определяется в индивидуальном порядке. Чтобы избавить пациента от инфекции, вызванной хламидиями, ему назначают Доксициклин. Рекомендованный срок лечения составляет 3 месяца.
Поскольку у каждого пациента болезнь имеет определенные особенности, курс лечения атибиотиками может быть сокращен. В любом случае и продолжительность терапии, и дозировку средства определяет врач.
НПВС
Высокую эффективность в лечении болезни показали нестероидные препараты, оказывающие противовоспалительное действие на организм. К таким медикаментам относятся Диклофенак, Ибупрофен.
Нестероидные средства от воспалений применяют с целью остановить воспалительный процесс, возникший вследствие иммунного поражения ткани. Благодаря применению указанных препаратов удается остановить воспалительный процесс, уменьшить выраженность болевого синдрома.
Глюкокортикоидные препараты на основе гормонов
В случаях, когда состояние больного тяжелое, для лечения дополнительно могут назначить применение глюкокортикоидных гормонов. Их вводят в суставы путем инъекций.
В случаях, когда болезнь трудно поддается лечению, вместо НПВС используют кортикостероиды. Иногда проводят пульс-терапию с применением Метипреда.
Цитостатики
Если реализация предыдущих лечебных мероприятий не приносит положительных результатов, пользуются цитостатиками.
Компрессы
При реактивном артрите рекомендованы сухие компрессы. Чтобы реализовать такое лечение, необходимо подготовить морскую соль, разогрев ее до нужной температуры. Результатом прогревания является улучшение метаболизма в пораженной области. Для получения максимально возможного эффекта предварительно осуществляют растирание пихтовым маслом.
Полезны компрессы с Димексидом, препаратом, который проникает в кровоток и способствует улучшению действия других средств. Димексид соединяют с мазями, содержащими глюкокортикостероиды, или гелями с НПВС.
Иммуномодуляторы
Лечение заболевания включает использование иммуносупрессоров, иммуномодуляторов. Необходимость в назначении таких средств объясняется выполнением двух важных действий – улучшение иммунитета, подавление избыточного иммунного ответа.
Симптомы реактивного артрита
Реактивный артрит в подавляющем большинстве случаев характеризуется острым началом и проявляется следующими симптомами:
- Повышенной температурой тела;
- Общим ухудшением состояния;
- Слабостью и упадком сил.
Симптомы реактивного артрита проявляются, как правило, спустя 14-28 дней после перенесенной кишечной или венерической инфекции. Первым признаком заболевания является развитие у пациента уретрита, характеризующегося:
- Частыми позывами к мочеиспусканию;
- Болезненностью мочеиспускания;
- Ощущением жжения в момент мочеиспускания;
- Выделением гноя из пиурия (мочеиспускательного канала);
- Покраснением и слипанием краев пиурия.
Далее возможны проявления конъюнктивита:
- Покраснение слизистой глаз;
- Слезотечение;
- Резь в глазах;
- Вязкие непрозрачные выделения из глаз желтоватого или серого цвета (однако этот признак конъюнктивита присутствует не всегда, у некоторых пациентов, напротив, отмечается сухость инфицированного глаза и окружающих его тканей);
- Слипание век (в особенности после сна);
- Ощущение присутствия инородного тела в глазу и т.д.
Следует отметить, что в типичных случаях реактивного артрита признаки конъюнктивита и уретрита являются слабовыраженными.
Артрит проявляется в последнюю очередь. Причем чаще всего первыми поражаются 1-2 сустава нижних конечностей. Это могут быть тазобедренные, коленные, голеностопные, пяточные, суставы пальцев и т.д. Однако иногда отмечается также поражение суставов на руках.
Особенностью реактивной артропатии является то, что она сопровождается воспалением тканей суставов, на фоне которого у пациента появляется отечность, а кожа меняет цвет на синюшно-багровый. При этом воспалительный процесс довольно часто распространяется на участки прикрепления сухожилий к костям. Ярко выраженная отечность и болезненность суставов является причиной нарушения их функции, а также развития вертебралгии.
Симптомы реактивного артрита могут наблюдаться от трех месяцев до года, после чего отмечается обратный процесс развития клинических проявлений заболевания. Главной опасностью, которую таит в себе этот недуг, является то, что очень высока вероятность его рецидивирования. Воспаление переходит в хроническую форму, а патологический процесс при этом с каждым разом охватывает все большее количество суставов.
Течение реактивного артрита у детей имеет свои особенности. Так, поражение слизистой глаз и признаки уретрита возникают зачастую на несколько лет раньше появления признаков артрита. Причем поражения мочеполовой системы более выражены, чем у взрослых, а симптомы воспаления суставов, наоборот, сопровождаются менее интенсивными болями. Несмотря на то что заражение половым путем, как правило, исключено, к основным проявлениям недуга часто присоединяются воспаления половых органов.