Предвестники и признаки сердечного приступа, первая помощь и лечение
Содержание:
Причины
Основными предпосылками к развитию сердечного приступа являются различные заболевания сердечно-сосудистой системы, эндокринологические нарушения и другие хронически протекающие процессы в организме:
- ишемическая болезнь сердца;
- артериальная гипертензия, гипертонические кризы;
- склонность к тромбообразованию и другие отклонения в работе системы свёртываемости крови (тромбофилия);
- хроническая сердечная недостаточность;
- закупорка вен и артерий тромбами (тромбоз коронарных артерий, тромбоэмболия лёгочной артерии);
- декомпенсированный сахарный диабет, обусловленный длительным отсутствием адекватной терапии;
- изменения в кровообращении, вызванные жировыми и холестериновыми отложениями на стенках сосудов крупного и среднего калибра (атеросклероз);
- нарушения ритма (экстрасистолическая аритмия, фибрилляция предсердий);
- расслаивающаяся аневризма аорты.
К группе риска относятся люди пожилого возраста, что обусловлено возрастными изменениями, которые касаются эластичности сосудов и состояния миокарда. Чаще всего сердечный приступ встречается у мужчин. На вероятность возникновения сердечного приступа влияет и уровень жизни пациента. В группе риска находятся люди, которые страдают ожирением и не могут избавиться от вредных привычек (курение, употребление алкогольсодержащих напитков).
В последнее время наметилась неутешительная тенденция — инфаркт «молодеет». Сердечные приступы стали случаться всё чаще у лиц моложе 40 лет. В медицинской практике встречаются случаи инфаркта миокарда не только у 25-летних, но и у 16-18 летних подростков. Причины инфаркта миокарда в молодом возрасте:
- генетическая предрасположенность;
- нарушение свёртываемости, системы гемостаза;
- употребление наркотических средств;
- эмоциональные перегрузки;
- высокая подверженность стрессам;
- атипичное течение атеросклероза.
Риск развития стенокардии и инфаркта миокарда достаточно высок и у беременных женщин, страдающих хроническими заболеваниями сердечно-сосудистой системы. В период вынашивания беременности повышается нагрузка на сердце, которое работает за двоих, усиливается гипоксия и нехватка кислорода, увеличивается общий объём крови.
Негативную роль играют также:
- лишний вес;
- малоподвижный образ жизни;
- наличие вредных привычек;
- стрессовые ситуации;
- возраст старше 50 лет.
Приступ может быть спровоцирован и длительным приёмом нестероидных противовоспалительных препаратов в больших дозировках.
Профилактика
Для предупреждения развития сердечного приступа необходимо придерживаться определённых правил:
- Следить за своим питанием и весом. Откажитесь от злоупотребления солёной и жирной пищи, соблюдайте правильный питьевой режим. Полностью откажитесь от продуктов и напитков, которые способны повышать уровень кровяного давления. Старайтесь употреблять продукты, богатые витаминами группы В, магнием и калием.
- Откажитесь от такой вредной привычки, как курение. Никотин не только провоцирует прогрессирование атеросклероза, но и сгущает кровь, провоцируя тромбообразование.
- Гуляйте на свежем воздухе, делайте зарядку, не пренебрегайте лечебной гимнастикой. Поддерживайте физическую форму на должном уровне для вашего возраста. Регулярные занятия физкультурой позволяют стимулировать кровообращение, поддерживают тонус сосудов, что позволяет избежать приступа.
- Следите за уровнем кровяного давления, измеряйте его дважды в день и регулярно принимайте назначенные доктором гипотензивные препараты.
- Каждые 6 месяцев обращайтесь к врачу с профилактической целью.
- Займитесь дыхательной гимнастикой, выполняйте релаксационные и расслабляющие упражнения. Старайтесь избегать стрессовых ситуаций, либо найдите свой способ приводить эмоциональный фон в порядок (йога, медитации).
Сердечный приступ у мужчин
У представителей сильной половины человечества сердечный приступ чаще проходит с осложнениями из-за длительного игнорирования всех симптомов. У мужчин болевой синдром может быть выражен сильнее.
Сердечный приступ у женщин
У женщин сердечный приступ реже приводит к осложнениям. Основные симптомы такие же, как у мужчин. Первая помощь оказывается стандартно.
Как отличить от невралгии и ПА?
Признаки сердечного приступа имеют схожий характер с симптомами межреберной невралгии и паническими атаками.
Межреберная невралгия может возникнуть как следствие грудного остеохондроза. Она вызвана защемлением спинномозговых корешков.
Паническая атака имеет психологическую природу, начинается на «нервной почве» и ее физиологические симптомы обусловлены сильными эмоциональными переживаниями человека.
Для того чтобы распознать паническую атаку и межреберную невралгию или вегетососудистую дистонию в «чистом виде» следует сопоставить их симптоматику с характеристиками специфичными для сердечного приступа.
Понять разницу между этими состояниями и узнать их особенности поможет данная таблица.
| Критерии для сравнения | Сердечный приступ | Паническая атака | Межреберная невралгия | ВСД |
| Как долго длится приступ? | От получаса до нескольких часов. | Достигает пиковых значений в течение 10-15 минут. | От нескольких часов, включая ночной период. | От 5 минут до 8 часов |
| Характер дыхания | Человеку трудно дышать, дыхание имеет сбивчивый ритм, сопровождается ощущением сдавленности грудной клетки. | Дыхание имеет учащенный ритм, сопровождается ощущением удушья. | Частота дыхания не изменяется, но его глубина ограничивается возникающими перехватывающими болевыми ощущениями. | Одышка, ощущение нехватки воздуха, учащенное дыхание |
| Характер болевых ощущений | Давящий, жгучий, сжимающий. | Колющий. | Прокалывающий, ноющий. | Колющие, давящие, жгучие, сжимающие |
| Изменение болевых ощущений с течением времени | Боль постоянна, но с разной интенсивностью | Боль имеет волнообразный, периодический характер | Усиливается при резких движениях, чихании, кашле, подъеме тяжелых предметов | Изменение болевых ощущений с течением времени |
| Описание болевых ощущений и их локализация | Давит в грудной клетке и в области за грудиной, с акцентом на левую половину верха туловища, Имеет обширную локализацию. | Колет в центре грудной клетки, в конечностях, немеет в пальцах рук и ног. Не имеет четкой локализации. | Боль распространяется по стволу межреберного нерва, отдает в область сердца, между лопатками, под ребрами и сзади в поясницу.. Имеет четкую точку локализации. | Плохо локализованные боли в различных отделах живота, ощущение перебоев в работе сердца, тахикардия, похолодание конечностей. |
| Пульс и артериальное давление | Пульс учащается, АД падает. | Увеличивается. | Не изменяется. | Лабильность артериального давления |
| Психоэмоциональное состояние | Страх смерти от сдавливающего ощущения в грудной клетке. | Возникают нерациональные страхи, например, страх задохнуться, присутствует ощущение нереальности происходящего. | Беспокойство, связанное с определением причины появившейся боли. | Приступ паники, страх задохнуться, скорой остановки сердца или его разрыва |
Следует помнить, что сердечный приступ может спровоцировать паническую атаку и сопровождаться целым комплексом симптомов, свойственных этим двум состояниям. Нередко панические атаки возникают у людей, уже перенесших инфаркт или инсульт.
Больные описывают свое эмоциональное состояние как чувство постоянного страха за сердце. Внешне это поведение выглядит не совсем рационально, так как смертельно опасные обстоятельства и объективные причины для паники отсутствуют.
Испуг человека может быть настолько силен, что способен спровоцировать новый приступ панической атаки.
Тошнота и рвота

При атипичной форме сердечного приступа появляются симптомы, которые больше напоминают расстройство желудка:
Дискомфорт в верхней средней части живота. Тянущая или давящая боль (острая и колющая почти не встречается), которая сохраняется 3–5 минут, может возникать отдельно от кардиалгии. Редко ее сопровождает вздутие живота.
Изжога в области солнечного сплетения, отрыжка, ощущение несварения в желудке. Часто эти симптомы сбивают человека с толку, потому что их сложно ассоциировать с сердечными патологиями
Чтобы определить причину, важно вспомнить рацион последних суток и оценить сопутствующие симптомы.
Тошнота или общее мутное состояние без позывов к рвоте – редкий признак. Дискомфорт сохраняется долго, его могут сопровождать эпизоды отрыжки
Рвота возникает в единичных случаях, при сильной и долгой тошноте. Клиническая картина – как у обострения панкреатита. У женщин такое состояние наблюдают чаще, чем у мужчин.
Симптомы сердечного приступа и диагностика
Распознать сердечный приступ можно по появлению характерной боли за грудиной сжимающего характера. Большинство пациентов сообщает, что сердце «как будто кто-то взял в кулак». Подобные явления могут развиваться после физического или психоэмоционального напряжения, выкуривания сигареты, употребления алкоголя, в покое и даже во сне. Кардиалгия обычно бывает распространенной, иррадиирующей в левую руку, плечо, ногу, шею, лопатку. Симптомы истинного сердечного приступа чаще возникают у мужчин.
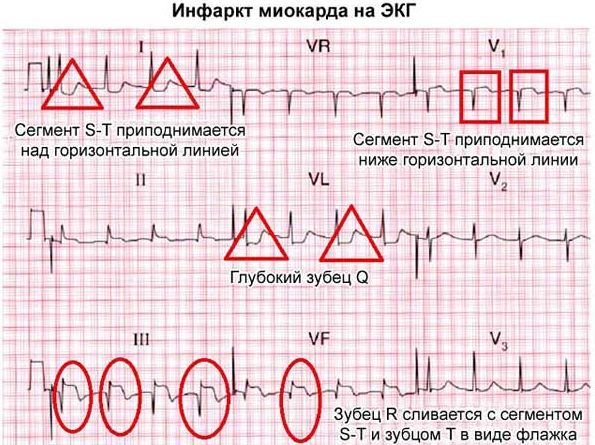
Стенокардия, протекающая в форме кратковременных эпизодов, не приводит к появлению других клинических признаков. Если приступ затягивается более 15 минут, а нитраты не дают ожидаемого эффекта, следует предположить развивающийся инфаркт миокарда. Интенсивность болевых ощущений при этом более высокая, чем при неосложненном спазме сердечных артерий. Основой диагностики считается электрокардиография. На пленке обнаруживается элевация или депрессия сегмента ST, инверсия зубца T, выпадение зубца R.
Иногда клиника, сходная с сердечным приступом, возникает на фоне остеохондроза или позвоночной грыжи. В таких случаях несколько отличается характер боли. Пациент жалуется на колющие или режущие ощущения, может точно указать их локализацию. При пальпации проблемного участка человек отмечает резкое усиление болезненности, чего при истинных коронарных болях не наблюдается. Также интенсивность патологии увеличивается во время вдоха, из-за растяжения грудной клетки. Эффект от применения нитратов полностью отсутствует.
Неприятные ощущения в груди порой встречаются и во время панической атаки. Сопутствующие симптомы: потливость, тошнота, ощущение нереальности происходящего, удушье, сердцебиение, паника, мышечное напряжение, одышка. Болезненность при этом не ограничивается левой половиной тела, носит волнообразный характер, достигает пика через 10-15 минут. Истинный сердечный приступ к этому времени уже идет на убыль. У больного присутствуют иррациональные страхи, не имеющие под собой объективных причин.
https://youtube.com/watch?v=nIbbvlE7oYc
Лечение
Если у человека случился приступ сердечной болезни, нужно незамедлительно вызвать скорую помощь. Но до ее прибытия некоторые действия можно совершить самостоятельно.
Доврачебная домашняя помощь
Пока не приехала «скорая», действовать нужно по определенному алгоритму. Первая помощь должна включать такие действия:
- Нужно помочь больному принять лежачее положение, обязательно с приподнятой головой.
- Ослабить пояс, воротник – все, что может мешать дыханию.
- Обеспечить доступ к больному свежего воздуха.
- Положить под язык таблетку Нитроглицерина, при отсутствии эффекта через 10 минут повторить (но при пониженном давлении этот метод противопоказан).
- Для профилактики тромбоза и чтобы кровь легче проходила через сосуды, дать таблетку Аспирина.
- Если поднялось артериальное давление, дать средство для его снижения;
- Можно сделать теплую ванну для ног, а на грудь поставить горчичник.
Медикаментозная терапия
После прибытия больного в стационар, в случае, если Нитроглицерин не подействовал, применяют внутривенное введение таких препаратов, как Баралгин, Максиган, Анальгин. Одновременно с анальгетиками вводят также противогистаминные препараты, например Димедрол или Супрастин, а также средства с транквилизирующим действием – Реланиум, Седуксен. Если отмечается повышение артериального давления, назначают препараты для расширения сосудов.
https://youtube.com/watch?v=1NKB75OIyyU
Препараты, используемые в лечении данной болезни, можно разделить на такие группы:
- препараты с Нитроглицерином;
- лекарства с обезболивающим эффектом (Морфин);
- средства для понижения давления (Эналаприл, Каптоприл);
- диуретики (Хлорталидон, Фуросемид);
- лекарственные средства, препятствующие свертыванию крови (Гепарин, Неодикумарин);
- тромболитики (Стрептокиназа, Ланатеплаза).
Хирургическое вмешательство
О целесообразности хирургической операции говорят в том случае, если больной поступил с острым инфарктом. Если имела место остановка сердца, применяется электрокардиостимулирование.
Операции при диагностировании сердечного припадка могут быть следующими:
- Баллонная ангиопластика – в полость сосуда вводится катетер с микробаллоном, расширяющим сосуд.
- Стентирование – в пространство артерии вводится специальный каркас, который ее расширяет.
- Аортокоронарное шунтирование – создаются новые пути доступа, минуя поврежденные сосуды.
Следует отметить, что хирургическое вмешательство может значительно снизить риск дальнейших осложнений и остановить развитие патологии, но проводить его следует только в ближайшее время после того, как случился приступ.
Коррекция образа жизни
Для предотвращения повторных проблем с сердцем подобного характера нужно придерживаться определенных правил и внимательно следить за своим здоровьем.
Обязательным условием будет исполнение таких рекомендаций:
- избавление от вредных привычек – курения и употребления алкоголя;
- занятия лечебно-профилактической физкультурой по рекомендациям лечащего врача;
- избегать перееданий, не употреблять в пищу соленые, жирные, жареные продукты, копчености, в умеренном количестве – сладости и мучное.
Следует строго исполнять все предписания доктора. Проводить регулярный контроль веса и в случае необходимости вести борьбу с лишними килограммами.
Также нужно регулярно проверять показатели артериального давления, глюкозы и уровня холестерина в крови. Нелишним будет и избегание сильных эмоциональных нагрузок на организм, а если предотвратить стресс все-таки не удалось, обязательно принимать седативные средства.
При обнаружении у себя настораживающих симптомов: болей в сердце, внезапной потливости, головокружения – ни в коем случае не следует пытаться их переждать. Такое промедление может стоить очень дорого.
Даже если нет уверенности в том, что состояние здоровья составляет угрозу для жизни, но отмечались хотя бы некоторые из характерных симптомов, необходимо обращение к специалисту, который проведет осмотр и диагностические мероприятия и вынесет соответствующий вердикт.
https://youtube.com/watch?v=FH87do0wUcU
Что делать при сердечном приступе?
Мероприятия нужно начинать с момента появления первых признаков сердечного приступа:
- интенсивная жгучая загрудинная боль;
- иррадиация боли в левую руку, зубы, шею, под лопатку;
- выраженное общее недомогание, прогрессирующая одышка;
- страх приближения смерти, психомоторное возбуждение;
- холодный липкий пот;
- тошнота, расстройства пищеварения, вертиго.
Доврачебная тактика и первая помощь: время до приезда скорой
В подобной ситуации доврачебная помощь начинается с вызова бригады скорой помощи. В разговоре с диспетчером нужно обязательно указать симптомы, присутствующие у пациента, давность их начала и озвучить подозрение на развитие сердечного приступа.
После этого стоит приступить к комплексу мер, которые вполне возможно осуществить до приезда бригады неотложки.
Помощь при сердечном приступе в домашних условиях:
- Придать пациенту максимально удобную позицию (полусидя с валиком под шеей), обеспечивающую снижение преднагрузки на сердце.
- Увеличить приток прохладного воздуха, создать максимально комфортную температуру, ослабить ремень, убрать сдавливающую одежду.
- Успокоить больного, обеспечить комфортную психологическую обстановку, не создавать панику.
- Дать одну терапевтическую дозу «Нитроглицерина» сублингвально (таблетки или спрей), при необходимости повторить прием через 5 минут, но не больше трех раз подряд.
- Принять 1-2 таблетки «Аспирина» для разжижения крови.
- При возможности измерить пульс и артериальное давление, найти медикаменты, которые принимает пациент, предыдущие ЭКГ, медицинскую карту.
- Не оставлять человека без присмотра.
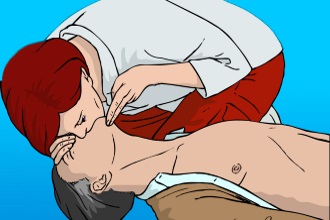 При остановке сердечной деятельности до прибытия бригады медиков необходимо проводить искусственное дыхание и непрямой массаж сердца с частотой нажатий 100 раз в минуту (соотношение количества компрессий грудной клетки к вдохам – 30:2).
При остановке сердечной деятельности до прибытия бригады медиков необходимо проводить искусственное дыхание и непрямой массаж сердца с частотой нажатий 100 раз в минуту (соотношение количества компрессий грудной клетки к вдохам – 30:2).
Неотложная помощь при сердечном приступе по прибытию специализированного отряда медиков:
- При удовлетворительном состоянии пациента собрать анамнез, провести осмотр и физикальное обследование, оценить состояние больного по системе ABCDE.
- Зарегистрировать ЭКГ в 12 отведениях, определить пульсоксиметрию (при сатурации ниже 95% начать оксигенотерапию), обеспечить венозный доступ.
- Адекватная анальгезия – «Морфина гидрохлорид» 2-5 мг каждые 10 минут до устранения болевого синдрома.
- Внутривенное капельное введение «Нитроглицерина» в дозе 10-20 мкг/мин. под контролем АД и ЧСС.
- Комбинированное применение «АСК» и «Клопидогреля».
- Бета-блокаторы при отсутствии противопоказаний («Метопролол», «Анаприлин», «Эсмолол»).
- Транспортировка в реанимационное или инфарктное кардиологическое отделение.
Алгоритм врачебной тактики
Интенсивную терапию проводят с учетом лечения на догоспитальном этапе:
- Капельное введение «Нитроглицерина» в дозе 100 мкг/мл.
- «Морфина гидрохлорид» для устранения боли, транквилизаторы («Седуксен», «Диазепам») в случае психомоторного возбуждения.
- Антикоагулянты – «Эноксапарин» в дозе 0,5 мг/кг в/в болюсно, далее «Клексан» подкожно.
- Бета-блокаторы – сублингвально «Анаприлин» или «Метопролол» (инфузию этих препаратов проводят в случае сильной тахикардии и повышения артериального давления).
- Статины – «Аторвастатин» 40 мг или «Розувастатин» 20 мг.
- Ингибиторы АПФ, блокаторы рецепторов ангиотензина-2 – «Валсартан» 40-80 мг, «Рамиприл» 5-10 мг.
- Антагонисты альдостерона – «Спиронолактон» 25 мг или «Эплеренон» 25 мг.
Всем пациентам в кратчайшие сроки показано выполнение экстренной коронарной реперфузии путем проведения тромболизиса, перкутанного коронарного вмешательства (баллонной ангиопластики, стентирования коронарных артерий) или аорто-коронарного шунтирования.
Признаки сердечного приступа у женщины
Сердечный приступ (симптомы у женщин часто бывают нетипичными), может проходить с резкими болями, чувством стеснения в груди, одышкой, рвотой, напряжением в кишечнике.
Симптомы сердечной боли, отдающей в левую руку
Это интересно: Мазь от болей в спине и пояснице разогревающая, обезболивающие, при беременности. Список
Есть много причин, по которым развивается боль в левой руке. Это может быть простое напряжение мышц, артрит, хронические заболевания. Но чаще это происходит при надвигающемся инфаркте или стенокардии.
Боль в области сердца отдающая в руку — симптом который встречается всегда при сердечном приступе у женщин и мужчин
Многие симптомы появляются за несколько часов до приступа, а у некоторых людей они проявляются внезапно. Самым ранним предупреждением может быть рецидивирующая боль в груди с левой стороны.
Типичные симптомы:
- боль в груди (колющая, давящая боль в центре грудины и в левой стороне);
- дискомфорт и боли в руках, особенно с левой стороны;
- частичная боль в шее, челюсти с левой стороны;
- тошнота, рвота;
- одышка и усталость.
При стенокардии, когда мышцы не получают в достаточном количестве обогащённой кислородом крови, развивается боль в левой груди и ей присущи все остальные симптомы сердечного приступа. Но сам приступ длится всего несколько минут. Обычно он начинается в момент физической активности и проходит после отдыха.
Симптомы боли в сердце у женщин при дыхании
Не все сердечные приступы одинаковы. Женщины чаще, чем мужчины испытывают одышку, которая может возникнуть в состоянии покоя или в положении лёжа. Она может беспокоить ночью, заставляя внезапно просыпаться, чтобы отдышаться. А также на сердечную недостаточность может указывать хриплое дыхание. Нельзя игнорировать одышку, постепенно усиливающуюся после физических нагрузок.
Боль в левой лопатке
Боль под лопаткой, отдающая в сердце – это один из признаков надвигающегося или произошедшего сердечного приступа.

Дополнительно к ней наблюдается повышение давления. Боль челюстная, паника, увеличение потливости. Все эти признаки в совокупности говорят о наличии инфаркта миокарда.
Боли в области сердца при сильном и сухом кашле
Кашель, связанный с сердечным заболеванием, бывает постоянный и сухой. Женщина с этим заболеванием может откашливать мокроту с пенистыми или кровяными выделениями.
Симптомы, которые имеют нетипичный характер
Атипичные симптомы, характерные для женщин старше 50:
- боли в животе;
- сильное потоотделение;
- головокружение;
- зубная боль;
- нерегулярный пульс;
- повышенное чувство тревоги и стресса;
- желудочное расстройство.
- тошнота (как результат блокировки кровотока отложениями жиров в артериях).
Имеются факторы, которые увеличивают риск сердечного приступа у женщин в возрасте от 40 до 50 лет. Один из них известен как СДКА (спонтанная диссекция коронарной артерии). Это происходит, когда три слоя артерий разрываются самопроизвольно. При этом образуется сгусток, сужающий кровоток, или происходит полное его блокирование.
Причины, увеличивающие риск развития СДКА:
- гормональные изменения, возрастные или происходящие при беременности;
- нарушения соединительной ткани (не коронарная фибромышечная дисплазия).
Симптомы при этом очень похожи на сердечный приступ. Женщины, испытывающие раннюю менопаузу, в возрасте 40–45 лет, подвержены высокому риску сердечного приступа. На развитие инфаркта влияет и курение, особенно у женщин с ранней менопаузой.
Исследования врачей выявило связь между диетой, содержащей повышенное количество белка и развитием сердечного приступа. Животный белок повышает риск сердечной недостаточности, в то время как растительный представляет защитную функцию для организма, и сердца, в том числе.
Сердечный приступ у женщин в возрасте от 60 до 79 лет происходит чаще. После 80 лет вероятность увеличивается вдвое. Симптомы смертельного риска значительно возрастают каждые десять лет, а особенно повышаются после менопаузы.
Лечение сердечного приступа
Лечебные мероприятия, применяемые при сердечном приступе, должны быть патогенетически оправданными и этиологически направленными. Медикаментозные методы лечения различаются по принципу долгосрочности приема. Существуют лекарственные средства для экстренной медикаментозной коррекции сердечного приступа, а также для пожизненной поддерживающей терапии.
В связи с тем, что в основе развития сердечного приступа положено образование препятствия нормальному току крови по коронарным сосудам, обусловленному развитием кровяных сгустков в просвете, обязательным условием для улучшения состояния пациента и снижения риска развития необратимых изменений миокарда является удаление тромботических масс любым возможным методом. Наиболее эффективным методом устранения внутрипросветной обтурации сосуда является выполнения ангиопластики в виде чрескожного коронарного вмешательства. Эффективность данного метода напрямую зависит от своевременности его применения (не более 90 минут от дебюта сердечного приступа).
Многочисленные рандомизированные исследования доказали абсолютную неэффективность и нецелесообразность применения чрескожного коронарного шунтирования пациентам спустя более трех суток от дебюта сердечного приступа. В 10% случаев после проведения ангиопластики отмечается осложнение в виде рестеноза, который формируется в течение полугода от применения оперативного лечения. С целью исключения развития рестеноза в последнее время разработана методика применения стентов, имеющих специальное покрытие (сиролимус, паклитаксель). Всем пациентам, которым был имплантирован стент, рекомендуется не только в послеоперационном периоде, но и пожизненно принимать Клопидогрель, 1 капсулу вечером.
В ситуации, когда нет возможности выполнения оперативного вмешательства, альтернативным методом является применение адекватной схемы тромболитической терапии с применением препаратов, действие которых направлено на лизис тромботических масс и восстановление нормального кровотока. Следует учитывать, что эффективность тромболитической терапии ограничивается временными промежутками, то есть необходимо применять препараты данной категории в первые три часа от начала сердечного приступа. Ограничивающими факторами для применения тромболитической терапии является: пожилой возраст пациента, имеющего анамнестические данные за перенесенный инсульт, беременность и острая массивная кровопотеря, наличие у пациента язвенного дефекта желудка, длительный прием антикоагулянтов.
С целью уменьшения риска прогрессирования образования тромботических осложнений, а также предотвращения образования новых тромбов целесообразно сочетать назначение антикоагулянтных и антиагрегантных препаратов. В настоящее время в плане экстренного лечения сердечного приступа применяется Актелизе, Метализе (100000-250000 ЕД). Самым тяжелым и частым осложнением применения препаратов данной фармакологической группы является развитие геморрагического типа инсульта.
С целью стимуляции синтеза белка и улучшения обменных процессов в организме, интенсифицирования процесса рубцевания в некротической зоне используются лекарственные средства группы анаболических стероидов (Ретаболил 1 раз в 10 суток 5% раствор в дозировке 1 мл, Феноболин внутримышечно в дозе 1 мл 1% раствора 1 раз в неделю). Абсолютными противопоказаниями к применению препаратов данной фармакологической группы являются любые онкологические заболевания, беременность и выраженная печеночная недостаточность.
Пациентам, у которых сердечный приступ развивается на фоне застойной сердечной недостаточности, рекомендуется помимо стандартного медикаментозного лечения применять адекватную схему диуретической терапии с преимущественным парентеральным путем введения (Фуросемид внутривенно 20 мг 1 -2 раза в сутки).
Симптомы сердечного приступа у мужчин
Сердечные болезни присутствуют у каждого третьего мужчины на нашей планете. Патология сердечно-сосудистой системы является самой распространённой причиной смертности в мире. Более 85% смертей связано именно с возникновением острой сердечной недостаточности, которую в народе называют сердечный приступ.
В настоящее время медицинская помощь имеет возможность спасать человека даже при самых сложных сердечных заболеваниях. Машины скорой помощи оснащены современной техникой и лекарственными средствами, использование которых может не только спасти человеку жизнь, но и избавить его от долгого восстановительного периода и возможных осложнений болезни.
Самое главное в успешном спасении и лечении человека при острой сердечной патологии это своевременное обращение за специализированной помощью. Именно поэтому все люди должны знать, какие симптомы сердечного приступа у мужчин бывают и какая первая помощь ему необходима. От этого зависит дальнейшее лечение, время реабилитации и жизнь больного.
Сердечный приступ – это общее понятие острой патологии сердечно – сосудистой системы, во время которой нарушается кровообращение одного из участков сердечной мышцы. В это понятие входит приступ стенокардии, острый коронарный синдром (ОКИ) и острый инфаркт миокарда. Следует отличать эти понятия.
Приступ стенокардии – это такое патологическое состояние, которое характеризуется уменьшением кровообращения одного из участков сердечной мышцы с наличием типичных или атипичных симптомов.
ОКС – это такое патологическое состояние, при котором в сердечной мышце уже есть участок с нарушением кровообращения, но необратимые изменения ещё не наступили. При остром коронарном синдроме гибель клеток сердца не наблюдается, так как реанимационные мероприятия, направленные на восстановление кровообращения, были оказаны вовремя.
Инфаркт миокарда (ИМ) – это уже сформировавшаяся зона повреждения сердечной мышца, которая не подлежит полноценному восстановлению. При инфаркте миокарда всегда наблюдается зона некроза (отмирания участков сердечной мышцы). При обширном некрозе обычно формируется аневризма сердца (АС).
АС – это обширный участок мышцы сердца, который после некроза был замещён на соединительную ткань. Такое происходит при позднем обращении за медицинской помощью, при переносе инфаркта миокарда на ногах, при атипичной форме ИМ и при не адекватном лечении.
При аневризме сердца всегда есть риск её прорыва, поэтому больным с таким диагнозом дают третью группу инвалидности и запрещают труд, который сопровождается физическим перенапряжением.
Причины, которые могут привести к развитию сердечного приступа:
- курение;
- алкоголь;
- употребление большого количества соли;
- наличие нелеченой артериальной гипертензии;
- варикозное расширение вен;
- избыточный вес;
- гиподинамия.
Сердечный приступ – это остро возникшее патологическое состояние, которое сопровождается типичными или атипичными симптомами. Правильная и своевременная диагностика этих симптомов поможет назначить правильное лечение человеку.
Типичные симптомы сердечного приступа у мужчин:
- боль в области сердца (слева в груди), которая отдаёт в руку, под лопатку;
- одышка (затруднение дыхания);
- покраснение лица (изменение цвета);
- головная боль (головокружение или потеря сознания).
Диагностируя эти симптомы необходимо срочно звонить 103 и говорить о возможном инфаркте миокарда. Последние рекомендации требуют оказания помощи в течении 10-15 минут.
Атипичные симптомы сердечного приступа у мужчин:
Эти симптомы являются признаками абдоминальной формы инфаркта. Он очень часто возникает у мужчин. Его путают с пищевым отравлением, обострением или возникновением язвы желудка или двенадцатиперстной кишки, острым аппендицитом. Для диагностики необходимо обязательно делать электрокардиограмму, в которой при возникновении ишемии (недостаточного кровообращения) будут видны изменения.