Железы ротовой полости
Содержание:
Симптомы воспаления слюнной железы, фото
фото 3
Эпидемический паротит характеризуется острым началом, температурой тела 39-40° С. Наблюдается припухание околоушных слюнных желез с двух сторон, боль около ушей, которая усиливается при жевании. Отек околоушной железы хорошо заметен и распространен в стороны, поэтому это заболевание получило название «свинка».
симптомы сиаладенита, фото 4
У взрослых в процесс могут вовлекаться подъязычные и поднижнечелюстные железы. Таким образом, клинические проявления сиалденита делятся на местные и системные.
При остром неспецифическом воспалении слюнной железы симптомы зависят от вида воспаления. Проявления острого сиаладенита в околоушной слюнной железе при несвоевременном оказании помощи проходят ряд последовательных стадий – серозная, гнойная и гангренозная.
Серозный сиаладенит характеризуется сухостью во рту, появлением болезненности и припухлости в районе уха, при этом мочка уха приподнята.
Боль усиливается при еде, а также после рефлекторного выделения слюны при виде пищи. Кожа в районе железы не изменена. Может незначительно повышаться температура тела. При надавливании на железу слюна не выделяется совсем или ее выделяется очень мало.
Гнойный сиаладенит проявляется резким усилением боли, которая приводит к нарушению сна, повышением температуры тела выше 38° С, появляется ограничение при открывании рта, отек распространяется на виски, щеки, нижнюю челюсть.
При надавливании на железу в полость рта выделяется гной. Железа при прощупывании плотная, болезненная, над ней наблюдается покраснение кожи.
Гангренозный сиаладенит может протекать бурно, с подъемом температуры, хотя, при общем ослаблении организма, его проявления могут быть умеренными. Над железой выявляется участок разрушения кожной ткани, через который происходит постоянное выделение отторгающихся частей омертвевшей слюнной железы.
Воспаление подчелюстной слюнной железы характеризуется появлением отечности в подчелюстной области. Железа становится увеличенной, бугристой и очень болезненной при прощупывании. При нарастании воспаления отек увеличивается, появляется боль при глотании. Во рту, под языком отмечается покраснение и отек, там же возможно наблюдать выделение гноя из протока железы через ее проток.
Воспаление поднижнечелюстной слюнной железы часто может быть калькулезным. В этом случае причиной воспаления становится перекрытие протока камнем, который образуется при попадании инородного тела, частых воспалениях в протоках, а также при повышенном количестве кальция в плазме крови.
Признаками калькулезного воспаления будут:
- Резкая колющая боль, усиливающаяся во время еды;
- Нарушение выделения слюны;
- Сухость во рту;
- Припухание и бугристость поднижнечелюстной железы.
При массировании железы под языком появляется гной. Пациент может отмечать увеличение железы во время еды, что делает прием пищи дискомфортным, а в тяжелом случае – невозможным.
Воспаление подъязычной слюнной железы развивается крайне редко и является осложнением абсцесса или флегмоны зубного происхождения. Проявляется в отекании и болезненности, локализующейся в подъязычной области. Развитие нагноения усугубляет ситуацию.
Проявления хронического воспаления слюнной железы также различаются в зависимости от формы:
1. Хронический интерстициальный сиаладенит в 85% поражает околоушные слюнные железы. Чаще им страдают пожилые женщины. В течение длительного времени может протекать без симптомов. Появление клинических признаков связано с медленным прогрессированием патологического процесса и постепенным сужением протоков железы.
2. Хронический паренхиматозный сиаладенит в 99% случаев развивается в околоушной железе. Чаще болеют женщины. Ввиду врожденных изменений в строении протоков возрастной диапазон очень широк – колеблется от 1 года до 70 лет. Иногда заболевание длится десятилетиями без каких-либо проявлений.
В дальнейшем может появиться чувство тяжести в районе железы, ее уплотнение, выделение слюны с примесью гноя и комочками слизи. Открывание рта свободное (неограниченное). Поздняя стадия характеризуется увеличенной и бугристой, но безболезненной железой, выделением гнойной слюны, редко возникает сухость во рту как признак заболевания.
3. Сиалодохит (поражение только протоков) возникает у пожилых, вследствие расширения протоков околоушных слюнных желез. Характерный признак – усиленное слюноотделение при разговоре и еде. Это приводит к мацерации кожи вокруг рта (образуются заеды).
При обострении происходит опухание железы, выделение гнойной слюны.
Техника выполнения
 Диагностическая процедура проходит без подготовки. Необходимо только убрать металлические предметы: цепочки, заколки, серьги, чтобы не допустить попадание их тени на исследуемый участок.
Диагностическая процедура проходит без подготовки. Необходимо только убрать металлические предметы: цепочки, заколки, серьги, чтобы не допустить попадание их тени на исследуемый участок.
В проток железы вводят катетер или чуть загнутую тупую иглу, слегка расширяя его. Затем впрыскивают контрастное йодосодержащее вещество температурой 37-40 градусов.
Количество субстанции варьируется в зависимости от пола и возраста пациента. После этого катетер продвигают чуть вглубь и закрепляют на щеке. Для выработки большего количества слюны пациентам дают лимонную кислоту. Уровень наполнения протоков контролируется путём рентгеновского просвечивания, которое осуществляется в нескольких плоскостях. По снимкам, изготовленным в течение получаса, выясняется, есть ли отклонения в работе слюнных желез.
Здоровые органы на рентгеновских снимках выглядят пропорциональными, с однородной структурой и отчётливыми очертаниями.
Строение слюнных желез человека
Строение органов обусловлено их видом. Они бывают большими и малыми; по виду секрета различают слизистые, белковые, смешанные. Дислокация малых – слизистая оболочка губ, языка, щек, неба. Большие слюнные железы – парные – бывают трех видов:
- Околоушные – крупные, массой 20-30 граммов, расположенные под ушной раковиной, на боку нижней челюсти. Покрыты оболочкой из соединительной ткани, разделены на дольки. Основная функция – выработка жидкой слюны (треть всего объема) с высокой концентрацией хлоридов натрия и калия.
- Подчелюстные (15 граммов) верхним краем прилегают к нижней челюсти. От них отходит выводной проток, открывающийся возле уздечки языка. Выделяют секрет низкой кислотности.
- Подъязычные весят 5 граммов, находятся на дне полости рта под слизистой. Продуцируемый секрет белковый, богатый муцином, с высокой щелочной реакцией.
Команду вырабатывать слюну дает головной мозг.
Команду вырабатывать слюну дает головной мозг. Центры, расположенные в заднем отделе, начинают работу при определенных ситуациях – при мыслях о еде, жевании, аппетитных запахах, во время стресса. Большое количество секрета производится при жевании: мышцы давят на железы, вынуждая их работать интенсивнее.
Методы исследования
При выявлении патологии Околоушной железы большое значение имеют опрос и осмотр больного, пальпация О. ж., к-рые позволяют сделать предположение о том или ином заболевании О. ж. (воспаление, опухоль, повреждение и др.).
Существенную роль в уточнении диагноза играют методы лабораторного, инструментального, рентгено-радиол. исследований.
Зондирование околоушного протока позволяет определить его проходимость и наличие в нем плотных инородных тел.
Цитологическое исследование секрета О. ж., а также пункционная биопсия с гистол, исследованием тканей органа помогают выявить морфологические изменения в железе, в частности при наличии опухоли.
Секреторную функцию О. ж. исследуют с помощью сиалометрии (измерение количества слюны, выделяющейся в единицу времени), а также радиоизотопных методов — радиосиалографии и радиосиалометрии, основанных на способности паренхимы О. ж. концентрировать и выделять со слюной радиоактивные изотопы 131I, 99Tc.
Для определения инородных тел и морфол, изменений в структуре протоков и паренхимы О. ж. (хрон, воспаление, опухоль) производят рентгенографию железы без контрастирования и с контрастированием протоков (см. Сиалография).
Послойные снимки органа получают с помощью томографии (см.), а применение панорамного томографирования (см. Пантомография) дает возможность одновременно исследовать и сравнить правую и левую О. ж.
Ультразвуковая биолокация (см. Ультразвуковая диагностика) является методом диагностики опухолевых процессов в О. ж. и, кроме того, позволяет судить о размерах железы и степени склерозирования ее паренхимы.
Сканирование О. ж. с помощью 99Tc (см. Сканирование) позволяет визуализировать паренхиму железы, выявить локализацию ее нефункционирующих участков, что является также косвенным признаком нарушения ее функции.
Термовизиография (см. Термография) проводится с целью измерения температуры в тканях О. ж., повышение к-рой является признаком острого воспаления, злокачественной опухоли, синдрома Шегрена, а понижение — признаком доброкачественной опухоли, кистозных образований, нек-рых форм хрон, паротита и др.
Диагностика
Всем пациентам, которые обратились за помощью к специалисту, в обязательном порядке с целью диагностики проводят осмотр, пальпацию, опрос, исследование крови и мочи. В зависимости от полученных результатов специалист может направить его на комплексное обследование в условиях стационара.
Чаще всего это происходит, если в анамнезе есть такие заболевания, как сахарный диабет, патологии щитовидной и половых желез, болезни органов ЖКТ, печени, почек, сердечно-сосудистой системы, нервные и психические расстройства и другие. Все они могут стать причиной возникновения воспаления слюнных желез или усугубить течение болезни.
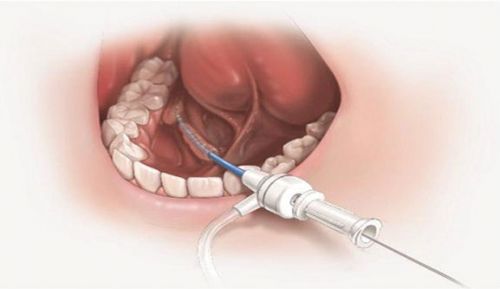 Проводится процедура зондирования аккуратно, без применения силы, т. к. стенка протока очень тонкая и не имеет мышечного слоя, поэтому ее можно легко повредить
Проводится процедура зондирования аккуратно, без применения силы, т. к. стенка протока очень тонкая и не имеет мышечного слоя, поэтому ее можно легко повредить
Чтобы более точно поставить диагноз, врачами назначаются следующие процедуры:
- Зондирование протоков слюнных желез – проводят специальным слюнным зондом. С помощью этого метода можно определить направление протока, его сужение, камня в протоке.
- Рентген слюнных протоков (сиалография) – метод диагностики, направленный на введение в протоки контрастного вещества и выполнение рентгенографии. С помощью его можно определить расширение или сужение протоков слюнных желез, четкость контуров, наличие конкрементов, кист и опухолей и т. д. Процедура осуществляется с помощью шприца и может доставить дискомфорт пациенту.
- Сиалометрия – метод, при котором определяется функциональная способность малых и больших слюнных желез. Процедура выполняется натощак, нельзя чистить зубы, полоскать полость рта, курить, жевать жевательную резинку. Пациент принимает внутрь 8 капель 1% поликарпина, разведенного в половине стакана воды. После этого в проток железы вводят специальную канюлю и в течение 20 минут собирают в пробирку секрет слюнных желез. По истечении определенного времени оценивается количество выработанной слюны;
- Цитологическое исследование слюны – метод, который помогает выявить воспаление и опухолевые заболевания малых и больших слюнных желез.
Заболевания слюнных желёз
Болезни слюнных желёз развиваются очень редко. Это может произойти от ударов по лицу, от сильных ушибов ушей и горла. Дефект данных желе, также может быть один — это отсутствие их в ротовой полости.
- Частым недугом принято считать повреждение околоушных желёз, при нарушении их целостности, при разрыве нерва лица или сонной артерии.
- Сиалолитиаз — это переводя на русский язык слюнные камни. В симптомах выражена боль в местах, где расположены железы, отеки, сухость во рту. Боль при приёме пищи нарастает. Если не проводить лечение, то болезнь переходит в хроническую форму. Камни могут достигать размеров в несколько сантиметров.
- Паротит — это инфекционное заболевание, которое возникает из-за воспаления протоков. Паротит вначале вызывает воспаление этих желёз, а после поражает другие железы организма. Чаще это поджелудочная железа, у мужчин, как правило, яички. При паротите происходит интоксикация, сопровождающаяся тошнотой и рвотой.
- Доброкачественные опухоли поражают большие железы, в толщах щёки. Лечение возможно исключительно при помощи хирургического вмешательства.
- Злокачественные опухоли- это такие болезни, как цилиндром, саркома. Проводя пальпацию, можно прощупать твёрдые комки. Этот комок разрастается быстро. В соотношении 50% на 50% наблюдаются рецедивы. В начальной стадии заболевания, можно обойтись лучевой терапией, но если заболевание перешло в более позднюю фазу, то здесь не обойтись без хирургического вмешательства. Во время вскрытия может выходить гной. При длительном ожидании со словами «само пройдёт» может перейти в онкологию.
Методика проведения УЗИ слюнных желез: протокол
Каждая железа сканируется отдельно согласно протоколу. Протокол – это специальный документ, в который записываются данные об обследуемых органах и тканях.
Так, околоушная слюнная железа исследуется в соответствии с данным документом по следующей схеме:
- Сначала в поперечном сечении от угла челюсти до козелка.
- Затем в продольной проекции, включая шейную область.
Далее орган исследуется билатерально, так как в некоторых случаях наблюдаются двусторонние поражения желез или необходимо сравнение пораженного органа со здоровым, расположенным с противоположной стороны.
Подчелюстная железа имеет следующий план обследования:
- Поперечно по средней линии шеи от подъязычной кости до горизонтальной ветви нижней челюсти (при билатеральном осмотре).
- Для детального осмотра отдельной железы датчик отодвигают немного в сторону, параллельно ветви нижней челюсти.
Протокол исследования подъязычной слюнной железы существенно не отличается от применяемого к подчелюстной железе. Датчик помещается по средней линии шеи сразу под нижней челюстью, благодаря чему становится хорошо видно оба парных органа.
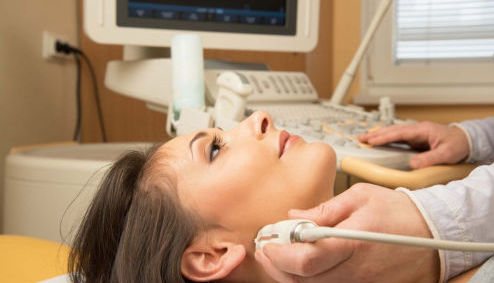
Ультразвуковое исследование слюнных желез – это высокоинформативный способ диагностики различных заболеваний органов. С его помощью можно вовремя выявить серьезный патологический процесс, который гораздо легче купировать на ранних стадиях болезни. Тем не менее, далеко не каждый специалист предпочитает ограничиваться только им. Все чаще врачам приходится обращаться к таким дополнительным методам как:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- рентген и так далее.
В некоторых ситуациях необходима диагностическая пункция для дальнейшего цитологического исследования полученного материала при подозрении на неопластические процессы. УЗИ слюнных желез не способно заменить биопсию и гистологию, при которых определяется степень злокачественности опухолей. Только совокупность целого комплекса мероприятий способна дать наиболее полную картину патологии, опираясь на которую врач назначает максимально эффективное и целенаправленное лечение.
Патологические процессы и заболевания
На функционирование желез влияет множество внутренних и внешних факторов. Воспалительные процессы чаще всего связаны с закупоркой протоков и застоем секрета, а также с попаданием в них гнойной инфекции и патологической микрофлоры.

Ф2 Набухание железы один из главных симптомах заболевания слюнных желез
Главными симптомами заболевания слюнных желез является пересыхание в полости рта, набухание железы, выход через протоки гнойных масс и другой патологической жидкости.
Ниже мы рассмотрим самые распространенные болезни и патологий слюнных желез.
- Конкременты в протоках (сиалолитиаз). Попадание инородного тела или природной пробки в протоки вызывает набухание железы. Камень представляет собой осадок микроэлементов (соли, кальций и т.д.). Закупорка протока препятствует поступлению слизи в полость рта, что вынуждает ее вернуться в железу. Этот процесс сопровождается болезненными ощущениями, отеком в области размещения органа. Болевой синдром быстро увеличивается, сопровождается пульсацией. В случае отсутствия своевременного лечения возможно присоединение гнойной инфекции.
-
Сиалоаденит. В железу и протоки также могут проникнуть бактерии (к примеру, стафилококки), которые вызывают воспаление. Процессу заражения способствует обезвоживание, частые диеты. Чаще всего патологии подвержены крупные околоушные железы, которые быстро отекают, болят и выделяют в полость рта гнойные массы. Пациент в этот период чувствует дискомфорт в области уха, неприятный гнойный привкус во рту. Наиболее часто заболевание отмечается у взрослых, особенно при наличии активной слюннокаменной болезни. В редких случаях патология наблюдается у грудничков в первые месяцы жизни. Без оперативного лечения воспалительные и гнойные процессы в протоках приводят к возникновению абсцесса, прорыв которого может вызвать сепсис и тяжелое поражение крови, а также появление свища – хода в кожном покрове. Появление абсцесса сопровождается гипертермией, слабостью, упадком сил, отказом от еды.
Помимо слюнных, вирус может перекидываться на другие железы (половые, поджелудочные, молочные и другие). Заболевание опасно тем, что передается от одного человека к другому при бытовом контакте.
-
Другие вирусные заболевания слюнных желез и их симптомы. Помимо паротита, обыкновенный грипп может вызывать воспаление протоков, их отеку (процесс известен как «хомячьи щеки»). Дополнительно пациент отмечаете жар, лихорадку и головную боль через пару суток. Существуют и другие вирусы, поражающие указанную область: цитомегаловирус, ВИЧ, коксаки-вирус, вирус Эпштейна-Барр и другие.
- Киста. В железах может появиться киста в результате механической травмы, занесения инфекций или бактерий, слюннокаменной болезни. Иногда киста является врожденной патологией (отклонения во время формирования ушей). Недуг представляет собой выпирающую капсулу, эластичную, мягкую и подвижную по своей структуре. Пациент ощущает дискомфорт во время приема пищи и общения, а также болезненность при пальпации.
-
Опухоль. В области желез также могут появляться злокачественные или доброкачественные образования. Наиболее распространены случаи возникновения плеоморфной аденомы, опухоли Вартина. Плеоморфная опухоль чаще всего образуется в околоушных железах, но может встречаться и в других крупных, а также малых. Развитие образования медленное и бессимптомное. Указанное доброкачественное образование чаще встречается у женщин средних лет.
Такое образование более распространено у мужского пола. Среди злокачественных образований отмечают плоскоклеточный слизеобразующий, аденокистозный рак, аденокарцинома и злокачественные аденомы.
- Синдром Шегрена. Представляет собой аутоиммунную болезнь в хронической форме, которая поражает не только слюнные, но и слезные железы. Ксеродерматоз сопровождается пересыханием полости рта, субъективным ощущением инородных тел в глазах. Также у 50% больных отмечается симметричное увеличение слюнных желез без дискомфорта и болезненных ощущений.
Диагностика
Чтобы диагностировать инфекции слюнных желез, врач расспросит о симптомах и проведет физический осмотр. Ультразвуковое исследование может потребоваться для детального изучения паренхимы железы.
Факторы риска развития инфекций слюнных желез:
- обезвоживание;
- человек дышит через рот;
- возраст старше 65 лет или новорожденные;
- недавно перенесенная операция;
- лучевая терапия или химиотерапия рта, головы или шеи;
- радиоактивная йодная терапия щитовидной железы;
- синдром Шегрена;
- инфекции лимфатических узлов;
- почечная недостаточность;
- антигистаминные препараты, диуретики, седативные, нейролептики, анти-паркинсонические и иммуносупрессированные препараты.
Лечение
Перед тем, как доктор назначит лечение, он должен изучить результаты исследований:
- компьютерной томографии (детальное изображение слюнных желез);
- МРТ (состояние железы и размеры опухоли);
- УЗИ.
Учитывая форму и сложность заболевания, врач назначает лечение.
При выявлении легкой степени заболевания назначается амбулаторное лечение. Для облегчения состояния, могут назначаться процедуры, проводимые в домашних условиях:
- Прием препаратов, обладающих жаропонижающим и обезболивающим действиями (Парацетамол, Ибупрофен, Баралгин);
- Ванночки из настоя ромашки и шалфея для полоскания ротовой полости;
- При температуре тела, не превышающей отметку 37,2°C, разрешается накладывать сухую согревающую повязку непосредственно на воспаленную железу;
- Пить теплые отвары шиповника, травяные чаи и липовые настои;
- Увеличить количество суточной нормы выпиваемой жидкости;
- Тщательный уход за ротовой полостью для предотвращения стоматита. Из-за паротита антисептические свойства слюны снижаются, возрастает риск появления заболевания. Рекомендуется полоскать рот содовым раствором после каждого приема пищи;
- Соблюдение диеты – включить в рацион продукты с высоким содержанием клетчатки, молочные изделия;
- Для облегчения глотания рекомендуется перетирать пищу или доводить до консистенции пюре. На время лечения следует исключить соленое, перченое, жирное, мучное, свежую капусту;
- При отсутствии высокой температуры для повышения слюноотделения разрешается рассасывать небольшой кусочек лимона.
Острая форма требует применения антибактериальной терапии.
Назначаются препараты:
- Обезболивающие;
- Противовоспалительные;
- Антибиотики;
- Препараты, усиливающие слюноотделение.
Хороший эффект при остром паротите дают физиотерапевтические процедуры – УВЧ, электрофорез, прогревания, ультрафиолетовое облучение.
При выявлении нагноения воспаленной железы применяются хирургические методы лечения. В зависимости от результатов рентгенографии, принимается решение о вскрытии и последующем дренаже (тогда антибиотики вводятся непосредственно в слюнную железу), либо о полном её удалении.
В момент получения терапии, необходимо придерживаться не только рекомендаций врача, но и общепринятых норм:
- При острой форме, лечение лучше проходить в больнице под наблюдением доктора. Если , то стационар – обязательное условие.
- При первичном заболевании паротитом лечение нужно начинать как можно раньше. Тогда шансы благоприятного не осложненного выздоровления – намного выше.
- Даже при удовлетворительном самочувствии необходим постельный режим на протяжении 3-4 дней.
- Запрещено употреблять слишком горячую или холодную пищу.
- При первых проявлениях заболевания следует ограничить контакт со здоровыми людьми, так как есть все шансы их заразить.
Несмотря на то, что многие считают паротит довольно безобидным заболеванием, несвоевременное лечение или полное его отсутствие могут привести к серьезным осложнениям, среди которых:
- Орхит у мальчиков – воспаление яичка, сопровождающееся болями и высокой температурой тела;
- Некроз слюнной железы вследствие её загноения;
- Артрит;
- Потеря сознания;
- Онемение;
- Судорожные состояния;
- Мастит;
- Панкреатит;
- Нарушение слуха.
При выявлении хронического паротита полное излечение невозможно. Ведущий врач прописывает препараты, которые будут облегчать течение болезни в периоды её обострения.
Важно понимать, что паротит, как и любое другое заболевание, имеет свои опасные побочные эффекты. Чтобы избежать осложнений и не допустить развития болезни и её перехода в хроническую форму, следует незамедлительно обращаться к врачу. Соблюдение правил гигиены ротовой полости, укрепление иммунитета и своевременное лечение вирусных и инфекционных заболеваний, существенно снизит риск возникновения воспаления околоушной слюной железы
Соблюдение правил гигиены ротовой полости, укрепление иммунитета и своевременное лечение вирусных и инфекционных заболеваний, существенно снизит риск возникновения воспаления околоушной слюной железы.
Заболевания и патологии, связанные со строением и функционированием желез
Различные заболевания, поражающие нервную, эндокринную, пищеварительную системы, могут влиять на нормальное функционирование желез и приводить к нарушениям в их работе.
Также нередкое явление – развитие доброкачественной опухоли, которая в зависимости от размеров, структуры и расположения удаляется амбулаторно или в стационаре.
Кроме этого, могут возникать и такие заболевания, как: атрофия или гипертрофия, абсцесс, свищ, сиалолитиаз, мукоцеле, нарушение секреции и др.
Прекрасная помощь-профилактика, способствующая избеганию развития многих заболеваний, – соблюдение элементарных правил личной гигиены, направленных на систематический уход за полостью рта.