Применение свечей в лечении спаек в малом тазу
Содержание:
Что такое спайки в гинекологии
Возникают спайки в малом тазу как защитная реакция организма на воспаление. На начальной стадии пораженный орган отекает, а на его поверхности могут образоваться протеиновые пленки из фибрина.
Это происходит уже на третий день активного течения патологии. Сначала фибриновые отложения имеют мягкую консистенцию, но со временем в них откладывается внеклеточный (экстрацеллюлярный) матрикс:
- коллаген;
- гликопротеины;
- гиалуроновая кислота;
- протеогликаны.
Эти включения делают образовавшиеся тяжи прочными и грубыми. Пленки могут скреплять как органы между собой, так и полые органы внутри.
Часто возникают спайки яичников, затрагивает патология и шейку матки, и саму ее полость. Например, при воспалении эндометрия именно такие тяжи вызывают «склеивание» и приводят к существенным проблемам.
При окклюзии органов они становятся менее мобильными, подвижность ограничивается. Если вовремя обратиться за медицинской помощью, спаечный процесс можно предотвратить.
Особенно внимательно стоит относиться к проблеме при угрозе синдрома Ашермана – в данном случае перитонеальные сращения будут образовываться в районе цервикального канала и нижней части матки.
Наличие синехий у женщин грозит аномальными менструациями, остатками не выведенной слизистой и тяжелым воспалительным процессом.
При синдроме Ашермана врачи иногда диагностировали до двух третей площади заращения матки с вовлечением в патологический процесс фаллопиевых труб.
Беременность с такой патологией невозможна, а лечение обширного спаечного процесса в малом тазу не гарантирует положительного результата.
Гинекология имеет неутешительную статистику относительно наличия спаек у женщин.
Доказано, что любое оперативное вмешательство или воспалительный процесс органов женской половой системы может спровоцировать тазовые сращения, но цифры действительно шокируют – после гинекологических операций синехии бывают у каждой второй пациентки, а инфекции в среднем дают 75-80 процентов осложнений в виде спаек.
Появляющиеся тяжи не всегда дают яркую симптоматику, поэтому многие обращения в клинику приходятся на тяжелые случаи, когда соединительную ткань возможно удалить только хирургическим путем.
При беременности
Вопрос о беременности при синехиях всегда волнует пациенток, которым поставили такой диагноз.
Действительно, проблемы могут начаться уже на раннем этапе. Если есть спайки в трубах и планируется беременность, то именно они могут стать причиной бесплодия.
В то же время практика показывает, что забеременеть с синехиями вполне возможно, ведь очень многое зависит от количества спаек и их качества.
При незначительном количестве эластичных, недавних образований зачатие ребенка не исключено, причем женщины вынашивают и рожают здоровых детей. Поэтому синехии – это не приговор, с ними можно забеременеть, но лучше своевременно пролечить.
При незначительных сращениях, которые не дают симптоматики, женщина о них может не знать вплоть до наступления зачатия. И лишь первые осмотры врача позволяют поставить диагноз – синехии.
Их наличие отнюдь не делает вынашивание плода невозможным, однако лечить патологию все это время можно лишь ограниченными методами, а большинство врачей просто наблюдают за пациенткой, решая вопрос лечения уже после родов.
В течение беременности специалисты советуют женщине отрегулировать питание, перейти на дробные приемы пищи пять раз в день и отказаться от тех продуктов, которые провоцируют метеоризм.
Наличие сращений может осложнить беременность болезненностью в животе, что связано с ростом матки. Кроме этого, есть риск возобновления воспалительного процесса.
Во время вынашивания малыша женщинам можно снимать болезненные ощущения разрешенными для беременных анальгетиками, а с целью предотвращения нагноительных процессов применяются нестероидные противовоспалительные препараты.
Для улучшения мышечной эластичности рекомендованы специальные гимнастические упражнения, с которыми будущую маму познакомит врач ЛФК.
Если устранить тяжи не удается, проводится лапароскопическое щадящее вмешательство. Выбор метода лечения врач сделает после тщательного обследования пациентки.
Как лечить спайки в малом тазу
Чтобы эффективно лечить спайки в малом тазу (по-женски), необходимо обязательно знать стадию их развития, основной диагноз, после подбирается вариант терапии – хирургическое рассечение, прогревание со специальными препаратами, препараты, облегчают состояние народные методы – ванны с хвоей, диета, физкультура и прочие.
Как убрать без препаратов
Убрать спайки без препаратов и операции часто полностью не удается, но немедикаментозные методы – это хороший фон для усиления действия лекарств:
диета – из рациона исключают продукты, провоцирующие вздутие (капуста, молоко, черный хлеб, бобовые), важно принимать не менее 1,5 литров воды, избегать запоров (помогает тыква, сухофрукты, сливы, абрикосы, свежие кисломолочные напитки);
физкультура – полезны комплексы лечебной и дыхательной гимнастики, плавание, йога;
физиотерапия – магнитотерапия, электрофорез с Лидазой, Химотрипсином, диадинамические импульсные токи или амплипульс, фонофорез (введение ультразвуком) Гидрокортизона;
ванны с хвоей, сероводородные, подводный душ-массаж;
сегментарный и гинекологический массаж.
Магнитотерапия
Препараты для рассасывания
Избавиться от спаек препаратами для рассасывания можно при остром и подостром воспалении, в комплексную терапию включают:
- антибиотики (Цифран, Цефтриаксон), противомикробные средства (Метронидазол) в зависимости от выделенного возбудителя и его чувствительности;
- нестероидные противовоспалительные (обычно в свечах) – Диклофенак, Индометацин, помогают уменьшить активность воспаления и боли, снимают отечность и стимулируют рассасывание спаек;
- гормоны и подавляющие их образование – нужны при эндометриозе (Дуфастон, Данол, Золадекс);
- фибринолитические ферменты – Лонгидаза в свечах, Трипсин, Вобэнзим, они расщепляют связи между соединительнотканными волокнами.
Их могут дополнить витамины С и Е, стимуляторы иммунитета – Пирогенал, Циклоферон, Лаферон.
Прогревание
При хроническом вялотекущем воспалении обязательно после курса антибактериальных препаратов используют прогревание для улучшения кровообращения и ускорения рассасывания:
- УВЧ;
- аппликации из парафина, озокерита или парафино-озокеритовой смеси;
- грязелечение.
Удаление и рассечение хирургическим путем
При недостаточном эффекте медикаментов и немедикаментозных методов используется удаление (рассечение) связок, это может быть выполнено даже в ходе лапароскопии при помощи потока лазерных лучей, воды или электроножа. Для того, чтобы снизить риск повторного спаечного процесса, после удаления вводят специальные гели или сетки, гидроколлоидные растворы.
Восстановление после
После хирургического лечения важно не допустить рецидива болезни. Для этого в восстановительном периоде нужно:
- регулярное, дробное питание не менее 5-6 раз в день маленькими порциями, не допускать голодания и переедания;
- при нарушении пищеварения (вздутие живота, нарушения стула) показано дополнительное обследование у гастроэнтеролога, он может назначить ферменты (например, Мезим) и слабительные (Гутталакс, Регулакс), спазмолитики (Папаверин, Но-шпа);
- регулярно проходить осмотры гинеколога (вначале каждый месяц, потом раз в полгода), соблюдать рекомендации по применению препаратов и физиопроцедурам, санаторно-курортному лечению;
- исключить физическое перенапряжение и подъем тяжести, но ежедневно как можно больше ходить.
Подводный душ-массаж
Лечение спаек в органах малого таза
Лечение спаечной болезни целиком и полностью зависит от степени тяжести заболевания, оно может быть как консервативным, так и хирургическим. Сразу оговорюсь, что при острой и интермиттирующей форме заболевания, хирургическое лечение — лапароскопия, является единственным методом лечения в силу высокой эффективности и быстрого эффекта. Очень часто хирургическое лечение совмещают с консервативным для большего эффекта.
При хронической форме спаечной болезни возможно применение исключительно консервативного лечения. Необходимо выявить причину развития спаечной болезни. Если выявлена какая-либо урогенитальная инфекция (скажем, хламидиоз), то прежде всего лечение должно быть направлено на ликвидацию основного заболевания, чтобы предотвратить дальнейшее распространение спаечного процесса. С этой целью препаратами выбора являются антибиотики и противовоспалительные препараты ( НПВП, кортикостероиды). Если причина спаечной болезни — эндометриоз, то назначают гормональное лечение, противовоспалительные препараты, десенсибилизирующую и симптоматическую терапию.
Широкой популярностью пользуется неспецифическая терапия – ферментотерапия — фибринолитические препараты, растворяющие фибрин (лонгидаза, трипсин, химотрипсин), это достаточно эффективные препараты, рассасывающие небольшие спайки. При отсутствии острого инфекционного процесса применяют физиотерапию — внутреннюю лазерную терапию и наружную магнитно-лазерную терапию.
Данное лечение не является панацеей при хронической форме спаечной болезни. Консервативное лечение наиболее эффективно при 1-ой стадии заболевания.
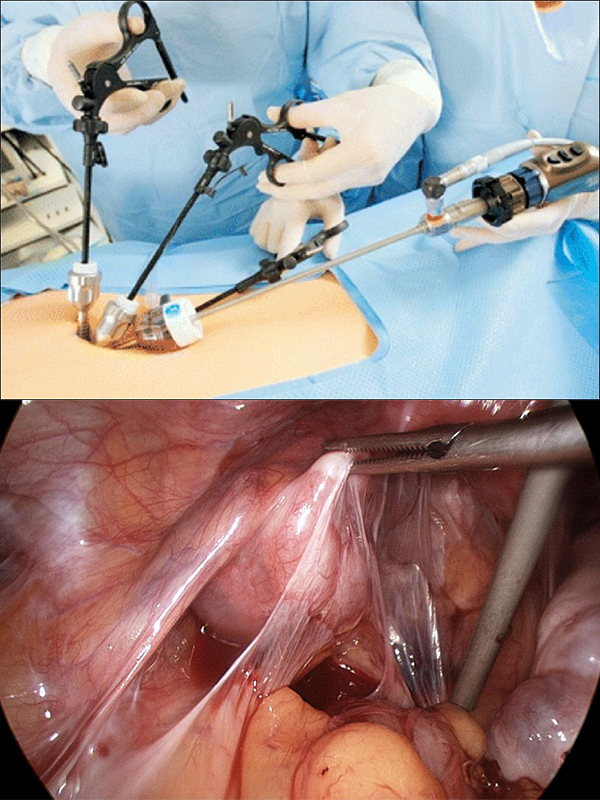
При неэффективности всех перечисленных методик и при дальнейшем распространении спаек показана лечебно-диагностическая лапароскопия. Как правило, хирург-гинеколог диагностирует спаечную болезнь уже на операционном столе и одновременно проводит операцию — рассекает и удаляет спайки. Возможно 3 варианта проведения лапароскопии:
-спайки рассекают посредством лазера — лазеротерапия;
-спайки рассекают при помощи воды под давлением — аквадиссекция;
-спайки рассекают при помощи электроножа — электрохирургия.
Выбор в пользу того или иного метода лечения определяет врач во время лапароскопии, в зависимости от расположения спаек и распространенности процесса. Во время операции хирург проводит и консервативное лечение с целью профилактики спаечного процесса: вводятся барьерные жидкости — декстран, повилин и др), на маточные трубы и яичники наносят полимерные рассасывающиеся пленки.
Факторы, влияющие на лечение спаечной болезни
При установленном диагнозе “Спаечная болезнь” необходимо придерживаться определенных канонов и правил с целью избежания повторных рецидивов заболевания:
посещение гинеколога раз в полгода;
рациональная диета — есть малыми порциями с небольшими перерывами между приемами пищи — примерно 5 раз в день; избегайте продуктов, вызывающих повышенное газообразование;
физиотерапевтические процедуры очень полезны для скорейшего выздоровления, поэтому рекомендуется регулярно посещать физиотерапевта — можно проводить электрофорез с лекарственными препаратами, лечебный массаж и физкультуру);
при возникновении болевого приступа можно использовать спазмолитики (но-шпа, папаверин).Если приступы не проходят, необходимо обратиться к гинекологу и не заниматься самолечением самостоятельно.
После проведенного лечения — после операции или консервативного лечения -пациенткам показан физический покой в течение 3-6 месяцев, динамическое наблюдение гинеколога. В первые 2-3 месяца необходимо придерживаться описанной выше рациональной диеты.Быстрому выздоровлению способствует также лечебная физкультура и физиотерапевтические процедуры. При выполнении всех реабилитационных мероприятий прогноз благоприятный.
Мешают ли спайки беременности?
Тазовые спайки могут влиять на фертильность несколькими способами:
- Яичники могут срастись с другим близлежащим органом, что наносит ущерб их способности высвобождать яйца и препятствует оплодотворению.
- Спайки могут повредить или заблокировать фаллопиевы трубы и предотвратить перемещение яйцеклетки из яичника в матку, а также препятствовать обнаружению и оплодотворению спермы.
- Тазовые спайки внутри или вокруг маточных труб предотвращают передачу оплодотворенной яйцеклетки в матку; в этом случае возникает увеличение риска внематочной беременности.
- Тазовые спайки могут вызывать боль во время или после полового акта, многие пары вынуждены воздерживаться от секса во время самой плодотворной фазы женщины, что предотвращает само зачатие.
Как диагностировать отклонение
Диагностика данного заболевания — довольно сложный процесс. Невооруженным взглядом поставить такой диагноз невозможно, то есть одного лишь осмотра для его констатации недостаточно.
С целью диагностирования полной картины болезни, необходимо сдать анализы, которые определят наличие инфекций и сдать мазок на флору, также понадобится проведение ультразвукового гинекологического исследования и МРТ.
Последние две диагностики — самые эффективные в данном случае. Также врач может направить женщину на гистеросальпингоскопию с целью исследования проходимости маточных придатков.
Самые достоверные результаты дает лапароскопия — инвазивная методика, которая не только помогает обнаружить спайки, но и предоставляет информацию о стадии болезни.
Прогноз и профилактика
Лечение спаек должно проводиться своевременно. В таком случае прогноз будет положительным. Если терапия отсутствует, возникают осложнения. Чтобы не стать жертвой патологии, необходимо:
- соблюдать диету, исключающую употребление продуктов, из-за которых происходит вздутие живота;
- посещать гинеколога 2 раза в год;
- выполнять физиотерапевтические процедуры;
- заниматься легкой физической культурой;
- принимать спазмолитики при сильной боли;
- обратиться к специалисту при наличии регулярных болевых ощущений и других неприятных симптомов.
Спайки в матке не будут образовываться, если следить за здоровьем и своевременно лечить воспалительные процессы.
Что такое спайки органов малого таза
Травмы, проведенные операции, воспаления могут иметь неприятные последствия – развитие спаечной болезни (пластического пельвиоперитонита). Эта патология характеризуется образованием соединительнотканных тяжей (спаек). Заболевание в три раза реже встречается у мужчин, что связано с расположением в области малого таза женских репродуктивных органов, которые нередко подвержены воспалениям. Спайки –реакция организма на повреждения в брюшине. Они защищают от распространения воспалений, склеивают между собой:
- толстый кишечник;
- мочевой пузырь;
- связки;
- матку;
- придатки.
Причины
Органы малого таза покрыты висцеральной брюшиной. Из-за наличия в полости перитонеальной жидкости они имеют возможность свободного перемещения. Это помогает сохранить функции организма при изменениях, происходящих во время роста матки при беременности. В результате операций, травм, развития воспалительных процессов, на поверхности брюшины появляется клейкий налет, содержащий нерастворимый белок фибрин. Появившаяся пленка способствует образованию спаек, которые производят:
- склеивание соседних тканей, органов;
- остановку воспалительного процесса.
При дальнейшем развитии заболевания, сильных поражениях, нарушается резорбция (рассасывание) соединительных тканей. Фибриновые волокна уплотняются, образуя спайки. Это ограничивает подвижность органов, вызывает раздражение нервных окончаний, появление болевого синдрома. Причинами развития спаечной патологии могут быть половые инфекции, туберкулез, разрастание слизистой оболочки матки (эндометриоз), воспалительные процессы:
- в соединительных тканях матки – параметрит;
- во влагалище – кольпит;
- в маточных трубах – аднексит.
Воспаление спаек в малом тазу нередко возникает в результате проведения хирургических операций. Причиной разрастания соединительных тканей может стать:
- кесарево сечение;
- диагностическое выскабливание;
- установка внутриматочной спирали;
- удаление матки, яичников;
- травмы, полученные при падении с высоты, аварии;
- кровоизлияния при разрыве яичника, фаллопиевых труб;
- внематочная беременность;
- химическое повреждение – разрыв желчного пузыря, прободение желудка с выходом жидкостей в брюшную полость;
- аппендицит;
- аборт.
Специалисты выделяют провоцирующие факторы, способствующие появлению спаечной болезни. К ним относятся:
- частая смена партнеров, сексуальный контакт без использования презерватива, приводящий к развитию половых инфекций;
- нарушение питания;
- постоянные переохлаждения;
- невылеченные воспалительные процессы;
- несоблюдение личной гигиены;
- плохие социальные условия жизни.
Классификация
Специалисты выделяют несколько разновидностей развития спаечной болезни. Каждая характеризуется своими симптомами. Классификация включает такие формы:
- Острая. Выделяется выраженными болями, повышением температуры, резким ухудшением состояния.
- Интермиттирующая. Характеризуется периодическими болями, расстройством кишечника, отсутствием симптомов в период ремиссии.
- Хроническая. Отличается бессимптомным течением, кроме редких ноющих болей, запоров. Поводом для обращения к гинекологу становится бесплодие.
При проведении лапароскопической диагностики выявляется степень распространенности спаечных процессов. Для их описания принята классификация по стадиям:
- Первая – видны небольшие единичные тяжи вокруг органов, которые не препятствуют захвату яйцеклетки.
- Вторая – наблюдаются сращения маточных труб с яичником, но половина поверхности не охвачена патологическим процессом. Захват яйцеклетки после овуляции нарушен.
- Третья – обнаруживаются перекручивание, непроходимость маточных труб, плотное покрытие волокнами яичника. Диагностируется бесплодие.
Причины и факторы риска
Весь многофазный спаечный процесс органов малого таза универсален для любого повреждения — воспалительного или механического характера (при травме, воспалении, операциях). Он является адаптационным механизмом, который направлен на отграничение участка воспаленияот здоровых отделов. Само по себе образование спаек является защитной реакцией организма в ответ на повреждение тканей и уменьшение снабжения их кислородом. Однако склонность к спаечному процессу, степень его выраженности и распространенность у всех людей разные, что зависит от генотипических и фенотипических (связанных с генотипом) признаков и особенностей.
Таким образом, главной причиной спаечного процесса в настоящее время считается генетически обусловленная избыточная реактивность соединительной ткани, сниженная иммунологическая защита и предрасположенность брюшины к соответствующему типу реакции. В связи с этим факторы риска возникновения спаечной болезни подразделяют на:
- эндогенные, или внутренние, представляющие собой генетические обусловленные особенности организма, которые снижают его адаптационную способность к возникновению гипоксии;
- экзогенные, или внешние — это такие, которые находятся вне организма и по своей площади и силе воздействия превышают степень адаптационных его возможностей;
- комбинация эндогенных и экзогенных факторов, что во много раз повышает вероятность формированияи степень распространенности спаек.
Спаечный процесс малого таза по своей выраженности взаимосвязан с выраженностью спаечного процесса всей брюшной полости. Клинически наиболее частыми причинами являются:
- Хирургические вмешательства. На выраженность и частоту спаек влияют срочность оперативного лечения (у 73%), вид доступа, объем операции, введение дренажей в малый таз для оттока крови и воспалительной жидкости (у 82%). Так, например, лапароскопический доступ менее травматичный, чем лапаротомический (с разрезом передней брюшной стенки); удаление маточной трубы, яичника, миомы, надвлагалищная ампутация матки без придатков или ее экстирпацияи т. д. также различаются по степени повреждения брюшины. Значительно увеличивается частота спаечной болезни после повторных операций на различных отделах полости живота: после первой операции она составляет в среднем 16%, а после третьей — 96%.
- Процессы воспалительного характера матки и придатков, бактериальный вагиноз (кольпит). Наиболее часто спаечный процесс провоцируют воспаления, вызванные хламидиями, гонококками, а также сочетанием инфекционных возбудителей, передаваемых половым путем.
- Осложнения течения беременности и родов, диагностическое выскабливание полости матки, искусственное прерывание беременности, особенно повторные инструментальные аборты, контрацепция с применением внутриматочной спирали. Все это способствует развитию восходящей инфекции.
- Наружный эндометриоз органов малого таза (разрастание клеток внутренней оболочки матки за ее пределы). Повреждение эндометриозом во многих случаях стимулирует иммунные механизмы, ведущие к формированию фибринозных соединительных тяжей между соседними структурами.
- Системные иммунные заболевания соединительной ткани (склеродермия, дерматомиозит, ревматизм, системная красная волчанка и др.).
В проводимых исследованиях одна причина образования спаек была установлена лишь в 48%, в остальных случаях — это было сочетание двух и более факторов.
Профилактика спаек в органах малого таза
Чтобы предотвратить развитие спаек в женских внутренних половых органах, врачи рекомендуют следующие профилактические действия:
Связанные с адгезией нарушения
Внезапные или хронические, случайные или постоянные, судороги или потяжки; спайки над печенью могут вызвать боль при глубоком дыхании; кишечные спайки могут вызывать боль при растяжении или достигать объекта над головой. Тазовая боль: острая или хроническая; спайки вблизи влагалища могут вызывать болезненное половое сношение. Иногда боль сопровождается рвотой, которая снимает боль. Другие симптомы упоминаются при осложнениях.
- Боль вызвана обструкцией кишечника.
- Боль вызвана вытягиванием нервов в смещенных органах.
- Плохой аппетит и тошнота являются общими.
Иногда спайки могут приводить к следующему сочетанию проблем.
- применение надежных средств контрацепции;
- отказ от использования внутриматочных спиралей;
- своевременное лечение воспалительных процессов в репродуктивных органах;
- своевременное лечение инфекционных заболеваний репродуктивной системы;
- предпочтение (конечно, при отсутствии противопоказаний) родам через естественные пути;
- постоянная половая жизнь.
Профилактика максимально снижает вероятность того, что в придатках матки и в самой матке возникнут спайки.
Хроническая абдоминальная или тазовая боль Бесплодие Гастроэзофагеальная рефлюксная болезнь Частое мочеиспускание или удержание мочи Болезненное движение кишечника Боль при ходьбе, сидя или лежа в определенных положениях. Анемия и недостатки питательных веществ из-за плохих привычек в еде или потери аппетита.
- Потеря работы из-за потерянных рабочих дней.
- Потеря семьи и общественной жизни.
- Депрессия, суицидальные мысли.
Волокнистая ткань может препятствовать просвечиванию кишечника или вытягивать кишечные петли таким образом, чтобы блокировать прохождение пищи.Спайки в кишечнике, спаечный процесс в малом тазу, спаечная болезнь брюшной полости
… Весьма болезненные явления, доставляющие массу дискомфорта и приводящие к серьезным осложнениям. Сегодня мы поговорим о причинах их возникновения, симптомах и признаках, лечении консервативном и хирургическом, и, конечно, профилактике возникновения спаек.
Препятствие может вызвать плохой аппетит, сухую кожу и рот, сильную жажду, редкое мочеиспускание, тошноту, рвоту, судороги в животе, запор, неспособность пройти газ, вздутие живота и лихорадку. Адгезия может вызвать скручивание кишечника вдоль его оси, что влияет на кровоснабжение и возможную гибель пораженной части кишечника всего за 6 часов. Симптомы этого расстройства, известные как удушение, включают внезапные, тяжелые, судорожные или устойчивые боли в животе, тошноту, рвоту и ректальное кровотечение.
Бактериальный вагиноз, сыпь подгузника или раздражение одеждой могут вызвать вагинальную или губную адгезию у младенцев, девочек или взрослых женщин. Адгезия обычно мягкая и разрешается спонтанно или при незначительном вмешательстве врача. Адгезии в матке или фаллопиевых трубках могут привести к бесплодию.
Ведь всегда проще предотвратить заболевание, чем потом его вылечить, когда все уже запущено.
Спайками
называют соединительную ткань, образовывающуюся между органами, приводящую в последствие к их сращиванию. Если не прибегать к своевременному лечению, то спаечный процесс может привести к очень серьёзным последствиям для человека.
Как диагностировать адгезию?
Адгезии в фаллопиевых трубах увеличивают риск внематочной беременности. Во время физического осмотра врач может найти растянутый живот, нежные пятна, необычную массу, громкие абдоминальные звуки из-за непроходимости кишечника, бледной или сухой кожи из-за анемии или обезвоживания. Ультразвук и рентгеновские лучи обычно не могут выявить спазмы в животе. Рентген после лабирита бария может выявлять спайки в тонком кишечнике и бариевую клизму, спайки в толстой кишке. Необычный курс кишечных петель, выявленный этими исследованиями, может вызвать подозрение на спайки вне кишечника.
Классификация
Спаечная болезнь классифицируется по степени тяжести и стадии, а также варианту течения. По стадии выделяют:
- первая: спайки располагаются между половыми органами (маткой, трубами или яичниками) и занимают менее половины площади органов, соединительнотканные образования не препятствуют кровотоку и перемещению яйцеклетки при овуляции, клиническая картина зачастую отсутствует;
- вторая: спайки затрагивают соседние органы и занимают около половины площади, гениталии находятся в состоянии незначительной ишемии, однако фиброзные соединения плотно врастают в трубы и яичники и нарушают овуляцию и оплодотворение, сопровождается начальными признаками половой дисфункции;
- третья: спайки прорастают в соседние органы, вызывая нарушение их функции (мочевой пузырь, кишечник), яичники и матка находятся в состоянии ишемии, начинаются склеротические процессы внутри органов, фаллопиевы трубы полностью или частично зарастают фиброзной тканью, овуляция и перемещение яйцеклетки невозможны, яркая клиника.
По течению процесс делится на:
- острый: признаки непроходимости и ишемии внутренних органов вплоть до инфаркта, чаще всего обнаруживается при смещении, инфаркте или сдавлении внутренних органов плотными тяжами или перемещенными органами (перекрут кисты, яичника);
- подострый: течение характеризуется чередованием периодов ремиссии и обострения, в последнем случае симптомы провоцируются воспалительным процессом или смещением органов;
- хронический: клинические признаки присутствуют постоянно, более характерно для второй и третьей стадии процесса, периодов полного отсутствия симптомов не наблюдается.
https://youtube.com/watch?v=QqIzeLI34yo
https://youtube.com/watch?v=td543vSQLH0