Какие препараты используют в лечении уретрита у женщин?
Содержание:
Почему уретра болит, жжет и зудит?
Редко кто из девушек может сказать, что у неё ни разу в жизни не было резей при мочеиспускании. Конечно, чем больше предрасполагающих факторов, тем больше шансов заболеть уретритом. Среди таковых гинекологи выделяют:
* Переохлаждение.
* Начало половой жизни.
* Бурный половой акт.
* Половые инфекции и венерические болезни.
* Погрешности в диете (острое, кислое и т.п.).
* Гинекологические заболевания.
* Нарушения флоры влагалища.
* Мочекаменная болезнь.
* Медицинские процедуры на уретре.
* Снижение иммунитета.
* Токсические и лучевые повреждения.
Симптомы уретрита у женщин
Обычные жалобы — белые или слизистые выделения из уретры по утрам, зуд, боль и рези при мочеиспускании, «больно пИсать». Уретрит у женщин может протекать и без выделений из канала, лишь с неприятными ощущениями. При этом заболевании, как правило, не отмечается общих воспалительных симптомов — не бывает повышения температуры тела, общей слабости. Однако это не означает, что заболевание не надо лечить, и что «все пройдет само собой».
Как развивается заболевание.
Заражение женщины происходит чаще всего во время полового контакта с больным. Уретрит может протекать без выраженных проявлений, незаметно, и сам больной может не знать о том, что он болен. Итак, мы получили возбудителя во влагалище. Он постоянно попадает в мочеиспускательный канал и вызывает его хроническое воспаление. Пока иммунитет стенки уретры справляется с ситуацией, никаких симптомов заболевания не возникает.
При регулярной интимной близости происходит более интенсивный заброс микрофлоры в мочеиспускательный канал и, кроме того, сам по себе половой акт — немалая нагрузка для него. Поэтому почти всегда обострения уретрита бывают связаны с половой жизнью, ее активностью и интенсивностью. Симптомы заболевания могут появиться не сразу после сношения, а спустя некоторое время (для неспецифического бактериального уретрита — от нескольких часов до нескольких дней или недели), которое носит название инкубационного периода.
Хронический уретрит
Воспалительный процесс уретры — коварное заболевание, которое часто протекает незаметно и лечение требует значительных усилий. Это значительно затрудняет его своевременную диагностику, т.к. пациентки подчас приходят к гинекологу поздно, когда процесс уже перешел в хроническую стадию и больно «ходить в туалет по маленькому» женщине уже становится привычным.
Симптомы и признаки хронического уретрита проявляются у женщин чаще так:
- увеличивается частота позывов к мочеиспусканию,
- уменьшается интервал между походами в туалет,
- женщина ощущает жжение и боль в уретре, в нижней части живота,
- из мочеиспускательного канала могут идти гнойные и кровянистые выделения.
Рецидив вызывают переохлаждение или чрезмерное употребления алкогольных напитков. Под влиянием вредного воздействия постепенно возобновляются все симптомы первичного острого инфицирования. Возможными и частыми осложнениями хронического уретрита выступают те же урогенитальные заболевания, которые входят в число его возможных причин, а именно цистит, сальпингит, простатит и баланопостит (у мужчин), пиелонефрит и т.д.. При длительном течении на фоне фиброзного рубцевания стенок воспаленной уретры может сформироваться ее стриктура (патологическое сужение просвета мочеиспускательного канала), синдром хронической тазовой боли, внематочная беременность у женщин. Не следует забывать и о том, что с уретрита, а вернее его причин, зачастую начинается как женское, так и мужское бесплодие…
Частые позывы к забегу в туалет «по маленькому»?
Почему женщины начинают часто бегать в туалет в связи с нестерпимыми позывами «пописать»? Что может вызывать сильное желание быть поблизости с санузлом. Узнайте подробности о воспалении мочевого пузыря и что с этим делать по ссылкам ниже!
Анализы при уретрите
Диагностика, проводимая у женщин перед лечением, направлена на выявление возбудителя. Поэтому для установления причины уретрита, анализы имеют первостепенное значение. Гинеколог обычно назначает женщинам, которым больно писать, следующее:
- микроскопия по Граму мазка из уретры;
- бакпосев отделяемого из уретры и/или влагалищ с целью обнаружения микроба и постановки теста на чувствительность к антибиотикам;
- ПЦР анализы на «скрытые инфекции»,
- бактериологический посев мочи,
- общий анализ мочи.
Диагностика воспаления уретры
Обследование перед назначением лечением
| Исследования | Цены |
|---|---|
| Микроскопия мазка | 550 |
| Анализ на степень чистоты | 650 |
| Мазок по Граму | 750 |
| Посев микрофлоры уретры | 1 750 |
| Анализы ПЦР | 450 |
| Общий анализ мочи | 450 |
| Взятие материала | 450 |
Признаки хронического уретрита
При расспросе врач должен выяснить, не курит ли больная, и не было ли у нее видимой крови в моче. Эти проявления должны ускорить поиск злокачественной опухоли в мочевых путях.
Основные симптомы хронического уретрита:
- дискомфорт в надлобковой области, который менее выражен, чем при цистите, уменьшается после мочеиспускания и обычно не мешает сну;
- мочеиспускание через каждые 30-60 минут днем, при этом ночью их частота заметно ниже (1-2 раза);
- ощущение постоянного раздражения мочеиспускательного канала, в отличие от жгучей боли при мочеиспускании, характерной для острой инфекции мочевыводящих путей.
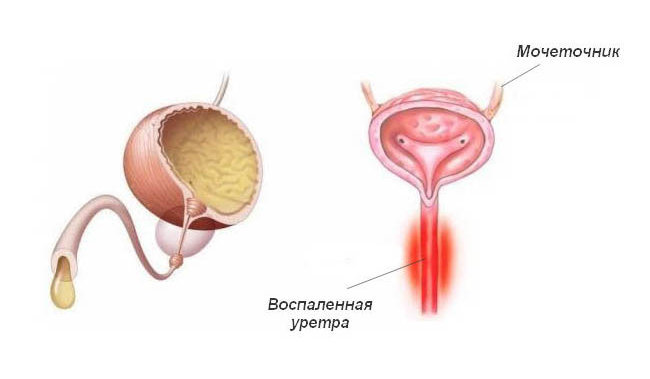
У пациенток могут наблюдаться и другие признаки, указывающие на неполноценность функции мышц тазового дна. Это запоры, болезненные менструации и половые контакты. Нерегулярный менструальный цикл указывает на нарушение функции яичников и гормональный дисбаланс.
Внешние признаки болезни при осмотре
Диагноз ставится методом исключения, после обследования по поводу инфекционных заболеваний, вагинита, герпеса и других болезней этого отдела. При осмотре может быть обнаружено цистоцеле (расширение мочевого пузыря) или атрофический уретрит с замещением его нормальных клеток соединительной тканью.
Также при взятии биопсии врач может выявить хронический уретрит с метаплазией эпителия. При таком состоянии требуется активное лечение, так как метаплазия может с течением времени превратиться в раковые клетки.
Во время гинекологического осмотра берутся мазки, образцы помещаются в специальные среды для вирусов, гонококков, хламидий и других микроорганизмов.
Наружные половые органы тщательно осматривают для выявления покрасневших пятен или скоплений светлого эпителия. Они могут указывать на кондиломы или плоскоклеточный рак. Уретра осматривается для исключения ее пролапса (выпадения), воспаления ее желез, дивертикула или плоскоклеточного рака. Сухая, тонкая, бледная слизистая оболочка предполагает атрофию, которая обычно имеет гормональное происхождения.
Для выявления уретроцеле, цистоцеле или ректоцеле пациентке во время осмотра предлагают покашлять.
Выполняется гинекологическое исследование с помощью зеркал, чтобы исключить инородное тело (например, забытый влагалищный тампон), цервицит и другие поражения вагины и шейки. Если пациентка в течение года не проходила ПАП-мазок, его также нужно выполнить. Многие женщины с хроническим уретритом имеют стойкий спазм тазовой мускулатуры, поэтому для их осмотра лучше использовать детские зеркала.
Гинеколог должен взять мазки не только для определения хламидий, гонококков и других возбудителей, но и грибков, что очень важно. Кроме того, проводится и пальцевое ректальное исследование
Оно необходимо для диагностики таких состояний, как перианальные трещины, язвы или геморрой
Кроме того, проводится и пальцевое ректальное исследование. Оно необходимо для диагностики таких состояний, как перианальные трещины, язвы или геморрой.
При обследовании брюшной полости у женщин с хроническим уретритом определяется небольшая болезненность в надлобковой области. Нередко обнаруживается одновременное увеличение матки, что может указывать на миому, беременность или злокачественное новообразование, поэтому при необходимости пациентку направляют к гинекологу. Болезненность, локализующаяся в лобковой кости, может быть признаком остеомиелита, особенно у пациентов, получавших длительное лечение глюкокортикоидами или лучевую терапию на эту область.
Пациентка с хроническим уретритом также нуждается в тщательном осмотре невролога для исключения внутричерепных заболеваний, поражения спинного мозга, стеноза поясничного отдела, грыжи или нейродегенеративных заболеваний, таких как рассеянный склероз.
Симптомы
Только в редких случаях болезнь дает знать о себе четкими симптомами. У женщин в основном они проявлены неярко, как уже отмечалось выше. Инкубационный период может длиться как минуты, так и 1-2 месяца. После этого заметных симптомов может и не быть, что имеет место в 50% случаев уретрита у женщин. Хоть болезнь и протекает латентно, но в это время женщина может заразить своих половых партнеров.
Симптомы специфического и неспецифического вида отличаются. Но все виды уретрита имеют и общую клинику:
- ощущение, что молчеиспускательный канал склеился, когда идешь утром в туалет
- наличие крови в урине
- выделения из уретры, в том числе, гнойного характера
- время от времени возникающие ноющие боли в зоне лобка
- зуд и прочие неприятные ощущения при мочеиспускании (сжимающее чувство или тянущее и пр.)
Эти симптомы могут не проявляться в полной мере. Может присутствовать всего 1-2 из них, или же они будут чередоваться. При уретрите нет типичной инфекционной клинической картины. Человек не чувствует слабости, температура его тела может оставаться в пределах нормы.
Симптомы уретрита у женщин, который протекает в хронической форме, чаще всего отсутствуют. Но время от времени под влиянием разных факторов болезнь может обостряться, и тогда вероятно возникновение беспокоящих симптомов. Специфический инфекционный тип болезни проявляется по-разному, что зависит от возбудителя (в определенной мере помогает врачу в диагностике агента).
Гонорейный уретрит
В острой фазе у женщины появляется боль и резь, когда она ходит в туалет «по маленькому». Инкубационный период этого вида уретрита составляет 2-4 недели. Если долго не опорожнять мочевой пузырь, то появляются неприятные ощущения и боли в уретре. Это указывает именно на гонорейный уретрит.
Если вы нашли у себя этим симптомы, срочно идите к врачу. Именно на этой стадии легче всего диагностировать болезнь и найти возбудителя. Ведь в хронической фазе вам будет казаться, что всё прошло, и нет повода обращаться к врачу. А процесс на самом деле будет прогрессировать.
Трихомонадный уретрит
Инкубационный период примерно такой, как и у выше описанного вида уретрита. В 1/3 случаев специфическая клиническая картина отсутствует. Типичным симптомом является жжение и боль в мочеиспукательном канале и в наружных половых органах. В хронической форме симптомы пропадают.
Кандидозный уретрит
Тут инкубационный период более короткий, составляет всего от 10 до 20 дней в разных случаях. Потом появляется жжение, болезненность и иные неприятные ощущения при походе в туалет с целью опорожнения мочевого пузыря. Также присутствуют выделения из уретры, которые имеют бело-розовый цвет. Они по консистенции вязкие, иногда густые. Симптомы кандидозного уретрита у женщин выражены умерено.
Микоплазменный уретрит
Начало болезни подострое, сильно беспокоящие симптомы отсутствуют. Начинается болезнь с небольших неприятных ощущений и слабого зуда при походе «по маленькому» в туалет. На сегодняшний день такой вид уретрита обнаруживают очень редко. Если в уретре найдены микоплазмы, в часте случаев это вариант нормы, и лечение не требуется.
Хламидиозный уретрит
Инкубационный период составляет две или три недели. Симптомы выражены очень слабо. Это может быть небольшая боль или зуд при мочеиспускании. Также типичны выделения из мочеиспускательного канала, они могут быть разные. В части случаев выделения гнойные.
Почему возникает уретрит
Чаще всего воспалительный процесс в уретре возникает под влиянием инфекционных возбудителей, реже причиной патологии становятся неинфекционные факторы. В зависимости от этого уретрит делят на два основных вида.
Инфекционный уретрит вызывается вирусами и бактериями, и, в свою очередь, делится на несколько групп:
- Специфический уретрит – развивается под воздействием инфекций, передающихся половым или гематогенным путем:
- Гонококковый – вызывают возбудители гонореи (встречается в 20% случаев);
- Негонококковый – вызывают хламидии, микоплазма, грибки кандида, трихомонады и др.
- Вирусный – вызывают вирус папилломы, вирус герпеса, цитомегаловирус.
- Неспецифический бактериальный уретрит у женщин – гнойное воспаление, вызванное патогенными микроорганизмами: кишечной палочкой, стафилококками, стрептококками.
Чаще всего инфекционным уретритом заражаются половым путем, но иногда инфекционный возбудитель попадает в мочеиспускательный канал с током лимфы или крови из другого очага воспаления (например, при туберкулезе, хроническом гайморите и т.д.).
Неинфекционный уретрит могут вызывать различные причины:
- Аллергические заболевания;
- Мочекаменная болезнь (когда выходят мелкие камни или песок через уретру и повреждают ее слизистую);
- Гинекологические или урологические заболевания;
- Злокачественные и доброкачественные новообразования уретры, сопровождающиеся воспалительными процессами;
- Венозный застой в сосудах таза;
- Травмы уретры – после проведения катеризации, цистоскопии и др.;
- Генитальные травмы (при первой половой близости).
Вызывать воспалительный процесс в уретре могут одновременно несколько причин. При этом развитию воспаления способствуют некоторые факторы, оказывающие негативное влияние на организм женщины:
- Несоблюдение интимной гигиены или сексуальная близость с партнером, пренебрегающим правилами личной гигиены;
- Переохлаждение;
- Психоэмоциональные нагрузки, стрессы;
- Снижение иммунитета: после перенесенных заболеваний, при неполноценном питании и длительных диетах, при авитаминозе;
- Длительные хронические воспалительные процессы;
- Алкоголизм;
- Гормональный дисбаланс;
- Раздражение мочеиспускательного канала (ношение синтетического или неудобного нижнего белья, применение раздражающих средств интимной гигиены и т.д.).
Первично возникший уретрит относят к острым воспалениям (острый уретрит), но если заболевание повторяется периодически, то этот процесс приобретает хронический характер (хронический уретрит).
Физиотерапия
Лечение с помощью физического воздействия можно применять в урологическом стационаре или в дневном стационаре поликлиники. Используют такие методы физиотерапии:
- Лекарственный электрофорез – способ введения лекарств, с помощью электрического тока. Для электрофореза используют хлористый кальций, нитрофураны и лидазу. Курс лечения составляет 7-10 дней.
- Гальванотерапия применяется на области мочеиспускательного канала. Процедура длится 25-30 минут и включает 10 сеансов.
- Лазеротерапия проводится в проекции уретры, на переднюю брюшную стенку, поясницу, крестцовый отдел. На каждую область воздействуют в течение 5 минут. За весь курс выполняют 10 процедур ежедневно. Лазеротерапию лучше проводить в утреннее время.
- Магнитотерапия – применяется на нижние отделы живота (над лонным сочленением) или промежность. Процедура длится 20 минут. Курс магнитотерапии составляет 10 дней.
- УВЧ.
Процедура проводится на кушетке в положении на спине или на животе. Для воздействия на уретру часто используют позу с разведенными ногами, согнутыми в коленях. При хроническом цистите возможно сочетание различных методов. Например, лазеротерапию допустимо сочетать с магнитотерапией или электрофорезом.
Физиотерапия позволяет облегчить поступление препаратов к пораженному органу, повысить их эффективность. Метод выбирают индивидуально, с учетом стадии заболевания, формы уретрита и наличия осложнений.
Причины возникновения, виды уретрита
Уретритом называют воспалительный процесс, развивающийся в мочеиспускательном канале (уретре). У женщин этот орган имеет длину всего 3-4 см. Поэтому воспаление слизистой оболочки в этой области не является обширным, при своевременном обнаружении его достаточно легко устранить.
Причины заболевания
Основными факторами, которые могут спровоцировать возникновение или обострение воспалительного процесса в уретре у женщин являются:
- половые контакты;
- переохлаждение нижней части тела;
- гинекологические заболевания и связанные с ними диагностические и лечебные процедуры;
- злоупотребление соленой и острой пищей, компоненты которой, попадая в мочу, оказывают раздражающее действие на слизистую;
- слабый иммунитет;
- воздействие радиоактивного излучения.
Примечание: Воспаление уретры может произойти у женщин из-за слишком редкого опорожнения мочевого пузыря, сдерживания мочеиспускания. Застой мочи способствует размножению болезнетворных микробов.
В зависимости от причин возникновения уретрита у женщин различают инфекционный и неинфекционный виды заболевания.
Симптомы инфекционного уретрита
Воспаление слизистой происходит из-за ее поражения болезнетворными микроорганизмами. Выделяют 2 типа уретрита: специфический и неспецифический.
Специфический уретрит возникает, если в мочеиспускательный канал проникают возбудители инфекций, передающихся преимущественно половым путем, такие как гонококки, хламидии, микоплазмы, трихомонады, туберкулезные палочки, некоторые вирусы. При заражении женщины они проникают не только в гениталии, но и в смежные с ними органы мочеиспускания. Процесс распространения инфекции облегчается их анатомическим соседством и наличием общей системы кровообращения, а также тем, что уретра является широкой и короткой.
Риск заражения половыми инфекциями повышается во время секса без презерватива, особенно у женщин, часто меняющих половых партнеров или вступающих в сексуальные контакты с малознакомыми мужчинами.
Неспецифический уретрит – это заболевание, связанное с размножением в слизистой оболочке условно-патогенных микроорганизмов, таких, например, как стафилококки, стрептококки, кишечные палочки, гарднереллы, грибки рода Кандида. Они всегда присутствуют в организме, а болезнетворное действие оказывают в условиях резкого снижения сопротивляемости инфекциям.
Факторами, способствующими возникновению уретрита, в этом случае являются:
- Несоблюдение правил гигиены мочеполовых органов.
- Нарушение состава их естественной микрофлоры. Причиной уретрита может быть частое спринцевание или употребление антибиотиков, убивающих полезные бактерии, которые блокируют размножение болезнетворных микроорганизмов.
- Наличие у женщины инфекционных заболеваний, возбудители которых могут проникать в уретру по кровеносным сосудам.
- Резкое снижение иммунитета после болезни, перенесенной операции, при различных стрессах. Причиной патологического ослабления защитных сил организма часто становится наличие аутоиммунных патологий, нарушение обмена веществ, гормональный сбой. В некоторых случаях снижение иммунитета является нормой (например, при беременности или во время климакса).
Дополнение: Иногда уретрит возникает у женщины после первого полового контакта или при смене полового партнера. Причиной заболевания в данном случае является попадание во влагалище чужеродной микрофлоры, приводящей к нарушению баланса полезных и вредных микробов.
Нередко условно-патогенные микробы начинает развиваться в организме после заражения контактно-бытовым путем (например, при пользовании общими банными принадлежностями, бельем).
Неинфекционный уретрит
Уретрит у женщин возникает в данном случае под воздействием факторов, не связанных с заражением инфекциями. Воспалительные изменения происходят в слизистой оболочке уретры из-за травм. Возможно ее повреждение конкрементами при мочекаменной болезни, а также при установке катетера или проведении цистоскопии. Причиной неинфекционного воспаления может быть аллергия.
Лечение уретрита
Терапия включает только консервативные методики с использованием медикаментозных препаратов, физиотерапии, фитотерапии.
Внимание! На протяжение всего курса лечения следует воздерживаться от половой жизни. При наличии ЗППП обязательно лечат полового партнера
По окончании приема лекарств обязательно назначают повторную сдачу анализов.
Медикаментозное лечение
Комплекс лекарственных средств включает:
- антибиотики – подбирают с учетом возбудителя и его устойчивости;
- противовоспалительные лекарства (НПВС);
- диуретики – для повышения мочеобразования;
- антигистаминные препараты;
- составы для восстановления микрофлоры – пре- и пробиотики;
- иммуностимуляторы и иммуномодуляторы;
- витаминные и минеральные комплексы, БАДы.
Курс терапии может длиться от нескольких дней до нескольких месяцев (при хронических формах). В этот период следует употреблять как можно больше чистой негазированной воды – для поддержания диуреза и вымывания микробов, продуктов распада, снижения концентрации мочи (концентрированная урина оказывает раздражающее действие на воспаленные слизистые стенки).
Внимание! Попытка самолечения мощными антибиотиками широкого спектра действия может «загнать болезнь» внутрь и стать причиной развития хронической патологии и различных осложнений
Фитотерпия
Большую роль в лечении уретрита и заболеваний мочевыделительной системы играют урологические травы и травяные сборы. Они обладают выраженным противовоспалительным, противомикробным, мочегонным действием, ослабляют побочный эффект антибиотиков, поддерживают здоровую микрофлору, укрепляют организм, улучшают общее самочувствие.
Наиболее часто применяют:
- сок клюквы за счет бензойной кислоты оказывает выраженный бактерицидный эффект; ягода является богатым источником витаминов, минералов для устранения гиповитаминозов;
- лист и ягоды брусники, лист толокнянки – сильный и вкусный диуретик; предотвращает застой мочи и нормализует работу всей мочевыделительной системы; за счет высокого содержания арбутина оказывают мощное антисептическое воздействие;
- почечный чай, или ортосифон тычиночный – оказываем мягкое мочегонное воздействие; практически лишен противопоказаний, поэтому может применяться для лечения маленьких детей;
- петрушка – антимикробное, мочегонное иммуностимулирующее, адаптогенное средство;
- трава хвоща полевого – растительный источник кремния; предотвращает развитие мочекаменной болезни, оказывает противовоспалительный и мочегонный эффект;
- эрва шерстистая, или пол-пала применяется для растворения и выгонки мелких конкрементов, оказывает противовоспалительное, легкое обезболивающее, регенеративное, мочегонное действие;
- спорыш, или горец птичий – помимо противовоспалительных и диуретических свойств, проявляет слабый анаболический эффект, поэтому хорошо подходит для лечения пожилых и ослабленных людей.
Травы можно использовать как самостоятельно, так и в составе сборов. В целях укрепления иммунитета лекарственный комплекс можно обогатить растительными антисептиками, иммуномодуляторами, иммуномодуляторами и адаптогенами: ромашка, шиповник, облепиха, арония, корень и листья одуванчика, календула, василек, эхинацея, таволга и др.
Для удобства применения можно воспользоваться урологическими фитопрепаратами на основе упомянутых растений.
Внимание! Лекарственные травы и фитопрепараты – тоже лекарства, поэтому перед приобретением обязательно посоветуйтесь с врачом! Это поможет избежать нежелательных эффектов. В частности, при мочекаменной болезни с крупными конкрементами прием сильных диуретиков может стать причиной закупорки мочеточника и почечной колики
Физиотерапия
Аппаратные процедуры используют в качестве сопровождения медикаментозному лечению:
- электрофорез и его разновидность – гальванотерапию (внутриорганизменный электрофорез в область мочеиспускательного канала) – применяют для усиления действия антибиотиков и уроантисептиков;
- сидячие ванны – помогают устранить мышечный спазм; часто используют в комплексе с фитотерапией травяными сборами местного действия;
- магнитное поле, диатермия, ультразвук оказывают противовоспалительный и обезболивающий эффект;
- ИК-излучение, УФО-терапию применяют для устранения воспалительного процесса, укрепления и стимуляции иммунной системы.
Важно! Физиопроцедуры противопоказаны или требуют ограничений при наличии выраженных стриктур и злокачественных новообразований уретры
Народная медицина
Средства народной медицины могут стать хорошим дополнением к основному лечению. Их можно использовать и в период ремиссии для профилактики уретрита. Методы народной медицины безопасны, могут применяться длительное время, использоваться для лечения взрослых и детей.
Для снятия воспаления в мочевыводящих путях применяют такие растения: зеленчук, лопух, лавровый лист, петрушка, толокнянка, брусника, клюква, черная смородина, липа, туя, ромашка, василек, кукуруза, мята.
Перед применением любого настоя или отвара его нужно остудить и убрать крупные частицы (пропустить через марлю, ситечко). Растительные препараты можно употреблять внутрь, готовить ванночки, проводить спринцевания, смачивать тампоны. Курс лечения составляет от 10 дней до нескольких месяцев.
Для приготовления настоя из зеленчука берут 1 чайную ложку травы и заливают 200 мл кипятка. Раствор должен настояться в течение 12 часов. Далее его принимают по 1 стакану 2 раза в сутки. Каждый день рекомендовано готовить свежий раствор. Настой из синего василька готовят таким же способом. Применяют по 2 столовые ложки препарата 2 раза в день до принятия пищи. Из клюквы можно готовить морс, сок, смешать с медом, есть целые ягоды. Морс пить по 1 стакану 3 раза в стуки.
Чтобы сделать настой из черной смородины, нужно положить 3 чайных ложки ее листьев в эмалированную емкость, и добавить 500 мл кипяченой воды. Полученный раствор пить как чай, 3-4 раза в сутки. Для лечения уретрита часто используют листья петрушки. Нужно взять 1 чайную ложку травы и залить 500 мл холодной воды. Раствор делают вечером, а принимать его можно утром. Чтобы уменьшить симптомы заболевания, принимают 3 столовые ложки настоя петрушки каждые 2 часа.
Липу заваривают как чай и пьют по 4-5 стаканов в день. Она содержит природные эстрогены, поэтому пить в таких количествах ее можно только женщинам. Отвар из корней лопуха готовят на водяной бане. Берут 10 гр сухого вещества и добавляют к ним стакан горячей кипяченой воды. Постоянно помешивают на медленном огне. Внутрь можно пить по 100 мл отвара перед каждым приемом пищи. Длительность лечения – 14 дней. Отвар из лопуха можно использовать наружно для компрессов, орошений, промываний, подмываний.
Терапия при помощи полусинтетических пенициллинов
Такие препараты представляют собой искусственно созданные аналоги природного пенициллина, которые обладают улучшенными характеристиками и повышенной эффективностью в лечении уретрита. Их часто применяют в том случае, если возбудители выработали резистентность к пенициллинам. Среди самых действенных медикаментов можно выделить:
- Амоксиклав. В состав препарата входят амоксициллин и клавулановая кислота. Выпускается в таблетированной форме. Его нельзя принимать при печеночной недостаточностью, повышенной чувствительности к компонентам средства, а также лимфолейкозе и мононуклеозе. При неправильном применении медикамента возможно проявление признаков передозировки: приступы рвоты, болевые ощущения в области живота, головокружение, бессонница. В этом случае применение Амоксиклава необходимо прекратить и проконсультироваться со специалистом.
- Аугментин. Это комбинированный медикамент, который обладает широким спектром действия. В качестве основного действующего вещества используется амоксициллин. Производится в таблетированной форме. Такое средство нельзя применять при нарушениях функционирования печени и повышенной чувствительности.
- Флемоксин. Препарат производится в форме таблеток, которые позволяют максимально точно подобрать дозировку. Средство не оказывает токсичного действия на организм, не убивают полезные микроорганизмы в кишечнике. Процесс всасывания лекарства в кровь начинается, еще пока таблетка находится в ротовой полости. Флемоксин разрешен к применению в детском возрасте. Крайне редко приводит к появлению побочных эффектов. К противопоказаниям относят повышенную чувствительность компонентам средства.
Использование таких препаратов необходимо проводить под наблюдением специалиста. При любых проявлениях негативной реакции нужно приостановить лечение.