Артериальная гипертензия
Содержание:
Описание артериальной гипертензии
Гипертоническая болезнь является самым распространенным заболеванием сердечно-сосудистой системы. О гипертонии говорят, когда давление превышает уровень 140/90 мм рт.ст. в состоянии покоя после двукратного измерения. Патология с одинаковой частотой встречается как у женщин, так и мужчин. С возрастом риск ее возникновения возрастает в несколько раз.
Механизм развития
Увеличение объема минутного сердечного выброса и сопротивление периферического сосудистого русла является основой патогенеза гипертонии. В результате такого стрессового состояния происходит повышение тонуса стенок артериол в организме. Они начинают постепенно сужаться, утолщаться, создавая препятствие естественному току крови, в том числе и в почках. В сосудистом русле начинает задерживаться вода, натрий, что еще более увеличивает объем циркулирующей в сосудах биологической жидкости и повышает артериальное давление.
https://youtube.com/watch?v=AdFaKXQ1EN8
Под воздействием этого негативного процесса происходит:
- выработка большого количества гормонов, повышающих АД;
- недостаточное продуцирование гормонов, подавляющих рост АД;
- раздражение центра кровообращения;
- дисбаланс между стимулирующими и тормозящими процессами;
- спазм и сужение сосудов, что влечет гипоксию.
Как итог, возрастает давление крови на стенки артерий, что влечёт за собой дальнейшую симптоматику.
Факторы риска и причины развития
АД – непостоянная величина, у многих людей она изменяется в течение всего дня. Временное изменение, не оказывающее негативного воздействия на организм, фиксируется после физической нагрузки. К стойкому сбою в работе регуляционной системы может привести целый комплекс нарушений. Спровоцировать гипертоническую болезнь способны следующие факторы:
- наследственная предрасположенность;
- употребление большого количества соленой пищи;
- нерациональный режим питания;
- распитие алкогольных напитков;
- излишняя масса тела, ожирение;
- нервное перенапряжение (стресс, депрессия);
- пристрастие к курению;
- пожилой возраст;
- снижение двигательной активности (гиподинамия);
- климактерический период у женщин;
- неблагоприятная экологическая обстановка.
Внимание!
Многие исследования подтверждают, что именно отягощенная наследственность – главный этиологический фактор развития гипертонии.
Вероятность появления гипертонии возрастает в несколько раз при сочетании повышенного АД с патологиями почек, сердца, щитовидной железы, надпочечников. Хронические очаги инфекции в организме (тонзиллит), сахарный диабет, атеросклероз, травмы головного мозга – состояния, которые также могут стать виновниками «запуска» гипертонической болезни.
Клинические проявления
Вариантов течения артериальной гипертензии большое разнообразие. Симптоматика зависит от уровня повышения АД и степени поражения органов, ставших мишенью болезни. Обычно дебют патологии сопровождается головокружением, головной болью, шумом в ушах, ощущением неприятной тяжести в голове, тремором в конечностях, нарушением сна, тахикардией, постоянной слабостью, сонливостью.
По мере развития гипертонической болезни, присоединяются следующие симптомы:
- боль в районе груди;
- одышка, несвязанная с физической активностью;
- повышенное потоотделение;
- покраснение и одутловатость лица;
- онемение и отек конечностей;
- почечная и сердечная недостаточность.
У лиц со стойким повышением АД также страдает орган зрения. Они жалуются на пелену и мушки перед глазами, снижение остроты зрения. Такие симптомы проявляются при спазме сосудов в сетчатке глаз. В тяжелых случаях возможно кровоизлияние с последующей слепотой.
Лечение
При гипертонии 1 степени симптомы и методы лечения зависят от течения болезни. Чаще всего терапия не требует постоянного приёма лекарственных средств, зачастую достаточно устранить причину её появления. В большинстве случаев, рекомендуется приём лёгких седативных средств, транквилизаторов и физиотерапевтическое лечение. Специализированные препараты применяются в случаях значительного повышения уровня АД и ухудшения состояния пациента.
Только комплексный подход к лечению гипертонии 1 степени может дать положительную динамику
Медикаменты
Медикаментозные средства, при терапии заболевания на данной стадии практически не используются. В случае если без них всё-таки не обойтись, назначаются препараты следующих классов:
- Антидепрессанты и транквилизаторы — «Амитриптилин», «Триоксазин» и «Диазепам».
- Медикаменты для коррекции симпатико-адреналовой системы — «Пирилен» и «Резепин».
- Диуретики — «Фурасимид» и «Буметанид».
- Сосудорасширяющие — «Апрессин» и «Вазонит».
Если пациента беспокоят головные боли, назначаются спазмолитики. В случае с повышением АД из-за стрессов, рекомендованы успокаивающие — настой из валерианы или пустырника, а также средства народной медицины.
Важно! Лечение патологии назначается после диагностики и постановки точного диагноза. Одним назначают сочетание диуретиков и ингибиторов АПФ
Другим, например, мочегонные с адреноблокаторами. От правильности терапии зависит благоприятность прогноза, поэтому не стоит рисковать, подбирая лекарства самостоятельно. Этим должен заниматься врач.
Физиотерапия
Физиотерапия помогает повысить тонус сосудов, нормализовать работу сердца и стабилизировать кровяное давление. В комплекс лечебных мероприятий входят следующие методы физиотерапевтического воздействия:
- Лечение электротоком.
- Лечебный массаж.
- Лазеротерапия.
- Иглорефлексотерапия.
В домашних условиях можно проводить сеансы ароматерапии. Наиболее результативные масла от гипертонии — ромашка, мелисса, шалфей, лаванда, мускатный орех и иланг-иланг.
Ароматерапия благоприятно влияет на состояние всего организма
Народные методы
К рецептурам народной медицины относятся настои, отвары, лечебные смеси из мёда, лимона и прочего. С наиболее результативными лекарственными составами можно ознакомиться в таблице.
| Наименование | Ингредиенты | Приготовление и применение |
|---|---|---|
| Банановая смесь | 1 ч. л шиповникового сиропа, 1 ст. л мёда, 1 спелый банан, 3 ст. л нежирного кефира. | Банан измельчить блендером, смешать с другими ингредиентами, употребить за 1 раз. Курс лечения гипертонии 1 степени — 21 день. |
| Чесночно-водочная настойка | 40 г чеснока (очищенного), 100 мл спирта или водки. | Пропустить зубчики чеснока через чеснокодавилку, залить спиртом, настоять 14 дней. Принимается состав ежедневно после завтрака. Норма употребления — 10 капель лекарства на 1 ст. л воды. |
| Целебная травяная настойка | По 1 ст. л мелиссы, шалфея, тысячелистника, натёртого имбиря, 500 мл кипятка | Смешать составляющие, взять из состава 3 ст. л, поместить в термос, залить кипятком, настоять 1,5—2 часа. По истечении указанного времени процедить, убрать в холодильник. При гипертонии первой степени употреблять 2 раза в день по 50 мл, при второй степени 3 раза. |
Диета
Диета является одним из самых результативных методов коррекции данного патологического состояния. В общем целом, диетические рекомендации при АГ сходны со стандартными правилами правильного питания — ограничение употребляемых калорий, уменьшение жирного и сладкого, отказ от соли, а также консервированных и копчёных продуктов.
При начальной стадии развития гипертонии изменение рациона питания бывает достаточным, чтоб предотвратить развитие болезни
Лучше всего при гипертонии 1 степени употреблять фрукты, овощи, ягоды, свежую зелень, злаки, кисломолочную продукцию и сыры твёрдых сортов. Из напитков необходимо отдавать предпочтение шиповниковому отвару, травяным чаям с лимоном, а также талой воде.
Обратите внимание
При гипертонической болезни важно соблюдать питьевой режим. Если болезнь не сопровождается отёчностью, рекомендуемая суточная норма около 1,5 л
При отёках максимальный дневной объём 1—1,2 л.
Если болезнь не сопровождается отёчностью, рекомендуемая суточная норма около 1,5 л. При отёках максимальный дневной объём 1—1,2 л.
Классификация форм болезни (различия между степенями ГБ)
Основание для подразделения патологии — высота показателей тонометра. При этом оценивается систолическое давление (верхнее, показывает силу, с которой кровь выбрасывается в момент наибольшего напряжения сердца) и диастолический уровень (нижний, демонстрирует давление в период расслабления мышечного органа).
В случае расхождения показателей используют наибольший. Это позволяет установить гемодинамический тип патологии: классический (когда разница между верхним и нижним показателями находится в пределах 40-60 мм ртутного столба) или изолированный (выше или меньше указанного значения).
| Степень ГБ | Систолический показатель | Диастолический уровень |
| Первая (1) | 140-160 мм рт. ст. | 90-100 |
| Вторая (2) | 160-180 | 100-110 |
| Третья (3) | От 180 | Свыше 110 |
Клинический пример. Пациент с АД 185/100. По верхнему показателю имеет место ГБ 3 степени, по нижнему — второй. Оценивается наиболее высокий уровень. При этом пульсовое давление (разница между двумя цифрами) — 80 мм ртутного столба. Диагноз: изолированная артериальная гипертензия третьей степени.
Другая ситуация: среднесуточное давление 150 на 120. Систолический показатель отвечает чертам патологии 1 ст., второй — 3-й. Пульсовое давление — 30. Итог: Изолированная диастолическая гипертензия 3 степени.
Диета при гипертонии
Правильное и сбалансирование питание при гипертонии является залогом успешной борьбы с болезнью. Стоит помнить, что каждый лишний килограмм прибавляет цифры на тонометре. Главной задачей является прийти к оптимальному весу, если он не соответствует нормативам. Для нормализации давления необходимо соблюдать следующие рекомендации.
Сократить потребление соли. Поскольку натрий задерживает воду в организме, увеличивается объем циркулирующей крови, что сказывается на повышении давления. Норма соли будет составлять около 4 граммов. В идеале дополнительно солить пищу при приготовлении уже не нужно.
Чтобы нормализовать обмен веществ, необходимо выпивать достаточное количество жидкости, около 1,5 литров в сутки. Необходимо отдавать предпочтение чистой воде, отвару шиповника, а также «здоровым» супам.
Исключить из рациона кофе, крепкий чай и алкоголь.
Дробное питание
Важно распределить рацион таким образом, чтобы питаться равномерными порциями пять – восемь раз в день.
Снизить количество употребляемого мяса и животных жиров. Пациентам рекомендуется выбирать нежирное мясо – индейка, телятина, курица, кролик
Лучше всего готовить без масла, если мясо кажется пресным, можно добавить зелень и лимонный сок, которые заменят соль. Как можно реже стоит включать в рацион копчености, колбасы, сливочное масло.
Важно увеличить количество употребляемых овощей и продуктов, богатых калием и магнием: крупы, свекла, морковь, курага, капуста.
Рекомендуется отказаться от употребления кондитерских изделий с повышенным количеством сахара, предпочтение отдается сухофруктам, меду, продуктам из цельного зерна.
При гипертонии пациентам нельзя голодать. Строгие посты и диеты противопоказаны.
Инвалидность при гипертонии
Гипертония является серьезным заболеванием, и в ряде случаев пациентам положена инвалидность. Обычно она дается больным со второй – третьей стадией заболевания или при постоянном прогрессировании.
При гипертонии на 1 стадии врачебно-трудовая комиссия должна помочь при трудоустройстве, поскольку следует избегать повышенных нагрузок, работы по ночам и труда, связанного с контактами с опасными веществами.
При установлении инвалидности специальная врачебная комиссия оценивает нарушения, наличие осложнений, анамнез гипертонических кризов. Иногда уже при второй стадии гипертонии может быть поставлена третья группа.
Инвалидность второй группы могут получить пациенты со злокачественным течением болезни, в большинстве случаев она является нерабочей.
У пациентов с 3 степенью гипертонии может быть установлена первая группа инвалидности в случае:
- неуклонного прогрессирования;
- выраженной сердечной недостаточности;
- тяжелых нарушений в работе органов;
- пациент не может самостоятельно себя обслуживать, ограничен в передвижении и общении.
Понятие риска в диагнозе
Гипертония опасна своими осложнениями. Не секрет, что подавляющее большинство пациентов умирают или становятся инвалидами не от самого факта высокого давления, а от острых нарушений, к которым оно приводит.
Кровоизлияния в головной мозг или ишемические некрозы, инфаркт миокарда, почечная недостаточность – наиболее опасные состояния, провоцируемые высокими показателями АД. В этой связи для каждого больного после тщательного обследования определяется риск, обозначаемый в диагнозе цифрами 1, 2, 3, 4. Таким образом, диагноз строится из степени гипертензии и риска сосудистых осложнений (например, АГ/ГБ 2 степени, риск 4).
Критериями стратификации риска для пациентов с гипертонической болезнью служат внешние условия, наличие других заболеваний и обменных нарушений, вовлечение органов-мишеней, сопутствующие изменения со стороны органов и систем.
К основным факторам риска, отражающимся на прогнозе, относят:
- Возраст больного – после 55 лет для мужчин и 65 – для женщин;
- Курение;
- Нарушения липидного обмена (превышение нормы холестерина, липопротеидов низкой плотности, снижение липидных фракций высокой плотности);
- Наличие в семье кардиоваскулярной патологии среди кровных родственников моложе 65 и 55 лет для женского и мужского пола соответственно;
- Избыточная масса тела, когда окружность живота превышает 102 см у мужчин и 88 см у представительниц слабой половины человечества.
Перечисленные факторы считаются основными, но многие пациенты с АГ страдают диабетом, нарушением толерантности к глюкозе, ведут малоподвижную жизнь, имеют отклонения со стороны свертывающей системы крови в виде увеличения концентрации фибриногена. Эти факторы считают дополнительными, также увеличивающими вероятность осложнений.
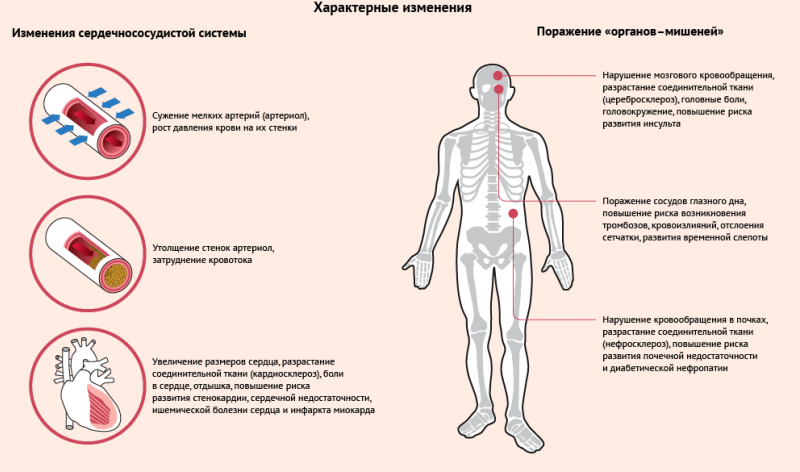
органы-мишени и последствия ГБ
Поражение органов-мишеней характеризует АГ начиная со 2 стадии и служит важным критерием, по которому определяется риск, поэтому обследование пациента включает ЭКГ, УЗИ сердца для определения степени гипертрофии его мышцы, анализы крови и мочи на показатели работы почек (креатинин, белок).
Прежде всего, от высокого давления страдает сердце, которое с повышенной силой толкает кровь в сосуды. По мере изменения артерий и артериол, когда стенки их теряют эластичность, а просветы спазмируются, нагрузка на сердце прогрессивно увеличивается. Характерным признаком, учитываемым при стратификации риска, считают гипертрофию миокарда, которую можно заподозрить по ЭКГ, установить при ультразвуковом исследовании.
О вовлечении почек как органа-мишени говорит повышение креатинина в крови и моче, появление в моче белка альбумина. На фоне АГ утолщаются стенки крупных артерий, появляются атеросклеротические бляшки, что можно обнаружить посредством УЗИ (сонные, брахиоцефальные артерии).
Третья стадия гипертонической болезни протекает с ассоциированной патологией, то есть связанной с гипертонией. Среди ассоциированных заболеваний для прогноза наиболее важны инсульты, транзиторные ишемические атаки, инфаркт сердца и стенокардия, нефропатия на фоне диабета, недостаточность почек, ретинопатия (поражение сетчатки) по причине АГ.
К примеру, у пациента давление соответствует гипертонической болезни 1 степени, но при этом он перенес инсульт, значит, риск будет максимальный – 4, даже если инсульт – единственная проблема помимо АГ. Если давление соответствует первой-второй степени, а из факторов риска можно только отметить курение и возраст на фоне вполне хорошего здоровья, то риск будет умеренным – ГБ 1 ст. (2 ст.), риск 2.
Для наглядности понимания, что означает показатель риска в диагнозе, можно свести все в небольшую таблицу. Определив свою степень и «сосчитав» перечисленные выше факторы, можно определить риск сосудистых катастроф и осложнений гипертонии для конкретного пациента. Цифра 1 означает низкий риск, 2- умеренный, 3 – высокий, 4 – очень высокий риск осложнений.
| Факторы риска | АД 130-139/85-89, риск | ГБ (АГ) 1, риск | ГБ 2, риск | ГБ 3, риск |
|---|---|---|---|---|
| отсутствуют | 1 | 2 | 3 | |
| 1-2 | 1 | 2 | 2 | 4 |
| более трех факторов/поражение «мишеней»/диабет | 3 | 3 | 3 | 4 |
| ассоциированная патология | 4 | 4 | 4 | 4 |
Низкий риск означает вероятность сосудистых катастроф не более 15%, умеренный – до 20%, высокий риск говорит о развитии осложнений у трети больных из этой группы, при очень высоком риске осложнениям подвержены более 30% больных.
О терапии
Лечение любого типа гипертонии предусматривает обязательное комплексное воздействие, избавиться от болезни одним чудо-лекарством невозможно. Говорить о полном излечении можно только на начальной стадии недуга, в то время как 3 стадия, особенно при 4 риске в качестве лечения предусматривает использование поддерживающей терапии, которая остановит прогресс недуга.
Схема терапии имеет в себе следующие составляющие:
Медикаменты. Различные препараты из фармацевтических групп, каждый из которых оказывает определенное влияние на организм, способствующее снижению давления. Это лекарства из ингибиторов АПФ (к примеру, Каптоприл), диуретики (мочегонные средства, чаще всего Фуросемид или Гидрохлортиазид), медикаменты, тормозящие выработку кальция в организме (такие как Верапамил), арендоблокаторы группы бета (Антенолол и Метопролол), а также стопоры выработки антиотензина. В качестве последнего лекарства медики практикуют назначение Ирбесатрана. Вспомогательными препаратами выступают ноотропы, средства для поддержания сосудов, лекарства, восстанавливающие баланс калия и обмен веществ в мозговом отделе головы.
Отказ от вредных привычек и полная смена образа жизни. Алкоголь и курение негативно сказываются не только на состоянии сосудов, но и на мозговой деятельности в целом. На ранних этапах гипертонии отказ от вредных привычек может привести к полному выздоровлению без применения лекарственных препаратов
Также важно добавить в ежедневную деятельность минимальную физическую активность, предпочтительно на свежем воздухе. К примеру, это могу быть прогулки по парку в быстром темпе или бассейн
Однако введение любой физической активности и лечебной физкультуры требует предварительного согласования с врачом. При четвертом риске гипертонической болезни третьей степени излишние физические и эмоциональные нагрузки противопоказаны.
Пересмотр рациона питания. Корректировки необходимо подвергнуть не только наименование продуктов и их качество, но и способ приготовления пищи. Для разгрузки сосудов необходимо отказаться от жирного, копченого, слишком соленого и острого. Основой меню являются фрукты, овощи, нежирная молочная продукция, орехи. Мясо разрешается в вареном виде или приготовленное на пару. Аналогичным способом обрабатывается и рыба. Если имеется предрасположенность к отекам, следует уменьшить количество жидкости, поступающей в организм. Важно помнить, что питание при гипертонии такой запущенной стадии – это уже не диета, а питание на постоянной основе, вместе с измененным образом жизни. В качестве питья позволительно использовать простую воду, травяные настойки и чаи, запрещено употреблять газированную воду и кофе.
Диета при гипертонии 3 степени
Диета при гипертонии 3 степени это важная составляющая правильного лечения. Человек должен исключит из своего рациона продукты, которые наносят вред и на их место поставить полезную пищу. Стоит отметить и тот факт, что ни в коем случае нельзя переедать. Пациенту следует питаться малыми порциями и часто. Диета может составляться как лечащим врачом, так и формироваться самим пациентом. Ниже будет приведено примерное меня на неделю.
- Понедельник. На завтрак нужно скушать мясное суфле и молочную кашу. Все это запивается чаем. Завтрак получается сытным, но при этом он не оставляет чувство тяжести в организме. Буквально через пару часов можно скушать яблоко. На обед подойдет суп на курином бульоне и рис с куриным мясом. Все это запивается компотом. Не нужно пропускать полдник, для него прекрасно подойдут сухарики с сахаром и отваром шиповника. На ужин заливная рыба с морковью, перед сном стакан кефира.
- Вторник. На завтрак гречневая каша, выпить можно чай с молоко. Во второй день диеты включается второй завтрак. В этот период можно выпить отвар сушеной черной смородины или морковный сок. На обед подойдет борщ на отваре из пшеничных отрубей и рисовый плов с курагой. Запить все это рекомендуется отваром шиповника. На полдник подойдет фруктовый сок. Ужин отсутствует. Перед сном отвар шиповника.
- Среда. На завтра гречневая или овсяная каша вместе с яблоками и морковью. Выпить можно чай. На второй завтрак подойдет размоченная курага. К обеду стоит приготовить борщ, жареное мясо, лиственный салат и кисель из черной смородины. На полдник подойдут свежие яблоки. Ужин – морковные котлеты, творожное суфле и чай с лимоном. Перед сном отвар шиповника.
- Четверг. Завтрак: творог с черствым хлебом, масло, джем и чай. На второй завтрак сухарики с овощным или фруктовым соком. К обеду можно приготовить отварную рыбу, пюре или рагу из овощей. Запить все это необходимо морковным соком. На полдник яблока, на ужин каша гречневая вместе с простоквашей. Перед сном стакан кефира.
- Пятница. На завтрак молочная каша вместе с булкой. На второй завтрак фрукты. К обеду овощной суп с вермишелью и мясные тефтели. На десерт можно съесть печеное сладкое яблоко. На полдник кефир, на ужин ленивые вареники и чай с молоком. Вечером – отвар шиповника.
- Суббота. На завтрак яйцо всмятку, черствый хлеб и мед с молоком. На второй завтрак фруктовый сок. К обеду овощной суп и суфле из творога. Можно приготовить немного винегрета или любого другого салата на растительном масле. Запивается все сливовым компотом. На полдник желе или мусс из фруктов. К ужину вареный картофель и немного нежирной ветчины.
- Воскресенье. На первый завтрак гречневая каша и салат из капусты, кофе с молоком. Ко второму завтраку необходимо размочить изюм и приготовить овощной сок. На обед картофельный суп без мяса и рисовый плов. К полднику – размоченная курага. На ужин заливная рыба, картофельные котлеты и чай с молоком. Перед сном выпить стакан кефира. Гипертония 3 степени подразумевает употребление всех вышеописанных продуктов, но меню может меняться в зависимости от личных предпочтений.
Степени гипертонической болезни
ВАЖНО ЗНАТЬ!
Шокирующая статистика! Гипертония самое распространённое заболевание сердечно-сосудистой системы. Установлено, что ею страдают 20—30% взрослого населения. С возрастом распространенность болезни увеличивается и достигает 50—65%. Последствия высокого давления известны всем: это необратимые поражения различных органов (сердца, мозга, почек, сосудов, глазного дна). На более поздних стадиях нарушается координация, появляется слабость в руках и ногах, ухудшается зрение, значительно снижаются память и интеллект, может быть спровоцирован инсульт. Чтобы не доводить до осложнений и операций, люди, наученные горьким опытом для понижения давления дома пользуются… Читать далее »
Гипертонию делят по показаниям артериального давления по степеням: от 1-ой до 3-ей. Чтобы определить склонность к гипертонии, необходимо измерить АД на обеих руках. Отличие в 10-15 мм.рт.ст. между замерами АД указывает на церебро-васкулярные заболевания.
Сосудистый хирург Коротков внедрил метод звукового, аускультативного измерения АД. Оптимальным давлением считается 120/80 мм.рт.ст., а нормальным – 129/89 (состояние предгипертензии). Существует понятие высоконормального АД: 139/89. Непосредственно сама классификация гипертонии по степеням (в мм.рт.ст.) выглядит следующим образом:
- 1-я степень: 140-159/85-99;
- 2-я степень: 160-179/100-109;
- 3-я степень: выше 180/110.
Определение степени гипертензии происходит на фоне полного отсутствия медикаментозного лечения гипотензивными препаратами. Если пациент вынужден по состоянию здоровья принимать лекарства, то измерение проводится на максимальном снижении их дозировки.
В некоторых медицинских источниках можно встретить упоминание об артериальной гипертензии 4 степени (изолированная систолическая гипертензия). Состояние характеризуется повышением верхнего давления при нормальном нижнем – 140/90. Клиника диагностируется у лиц преклонного возраста и пациентов с гормональными нарушениями (гипертиреоз).
Лечение
В диагностике заболевания могут принимать участие терапевт, кардиолог, невропатолог. На первой стадии гипертоническую болезнь можно лечить в домашних условиях. Для нормализации давления рекомендуют устранение негативных внешних факторов и полноценный отдых, но целый день лежать на диване тоже не стоит. Регулярные прогулки помогут укрепить сердечно-сосудистую систему. Прием лекарственных препаратов здесь не требуется. Вместо них пациенту рекомендуют:
- нормализовать свой вес;
- отказаться от вредных привычек;
- исключить переживания и стрессы;
- соблюдать режим работы и отдыха;
- правильно питаться.
Диета – важное условие лечения любой стадии гипертонии. Для уменьшения давления необходимо ограничить употребление соли до 5–6 г в сутки
Ее избыток вызывает повышение объема циркулирующей крови, что провоцирует подъем давления. Что касается питьевого режима, необходимо употреблять около 1,5 л в день. Рацион должен включать следующие продукты и блюда:
- белковый омлет и яйца всмятку;
- растительные масла;
- салаты из свежих овощей;
- сухофрукты;
- кислые фрукты и ягоды (крыжовник, яблоки, сливы, инжир);
- лиственную зелень;
- желе из фруктов и ягод;
- мармелад;
- вчерашний или подсушенный хлеб;
- обезжиренные кисломолочные продукты;
- цикорий;
- бобовые;
- нежирные сорта рыбы, включая судака, треску, щуку, карпа;
- телятину, говядину, курицу, индейку.
При гипертонии разрешены все виды кулинарной обработки, кроме жарки. Допускается варить, запекать, готовить на пару. Тушить продукты рекомендуется не очень часто. Питаться необходимо до 4–5 раз в день небольшими порциями массой около 200 г. Еда не должна быть слишком горячей, поскольку это возбуждает нервную систему. Оптимальная температура – 15–65 градусов. К запрещенным продуктам относятся:
- сливки, жирные молоко, творог и сметана;
- свежий хлеб из муки высшего сорта;
- наваристые бульоны и супы на их основе;
- острые и жирные сыры;
- маргарин и кулинарный жир;
- варенье, мед;
- алкоголь;
- субпродукты;
- чеснок, шпинат, редис, дайкон, репа;
- сладости;
- хрен, горчица, перец;
- копчености;
- колбасы;
- крепкий чай и кофе;
- яйца жареные и вкрутую;
- жирная рыба;
- баранина, гусь, свинина, утка.
С гипертонической болезнью второй стадии справляются уже при помощи приема лекарств. Причина в том, что без медикаментов давление не приходит в норму. Основными при гипертонии являются гипотензивные средства. К таким относят лекарства из разных фармакологических групп. Они снижают давление, но разными путями. При гипертонической болезни 2 стадии применяются следующие препараты:
- Дезагреганты: Аспирин, Клопидогрель, Тиклодипин, Дипиридамол. Это лекарства, разжижающие кровоток. Они необходимы для предотвращения тромбообразования, риск которого существует при гипертонии.
- Гиполипидемические и гипогликемические средства: Гликлазид, Левотироксин натрия, Крестор. Первые снижают уровень холестерина, вторые – глюкозы. Чаще используются, если причиной высокого давления являются лишний вес и сахарный диабет.
- Блокаторы кальциевых каналов: Амлодипин, Кордипин, Верапами, Диалтизем. Являются антагонистами кальция, вызывают расширение просвета сосудов, за счет чего давление снижается.
- Диуретики: Фуросемид, Верошпирон, Индапамид. Это мочегонные средства, которые выводят из организма лишнюю жидкость, за счет чего уменьшается объем циркулирующей крови. В результате артериальное давление снижается.
Острые приступы гипертонии 3 стадии лечат в условиях стационара. Уже дома пациенту приходится принимать лекарства, иногда сразу несколько. Медикаменты подбирают индивидуально для каждого больного. Врач может назначить:
- Альфа- и бета-блокаторы: Анаприлин, Бисопролол, Теразозин, Клонидин. Они угнетают альфа- или бета-рецепторы, что способствует расслаблению сосудистых стенок.
- Антагонисты ангиотензина 2: Теветен, Микардис, Атаканд, Вальсакор. Не дают этому ферменту провоцировать напряжение сосудов, на фоне чего отмечаются скачки артериального давления.
- Ингибиторы ангиотензинпревращающего фермента (АПФ): Зокардис, Каптоприл, Престариум. Блокируют указанное вещество, из-за чего устраняются спазмы сосудов.
- Седативные препараты: Диазепам, Ново-пассит, Феназепам. Используются, если причиной гипертонии являются стрессы и психоэмоциональные перегрузки.
Как протекает симптоматическая артериальная гипертензия
САГ, сопровождаемая каким-либо конкретным заболеванием, имеет свои отличительные признаки, обусловленные характером его течения, формой, степенью и особенностью развития. Например, почечная патология запущена ишемией почки, а основным механизмом, повышающим артериальное давление, является повышенная активность прессорных и снижение деятельности депрессорных почечных агентов.
Повышение уровня АД при болезнях эндокринной системы главным образом происходит из-за ускоренного синтеза какого-либо гормона. Характер эндокринной патологии определяет вид гиперпродуцируемых гормонов: глюкокортикоидов, альдостерона, АКТГ, катехоламинов, СТГ или других.
Органические изменения, а не функциональные, как при гипертонии, провоцируют ишемию и сбои в центрах регуляции артериального давления, что приводит к органическим поражениям центральной нервной системы.
Гемодинамическая САГ возникает по причине поражений сердца и крупных артерий, тогда повышение артериального давления не является единым механизмом, его определяет характер поражений, среди которых могут быть:
- ухудшение эластичности дуги аорты при ее атеросклерозе, нарушение функционирования депрессорных зон;
- застойная сердечная недостаточность с повышением вязкости крови, увеличение объема циркулирующей крови, уменьшение сердечного выброса вместе с сужением сосудов, вторичный гиперальдостеронизм;
- избыток крови в сосудах, расположенных выше места сужения аорты, сопровождающийся почечной репрессорной ишемией;
- недостаточность клапана аорты, когда увеличивающийся приток крови к сердцу ускоряет ее выброс в аорту; полная атриовентрикулярная блокада, увеличивающая продолжительность диастолы.