Экссудативный плеврит: что важно знать о заболевании
Содержание:
Как определить врага – проявления болезни
Определить воспаление плевральных листков можно по следующим характерным признакам:
- болезненным ощущениям в области грудной клетки;
- учащению дыхания (дыхание становится поверхностным);
- сухому кашлю, возникающему рефлекторно в ответ на раздражение плевры;
- ухудшению общего состояния.



У больного может повышаться температура. Но чаще она держится на уровне субфебрилитета. Из-за дыхательной недостаточности возможно увеличение шейных лимфоузлов. Также нижняя часть пораженной половины грудной клетки может отекать, что выражается в утолщении складки.
 Больные жалуются на резкие болезненные ощущения. В норме жидкость, содержащаяся в полости плевры, обеспечивает скользящие движения легких при дыхании.
Больные жалуются на резкие болезненные ощущения. В норме жидкость, содержащаяся в полости плевры, обеспечивает скользящие движения легких при дыхании.
При отсутствии жидкости листки трутся между собой, раздражая нервные рецепторы. Такое раздражение и становится причиной появления сильной, иногда невыносимой боли.
Боль усиливается при растяжении плевры, когда человек наклоняет туловище в здоровую сторону.
Облегчить состояние можно, если лечь на больную сторону, ограничив ее подвижность. Выраженность тех или иных проявлений зависит от степени тяжести заболевания, возраста пациента и индивидуальных особенностей организма.
К симптомам диафрагмального плеврита относится боль, отдающая в шею и область живота. Отмечается напряжение брюшных мышц, провоцирующих развитие острых воспалительных процессов в органах брюшной полости. Выслушать трение плевральных листков с помощью фонендоскопа в данном случае не удается.
Факторы развития
Значительная часть экссудативных плевритов провоцируется инфекциями и представляет собой осложнение патологических алгоритмов в области легких. Не менее 80% ситуаций идентифицируют у больных, столкнувшихся с туберкулезом легочной области, история болезни которых длится не менее одного года.
Экссудативный плеврит, сопряженный с форсированным характером развития, может идентифицироваться при воспалении легких, бронхиальном эктазе, абсцессе в области легкого и абсцессе поддиафрагмального типа. Гораздо реже экссудативная форма плеврита представляет собой дальнейший этап в формировании сухого плеврита, причины формирования которого до конца не изучены.
Как описать плеврит на рентгенограмме
Техника описания плевритов унифицирована, независимо от формы. Такой подход помогает врачу точно и с минимальными погрешностями поставить диагноз, а также не дает возможности пропустить ни одной патологии при анализе снимка.
Общая схема, которая составляется рентгенологом, такая:
- Тени мышц грудины и грудино-ключичных сочленений.
- Система костная.
- Как располагаются купола диафрагмы.
- Синусы.
- Корневая система легких.
- Поля легких.
- Щели между долей.
- Средостение.
- Томограммы дополнительные.
Общий анализ изменений
Общий анализ должен быть описан по алгори:
- положение;
- число;
- форма;
- размеры;
- интенсивность;
- рисунок;
- контуры;
- смещаемость.
Благодаря такой структуре описания легко отслеживается динамика развития болезни.
Как выглядит скопление жидкости в плевре
При отсутствии воспалительных процессов серозные листки на снимке не видны. Если у пациента выпотной плеврит легких, рентген покажет количество жидкости, превышающее 200-250 мл (ее отчетливо видно на снимках).
Однако врач, проводящий рентген, не может указать в заключении, что он видит плеврит на рентгене, а может только написать симптомы, указывающие на наличие заболевания. В данном случае главным признаком будет наличие жидкости.
Количество жидкости в полости и подвергшейся обратному всасыванию листками плевры составляет картину плеврита ЭФ. Даже самый маленький выпот можно заподозрить при наличии непрямых признаков:
- Диафрагма расположена высоко.
- Плохая ее подвижность.
- Резко увеличилось пространство между газовым пузырем и легочным полем (до 1,5 см при норме не более 0,5 см).
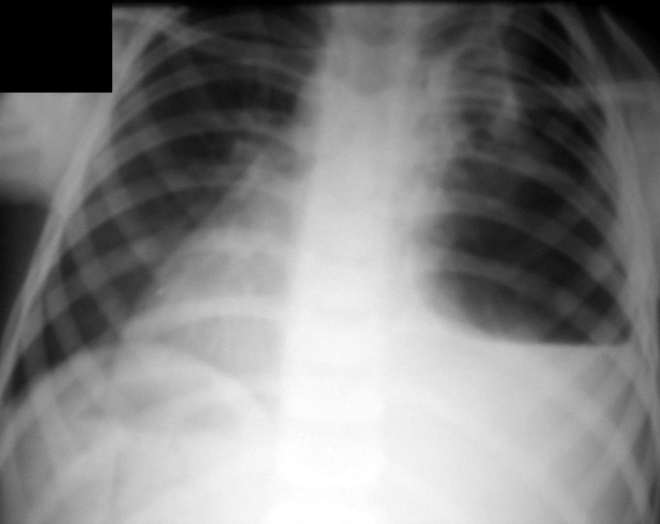
Самая показательная характеристика для врача-рентгенолога – синусы. В норме – это свободные уголки, которые направлены книзу. Скопление жидкости на снимке легких визуализируется в виде затемнения. Поэтому его нередко путают с воспалением тканей легкого.
Еще одним признаком наличия жидкости является затемнение в плевральных щелях. Такое затемнение называют плащевидным (покрывает всю поверхность легких).
Рентгенологи знают, что когда объем жидкости увеличивается, то верхняя граница темного участка на снимке становится более гладкой. Степень гидроторакса (сильный выпот в щель плевры различного характера) определяется по уровню и ребрам этой границы. Однако, как показывает практика, таких масштабов плеврит на рентгенограмме достигает достаточно редко, ограничиваясь синусами.
Патогенез и классификация
- Воздействие микроорганизмов на плевру. Они проникают внутрь такими путями, как:
- контактный (киста с нагноением, пневмония, туберкулез, абсцесс);
- лимфогенный (ток тканевой жидкости ретроградным путем);
- через прямое инфицирование из-за нарушения целостности тканей (раны, операции, травмы);
- гематогенный.
- Повышенная проникающая способность лимфатических и кровеносных сосудов в связи с наличием васкулита либо из-за влияния токсических продуктов (опухоли, эндотоксины), при ферментах, расщепляющих белок (при остром панкреатите).
- Блокада путей оттока лимфы и нарушение ее циркуляции.
- Аллергия (местная, общая).
Классифицируется заболевание по нескольким показателям.
По этиологии плеврит может быть:
- Инфекционным.
- Неинфекционным (травмы, опухоли, аутоимунные и др.).
По характеру экссудата различают:
- гнойный;
- хилезный;
- гнилостный;
- холестериновый;
- фибринозный;
- серозный;
- геморрагический;
- эозинофильный.
По фазе:
- хронический;
- острый;
- подострый.
По распространенности:
- диффузный;
- осумкованный;
- костодиафрагмальный;
- междолевой;
- парамедиастинальный;
- паракостальный;
- опикальный;
- диафрагмальный.
Экссудативная форма
Экссудативный плеврит характеризуется такими симптомами: одышка, слабость, потливость, повышенная температура тела, озноб, плохой аппетит. В зависимости от разновидности заболевания могут появляться отеки верхней части туловища, осиплость, тахикардия, приглушенные тона в сердце.

Фибринозная форма
Возникает в результате скопления большого количества фибрина там, где есть повреждение плевры. Его симптомами являются болевые ощущения в области грудной клетки, которые усиливаются при дыхании и кашле, слабость общего характера, температура тела субфебрильная, легкие становятся менее подвижными, прикосновение к грудным мышцам вызывает боль. При данном заболевании боль сосредотачивается в верхней части живота или в области шеи.
При обеих формах лабораторные анализы показывают превышение СОЭ и лейкоцитов, низкий уровень железа (ОАК), сиаловых кислот, серомукоида и фибрина, и глобулинов (БАК). Анализ плевры покажет большое содержание белка, плотность больше 1.018, количество лактатдегидрогеназы более 1,6 ммоль, положительный ответ на пробу Ривальта, нейтрофилы в остатке, эмпиема (скопление гноя характерно при ЭФ). Рентген при плеврите ФФ его не распознает, но установить признаки главного заболевания (например, туберкулеза, пневмонии или опухоли) поможет.
Лечение плевритов
Основная терапия при плевритах направлена на устранение этиологии и снятие острых болезненных симптомов заболевания. Для лечения плевритов, источником которых являются пневмонии, пульмонолог назначает курс антибиотиков и диету. При туберкулезных плевритах требуется тщательная диагностика систем организма, комплекс специфической терапии (изониазид, рифампицин, стрептомицин) и контроль фтизиатра.
Для лечения ревматических плевритов назначают:
- анальгетики;
- иммуномодуляторы;
- курс физиотерапии;
- мочегонные препараты;
- глюкокортикостероиды,
- сердечно-сосудистые средства;
- нестероидные противовоспалительные препараты.
Опасность для жизни представляет экссудативный плеврит с большим объемом выпота. Для удаления экссудата проводят торакоцентез (плевральную пункцию) или дренирование. Чтобы не спровоцировать сердечно-сосудистые осложнения резким выправлением легкого и смещением его в плевральной полости, за раз можно удалить не более 1,5 л выпота. После снятия острых симптомов экссудативного плевритадля лучшего восстановления функции легких рекомендованы: ручной и вибрационный массаж, электрофорез, дыхательная гимнастика.
Терапия гнойных плевритов включает:
- обеззараживание плевральной полости антисептиками;
- внутриплевральные инъекции антибиотиков;
- прием ферментов и гидрокортизона.
При лечении рецидивирующих экссудативных плевритов для склеивания листков плевры назначают введение химиопрепаратов или талька в плевральную полость. Для терапевтической коррекции сухих плевритов, помимо симптоматического медикаментозного лечения, делают тугую компрессию грудной клетки, проводят курс электрофореза и согревающих компрессов. Хорошо справиться с кашлем помогают активные препараты: этилморфина гидрохлорид, кодеин и дионин.
Пациентам с диагнозом «сухой плеврит» назначают:
- противовоспалительные препараты;
- дыхательную гимнастику;
- иммуномодуляторы.
Хронический плеврит, осложненный другими патологиями, требует проведения хирургического лечения с декорткацией легкого — плевроэктомии. Оперативную коррекцию (паллиативной плевроэктомии) проводят также в клиниках онкологии при развитии на легком или плевре онкологической опухоли.
Лечение плеврита в домашних условиях
Для того чтобы не усугубить воспаление и предотвратить развитие необратимых патологий, лечение плеврита на дому следует проводить под контролем врача, после тщательной диагностики и назначения курса медикаментов.
Первоначальной задачей при терапии является удаление причины развития плеврита (инфекции, деформации, генетической аномалии). Далее проводится снятие симптоматики и обеспечение условий для полного восстановления организма. Пациентам назначают антибактериальную и иммуностимулирующую терапию, полноценное питание, питьевой режим и покой.
Для лечения плеврита легких в домашних условиях в качестве отхаркивающего и противовоспалительного средств рекомендованы настои трав: липового цвета, корня солодки, листьев мать-и-мачехи, травы подорожника, плодов фенхеля, коры ивы белой, спорыша.
Диагностика
Начальный диагноз выставляется на основании внешнего осмотра, жалоб пациента, данных анамнеза. Обязательна при сухом плеврите аускультация — выслушивание звуков, образующихся в процессе функционирования органов дыхательной системы. При поражении легких это диагностическое мероприятие весьма информативно. Плеврит проявляется ослаблением дыхания, шумом трения плевры. В процессе пальпации пациент жалуется на болезненность из-за повышения тонуса скелетной межреберной мускулатуры.
Рентген при сухом плеврите является обязательным инструментальным исследованием. Что можно обнаружить на полученных изображениях:
- облитерацию синусов;
- ограниченное движение диафрагмы в спокойном состоянии;
- неровность, утолщение диафрагмы.
В диагностике сухого плеврита используется ультразвуковое исследование. Оно необходимо для обнаружения патологического экссудата, определения его количества и локализации. Также УЗИ и рентген помогают исключить межреберную невралгию, воспаление мышц, перелом ребер, стенокардию. Проводятся и биохимические исследования для установления видовой принадлежности патогенных микроорганизмов и их чувствительности к антибактериальным препаратам.
Симптомы
Клиническая картина плеврита делится на сухую и экссудативную.
Симптомы экссудативного плеврита:
- общее недомогание, вялость, субфебрильное повышение температуры тела;
- боль в груди, одышка усиливаются, постепенное повышение жара – так происходит из-за коллапса легкого, органы средостения сдавливаются.
Острый серозный плеврит обычно имеет туберкулезное происхождение, характеризуется тремя стадиями:
- В начальном периоде (экссудативном) отмечается сглаживание или даже выбухание межреберного пространства. Органы средостения смещаются в здоровую сторону под воздействием большого количества жидкости в плевральной щели.
- Период стабилизации характерен уменьшением острых признаков: температура падает, боли в груди и одышка проходят. На данном этапе может проявиться плевральное трение. В острой фазе анализ крови показывает большое скопление лейкоцитов, которое постепенно приходит в норму.
- Часто бывает, что жидкость накапливается над диафрагмой, поэтому при вертикальном рентгене ее не видно. В этом случае необходимо произвести исследование в позиции на боку. Свободная жидкость легко перемещается в соответствии с положением туловища больного. Зачастую ее накопления сконцентрированы в щелях между долями, а также в области купола диафрагмы.
Симптомы сухого плеврита:
- грудная боль;
- общее нездоровое состояние;
- сухое покашливание;
- субфебрильная температура тела;
- локальные боли (в зависимости от места поражения);
- при пальпации ребер, глубоком дыхании, кашле болевые ощущения усиливаются.
В остром течение заболевания врач аускультативным путем диагностирует плевральный шум, который не прекращается после надавливания стетоскопом или кашля. Сухой плеврит, как правило, проходит без каких-либо негативных последствий – разумеется, при адекватном алгоритме лечения.
Гнойный плеврит вызван попаданием гноя в плевральную полость, где он имеет тенденцию к накапливанию. Следует учесть, что нетуберкулезная эмпиема относительно благополучно поддается лечению, однако при неадекватном алгоритме действий может перейти в более сложную форму. Туберкулезная эмпиема протекает тяжело, может быть хронической. Больной значительно теряет в весе, задыхается, испытывает постоянный озноб, мучается приступами кашля. Кроме того хроническая форма данной разновидности плеврита вызывает амилоидоз внутренних органов.
В случае не оказания оптимальной помощи возникают осложнения:
- остановка дыхания;
- разнесение инфекции по всему организму с током крови;
- развитие гнойного медиастинита.
Лечение
Сразу после диагностики проводится не только лечение сухого плеврита, но и спровоцировавшей его патологии. Терапия направлена на уничтожение инфекционных возбудителей, купирование воспалительного процесса и предупреждение его распространения в дыхательной системе.
Фармакологические препараты
Фото с сайта borimed.com
Патогенетическое лечение сухого плеврита заключается в курсовом приеме антибактериальных средств. При туберкулезе это Рифампицин, Изониазид, Стрептомицин. А в терапии других инфекций используются антибиотики таких групп:
- макролиды — Кларитромицин, Эритромицин, Азитромицин;
- полусинтетические пенициллины, в состав которых входит клавулановая кислота, — Панклав, Амоксиклав, Аугментин;
- цефалоспорины — Цефотаксим, Цефтриаксон, Цефазолин.
После антибиотикотерапии назначается прием эубиотиков для восстановления кишечной микрофлоры. Наиболее терапевтически эффективны Линекс, Лактобактерин и Бифидумбактерин. Если выявлено вирусное происхождение сухого плеврита, то обычно противовирусные средства используются редко. Только при его остром, рецидивирующем течении в терапевтические схемы включаются препараты с доказанной эффективностью, например, Тамифлю.
Для купирования воспаления, устранения болей, снижения температуры тела используются нестероидные противовоспалительные средства. Применяются они и в виде растворов для парентерального введения, но чаще их назначают в форме таких таблеток, как:
- Диклофенак.
- Ибупрофен.
- Кетопрофен.
- Мелоксикам.
- Нимесулид.
НПВС не предназначены для приема дольше 10-14 дней. Нестероидные противовоспалительные средства комбинируются с ингибиторами протонного насоса для профилактики изъязвления слизистой оболочки желудка. Если сухой плеврит развился на фоне аутоиммунной патологии, то лечение не обходится без глюкокортикостероидов — Метилпреднизолона, Дипроспана, Флостерона.
Снизить выраженность болей, усиливающихся при надрывном, приступообразном кашле, помогает прием средств с кодеином. Они блокируют кашлевой центр, улучшают работу дыхательной системы. Из местных препаратов практикуется применение горчичников, мазей и гелей с разогревающим эффектом.
Немедикаментозная терапия
Терапевтический эффект от приема препаратов усиливается использованием методов немедикаментозного лечения. Больным рекомендуется туго бинтовать грудную клетку для снижения интенсивности болей, возникающих при каждом вдохе. Как еще можно лечить сухой плеврит:
- соблюдать постельный режим, максимально уменьшить двигательную активность;
- принимать не менее 2 литров жидкости ежедневно;
- исключить из рациона питания продукты с большим количеством соли, провоцирующих формирование отеков.
Лечение плеврита
Лечение плеврита медикаментами
противовоспалительные, десенсибилизирующие и пр.определенной при микробиологическом исследовании или выявленной каким-либо другим методом Препараты, используемые для лечения плеврита
| Группа препаратов | Основные представители | Механизм действия | Дозировка и способ применения |
| Антибиотики | Ампициллин с сульбактамом | Взаимодействует с клеточной стенкой чувствительных бактерий и блокирует их размножение. | Применяется в виде внутривенных или внутримышечных инъекций в дозе от 1,5 – 3 до 12 грамм в сутки в зависимости от тяжести заболевания. Не применяется при внутрибольничных инфекциях. |
| Имипенем в сочетании с Циластатином | Подавляет продукцию компонентов клеточной стенки бактерии, тем самым, вызывая их гибель. | Назначается внутривенно или внутримышечно в дозе 1 – 3 грамма в сутки в 2 – 3 приема. | |
| Клиндамицин | Подавляет рост бактерий путем блокирования синтеза белков. | Применяется внутривенно и внутримышечно в дозе от 300 до 2700 мг в сутки. Возможен прием внутрь в дозе 150 – 350 мг каждые 6 – 8 часов. | |
| Цефтриаксон | Нарушает синтез компонентов клеточной стенки чувствительных бактерий. | Препарат вводится внутривенно или внутримышечно в дозе 1 – 2 грамма в сутки. | |
| Мочегонные препараты | Фуросемид | Увеличивает выведение воды из организма путем воздействия на канальцы почек. Снижает обратное всасывание натрия, калия и хлора. | Назначается внутрь в дозе 20 – 40 мг. При необходимости может вводиться внутривенно. |
| Регуляторы водно-электролитного баланса | Физиологический раствор и раствор глюкозы | Ускоряет почечную фильтрацию за счет увеличения объема циркулирующей крови. Способствует выведению токсичных продуктов распада. | Вводится путем медленных внутривенных вливаний (с помощью капельных инфузий). Дозировка определяется индивидуально, в зависимости от тяжести состоянии. |
| Нестероидные противовоспалительные препараты | Диклофенак, ибупрофен, мелоксикам | Блокируют фермент циклооксигеназу, который принимает участие в продукции ряда провоспалительных веществ. Обладают обезболивающим эффектом. | Дозировка зависит от выбранного препарата. Могут назначаться как внутримышечно, так и внутрь в виде таблеток. |
| Глюкокортикостероиды | Преднизолон | Блокируют расщепление арахидоновой кислоты, тем самым предотвращая синтез провоспалительных веществ. Снижают иммунитет, поэтому назначаются только совместно с антибактериальными препаратами. | Внутрь или внутримышечно в дозе 30 – 40 мг в сутки на протяжении короткого периода времени. |
Когда нужна пункция при плеврите?
торакоцентезОтносительными противопоказаниями к проведению плевральной пункции являются следующие состояния:
- патологии свертывающей системы крови;
- повышенное давление в системе легочной артерии;
- хроническая обструктивная болезнь легких в тяжелой стадии;
- наличие только одного функционального легкого.
при небольшом объеме скопившейся жидкоститак как это позволяет сохранить наиболее высокий уровень жидкости
Особенности развития заболевания и симптоматика
Если подробнее рассматривать этиологию заболевания, то сухой плеврит – форма осложнения заболеваний, формирующихся и распространяющихся на тканях легкого и других органов дыхания, непосредственно контактирующих с плевральной полостью. Также сухой плеврит может проявляться как системное заболевание – инфекционное или неинфекционное. Плеврит возникает на фоне туберкулеза, воспаления легких или абсцесса легкого.
Поражение тканей легкого и плевральной полости приводит к нагноению, на фоне которого и начинается воспалительный процесс – основа плеврита. Помимо легких и плевры это заболевание поражает ткани почек и соединительные ткани, воспаленные ревматизмом.
Инфекционная форма плеврита возможна в том случае, если в плевральную полость проникает возбудитель инфекции и создает там очаг воспаления.
Такая форма заболевания характеризуется сильной отечностью плевральных листиков, а также скоплением лейкоцитов – белых кровяных телец, возникающих как естественная реакция организма на развитие инфекции. Благодаря переизбытку лейкоцитов плеврит можно диагностировать с помощью общего анализа крови. Также для диагностики могут использоваться анализы воспалительных жидкостей, например, экссудаты или выпоты.
В процессе течения болезни все воспалительные жидкости понемногу рассасываются, что также дает необходимую информацию о стадии и развитии заболевания. Если в экссудате повышенное содержание белка, то на плевральные листки выпадает фибринозный налет.
В наиболее запущенных случаях наблюдается полное или частичное зарастание плевральной полости, что приводит к возникновению дыхательной недостаточности.
Основную симптоматику плеврита дополняют прочие проявления исходного заболевания – туберкулеза, абсцесса легких или пневмонии. При этом общее физическое состояние больного существенно не ухудшается, страдают только легкие и ткани грудины вокруг них.
Температура тела повышается лишь в случае активности воспалительных процессов. Если иммунная система пытается побороть воспаление с помощью терморегуляции, во-первых, повышается потоотделение, а, во-вторых, появляется слабость больного.
У сухого плеврита симптомы в большинстве своем неявные, но есть один, на который следует обратить внимание, так как именно он в большинстве рассматриваемых случаев позволяет поставить диагноз. Речь идет об острой боли в груди на вдохе и выходе
Усиление болевых ощущений происходит во время приступов кашля, а также при наклонах туловища. Из-за боли пациент начинает дышать часто и неглубоко. Чтобы на время избавиться от боли многие ложатся горизонтально на больной бок, ограничивая таким способом движение грудной клетки и облегчая свое состояние
Речь идет об острой боли в груди на вдохе и выходе. Усиление болевых ощущений происходит во время приступов кашля, а также при наклонах туловища. Из-за боли пациент начинает дышать часто и неглубоко. Чтобы на время избавиться от боли многие ложатся горизонтально на больной бок, ограничивая таким способом движение грудной клетки и облегчая свое состояние.
Сухой плеврит
Сухой плеврит из-за распространения по дыхательной системе существенно ограничивает подвижность грудной клетки на вдохе и выдохе. Если воспалительный процесс активно развивается, дыхание начинает сопровождаться перкуторным звуком. Также может возникать шуршащий звук. Его происхождение связано с трением плевры во время дыхания из-за недостатка жидкости в заросшей плевральной полости.
При сухом плеврите болевые ощущения могут распространяться не только в грудном отделе. Они с диафрагмальным нервом уходят в шею, а также область живота.
Если вовремя не начать лечение сухого плеврита, есть вероятность развития или обострения заболеваний органов брюшной полости на фоне постоянного напряжения мышц пресса. На фоне этой проблемы также часто возникают неприятные ощущения во время глотания или икоты.
Сухой диафрагмальный плеврит предполагает, что больной переходит на грудной тип дыхания, в котором участвует верхняя часть грудной клетки. При этом основные болевые ощущения возникают именно в нижней части грудной клетки на глубоких вдохах. Данный тип заболевания сопровождается неприятными ощущениями в местах крепления диафрагмы к ребрам. Их выявляет доктор во время осмотра путем нажатия на межреберные промежутки грудины.
Причины
Причины плевритов условно можно разделить на инфекционные и асептические или воспалительные (неинфекционные).
Неинфекционные плевриты обычно возникают
- при ревматоидном артрите,
- при васкулитах (поражение сосудов),
- при ревматизме,
- при системной красной волчанке,
- при склеродермии,
- в результате тромбоэмболии легочной артерии и отека легкого,
- при инфаркте легкого,
- при матестазировании рака легкого в полость плевры,
- при первичной злокачественной опухоли плевры – мезотелиоме,
- лимфоме,
- во время геморрагических диатезов (нарушениях свертывания),
- во время лейкозов,
- при опухолевом процессе яичников, раке молочной железы как результат раковой кахексии (терминальной стадии рака),
- при инфаркте миокарда из-за застойных явлений в малом круге кровообращения.
- при остром панкреатите.
К инфекционным можно отнести:
- сифилитический или туберкулезный плеврит,
- паразитарный (эхинококковый или амебный),
- плевриты при особо опасных инфекциях (туляремийный, бруцеллезный, вызванный брюшнотифозным микробом или возникающий при сыпном тифе),
- микробные плевриты (инфицирование плевральной полости стафилококками, кишечной и синегнойной палочкой, пневмококками и т.д.)
- вирусные плевриты (возникающие при поражении вирусом гриппа, герпеса),
- грибковые плевриты (поражение плевры кандидозом, кокцидиозом, бластомикозом),
- плеврит, возникающий при ранениях или операциях на грудной клетке, из-за попадания в полость плевры микробов.
Диагностика плеврита
Для диагностики плеврита используются следующие обследования:
- осмотр и опрос больного;
- клиническое обследование больного;
- рентгенологическое исследование;
- анализ крови;
- анализ плеврального выпота;
- микробиологическое исследование.
Осмотр и опрос больного
При осмотре могут быть выявлены следующие патологические признаки:
- отклонение трахеи в здоровую сторону;
- посинение кожных покровов (указывает на серьезную дыхательную недостаточность);
- признаки закрытого или открытого травматизма грудной клетки;
- выбухание в области межреберных промежутков с пораженной стороны (за счет большого объема скопившейся жидкости);
- наклон тела в пораженную сторону (уменьшает движение легкого и, соответственно, раздражение плевры при дыхании);
- выбухание вен шеи (в связи с повышением внутригрудного давления);
- отставание пораженной половины грудной клетки во время дыхания.
Клиническое обследование больного
Во время клинического обследования врач производит следующие манипуляции:
- Аускультация. Аускультацией называется метод обследования, при котором врач выслушивает звуки, возникающие в теле человека с помощью стетоскопа (до его изобретения – непосредственно ухом). При аускультации больных с плевритом может быть выявлен шум трения плевры, который возникает при трении покрытых нитями фибрина плевральных листков. Данный звук выслушивается во время дыхательных движений, не изменяется после покашливаний, сохраняется при имитации дыхания (осуществление нескольких дыхательных движений с закрытым носом и ртом). При выпотном и гнойном плеврите в области скопления жидкости отмечается ослабление дыхательных шумов, которые иногда могут вообще не выслушиваться.
- Перкуссия. Перкуссия – это метод клинического обследования больных, при котором врач с помощью собственных рук или специальных приспособлений (молоточка и небольшой пластинки — плессиметра) выстукивает органы или образования различной плотности в полостях пациента. Методом перкуссии может быть определено скопление жидкости в одном из легких, так как при перкуссии над жидкостью возникает более высокий, тупой звук, отличающийся от звука, возникающего над здоровой легочной тканью. При выстукивании границ данной перкуторной тупости определяется, что жидкость в плевральной полости образует не горизонтальный, а несколько косой уровень, что объясняется неравномерным сдавлением и смещением легочной ткани.
- Пальпация. С помощью метода пальпации, то есть при «ощупывания» больного, могут быть выявлены зоны распространения болезненного ощущения, а также некоторые другие клинические признаки. При сухом плеврите наблюдается болезненность при надавливании между ножками грудинно-ключично-сосцевидной мышцы, а также в области хряща десятого ребра. При приложении ладоней в симметричных точках грудной клетки отмечается некоторое отставание пораженной половины в акте дыхания. При наличии плеврального выпота ощущается ослабление голосового дрожания.
Рентгенологическое обследование
рентгена легкихпневмония, туберкулез, опухоли и пр.При сухом плеврите на рентгене определяются следующие признаки:
- с пораженной стороны купол диафрагмы находится выше нормы;
- снижение прозрачности легочной ткани на фоне воспаления серозной оболочки.
При выпотном плеврите выявляются следующие рентгенологические признаки:
- сглаживание диафрагмального угла (за счет скопления жидкости);
- однородное затемнение нижней области легочного поля с косой границей;
- смещение средостения в сторону здорового легкого.
Анализ крови
общем анализе кровиповышение скорости оседания эритроцитов (СОЭ)лейкоцитовпри инфекционной природе поражения плеврыБиохимический анализ кровибелков
Анализ плеврального выпота
Лабораторный анализ плеврального выпота позволяет определять следующие показатели:
- количество и тип белков;
- концентрация глюкозы;
- концентрация молочной кислоты;
- количество и тип клеточных элементов;
- наличие бактерий.